Строение пародонта
Анатомо-физиологические особенности строения пародонта играют большую роль в развитии патологического процесса. Глубокое знание морфологии пародонта и понимание ее взаимосвязи с функцией являются одним из основных условий правильного составления плана и выбора максимально адекватного метода лечения.
Пародонт[1] представляет собой комплекс тканей, имеющих генетическую и функциональную общность: периодонт, кость альвеолы, десну с надкостницей и ткани зуба. Десна делится на свободную и прикрепленную, которая неподвижно соединена с подлежащими тканями за счет соединения волокон собственной оболочки десны с надкостницей альвеолярных отростков челюстей. У шейки зуба в нее вплетаются волокна циркулярной связки зуба, которая вместе с другими волокнами образует толстую мембрану, предназначенную для защиты периодонта от механических повреждений. Свободная десна прилежит к поверхности зуба, отделяясь от нее десневым желобком. Основную массу ткани десны составляют коллагеновые волокна, кроме них, обнаруживаются ретикулярные и эластические волокна. Десна хорошо иннервирована и содержит различные виды нервных окончаний (осязательные тельца — тельца Мейснера, петли, тонкие волокна, входящие в эпителий, и др.).
Плотное прилегание маргинальной (краевой) части десны к шейке зуба и устойчивость к механическим воздействиям объясняются тургором, т. е. внугритканевым давлением, обусловленным высокомолекулярным межфибриллярным
веществом. Межуточное вещество рассматривается как очень тонкий индикатор экзогенных (главным образом микробных) влияний, с одной стороны, и деятельности клеток соединительной ткани — с другой (Haim G., 1956).
Гистологически десна состоит из многослойного плоского эпителия, собственной оболочки; подслизистый слой не выражен. В норме эпителий десны ороговевает и содержит зернистый слой, в цитоплазме клеток которого находится кератогиалин. Ороговение эпителия десны большинством авторов рассматривается как защитная функция в связи с частым механическим, термическим, химическим раздражением ее при жевании.
Важную роль в защитной функции эпителия десны, особенно в отношении проникновения инфекции и токсинов в подлежащую ткань, играют гликозаминогликаны, находящиеся в составе склеивающего вещества между клетками многослойного плоского эпителия. Известно, что кислые гликозаминогликаны (хондроитинсерная кислота А и С, гиалуроновая кислота, гепарин), являясь сложными высокомолекулярными соединениями, имеют большое значение в осуществлении трофической функции соединительной ткани, процессов регенерации и роста тканей.
Гистохимическое изучение тканей пародонта в норме показало наличие нейтральных гликозаминогликанов (гликоген) в эпителии десны (рис. 1). Гликоген локализуется главным образом в клетках шиповидного слоя; количество его незначительно и с возрастом уменьшается. Нейтральные гликозаминогликаны отмечаются также в эндотелии сосудов и лейкоцитах, находящихся внутри сосудов. РНК выявляется главным образом в цитоплазме эпителиальных клеток базального слоя и плазматических клеток соединительной ткани.
Сульфгидрильные группы поверхностных кератинизи- рованных слоев эпителия найдены в цитоплазме и межклеточных мостиках. В межклеточных мостиках они обнаруживаются при наличии гликозаминогликанов. При гингивите и пародонтите вследствие отека и утраты межклеточных связей сульфгидрильные группы исчезают из клеток.
В периодонте нейтральные гликозаминогликаны выявляются по ходу пучков коллагеновых волокон по всей линии периодонта. В первичном цементе нейтральных гликозаминогликанов мало. В несколько большем коли-

Рис. 1. Гликоген в клетках шиповидного слоя в норме. ШИК-реакция. х 100
честве они обнаруживаются во вторичном цементе. В костной ткани они располагаются главным образом вокруг каналов остеонов.
Изучение распределения кислых гликозаминогликанов в тканях пародонта показало наличие их в десне, особенно в области соединительнотканных сосочков, базальной мембране. В строме (коллагеновые волокна, сосуды) кислых гликозаминогликанов мало. Тучные клетки содержат кислый гликозаминогликан — гепарин и дают выраженную метахром этическую реакцию при гистохимическом исследовании. В периодонте гликозаминогликаны располагаются в стенках сосудов, по ходу пучков коллагеновых волокон по всей периодонтальной мембране. В области циркулярной связи зуба содержание их несколько возрастает. Цемент, особенно вторичный, характеризуется постоянной метахромазией. Кислые гликозаминогликаны в кости встречаются вокруг остеоцитов, на границе остеонов. В местах перестройки кости количество метахроматической субстанции увеличивается.
Имеются бесспорные данные, свидетельствующие о значительной роли системы гиалуроновая кислота — гиалуро-
а б
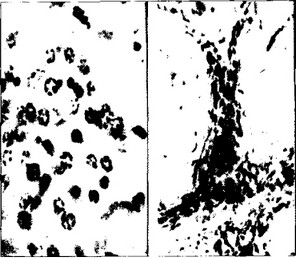
Рис. 2. Плазматические (а) и тучные (б) клетки десны, х 900 (Шедогубов А.Л., 1978)
ницаза в регуляции проницаемости капиллярно-соединительнотканных структур. Гиалуронидаза (вырабатываемая микробами или тканевая) вызывает деполимеризацию глико- заминогликанов, разрушает связь гиалуроновой кислоты с белком (гидролиз), резко повышая тем самым проницаемость соединительной ткани, которая теряет свойства барьера. Следовательно, гликозаминогликаны обеспечивают защиту тканей пародонта от бактериальных и токсических агентов.
Среди клеточных элементов соединительной ткани десны наиболее часто встречаются фибробласты, реже — гистиоциты и лимфоциты, еще реже — тучные и плазматические клетки (табл. 1, рис. 2). Тучные клетки в нормальной десне группируются главным образом вокруг сосудов, в сосочковом слое собственной оболочки (Шедогубов А.Л 1978).
Таблица 1
Клеточный состав соединительной ткани слизистой оболочки десны (Гемонов В.В., 1978)
Хотя тучным клеткам посвящено много исследований, их функция окончательно не выяснена. Следует упомянуть, что в них содержатся гепарин, гистамин и серотонин. Кроме того, тучные клетки имеют отношение к продукции гликозаминогликанов (Fullmer Н., 1967).
Структура зубодесневого соединения. Изучению этого образования посвящена довольно большая литература, главным образом потому, что первые воспалительные изменения локализуются именно в области этого соединения. Десневой эпителий принято рассматривать (Listgarten М., 1972) состоящим из ротового эпителия, эпителия борозды (щелевой) и соединительного эпителия или эпителия прикрепления. Ротовой эпителий — многослойный плоский эпителий (см. выше); эпителий борозды является промежуточным между многослойным плоским и соединительным эпителием. Хотя соединительный и ротовой эпителий имеют много общего, цитологически они совершенно различны (Schroder Н., 1970; Listgarten М., 1972; Cimasoni G., 1974, и др.). Механизм соединения эпителия с тканями зуба до сих пор до конца не ясен.
По вопросу о прикреплении десны к зубу существует довольно большая литература. Как указывал в своем обзоре С. Tintari (1983), пожалуй, впервые изучил проблему десневой щели Black, который в 1887 г. и позже в 1915 г. отмечал, что мягкая ткань прикрепляется не к зубу, а только к цементу корня, начиная от эмалево-цементной границы. Впервые мнение об эпителиальном прикреплении десны к эмали зуба высказал В. Gottlieb (1921). В дальнейшем она получила развитие в работах L. Байте (1952), Н. Zander (1956), В. Orban (1956) и др. В частности, L. Байте считал, что эпителиальное прикрепление имеет фибриллярную природу (тонофибриллы) и зависит от жизнеспособности эпителиальных клеток.
Экскурс в эмбриогенез (Schroder Н. et al., 1971) показывает, что к концу амелогенеза цитоплазматическая оболочка дистальных отделов энамелобластов формирует геми- десмосомы, и между поверхностью клеток и кристаллами эмали появляется гомогенный слой органического материала. Этот механизм формирует так называемое первичное эпителиальное прикрепление (первичная кутикула эмали). Во время прорезывания зуба редуцированный эмалевый эпителий постепенно превращается в плоский (вторичная кутикула эмали) и соединяется с эпителием полости рта. После прорезывания зуба эпителиальные клетки существенно видоизменяются, становятся более похожими на плоские эпителиальные клетки, которые и образуют соединительный эпителий, или эпителий прикрепления. С помощью электронного микроскопа установлено, что поверхностные клетки соединительного эпителия имеют множественные гемидесмосомы и связаны с кристаллами апатита поверхности зуба через тонкий зернистый слой органического материала (40—120 нм) (Listgarten М., 1966; Jto Н. et al., 1967; Schroder Н., 1969; Frank R., Gimasoni G., 1970). Однако I. Cran (1972) не разделяет этой точки зрения. По его мнению, связь между эпителием и поверхностью зуба физико-химическая, причем адгезия эпителиальных клеток к поверхности зуба в норме осуществляется посредством макромолекул десневой жидкости. Измененные физико-химические свойства десневой жидкости не обеспечивают необходимой адгезии, и при воспалении эта тесная связь нарушается.
S. Schultz-Haudt и соавт. (1963) привели убедительные аргументы в пользу контакта между эмалью и эпителием десны, который поддерживается за счет адгезии и клейкости эпителия. Авторы впервые акцентировали внимание на адгезионной связи эмали и эпителия. М. Listgarten (1969), М. Listgarten и Н. Schroder (1971) подтвердили наличие эпителиального прикрепления, показав, что базальная мембрана и гемидесмосомы, по-видимому, являются самыми
важными факторами в механизме прикрепления соединительного эпителия к зубу. Авторы использовали гистохимическую и электронно-микроскопическую технику. О. Kobayhasi и
S. Rose (1979) подтвердили важную роль зубной кутикулы в дентоэпителиальном прикреплении. I. Stern (1981) даже наблюдал образование нового эпителиального прикрепления после хирургических вмешательств на пародонте.
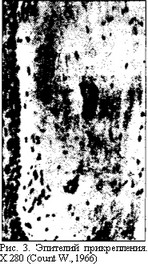 Гистологически эпителиальное прикрепление состоит из нескольких рядов продолговатых клеток, располагающихся параллельно поверхности зуба (рис. 3). Радиографические исследования, проведенные R. Stal- lard и соавт. (1965), а так-
Гистологически эпителиальное прикрепление состоит из нескольких рядов продолговатых клеток, располагающихся параллельно поверхности зуба (рис. 3). Радиографические исследования, проведенные R. Stal- lard и соавт. (1965), а так-
прикрепления замещаются каждые 4—8 дней, т. е. значительно быстрее, чем клетки эпителия десны. Кутикуляр- ный слой эмали богат нейтральными гликозаминогликанами (Sicher Н., Toto Р., 1964) и содержит кератин (Cran I., 1972). Небезынтересно отметить, что эпителий, выстилающий карман, не секреторный, так как не имеет иммунологических свойств, характерных для секреторного эпителия (Goldberg Н., 1972).
Глубина десневой бороздки обычно менее 0,5 мм (Schroder Н., Listgarten М., 1971). Ее основание находится в месте интактного соединения эпителия с зубом.
Клиническая десневая бороздка представляет собой щель между здоровой десной и поверхностью зуба, выявляющуюся при осторожном зондировании. Она всегда глубже, чем анатомическая бороздка. По данным некоторых авторов, ее глубина составляет 1—2 мм.
Приведенные современные данные свидетельствуют о наличии определенных регенераторных возможностей этого образования. Нарушение связи эпителиального прикрепления с кутикулярным слоем эмали уже говорит о начале образования зубодесневого кармана.
К тканям собственно периодонта относятся коллагеновые, эластические, окситалановые волокна, кровеносные и лимфатические сосуды, нервы, клеточные элементы, свойственные соединительной ткани, элементы мо- нонуклеарных макрофагов системы (РЭС). Величина и форма периодонта могут меняться в зависимости от возраста и патологических процессов, развивающихся как в органах полости рта, так и за его пределами.
Связочный аппарат периодонта состоит из большого числа коллагеновых волокон, расположенных в виде пучков, между которыми располагаются сосуды, клетки, межклеточное вещество (рис. 4). Основными функциями волокон периодонта являются поглощение механической энергии, возникающей при жевании, равномерное распределение ее на костную ткань альвеолы, нервно-рецепторный аппарат и микроциркуляторное русло периодонта.
Функцию периодонта по удержанию зуба и перераспределению жевательного давления Н. Sicher и В. Kerebel (1965) объясняют особым строением коллагеновых структур периодонта: волокна периодонта собраны в пучки, которые переплетаются между собой, причем в средней части их у молодых людей имеется густое промежуточное сплетение, состоящее из аргирофильных волокон. Хотя в последнее время наличие подобного сплетения в периодонте оспаривается (Zwarych Р., Quigley М., 1965, и др.), все же следует согласиться с мнением В.Г. Васильева (1973) и Т.В. Козловицер (1974), которые считают, что обнаружение упомянутого сплетения в молодом возрасте и его исчезновение в возрасте старше 25 лет связаны с окончанием эволюции и диффе- ренцировки структурных элементов периодонта. Именно поэтому различные виды ортодонтического лечения у взрослых и тем более перестройку прикуса при патологии паро- донта у лиц старше 25 лет следует, по-видимому, считать недостаточно обоснованными и малоперспективными.
Клеточный состав периодонта представлен разнообразными клетками: фибробластами, плазматическими, тучными клетками, гистиоцитами, клетками вазогенного проис-
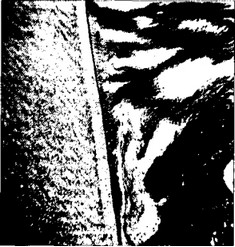
Рис. 4. Связочный аппарат периодонта, х 100
хождения, элементами системы мононуклеарных макрофагов и т. д. Они располагаются преимущественно в верхушечном отделе периодонта вблизи кости и обладают высоким уровнем обменных процессов.
Кроме указанных клеток, следует назвать эпителиальные остатки — скопления клеток, рассеянные по периодонту. В их происхождении еще не все ясно, но большинство исследователей относят их к остаткам зубообразовательного эпителия. Эти образования длительное время могут находиться в периодонте, ничем себя не проявляя. Только под действием каких-либо причин (раздражение, влияние токсинов бактерий и др.) клетки могут стать источником патологических образований — эпителиальных гранулем, кист и т. д.
В структурных элементах периодонта выявляются такие ферменты окислительно-восстановительного цикла, как сукциндегидрогеназа, лактатдегидрогеназа, НАД- и НАДО-
диафоразы, глюкозо-6-фосфатдегидрогеназа, а также фосфатазы, коллагеназа. Наибольшей активностью отличаются клеточные ферменты, локализующиеся вблизи цемента и кости в период гистофункциональной перестройки периодонта и при развитии патологического процесса (Козло- вицерТ.В., 1974).
Кость межзубной перегородки состоит из компактного костного вещества, образующего кортикальную пластинку с системой костных пластинок и остеонов. Компактная кость края альвеолы пронизана многочисленными прободающими каналами, через которые проходят кровеносные сосуды и нервы. Между слоями компактной кости находится губчатая кость, а в промежутках между ее балочками — желтый костный мозг.
Волокна периодонта переходят с одной стороны в цемент корня, с другой — в альвеолярную кость (прободающие волокна цемента). Цемент по структуре и химическому составу очень напоминает кость, однако в большей своей части (по протяженности корня) он клеток не содержит. Лишь у апекса появляются клетки, располагающиеся в лакунах, связанных канальцами, но не в таком правильном порядке, как в костной ткани (клеточный цемент). Формирование цемента, особенно у верхушек корней, происходит медленно с иррегулярным ритмом в течение всей жизни. Формирование цемента в цервикальной части корня протекает крайне медленно.
Костная ткань альвеолярного отростка по структуре и химическому составу практически не отличается от костной ткани других участков скелета. На 60— 70 % она состоит из минеральных солей и небольшого количества воды, на 30—40 % — из органических веществ. Главный компонент органических веществ — коллаген. Кристаллическая структура минерального и органического компонентов костной ткани изучена с помощью рентгеноструктурного и электронного микроанализов. Минеральные кристаллы кости ориентированы параллельно волокнам коллагена и таким образом, что каждые три кристалла соответствуют периоду в структуре коллагенового волокна, равному 64 нм. Благодаря малым размерам общая поверхность кристалликов кости достигает огромной площади: 1 г минеральной фракции костной ткани обладает суммарной кристаллической поверхностью в 130 м2, что создает уело-
вия для активного изогетероионного обмена кристаллов обызвествленных тканей (Ньюмен У., Ньюмен М., 1961).
Функционирование костной ткани главным образом определяется деятельностью клеток: остеобластов, остео- цитов и остеокластов. В цитоплазме и ядрах этих клеток гистохимически изучена активность свыше 20 ферментов. Следует обратить внимание на динамику активности D-гидроксибутиратдегидрогеназы в клетках костной ткани при скорбуте. Активность этого фермента резко подавляется в остеобластах и не меняется в остеокластах (Fullmer Н., Martin S., 1964).
В норме у взрослых процессы формирования и резорбции кости уравновешены. Это соотношение зависит от активности гормонов, прежде всего от гормона паращитовидных желез. В последнее время накапливаются сведения об определенной роли тирокальцитонина (Брискин А.И., 1976). Получены данные о влиянии тирокальцитонина и фтора на процессы резорбции и формирования альвеолярной кости в культуре тканей (Иванов В.С., Лейбур Э.Э., 1978). Активность кислой и щелочной фосфатаз отмечается в молодом возрасте в надкостнице, каналах остеонов и отростках остеобластов.
На рентгенограммах кортикальная пластинка кости имеет вид четко очерченной полосы по краю альвеолы. Структура губчатой кости петлистая.
Кровоснабжение. Ткани пародонта снабжаются артериальной кровью из бассейна наружной сонной артерии, ее ветвью — челюстной артерией. Зубы и окружающие их ткани верхней челюсти получают кровь из ветвей крыловидной (верхняя луночковая артерия) и крылонёбной (верхние передние луночковые артерии) частей челюстной артерии. Зубы и окружающие их ткани нижней челюсти снабжаются кровью главным образом из нижней луночко- вой артерии — ветви нижнечелюстной части челюстной артерии (Синельников Р.Д., 1963).
От нижней альвеолярной артерии к каждой межальвеолярной перегородке отходит одна или несколько ветвей — межальвеолярные артерии, которые дают веточки к периодонту и цементу корня. Вертикальные ветви через надкостницу проникают в десну. От зубных артерий отходят веточки к периодонту и альвеоле. Между ветвями зубных, межальвеолярных артерий, идущих к надкостнице, и сосу-
дами экстраоссальной сети имеются анастомозы. В маргинальном пародонте вблизи эмалево-цементного соединения выражена сосудистая манжетка, которая связана анастомозами с сосудами десны и периодонта.
Большинство исследователей (Новик И.О., 1964, идр.) обнаружили артериовенные анастомозы в тканях пародон- та, подтвердив тем самым современную точку зрения об отсутствии в них артерий концевого типа.
Говоря о структурных образованиях микроциркуляр- ного русла пародонтальных тканей, следует иметь в виду артерии, артериолы, прекапилляры, капилляры, посткапилляры, венулы, вены и артериоловенулярные анастомозы. Капилляры — наиболее тонкостенные сосуды мик- роциркулярного русла, по которым кровь переходит из артериального звена в венулярное. Именно через капилляры обеспечивается наиболее интенсивный приток кислорода и других питательных веществ клеткам. В связи с этим капилляры наделены особыми чертами строения, которые делают их основными в реакциях гематоткане- вого обмена. Диаметр капилляров, их длина, толщина стенки сильно варьируют в различных органах и зависят от их функционального состояния. В среднем внутренний диаметр нормального капилляра равен 3—12 мкм. Капилляры делятся на новые и, соединяясь между собой, образуют капиллярное русло.
Стенка капилляра состоит из клеток (эндотелий и перициты) и специальных неклеточных образований (базальная мембрана). Обнаружена принципиальная разница в строении сосудов под оральным эпителием и щелевым (эпителий борозды). Под щелевым эпителием сосуды расположены не в виде капиллярных петель, а плоским слоем. Щелевой эпителий не имеет эпителиальных гребней. В результате концевые сосудистые образования — артериолы, капилляры и венулы — находятся ближе к поверхности эпителия.
J. Egelberg (1966) обнаружил, что диаметр этих сосудов обычно более 7 мкм. Они имеют вид типичных посткапиллярных венул и маленьких венул, которые более предрасположены к проницаемости, чем капилляры и артериолы. Они также более склонны к тромбозу и аллергическому повреждению. Все эти анатомические образования имеют большое значение в продуцировании десневой жидкости, однако, по мнению некоторых авторов, наличие жидкости

Рис. 5. Нервные волокна периодонта. X 400
в десневой щели не следует считать физиологическим явлением (Gimasoni G., 1974).
Капилляры и окружающая их соединительная ткань вместе с лимфой обеспечивают питание тканей пародонта. а также выполняют защитную функцию. Степень проницаемости стенки является основной физиологической функцией капилляров. Состояние проницаемости и стойкости капилляров имеет большое значение в развитии патологических процессов в пародонте.
Иннервация пародонта осуществляется за счет веточек зубных сплетений второй и третьей ветвей тройничного нерва. В глубине альвеолы пучки нервных волокон делятся на две части: одна идет к пульпе, другая — по поверхности периодонта параллельно главному нервному стволу пульпы.
Выше места деления главных пучков нервных волокон в пародонте различают множество более тонких, параллельно расположенных нервных волокон (рис. 5). Наряду с мякотными наблюдаются и безмякотные нервные
волокна. На разных уровнях пародонта миелиновые волокна разветвляются или утончаются по соседству с цементом. В периодонте и десне имеются свободные нервные окончания, располагающиеся между клетками (Фалин Л.И., 1963). Главный нервный ствол пародонта в межкорневой перегородке идет параллельно цементу, а в верхней части перегородки искривляется параллельно компактной пластинке (Kerebel В., 1965). Наличие большого числа нервных рецепторов позволяет считать пародонт обширной рефлексогенной зоной; возможна передача рефлекса с пародонта на сердце, органы желудочно-кишечного тракта и т. д.
Лимфатические сосуды. В пародонте имеются разветвленная сеть лимфатических сосудов, которые играют важную роль в обеспечении нормальной функции пародонта, особенно при его заболеваниях.
В здоровой слизистой оболочке десны лимфатические сосуды имеют тонкие стенки, малые размеры и неправильную форму. Располагаются они главным образом в субэпителиальной соединительнотканной основе. При воспалении просветы лимфатических сосудов резко расширены. В просветах сосудов, а также вокруг них определяются клетки воспалительного инфильтрата. При воспалении лимфатические сосуды способствуют удалению интерстициального материала из очага поражения (Bernick S., Grant D., 1978).
Пародонт[1] представляет собой комплекс тканей, имеющих генетическую и функциональную общность: периодонт, кость альвеолы, десну с надкостницей и ткани зуба. Десна делится на свободную и прикрепленную, которая неподвижно соединена с подлежащими тканями за счет соединения волокон собственной оболочки десны с надкостницей альвеолярных отростков челюстей. У шейки зуба в нее вплетаются волокна циркулярной связки зуба, которая вместе с другими волокнами образует толстую мембрану, предназначенную для защиты периодонта от механических повреждений. Свободная десна прилежит к поверхности зуба, отделяясь от нее десневым желобком. Основную массу ткани десны составляют коллагеновые волокна, кроме них, обнаруживаются ретикулярные и эластические волокна. Десна хорошо иннервирована и содержит различные виды нервных окончаний (осязательные тельца — тельца Мейснера, петли, тонкие волокна, входящие в эпителий, и др.).
Плотное прилегание маргинальной (краевой) части десны к шейке зуба и устойчивость к механическим воздействиям объясняются тургором, т. е. внугритканевым давлением, обусловленным высокомолекулярным межфибриллярным
веществом. Межуточное вещество рассматривается как очень тонкий индикатор экзогенных (главным образом микробных) влияний, с одной стороны, и деятельности клеток соединительной ткани — с другой (Haim G., 1956).
Гистологически десна состоит из многослойного плоского эпителия, собственной оболочки; подслизистый слой не выражен. В норме эпителий десны ороговевает и содержит зернистый слой, в цитоплазме клеток которого находится кератогиалин. Ороговение эпителия десны большинством авторов рассматривается как защитная функция в связи с частым механическим, термическим, химическим раздражением ее при жевании.
Важную роль в защитной функции эпителия десны, особенно в отношении проникновения инфекции и токсинов в подлежащую ткань, играют гликозаминогликаны, находящиеся в составе склеивающего вещества между клетками многослойного плоского эпителия. Известно, что кислые гликозаминогликаны (хондроитинсерная кислота А и С, гиалуроновая кислота, гепарин), являясь сложными высокомолекулярными соединениями, имеют большое значение в осуществлении трофической функции соединительной ткани, процессов регенерации и роста тканей.
Гистохимическое изучение тканей пародонта в норме показало наличие нейтральных гликозаминогликанов (гликоген) в эпителии десны (рис. 1). Гликоген локализуется главным образом в клетках шиповидного слоя; количество его незначительно и с возрастом уменьшается. Нейтральные гликозаминогликаны отмечаются также в эндотелии сосудов и лейкоцитах, находящихся внутри сосудов. РНК выявляется главным образом в цитоплазме эпителиальных клеток базального слоя и плазматических клеток соединительной ткани.
Сульфгидрильные группы поверхностных кератинизи- рованных слоев эпителия найдены в цитоплазме и межклеточных мостиках. В межклеточных мостиках они обнаруживаются при наличии гликозаминогликанов. При гингивите и пародонтите вследствие отека и утраты межклеточных связей сульфгидрильные группы исчезают из клеток.
В периодонте нейтральные гликозаминогликаны выявляются по ходу пучков коллагеновых волокон по всей линии периодонта. В первичном цементе нейтральных гликозаминогликанов мало. В несколько большем коли-

Рис. 1. Гликоген в клетках шиповидного слоя в норме. ШИК-реакция. х 100
честве они обнаруживаются во вторичном цементе. В костной ткани они располагаются главным образом вокруг каналов остеонов.
Изучение распределения кислых гликозаминогликанов в тканях пародонта показало наличие их в десне, особенно в области соединительнотканных сосочков, базальной мембране. В строме (коллагеновые волокна, сосуды) кислых гликозаминогликанов мало. Тучные клетки содержат кислый гликозаминогликан — гепарин и дают выраженную метахром этическую реакцию при гистохимическом исследовании. В периодонте гликозаминогликаны располагаются в стенках сосудов, по ходу пучков коллагеновых волокон по всей периодонтальной мембране. В области циркулярной связи зуба содержание их несколько возрастает. Цемент, особенно вторичный, характеризуется постоянной метахромазией. Кислые гликозаминогликаны в кости встречаются вокруг остеоцитов, на границе остеонов. В местах перестройки кости количество метахроматической субстанции увеличивается.
Имеются бесспорные данные, свидетельствующие о значительной роли системы гиалуроновая кислота — гиалуро-

а б
Рис. 2. Плазматические (а) и тучные (б) клетки десны, х 900 (Шедогубов А.Л., 1978)
ницаза в регуляции проницаемости капиллярно-соединительнотканных структур. Гиалуронидаза (вырабатываемая микробами или тканевая) вызывает деполимеризацию глико- заминогликанов, разрушает связь гиалуроновой кислоты с белком (гидролиз), резко повышая тем самым проницаемость соединительной ткани, которая теряет свойства барьера. Следовательно, гликозаминогликаны обеспечивают защиту тканей пародонта от бактериальных и токсических агентов.
Среди клеточных элементов соединительной ткани десны наиболее часто встречаются фибробласты, реже — гистиоциты и лимфоциты, еще реже — тучные и плазматические клетки (табл. 1, рис. 2). Тучные клетки в нормальной десне группируются главным образом вокруг сосудов, в сосочковом слое собственной оболочки (Шедогубов А.Л 1978).
Таблица 1
Клеточный состав соединительной ткани слизистой оболочки десны (Гемонов В.В., 1978)
|
Клеточные формы |
Состав, % |
|
Молодые фибробласты |
12,4 |
|
Зрелые фибробласты |
41,0 |
|
Фиброциты |
19,3 |
|
Гистиоциты |
18,9 |
|
Лимфоциты |
4,2 |
|
Остальные клеточные формы |
3,2 |
Хотя тучным клеткам посвящено много исследований, их функция окончательно не выяснена. Следует упомянуть, что в них содержатся гепарин, гистамин и серотонин. Кроме того, тучные клетки имеют отношение к продукции гликозаминогликанов (Fullmer Н., 1967).
Структура зубодесневого соединения. Изучению этого образования посвящена довольно большая литература, главным образом потому, что первые воспалительные изменения локализуются именно в области этого соединения. Десневой эпителий принято рассматривать (Listgarten М., 1972) состоящим из ротового эпителия, эпителия борозды (щелевой) и соединительного эпителия или эпителия прикрепления. Ротовой эпителий — многослойный плоский эпителий (см. выше); эпителий борозды является промежуточным между многослойным плоским и соединительным эпителием. Хотя соединительный и ротовой эпителий имеют много общего, цитологически они совершенно различны (Schroder Н., 1970; Listgarten М., 1972; Cimasoni G., 1974, и др.). Механизм соединения эпителия с тканями зуба до сих пор до конца не ясен.
По вопросу о прикреплении десны к зубу существует довольно большая литература. Как указывал в своем обзоре С. Tintari (1983), пожалуй, впервые изучил проблему десневой щели Black, который в 1887 г. и позже в 1915 г. отмечал, что мягкая ткань прикрепляется не к зубу, а только к цементу корня, начиная от эмалево-цементной границы. Впервые мнение об эпителиальном прикреплении десны к эмали зуба высказал В. Gottlieb (1921). В дальнейшем она получила развитие в работах L. Байте (1952), Н. Zander (1956), В. Orban (1956) и др. В частности, L. Байте считал, что эпителиальное прикрепление имеет фибриллярную природу (тонофибриллы) и зависит от жизнеспособности эпителиальных клеток.
Экскурс в эмбриогенез (Schroder Н. et al., 1971) показывает, что к концу амелогенеза цитоплазматическая оболочка дистальных отделов энамелобластов формирует геми- десмосомы, и между поверхностью клеток и кристаллами эмали появляется гомогенный слой органического материала. Этот механизм формирует так называемое первичное эпителиальное прикрепление (первичная кутикула эмали). Во время прорезывания зуба редуцированный эмалевый эпителий постепенно превращается в плоский (вторичная кутикула эмали) и соединяется с эпителием полости рта. После прорезывания зуба эпителиальные клетки существенно видоизменяются, становятся более похожими на плоские эпителиальные клетки, которые и образуют соединительный эпителий, или эпителий прикрепления. С помощью электронного микроскопа установлено, что поверхностные клетки соединительного эпителия имеют множественные гемидесмосомы и связаны с кристаллами апатита поверхности зуба через тонкий зернистый слой органического материала (40—120 нм) (Listgarten М., 1966; Jto Н. et al., 1967; Schroder Н., 1969; Frank R., Gimasoni G., 1970). Однако I. Cran (1972) не разделяет этой точки зрения. По его мнению, связь между эпителием и поверхностью зуба физико-химическая, причем адгезия эпителиальных клеток к поверхности зуба в норме осуществляется посредством макромолекул десневой жидкости. Измененные физико-химические свойства десневой жидкости не обеспечивают необходимой адгезии, и при воспалении эта тесная связь нарушается.
S. Schultz-Haudt и соавт. (1963) привели убедительные аргументы в пользу контакта между эмалью и эпителием десны, который поддерживается за счет адгезии и клейкости эпителия. Авторы впервые акцентировали внимание на адгезионной связи эмали и эпителия. М. Listgarten (1969), М. Listgarten и Н. Schroder (1971) подтвердили наличие эпителиального прикрепления, показав, что базальная мембрана и гемидесмосомы, по-видимому, являются самыми
важными факторами в механизме прикрепления соединительного эпителия к зубу. Авторы использовали гистохимическую и электронно-микроскопическую технику. О. Kobayhasi и
S. Rose (1979) подтвердили важную роль зубной кутикулы в дентоэпителиальном прикреплении. I. Stern (1981) даже наблюдал образование нового эпителиального прикрепления после хирургических вмешательств на пародонте.
 Гистологически эпителиальное прикрепление состоит из нескольких рядов продолговатых клеток, располагающихся параллельно поверхности зуба (рис. 3). Радиографические исследования, проведенные R. Stal- lard и соавт. (1965), а так-
Гистологически эпителиальное прикрепление состоит из нескольких рядов продолговатых клеток, располагающихся параллельно поверхности зуба (рис. 3). Радиографические исследования, проведенные R. Stal- lard и соавт. (1965), а так-
прикрепления замещаются каждые 4—8 дней, т. е. значительно быстрее, чем клетки эпителия десны. Кутикуляр- ный слой эмали богат нейтральными гликозаминогликанами (Sicher Н., Toto Р., 1964) и содержит кератин (Cran I., 1972). Небезынтересно отметить, что эпителий, выстилающий карман, не секреторный, так как не имеет иммунологических свойств, характерных для секреторного эпителия (Goldberg Н., 1972).
Глубина десневой бороздки обычно менее 0,5 мм (Schroder Н., Listgarten М., 1971). Ее основание находится в месте интактного соединения эпителия с зубом.
Клиническая десневая бороздка представляет собой щель между здоровой десной и поверхностью зуба, выявляющуюся при осторожном зондировании. Она всегда глубже, чем анатомическая бороздка. По данным некоторых авторов, ее глубина составляет 1—2 мм.
Приведенные современные данные свидетельствуют о наличии определенных регенераторных возможностей этого образования. Нарушение связи эпителиального прикрепления с кутикулярным слоем эмали уже говорит о начале образования зубодесневого кармана.
К тканям собственно периодонта относятся коллагеновые, эластические, окситалановые волокна, кровеносные и лимфатические сосуды, нервы, клеточные элементы, свойственные соединительной ткани, элементы мо- нонуклеарных макрофагов системы (РЭС). Величина и форма периодонта могут меняться в зависимости от возраста и патологических процессов, развивающихся как в органах полости рта, так и за его пределами.
Связочный аппарат периодонта состоит из большого числа коллагеновых волокон, расположенных в виде пучков, между которыми располагаются сосуды, клетки, межклеточное вещество (рис. 4). Основными функциями волокон периодонта являются поглощение механической энергии, возникающей при жевании, равномерное распределение ее на костную ткань альвеолы, нервно-рецепторный аппарат и микроциркуляторное русло периодонта.
Функцию периодонта по удержанию зуба и перераспределению жевательного давления Н. Sicher и В. Kerebel (1965) объясняют особым строением коллагеновых структур периодонта: волокна периодонта собраны в пучки, которые переплетаются между собой, причем в средней части их у молодых людей имеется густое промежуточное сплетение, состоящее из аргирофильных волокон. Хотя в последнее время наличие подобного сплетения в периодонте оспаривается (Zwarych Р., Quigley М., 1965, и др.), все же следует согласиться с мнением В.Г. Васильева (1973) и Т.В. Козловицер (1974), которые считают, что обнаружение упомянутого сплетения в молодом возрасте и его исчезновение в возрасте старше 25 лет связаны с окончанием эволюции и диффе- ренцировки структурных элементов периодонта. Именно поэтому различные виды ортодонтического лечения у взрослых и тем более перестройку прикуса при патологии паро- донта у лиц старше 25 лет следует, по-видимому, считать недостаточно обоснованными и малоперспективными.
Клеточный состав периодонта представлен разнообразными клетками: фибробластами, плазматическими, тучными клетками, гистиоцитами, клетками вазогенного проис-

Рис. 4. Связочный аппарат периодонта, х 100
хождения, элементами системы мононуклеарных макрофагов и т. д. Они располагаются преимущественно в верхушечном отделе периодонта вблизи кости и обладают высоким уровнем обменных процессов.
Кроме указанных клеток, следует назвать эпителиальные остатки — скопления клеток, рассеянные по периодонту. В их происхождении еще не все ясно, но большинство исследователей относят их к остаткам зубообразовательного эпителия. Эти образования длительное время могут находиться в периодонте, ничем себя не проявляя. Только под действием каких-либо причин (раздражение, влияние токсинов бактерий и др.) клетки могут стать источником патологических образований — эпителиальных гранулем, кист и т. д.
В структурных элементах периодонта выявляются такие ферменты окислительно-восстановительного цикла, как сукциндегидрогеназа, лактатдегидрогеназа, НАД- и НАДО-
диафоразы, глюкозо-6-фосфатдегидрогеназа, а также фосфатазы, коллагеназа. Наибольшей активностью отличаются клеточные ферменты, локализующиеся вблизи цемента и кости в период гистофункциональной перестройки периодонта и при развитии патологического процесса (Козло- вицерТ.В., 1974).
Кость межзубной перегородки состоит из компактного костного вещества, образующего кортикальную пластинку с системой костных пластинок и остеонов. Компактная кость края альвеолы пронизана многочисленными прободающими каналами, через которые проходят кровеносные сосуды и нервы. Между слоями компактной кости находится губчатая кость, а в промежутках между ее балочками — желтый костный мозг.
Волокна периодонта переходят с одной стороны в цемент корня, с другой — в альвеолярную кость (прободающие волокна цемента). Цемент по структуре и химическому составу очень напоминает кость, однако в большей своей части (по протяженности корня) он клеток не содержит. Лишь у апекса появляются клетки, располагающиеся в лакунах, связанных канальцами, но не в таком правильном порядке, как в костной ткани (клеточный цемент). Формирование цемента, особенно у верхушек корней, происходит медленно с иррегулярным ритмом в течение всей жизни. Формирование цемента в цервикальной части корня протекает крайне медленно.
Костная ткань альвеолярного отростка по структуре и химическому составу практически не отличается от костной ткани других участков скелета. На 60— 70 % она состоит из минеральных солей и небольшого количества воды, на 30—40 % — из органических веществ. Главный компонент органических веществ — коллаген. Кристаллическая структура минерального и органического компонентов костной ткани изучена с помощью рентгеноструктурного и электронного микроанализов. Минеральные кристаллы кости ориентированы параллельно волокнам коллагена и таким образом, что каждые три кристалла соответствуют периоду в структуре коллагенового волокна, равному 64 нм. Благодаря малым размерам общая поверхность кристалликов кости достигает огромной площади: 1 г минеральной фракции костной ткани обладает суммарной кристаллической поверхностью в 130 м2, что создает уело-
вия для активного изогетероионного обмена кристаллов обызвествленных тканей (Ньюмен У., Ньюмен М., 1961).
Функционирование костной ткани главным образом определяется деятельностью клеток: остеобластов, остео- цитов и остеокластов. В цитоплазме и ядрах этих клеток гистохимически изучена активность свыше 20 ферментов. Следует обратить внимание на динамику активности D-гидроксибутиратдегидрогеназы в клетках костной ткани при скорбуте. Активность этого фермента резко подавляется в остеобластах и не меняется в остеокластах (Fullmer Н., Martin S., 1964).
В норме у взрослых процессы формирования и резорбции кости уравновешены. Это соотношение зависит от активности гормонов, прежде всего от гормона паращитовидных желез. В последнее время накапливаются сведения об определенной роли тирокальцитонина (Брискин А.И., 1976). Получены данные о влиянии тирокальцитонина и фтора на процессы резорбции и формирования альвеолярной кости в культуре тканей (Иванов В.С., Лейбур Э.Э., 1978). Активность кислой и щелочной фосфатаз отмечается в молодом возрасте в надкостнице, каналах остеонов и отростках остеобластов.
На рентгенограммах кортикальная пластинка кости имеет вид четко очерченной полосы по краю альвеолы. Структура губчатой кости петлистая.
Кровоснабжение. Ткани пародонта снабжаются артериальной кровью из бассейна наружной сонной артерии, ее ветвью — челюстной артерией. Зубы и окружающие их ткани верхней челюсти получают кровь из ветвей крыловидной (верхняя луночковая артерия) и крылонёбной (верхние передние луночковые артерии) частей челюстной артерии. Зубы и окружающие их ткани нижней челюсти снабжаются кровью главным образом из нижней луночко- вой артерии — ветви нижнечелюстной части челюстной артерии (Синельников Р.Д., 1963).
От нижней альвеолярной артерии к каждой межальвеолярной перегородке отходит одна или несколько ветвей — межальвеолярные артерии, которые дают веточки к периодонту и цементу корня. Вертикальные ветви через надкостницу проникают в десну. От зубных артерий отходят веточки к периодонту и альвеоле. Между ветвями зубных, межальвеолярных артерий, идущих к надкостнице, и сосу-
дами экстраоссальной сети имеются анастомозы. В маргинальном пародонте вблизи эмалево-цементного соединения выражена сосудистая манжетка, которая связана анастомозами с сосудами десны и периодонта.
Большинство исследователей (Новик И.О., 1964, идр.) обнаружили артериовенные анастомозы в тканях пародон- та, подтвердив тем самым современную точку зрения об отсутствии в них артерий концевого типа.
Говоря о структурных образованиях микроциркуляр- ного русла пародонтальных тканей, следует иметь в виду артерии, артериолы, прекапилляры, капилляры, посткапилляры, венулы, вены и артериоловенулярные анастомозы. Капилляры — наиболее тонкостенные сосуды мик- роциркулярного русла, по которым кровь переходит из артериального звена в венулярное. Именно через капилляры обеспечивается наиболее интенсивный приток кислорода и других питательных веществ клеткам. В связи с этим капилляры наделены особыми чертами строения, которые делают их основными в реакциях гематоткане- вого обмена. Диаметр капилляров, их длина, толщина стенки сильно варьируют в различных органах и зависят от их функционального состояния. В среднем внутренний диаметр нормального капилляра равен 3—12 мкм. Капилляры делятся на новые и, соединяясь между собой, образуют капиллярное русло.
Стенка капилляра состоит из клеток (эндотелий и перициты) и специальных неклеточных образований (базальная мембрана). Обнаружена принципиальная разница в строении сосудов под оральным эпителием и щелевым (эпителий борозды). Под щелевым эпителием сосуды расположены не в виде капиллярных петель, а плоским слоем. Щелевой эпителий не имеет эпителиальных гребней. В результате концевые сосудистые образования — артериолы, капилляры и венулы — находятся ближе к поверхности эпителия.
J. Egelberg (1966) обнаружил, что диаметр этих сосудов обычно более 7 мкм. Они имеют вид типичных посткапиллярных венул и маленьких венул, которые более предрасположены к проницаемости, чем капилляры и артериолы. Они также более склонны к тромбозу и аллергическому повреждению. Все эти анатомические образования имеют большое значение в продуцировании десневой жидкости, однако, по мнению некоторых авторов, наличие жидкости

Рис. 5. Нервные волокна периодонта. X 400
в десневой щели не следует считать физиологическим явлением (Gimasoni G., 1974).
Капилляры и окружающая их соединительная ткань вместе с лимфой обеспечивают питание тканей пародонта. а также выполняют защитную функцию. Степень проницаемости стенки является основной физиологической функцией капилляров. Состояние проницаемости и стойкости капилляров имеет большое значение в развитии патологических процессов в пародонте.
Иннервация пародонта осуществляется за счет веточек зубных сплетений второй и третьей ветвей тройничного нерва. В глубине альвеолы пучки нервных волокон делятся на две части: одна идет к пульпе, другая — по поверхности периодонта параллельно главному нервному стволу пульпы.
Выше места деления главных пучков нервных волокон в пародонте различают множество более тонких, параллельно расположенных нервных волокон (рис. 5). Наряду с мякотными наблюдаются и безмякотные нервные
волокна. На разных уровнях пародонта миелиновые волокна разветвляются или утончаются по соседству с цементом. В периодонте и десне имеются свободные нервные окончания, располагающиеся между клетками (Фалин Л.И., 1963). Главный нервный ствол пародонта в межкорневой перегородке идет параллельно цементу, а в верхней части перегородки искривляется параллельно компактной пластинке (Kerebel В., 1965). Наличие большого числа нервных рецепторов позволяет считать пародонт обширной рефлексогенной зоной; возможна передача рефлекса с пародонта на сердце, органы желудочно-кишечного тракта и т. д.
Лимфатические сосуды. В пародонте имеются разветвленная сеть лимфатических сосудов, которые играют важную роль в обеспечении нормальной функции пародонта, особенно при его заболеваниях.
В здоровой слизистой оболочке десны лимфатические сосуды имеют тонкие стенки, малые размеры и неправильную форму. Располагаются они главным образом в субэпителиальной соединительнотканной основе. При воспалении просветы лимфатических сосудов резко расширены. В просветах сосудов, а также вокруг них определяются клетки воспалительного инфильтрата. При воспалении лимфатические сосуды способствуют удалению интерстициального материала из очага поражения (Bernick S., Grant D., 1978).
Источник: Иванов В.С., «Заболевания пародонта. — 3-е изд., перераб. и доп. » 1998