ГИСТИОЦИТОЗ X
Г истиоцитозы — это группа заболеваний неясной этиологии, сопровождающихся эндогенными нарушениями метаболизма и накоплением в гистиоцитах продуктов нарушенного обмена. К ним относятся: острый системный прогрессирующий гистиоцитоз (болезнь Леттерера—Зиве), хронический системный прогрессирующий гистиоцитоз (болезнь Хенда—Штоллера—Крисчена), относимые к системным лимфоретикулярным поражениям, и эозинофильная гранулема. В 1953 г. L.Lichtenstein предложил обозначать эти три формы заболеваний как гистиоцитозы X, потому что нозологическая природа процесса не была точно установлена.
Болезнь Леттерера-Зиве (E.Letterer, 1924; S.A.Siwe, 1933) - острый системный прогрессирующий гистиоцитоз. Заболевание характеризуется образованием очагов разрастания атипических гистиоцитов в коже, костях, внутренних органах. Встречается преимущественно в 2—3-летнем возрасте.
Заболевание развивается как инфекционный процесс: острое начало, септическая температура, увеличение печени, лимфатических узлов. Нередко начало болезни проявляется вялостью, похудением, нарушением сна, аппетита, наличием высыпаний (чаще на коже головы, околоушной области, туловища) — пятнисто-папулезная сыпь темно-красного цвета либо розовые остроконечные папулы. При инволюции папул появляется шелушение или образуются желтоватые корки. Элементы сыпи имеют тенденцию к слиянию. Нередко развиваются очаговые гнойные воспалительные процессы (отит, мастоидит, лимфаденит и др.), увеличение печени и селезенки. Может быть экзофтальм, синдром несахарного мочеизнурения.
В тканях пародонта поражение носит дистрофически-воспалительный характер. Вначале развивается острый катаральный гингивит с выраженными отеком, гиперемией, вскоре присоединяется язвенно-некротический процесс, появляются пародонтальные карманы с пышными грануляциями. Возникает патологическая подвижность зубов, обнажаются корни. В результате прогрессирования заболевания зубы выпадают.
Рентгенологически отмечают ограниченные очаги деструкции костной ткани, имеющие круглую или овальную форму и локализующиеся в различных участках челюсти: альвеолярном отростке, теле, ветвях. Аналогичные изменения обнаруживают и в других плоских костях черепа, таза, конечностей.
Постоянных специфических изменений в крови нет, однако в ряде случаев наблюдается увеличенная СОЭ, нейтрофилез, эозинофилия, моноцитоз,тром- боиитоз, в тяжелых случаях — панцитопения.
Патологоанатомические изменения характеризуются явлениями разрастания атипичных гистиоцитов, которые локализуются в коже, костном мозге, лимфатических узлах, селезенке, печени и т.д. В местах скопления атипичных гистиоцитов обнаруживаются также многоядерные гигантские клетки, лимфоциты, плазмоциты, эозинофилы.
Диагноз заболевания основывается на данных клиники, рентгенологического изучения плоских костей и подтверждается исследованием пунктата или биоптата из очагов поражения. В отличие от генерализованного пародонтита заболевание встречается в раннем детском возрасте, при этом поражается костная ткань не только альвеолярного отростка, но тело, ветви нижней челюсти и другие плоские кости скелета.
Лечение проводится цитостатическими (циклофосфан, винбластин и др.) и гормональными препаратами. Прогноз до настоящего времени у большинства детей неблагоприятный (возможна ремиссия вследствие лечения длительностью до 3—5 лет).
Болезнь Хенда-Шюллера-Крисчена (A.Hand, 1893; A.SchuIIer, 1916; H.A.Christian, 1919), синонимы — липоидный грану лематоз, липогранулема- тоз — это хронический системный прогрессирующий гистиоцитоз, характеризующийся инфильтрацией различных органов и тканей атипичными гистио- цитарными элементами. Характеризуется триадой симптомов: множественные дефекты плоских костей, экзофтальм и несахарный диабет.
Этиология и патогенез заболевания до конца не изучены, наиболее часто встречается у детей в возрасте 4—5 лет, значительно реже — у взрослых.
Клинически проявляется образованием множественных опухолевидных гранулематозных разрастаний в костях, внутренних органах, коже, лимфатических узлах, печени и селезенке. Гранулемы образуются в различных костях (череп, челюсти, ребра, таз, лопатка и др.) и паренхиматозных органах (печень, селезенка, лимфатические узлы, легкие и др.).
При поражении костей проявляется частый симптом болезни - боль в костях, при вовлечении в процесс легких — кашель, одышка. Заболевание имеет хроническое течение и медленно прогрессирует. Помимо поражений костей развиваются полиурия и двусторонний экзофтальм, увеличение печени и селезенки.
В полости рта в стадии выраженных клинических проявлений усиливается кровоточивость, рыхлость десен, появляются язвенно-некротический процесс и глубокие пародонтальные карманы. Вследствие поражения кости челюсти обнажаются шейки зубов и они становятся подвижными (рис. 208).
Характерно, что десневой край, обнаженные шейки и корни зубов, изъязвленные поверхности покрываются оранжево-желтым налетом (в результате специфического окрашивания разрушающихся ретикулоцитов гранулем).
При рентгенологическом исследовании в челюстях, а также в других костях скелета выявляют множественные дефекты круглой или овальной формы с четко очерченными изъеденными контурами без признаков склеротических изменений по периферии. Размеры очагов варьируют, иногда они занимают обширные участки кости.
При патологоанатомическом исследовании опухолевидных разрастаний установлено, что они состоят из гистиоцитов с примесью рассеянных или лежащих в виде скоплений лимфоцитов, плазмоцитов, эозинофилъных лейкоцитов, главным образом сегментоядерных. Могут встречаться сидерофаги. Ха-1 рактерно наличие большого числа ксантомных (нередко гигантских многоядерных) клеток-макрофагов с пенистой вакуолизированной цитоплазмой за счет накопления холестерина и холестерин-эстеров.
Диагноз заболевания затруднен в начальной степени, в которой не проявляются специфические симптомы. При выраженной клинике диагноз ставят на основании комплекса клинических и рентгенологических проявлений. Вопрос об окончательном диагнозе решается на основании исследования пункта- та опухолевых образований.
Стоматологам важно помнить о возможности появления ранних симптомов в полости рта, сходных с проявлениями генерализованного пародонтита. Отличием является поражение пародонта у детей в раннем возрасте и образование дефектов тела челюсти и других костей скелета.
Лечение. При генерализованных поражениях костей назначают цитостатические противоопухолевые препараты. При очаговых поражениях возможно оперативное хирургическое лечение костных дефектов. Лечение проявлений в пародонте симптоматическое. Прогноз в большинстве случаев благоприятный.
Эозинофильная гранулема костей — синоним болезнь Таратынова — заболевание, характеризующееся наличием в костях инфильтратов, состоящих из гистиоцитарных элементов, эозинофилов, лейкоцитов, а также нейрофиль- ных гранулоцитов, лимфоцитов и плазмоцитов. Впервые заболевание было описано Н.И.Таратыновым в 1913 г. как псевдотуберкулезная гранулема неясной этиологии, возникающая после травмы. Позже, в 1944 г., H.LJaffe и L.Lichtenstein предположили связь этого заболевания с гистиоцитозами и предложили название «эозинофилъная гранулема кости".
Этиология не известна, рассматривается как один из вариантов гисти- оцитоза X.
Клинически более чем в половине случаев эозинофильная гранулема кости встречается у детей от 1 года до 15 лет. В 70-80% случаев поражение носит солитарный характер. Как правило, гранулема локализуется в костях черепа, длинных трубчатых костях (бедренной, плечевой), может встречаться в позвонках и костях таза. При множественном поражении очаги отмечаются в различных отделах скелета. Обычно заболевание проявляется незначительной болью в зоне поражения, припухлостью или образованием опухолеподобного узла (особенно при локализации в черепе). В ряде случаев удается обнаружить слабо выраженную эозинофилию, лейкоцитоз, повышенную СОЭ.
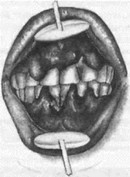

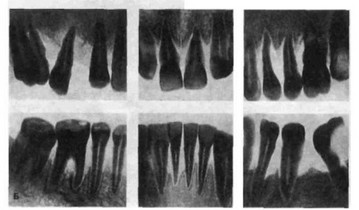
Рис. 208. Изменения в тканях паро- донта при болезни Хенда-Шюлле- ра-Крисчена:
При локализации эозинофильной гранулемы в челюстных костях заболеванию присуши некоторые возрастные особенности. У детей грудного возраста на десневых валиках появляются участки некроза серовато-зеленого цвета. После снятия либо отторжения налета обнажаются длительно незаживающие эрозивные или язвенные поверхности. В дальнейшем на этих участках преждевременно прорезываются молочные зубы, которые вскоре становятся подвижными. Выраженные изменения тканей пародонта отмечаются в молочном прикусе: острое воспаление десен, появление подвижности зубов, значительное обнажение их шеек и корней. При прогрессировании заболевания возможна потеря многих зубов, а у детей раннего возраста — «секвестрация» зачатков постоянных зубов (рис. 209).
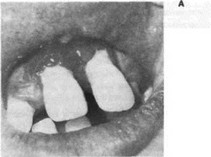
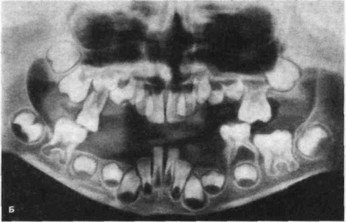
Рис. 209. Состояние пародонта при эозинофильной гранулеме:
В постоянном прикусе в области поражения десна становится синюшной, отечной, выявляются пародонтальные карманы без гнойных выделений, с пышными грануляциями. Вследствие деструкции кости образуются костные карманы, зубы становятся подвижными, После удаления зубов из лунки разрастаются грануляции, образования кости не отмечается.
Рентгенологически выявляют одиночные очаги деструкции кости альвеолярного отростка и тела челюсти с нечеткими контурами без признаков склероза. В отличие от генерализованного пародонтита дефект кости располагается в теле челюсти.
Решающим в диагностике является морфологическое исследование пунк- тата гранулемы. Основным ее клеточным компонентом являются гистиоциты,
в различном количестве встречаются эозинофилы, реже — лимфоциты, плаз- моциты, нейтрофильные гранулоциты, многоядерные гигантские клетки.
Течение эозинофильной гранулемы доброкачественное, прогноз благоприятный. Лечение в большинстве случаев оперативное (кюретаж дефекта или частичная резекция кости). При множественном поражении используют цитостатики в комбинации с кортикостероидными препаратами.
Болезнь Леттерера-Зиве (E.Letterer, 1924; S.A.Siwe, 1933) - острый системный прогрессирующий гистиоцитоз. Заболевание характеризуется образованием очагов разрастания атипических гистиоцитов в коже, костях, внутренних органах. Встречается преимущественно в 2—3-летнем возрасте.
Заболевание развивается как инфекционный процесс: острое начало, септическая температура, увеличение печени, лимфатических узлов. Нередко начало болезни проявляется вялостью, похудением, нарушением сна, аппетита, наличием высыпаний (чаще на коже головы, околоушной области, туловища) — пятнисто-папулезная сыпь темно-красного цвета либо розовые остроконечные папулы. При инволюции папул появляется шелушение или образуются желтоватые корки. Элементы сыпи имеют тенденцию к слиянию. Нередко развиваются очаговые гнойные воспалительные процессы (отит, мастоидит, лимфаденит и др.), увеличение печени и селезенки. Может быть экзофтальм, синдром несахарного мочеизнурения.
В тканях пародонта поражение носит дистрофически-воспалительный характер. Вначале развивается острый катаральный гингивит с выраженными отеком, гиперемией, вскоре присоединяется язвенно-некротический процесс, появляются пародонтальные карманы с пышными грануляциями. Возникает патологическая подвижность зубов, обнажаются корни. В результате прогрессирования заболевания зубы выпадают.
Рентгенологически отмечают ограниченные очаги деструкции костной ткани, имеющие круглую или овальную форму и локализующиеся в различных участках челюсти: альвеолярном отростке, теле, ветвях. Аналогичные изменения обнаруживают и в других плоских костях черепа, таза, конечностей.
Постоянных специфических изменений в крови нет, однако в ряде случаев наблюдается увеличенная СОЭ, нейтрофилез, эозинофилия, моноцитоз,тром- боиитоз, в тяжелых случаях — панцитопения.
Патологоанатомические изменения характеризуются явлениями разрастания атипичных гистиоцитов, которые локализуются в коже, костном мозге, лимфатических узлах, селезенке, печени и т.д. В местах скопления атипичных гистиоцитов обнаруживаются также многоядерные гигантские клетки, лимфоциты, плазмоциты, эозинофилы.
Диагноз заболевания основывается на данных клиники, рентгенологического изучения плоских костей и подтверждается исследованием пунктата или биоптата из очагов поражения. В отличие от генерализованного пародонтита заболевание встречается в раннем детском возрасте, при этом поражается костная ткань не только альвеолярного отростка, но тело, ветви нижней челюсти и другие плоские кости скелета.
Лечение проводится цитостатическими (циклофосфан, винбластин и др.) и гормональными препаратами. Прогноз до настоящего времени у большинства детей неблагоприятный (возможна ремиссия вследствие лечения длительностью до 3—5 лет).
Болезнь Хенда-Шюллера-Крисчена (A.Hand, 1893; A.SchuIIer, 1916; H.A.Christian, 1919), синонимы — липоидный грану лематоз, липогранулема- тоз — это хронический системный прогрессирующий гистиоцитоз, характеризующийся инфильтрацией различных органов и тканей атипичными гистио- цитарными элементами. Характеризуется триадой симптомов: множественные дефекты плоских костей, экзофтальм и несахарный диабет.
Этиология и патогенез заболевания до конца не изучены, наиболее часто встречается у детей в возрасте 4—5 лет, значительно реже — у взрослых.
Клинически проявляется образованием множественных опухолевидных гранулематозных разрастаний в костях, внутренних органах, коже, лимфатических узлах, печени и селезенке. Гранулемы образуются в различных костях (череп, челюсти, ребра, таз, лопатка и др.) и паренхиматозных органах (печень, селезенка, лимфатические узлы, легкие и др.).
При поражении костей проявляется частый симптом болезни - боль в костях, при вовлечении в процесс легких — кашель, одышка. Заболевание имеет хроническое течение и медленно прогрессирует. Помимо поражений костей развиваются полиурия и двусторонний экзофтальм, увеличение печени и селезенки.
В полости рта в стадии выраженных клинических проявлений усиливается кровоточивость, рыхлость десен, появляются язвенно-некротический процесс и глубокие пародонтальные карманы. Вследствие поражения кости челюсти обнажаются шейки зубов и они становятся подвижными (рис. 208).
Характерно, что десневой край, обнаженные шейки и корни зубов, изъязвленные поверхности покрываются оранжево-желтым налетом (в результате специфического окрашивания разрушающихся ретикулоцитов гранулем).
При рентгенологическом исследовании в челюстях, а также в других костях скелета выявляют множественные дефекты круглой или овальной формы с четко очерченными изъеденными контурами без признаков склеротических изменений по периферии. Размеры очагов варьируют, иногда они занимают обширные участки кости.
При патологоанатомическом исследовании опухолевидных разрастаний установлено, что они состоят из гистиоцитов с примесью рассеянных или лежащих в виде скоплений лимфоцитов, плазмоцитов, эозинофилъных лейкоцитов, главным образом сегментоядерных. Могут встречаться сидерофаги. Ха-1 рактерно наличие большого числа ксантомных (нередко гигантских многоядерных) клеток-макрофагов с пенистой вакуолизированной цитоплазмой за счет накопления холестерина и холестерин-эстеров.
Диагноз заболевания затруднен в начальной степени, в которой не проявляются специфические симптомы. При выраженной клинике диагноз ставят на основании комплекса клинических и рентгенологических проявлений. Вопрос об окончательном диагнозе решается на основании исследования пункта- та опухолевых образований.
Стоматологам важно помнить о возможности появления ранних симптомов в полости рта, сходных с проявлениями генерализованного пародонтита. Отличием является поражение пародонта у детей в раннем возрасте и образование дефектов тела челюсти и других костей скелета.
Лечение. При генерализованных поражениях костей назначают цитостатические противоопухолевые препараты. При очаговых поражениях возможно оперативное хирургическое лечение костных дефектов. Лечение проявлений в пародонте симптоматическое. Прогноз в большинстве случаев благоприятный.
Эозинофильная гранулема костей — синоним болезнь Таратынова — заболевание, характеризующееся наличием в костях инфильтратов, состоящих из гистиоцитарных элементов, эозинофилов, лейкоцитов, а также нейрофиль- ных гранулоцитов, лимфоцитов и плазмоцитов. Впервые заболевание было описано Н.И.Таратыновым в 1913 г. как псевдотуберкулезная гранулема неясной этиологии, возникающая после травмы. Позже, в 1944 г., H.LJaffe и L.Lichtenstein предположили связь этого заболевания с гистиоцитозами и предложили название «эозинофилъная гранулема кости".
Этиология не известна, рассматривается как один из вариантов гисти- оцитоза X.
Клинически более чем в половине случаев эозинофильная гранулема кости встречается у детей от 1 года до 15 лет. В 70-80% случаев поражение носит солитарный характер. Как правило, гранулема локализуется в костях черепа, длинных трубчатых костях (бедренной, плечевой), может встречаться в позвонках и костях таза. При множественном поражении очаги отмечаются в различных отделах скелета. Обычно заболевание проявляется незначительной болью в зоне поражения, припухлостью или образованием опухолеподобного узла (особенно при локализации в черепе). В ряде случаев удается обнаружить слабо выраженную эозинофилию, лейкоцитоз, повышенную СОЭ.



Рис. 208. Изменения в тканях паро- донта при болезни Хенда-Шюлле- ра-Крисчена:
При локализации эозинофильной гранулемы в челюстных костях заболеванию присуши некоторые возрастные особенности. У детей грудного возраста на десневых валиках появляются участки некроза серовато-зеленого цвета. После снятия либо отторжения налета обнажаются длительно незаживающие эрозивные или язвенные поверхности. В дальнейшем на этих участках преждевременно прорезываются молочные зубы, которые вскоре становятся подвижными. Выраженные изменения тканей пародонта отмечаются в молочном прикусе: острое воспаление десен, появление подвижности зубов, значительное обнажение их шеек и корней. При прогрессировании заболевания возможна потеря многих зубов, а у детей раннего возраста — «секвестрация» зачатков постоянных зубов (рис. 209).


Рис. 209. Состояние пародонта при эозинофильной гранулеме:
В постоянном прикусе в области поражения десна становится синюшной, отечной, выявляются пародонтальные карманы без гнойных выделений, с пышными грануляциями. Вследствие деструкции кости образуются костные карманы, зубы становятся подвижными, После удаления зубов из лунки разрастаются грануляции, образования кости не отмечается.
Рентгенологически выявляют одиночные очаги деструкции кости альвеолярного отростка и тела челюсти с нечеткими контурами без признаков склероза. В отличие от генерализованного пародонтита дефект кости располагается в теле челюсти.
Решающим в диагностике является морфологическое исследование пунк- тата гранулемы. Основным ее клеточным компонентом являются гистиоциты,
в различном количестве встречаются эозинофилы, реже — лимфоциты, плаз- моциты, нейтрофильные гранулоциты, многоядерные гигантские клетки.
Течение эозинофильной гранулемы доброкачественное, прогноз благоприятный. Лечение в большинстве случаев оперативное (кюретаж дефекта или частичная резекция кости). При множественном поражении используют цитостатики в комбинации с кортикостероидными препаратами.
Источник: Данилевский Н.Ф., Борисенко А.В., «Заболевания пародонта» 2000
А так же в разделе « ГИСТИОЦИТОЗ X »
- КЛИНИКА ГЕНЕРАЛИЗОВАННОГО ПАРОДОНТИТА
- КЛИНИКА ПАРОДОНТОЗА
- ПРОГРЕССИРУЮЩИЕ ИДИОПАТИЧЕСКИЕ ЗАБОЛЕВАНИЯ
- ПАРОДОНТАЛЬНЫЕ ПРОЯВЛЕНИЯ, СОПРОВОЖДАЮЩИЕ ЗАБОЛЕВАНИЯ КРОВИ
- ПАРОДОНТАЛЬНЫЕ ПРОЯВЛЕНИЯ, СОПРОВОЖДАЮЩИЕ НАРУШЕНИЯ ОБМЕНА
- ПАРОДОНТАЛЬНЫЕ ПРОЯВЛЕНИЯ ПРИ ВРОЖДЕННЫХ ЗАБОЛЕВАНИЯХ
- ПРОДУКТИВНЫЕ ПРОЦЕССЫ, ПАРОДОНТОМЫ
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ПАРОДОНТА