МЕСТНЫЕ ФАКТОРЫ
Из комплекса местных факторов, влияющих на состояние тканей пародонта, следует выделить зубные отложения, микрофлору, травматическую окклюзию, несанированную полость рта; неполноценные пломбы, протезы,
ортодонтические аппараты; вредные привычки, неправильное расположение уздечек губ, языка и пр.
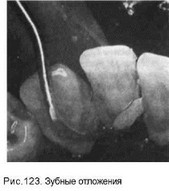 Зубные отложения. Среди местных повреждающих факторов, сочетающих в себе механическое, химическое и биологическое (микробы, токсины) действие, особое значение имеют отложения на зубах (рис. 123). Многочисленными эпидемиологическими, биохимическими, микробиологическими исследованиями в клинике и эксперименте установлено патогенетическое значение зубного налета в возникновении воспалительных и дистрофически-воспали- тельных заболеваний пародонта. Определяя место зубных отложений среди прочих патогенетических факторов, G.Cowley, T.Macphee (I969) считают, что на возникновение заболеваний паро- донта влияют: 1) состояние и продукты обмена в зубных отложениях; 2) факторы полости рта, способные усиливать или ослаблять патогенетический потенциал микроорганизмов и продуктов их обмена; 3) общие факторы, от которых зависит ответная реакция организма на патогенные воздействия. Различают мягкие (неминерализованные) и твердые (минерализованные) зубные отложения, или зубной налет и зубной над- и поддесневой камень.
Зубные отложения. Среди местных повреждающих факторов, сочетающих в себе механическое, химическое и биологическое (микробы, токсины) действие, особое значение имеют отложения на зубах (рис. 123). Многочисленными эпидемиологическими, биохимическими, микробиологическими исследованиями в клинике и эксперименте установлено патогенетическое значение зубного налета в возникновении воспалительных и дистрофически-воспали- тельных заболеваний пародонта. Определяя место зубных отложений среди прочих патогенетических факторов, G.Cowley, T.Macphee (I969) считают, что на возникновение заболеваний паро- донта влияют: 1) состояние и продукты обмена в зубных отложениях; 2) факторы полости рта, способные усиливать или ослаблять патогенетический потенциал микроорганизмов и продуктов их обмена; 3) общие факторы, от которых зависит ответная реакция организма на патогенные воздействия. Различают мягкие (неминерализованные) и твердые (минерализованные) зубные отложения, или зубной налет и зубной над- и поддесневой камень.
Из неминерализованных зубных отложений наиболее важное значение для возникновения поражения пародонта имеют мягкий зубной налет (белое вещество) и зубная бляшка. Белый зубной налет — это поверхностное приобретенное образование на зубах, покрывающее их пелликулу. Он представляет собой желтое или серовато-белое мягкое и липкое отложение, менее плотно прилегающее к поверхности зуба, чем зубная бляшка. Наибольшее количество зубного налета находится у шеек зубов, в межзубных промежутках, на контактных поверхностях и на щечных поверхностях коренных зубов. Налет довольно легко снимается ватным тампоном, струей воды, зубной щеткой и стирается при пережевывании твердой пищи.
В основном налет состоит из конгломерата пищевых остатков (пищевого де- бриса), микроорганизмов, постоянно слущивающихся эпителиальных клеток, лейкоцитов и смеси слюнных протеинов и липидов (S.S.Socransky, 1977). Зубной налет содержит неорганические вещества — кальций, фосфор, натрий, калий, микроэлементы — железо, фтор, цинк и органические компоненты — белки, углеводы, протеолитические ферменты. Основную массу зубного налета составляют микроорганизмы: в 1 мг налета их может содержаться до нескольких миллиардов (до 2,5 х 1010). Из микроорганизмов превалируют стрептококки — 70% колоний, 15% составляют вейлонеллы и нейссерии, 15% — стафилококки, лептотрихии, фузобактерии, актиномицеты, дрожжеподобные грибы и др.
Интенсивность образования и количество зубного налета зависят от многих факторов: количества и качества пищи, вязкости слюны, характера микрофлоры, степени очищения зубов, состояния тканей пародонта.
 При повышенном употреблении углеводов скорость образования налета и его количество увеличиваются.
При повышенном употреблении углеводов скорость образования налета и его количество увеличиваются.
Разновидностью зубного налета является зубная бляшка. Это мягкое аморфное гранулированное образование, накапливающееся на зубах, пломбах, протезах и др. Она плотно прилипает к их поверхности и отделяется только путем механической очистки.
В малых количествах бляшка не видна, но когда ее скапливается много, она приобретает вид массы серого или желто-серого цвета. Бляшка образуется в равной степени на верхней и нижней челюстях, больше — на вестибулярных поверхностях боковых зубов и язычных поверхностях нижних фронтальных зубов.
Зубная бляшка состоит главным образом из воды — 70% и пролиферирующих микроорганизмов, эпителиальных клеток, лейкоцитов и макрофагов. В сухом остатке 70% составляют микроорганизмы, остальное — межклеточный матрикс. Матрикс в свою очередь состоит из комплекса гликозаминогликанов, в котором главными компонентами являются углеводы и протеины (примерно по 30% каждый), 15% липидов и продуктов жизнедеятельности бактерий бляшки, остатков их цитоплазмы и клеточной мембраны, пищи и производных слюнных гликопротеинов.
Главными неорганическими компонентами матрикса бляшки являются кальций, фосфор, магний, калий и в малых количествах натрий.
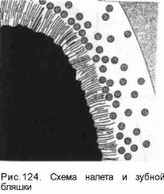
Зубная бляшка — это в основном бактериальное образование, которое характеризуется прогрессирующим ростом и довольно прочно присоединяется к твердым тканям зубов (W.Bowen, 1976). По мере роста и организации бляшки в ней возрастает количество микроорганизмов примерно до 70—80 % ее массы, в среднем составляя около 2,5 х 10‘" бактерий в ) мг. Изменяется и их видовой состав: от простого преобладания кокков (которые и в зрелой бляшке составляют до 50 % ее бактериальной флоры) до более сложных их популяций (J. Carlsson, 1967). Зрелая бляшка (рис. 124) имеет довольно организованную структуру и состоит из: I) приобретенной пелликулы, обеспечивающей связь бляшки с эмалью; 2) слоя палисадникообразно размещенных волокнистых микроорганизмов, которые оседают на пелликулу; 3) густой сетки волокнистых микроорганизмов, в которых имеются колонии других видов микробов; 4) поверхностного слоя коккоподобных микроорганизмов (Z.Broukal,
I..Svejda, 1977). В зависимости от расположения по отношению к десневому краю различают наддесневые (коронковые и маргинальные) и поддесневые бляшки. На основании многочисленных исследований поддесневую бляшку подразделяют на 2 части: связанную с зубом и связанную с эпителием. Бактерии из поддесневой бляшки, связанной с эпителием, могут легко проникать в соединительную ткань десны и альвеолярной кости (R.Saglie и соавт., 1982).
 Бактерии бляшки используют питательные вещества пищи для образования компонентов матрикса. Наиболее легко используются легкоусваиваемые углеводы (сахароза, глюкоза), в меньшей мере — крахмал. Некоторые виды бактерий бляшки синтезируют из углеводов полисахариды: декстраны и леваны, обладающие способностью адгезии к твердым тканям зубов (R.Gibbons, 1969). Скорость образования бляшки зависит от характера питания, гигиенического состояния полости рта, свойств слюны, но в среднем для созревания бляшки необходимо около 30 дней. По мере роста бляшка распространяется под десну, вызывая раздражение тканей пародонта, повреждение эпителия и развитие воспаления подлежащих тканей. Выделяемые микроорганизмами бляшки эндо- и экзотоксины оказывают токсическое действие на ткани пародонта, нарушают клеточный обмен, вызывают вазомоторные расстройства, сенсибилизацию тканей пародонта и организма в целом.
Бактерии бляшки используют питательные вещества пищи для образования компонентов матрикса. Наиболее легко используются легкоусваиваемые углеводы (сахароза, глюкоза), в меньшей мере — крахмал. Некоторые виды бактерий бляшки синтезируют из углеводов полисахариды: декстраны и леваны, обладающие способностью адгезии к твердым тканям зубов (R.Gibbons, 1969). Скорость образования бляшки зависит от характера питания, гигиенического состояния полости рта, свойств слюны, но в среднем для созревания бляшки необходимо около 30 дней. По мере роста бляшка распространяется под десну, вызывая раздражение тканей пародонта, повреждение эпителия и развитие воспаления подлежащих тканей. Выделяемые микроорганизмами бляшки эндо- и экзотоксины оказывают токсическое действие на ткани пародонта, нарушают клеточный обмен, вызывают вазомоторные расстройства, сенсибилизацию тканей пародонта и организма в целом.
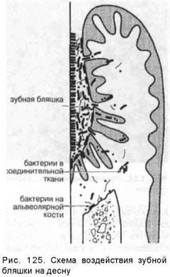
Микроорганизмы бляшки в результате активного выделения разнообразных ферментов (гиалуронидаза, хондроитинсульфатаза, протеазы, глюкурони- даза, коллагеназа и др.) обладают выраженной протеолитической активностью (Л.А.Хоменко, 1980). Эти ферменты способствуют развитию микроциркуляторных нарушений в пародонте, запускают ряд реакций воспаления, вызывают деполимеризацию гликозаминогликанов, белков тканей пародонта, в первую очередь коллагена. Такой механизм развития патологического процесса занимает важное место в патогенезе заболеваний пародонта воспалительной и дис- трофически-воспалительной природы (рис. 125, 126).
Со временем в зубной бляшке повышается концентрация неорганических веществ, и она становится матрицей для образования зубного камня. Фосфат кальция, преобладающий в бляшке, импрегнирует ее коллоидную основу, изменяя соотношение между гликозаминогликанами, микроорганизмами,
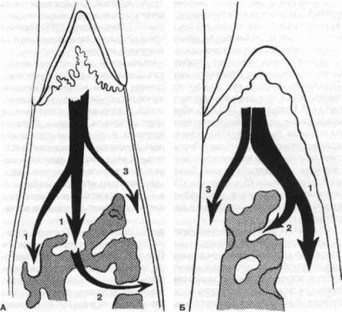
Рис. 126. Распространение воспалительного процесса в десне:
А - в межзубном промежутке; Б-с вестибулярной (язычной) стороны: ] - из десны в альвеолярную кость; 2 — из кости в периодонт; 3 — из десны в периодонт
слущенным эпителием, лейкоцитами и пр. В зависимости от локализации по отношению к десневому краю различают наддесневой и поддесневой зубной камень. Минеральные компоненты (кальций, фосфор, магний, карбонаты, микроэлементы) наддесневого зубного камня слюнного происхождения, а поддесневого — из сыворотки крови. Примерно 75% из них составляет фосфат кальция, 3% карбонат кальция, остальное — фосфат магния и следы разных металлов. Чаше неорганическая часть зубного камня имеет кристаллическую структуру и представлена гидроксиапатитом и другими апатитами (H.T.Schroeder, H.U, Bambauer, I966).
Органическую основу зубного камня составляет конгломерат протеинполисахаридного комплекса, десквамированных эпителиальных клеток, лейкоцитов и различных видов микроорганизмов. Значительную часть составляют углеводы, представленные галактозой, глюкозой, глюкуроновой кислотой протеины и аминокислоты (M.F.Little и соавт., 1966).
В строении зубного камня выделяют поверхностную зону бактериального налета без признаков минерализации, промежуточную зону с центрами кристаллизации и зону собственно зубного камня (Л.Т.Малышкина, 1979). Наличие большого количества бактерий в зубном камне объясняет его выраженное сенсибилизирующее, протеолитическое и токсическое действие.
Зубной камень оказывает (особенно поддесневой) выраженное механическое повреждающее действие на пародонт, способствует развитию местного С-гиповитаминоза. В его составе обнаружены окислы металлов (ванадия, свинца, меди и пр.), оказывающие выраженное токсическое действие на паро- донт (А.П.Грохольский, 1965). На поверхности зубного камня всегда имеется определенное количество неминерализованных бляшек, которые являются важнейшими раздражителями тканей пародонта и во многом определяют характер патогенного действия зубного камня. Механизм повреждающего действия зубного камня на пародонт в значительной мере связан с действием микрофлоры, содержащейся в нем. Выявлена высокая протеолитическая активность зубного камня (Л.А.Хоменко, 1980), что, вероятно, обусловлено ферментативными свойствами микрофлоры. Это способствует развитию микроциркуляторных нарушений в пародонте и вызывает деструкцию соединительной ткани.
Существует несколько теорий образования зубного камня. Согласно физико-химической теории, коллоиды слюны поддерживают перенасыщенное содержание кальция и фосфора в слюне. При застое слюны изменяется состояние коллоидов, что приводит к выпадению этих солей в осадок; процесс значительно ускоряется при снижении рН слюны, выделении аммиака микроорганизмами зубных бляшек. Согласно энзиматической теории, неорганические фосфорные радикалы, вызывающие выпадение кальция в осадок, освобождаются при гидролизе фосфорных компонентов пищи и слюны ферментами микроорганизмов и слюны (I.D.Mandel и соавт., 1957; W.F.Neuman, M.W.Neuman, 1958; B.H.Wasserman и соавт., 1958; I.D.Mandel, 1974).
Травматическая окклюзия. При пережевывании пищи зубы и соответственно пародонт подвергаются действию значительной жевательной нагрузки. Жевательные мышцы человека способны развить суммарную силу, которая достигает 4000 Н (ньютон). Учитывая относительно небольшую поверхность режуших краев и жевательных поверхностей зубов, на них действует огромное жевательное давление. Оно передается на волокна периодонта, кость альвеолярного отростка, контрфорсы челюсти, связки, височно-нижнечелюстные суставы и др. Эти анатомические образования приспособлены к восприятию такой перемежающейся нагрузки: она способствует улучшению их крово- и лимфообращения, обеспечивая нормальную трофику и обмен веществ в их тканях. При отсутствии подобной нагрузки начинается атрофия опорноудерживающего аппарата зубов, в первую очередь тканей пародонта.
С другой стороны, при значительной перегрузке также могут возникнуть патологические изменения в тканях пародонта. Пародонт может практически без изменений выдержать довольно сильную кратковременную перегрузку. Но более вредное воздействие оказывает меньшая по силе, но длительно действующая жевательная перегрузка. Например, жевательное давление, действующее на зубы и ткани пародонта при раздроблении и разжевывании кусочка куриной косточки, дает значительную нагрузку на зубы, но в течение относительно короткого промежутка времени. Это никогда не причиняет вреда здоровым зубам и удерживающему их комплексу тканей пародонта. Однако гораздо меньшее усилие, которое возникает при действии на зубы повышающих прикус пломб, коронок, ортодонтаческих аппаратов, действующее более регулярно или же непрерывно в течение длительного времени, приводит к повреждению или даже разрушению тканей пародонта. В ответ на это усилие в тканях пародонта происходят компенсаторные приспособительные изменения. Если же действие жевательного давления превышает резервные возможности пародон- та, то возникает повреждение или даже разрушение комплекса его тканей.
Такие состояния, при которых на пародонт действуют нагрузки, превышающие его резервные компенсаторные возможности и приводящие к его повреждению, получили название «функциональная травматическая перегрузка», «окклюзионная травма», «травма в результате окклюзии", «травматическая окклюзия» и др. Термины «окклюзионная травма», «травма в результате окклюзии» характеризуют эффект, конечный результат этого состояния, тогда как термин «травматическая окклюзия» определяет собственно само это состояние. Впервые такой термин предложил P.R. Stillman еще в 1919 г.
Возможны различные причины возникновения и механизмы развития травматической окклюзии. Если избыточное повреждающее жевательное давление действует на зубы со здоровым, непораженным патологическим процессом пародонтом, то такую травматическую окклюзию определяют как первичную. Она может возникнуть при травматической перегрузке зубов вследствие повышения прикуса (пломбой, коронкой, каппой, ортодонтическим аппаратом и др.), аномалий прикуса и отдельных зубов, при потере многих зубов, патологической стираемости и др. Довольно часто первичная травматическая окклюзия возникает в результате парафункций: бруксизм, тонические рефлексы жевательных мышц; при смещениях нижней челюсти вследствие потери зубов, неправильного протезирования. Таким образом, первичная травматическая окклюзия возникает в результате действия на зубы чрезмерной (по сравнению с нормальной, физиологической) жевательной нагрузки или изменении ее направления. Необходимо отметить, что первичная травматическая окклюзия является обратимым патологическим процессом.
Экспериментально установлено, что при жевательной перегрузке в тканях пародонта возникают геморрагии, тромбоз сосудов, отек тканей. В участках наиболее выраженного сдавления (т.е. там, где действующее на ткани пародон- та давление превышает величину внутрикапиллярного давления крови, равного 25 г/см2) возникает значительная ишемия тканей. При этом сдавливается сосудисто-нервный пучок, питающий пульпу, и очень быстро развивается ее некроз. Эти выраженные изменения развиваются в течение довольно короткого периода времени, только в участках, подвергающихся воздействию избыточного жевательного давления. А на остальных, не перегруженных участках зубного ряда такие изменения не обнаруживаются.
С другой стороны, на фоне патологического процесса в тканях пародонта обычная нормальная жевательная нагрузка начинает превышать резервные силы пародонта. В результате резорбции альвеолярной кости, волокон периодонта зуб не может сопротивляться тому обычному жевательному давлению, которое он мог вынести с интактным пародонтом. Эта привычная окклюзионная нагрузка начинает превышать толерантность его структур и превращается из физиологической нагрузки в фактор, травмирующий и разрушающий ткани пародонта. Кроме того, в этих случаях изменяется соотношение между высотой клинической коронки и длиной корня. Увеличившаяся высота клинической коронки при горизонтальной нагрузке, работая как рычаг, вызывает значительную перегрузку костных стенок альвеолы. Это приводит к значительному повышению разрушающих пародонт перегрузок, усугубляет имеющуюся окклюзионную травму и ускоряет резорбцию костной ткани лунок. Такая травматическая окклюзия определяется как вторичная. Она наиболее часто встречается при генерализованном пародонтите и во многом определяет дальнейшее прогрессирование этого заболевания. Образуется замкнутый круг патологических изменений: травматическая окклюзия возникает на фоне изменений пародонта и в последующем она же способствует дальнейшему прогрессированию разрушения альвеолярной кости и других тканей пародонта. Обычно при вторичной травматической окклюзии происходит резорбция тканей пародонта (периодонт, кость альвеолярного отростка) и твердых тканей зубов (цемент, дентин). В отличие от первичной травматической окклюзии, довольно редко возникает поражение и гибель пульпы с последующим развитием воспаления периодонта.
Иногда как отдельную форму выделяют комбинированную травматическую окклюзию. При этом выявляются признаки как первичной, так и вторичной травматической окклюзии. Другими словами, это такая ситуация, при которой факторы перегрузки, характерные для первичной травматической окклюзии, выявляются и оказывают свое действие на фоне имеющегося заболевания пародонта.
Вторичная травматическая окклюзия возникает на фоне развившихся патологических изменений в тканях пародонта. Первые их проявления приводят вначале к отеку тканей пародонта (десны, периодонта). Это вызывает выдвижение зубов из альвеол на пораженном участке зубного ряда. Поэтому такие зубы первыми вступают в контакт с зубами-антагонистами противоположной челюсти, что вызывает их дополнительную перегрузку. Одновременно при отеке происходит растяжение волокон периодонта и у таких зубов отмечается увеличение степени их подвижности (по сравнению с нормальной физиологической). Это приводит к такому состоянию, при котором зубы даже на незначительно пораженном участке зубного ряда начинают уклоняться от физиологической жевательной нагрузки и не происходит нормального истирания их твердых тканей. Развитие данной патологической ситуации приводит к дальнейшей перегрузке зубов на участке с пораженным пародонтом, и патологический цикл замыкается.
Вследствие патологических изменений в тканях пародонта увеличивается степень их подвижности, в результате чего не происходит истирания
их жевательных бугров. Это приводит к возникновению горизонтальной перегрузки таких зубов при боковых жевательных движениях нижней челюсти. Подобное изменение направления нагрузки оказывает еще более травмирующее действие на пародонт. Под влиянием горизонтальной перегрузки происходит смещение и наклоны зубов в разные стороны: в язычном, вестибулярном направлениях, повороты зубов вокруг вертикальной оси, выдвижение их из зубного ряда и др. И, таким образом, при дальнейшем развитии травматической окклюзии возникают самые разнообразные нарушения положения зубов. В результате эти зубы оказываются в еще более неблагоприятных условиях для восприятия жевательной нагрузки и патологическая ситуация усугубляется и прогрессирует. В целом необходимо отметить более разрушительное влияние горизонтальной составляющей травматической окклюзии на ткани пародонта. Конечным результатом этого воздействия является полное разрушение тканей пародонта, сочетающееся с атрофией цемента и дентина корней зубов.
Неблагоприятное воздействие травматической окклюзии усиливается при удалении зубов. Находящиеся в пределах зубного ряда зубы функционируют как единое анатомическое образование, при этом жевательная нагрузка равномерно распределяется на весь зубной ряд. Это происходит посредством контакта отдельных зубов друг с другом. При потере или удалении зубов исчезает сопротивление со стороны соседних зубов, которое компенсирует определенную горизонтальную составляющую жевательной нагрузки. Такие зубы начинают воспринимать нагрузку изолированно, а зубные ряды перестают действовать как единая система. Возникающая перегрузка таких зубов приводит к их наклону в сторону дефекта зубного ряда. При этом исчезает контакт зуба с соседними зубами и патологическая ситуация еще более усугубляется. Все это усугубляется значительной атрофией кости альвеолярного отростка в месте приложения избыточного жевательного давления.
Воздействие травматической окклюзии не ограничивается только этими пародонтальными аспектами. Возникшие изменения в пародонте и зубных рядах приводят к затруднению пережевывания пищи зубами, расположенными на пораженных участках зубного ряда. Вследствие этого подсознательно изменяются движения нижней челюсти, при которых пациент щадит подвижные зубы. При довольно длительном существовании патологической ситуации изменяется рефлекторная деятельность жевательных мышц, и этот рефлекс закрепляется. Неправильные движения нижней челюсти, при которых некоторые участки зубных рядов не подвергаются жевательной нагрузки, а другие, наоборот, перегружены, приводят к изменению височно-нижнечелюстных суставов. Следовательно, травматическая окклюзия приводит к значительным изменениям взаимоотношений пораженных зубов и тканей пародонта. Возникая первично или на фоне имеющихся патологических изменений пародонта, она значительно усугубляет их течение.
Характеризуя в целом это патологическое состояние, нужно отметить, что под травматической окклюзией понимают такие окклюзионные взаимоотношения отдельных групп зубов или зубных рядов, которые характеризуются
преждевременным и неустойчивым их смыканием, неравномерным распределением жевательного давления с последующей миграцией перегруженных зубов, патологическими изменениями пародонта, нарушениями функции жевательных мышц и височно-нижнечелюстных суставов.
Аномалии прикуса и положения отдельных зубов оказывают значительное повреждающее действие на ткани пародонта. В этих участках отмечается значительное скопление остатков пищи, микроорганизмов, образование зубных бляшек и зубного камня. Весь этот комплекс действует на ткани пародонта посредством разнообразных факторов: механических, химических, биохимических; оказывает сенсибилизирующее действие и др. Кроме того, в этих участках возникает значительная функциональная перегрузка тканей пародонта, которая характеризуется развитием травматической окклюзии на этом участке. Возникающая окклюзионная травма еще более усугубляет повреждающее действие зубных отложений в месте аномального расположения зубов. Выраженные изменения развиваются при глубоком прикусе во фронтальном участке зубного ряда, так как эти участки перегружены при вертикальных и горизонтальных движениях нижней челюсти. При дистальном прикусе это усугубляется возникающей значительной горизонтальной перегрузкой зубов, что в последующем проявляется в веерообразном расхождении верхних фронтальных зубов. При медиальном, наоборот, их смещение происходит в нёбную сторону. Во фронтальном участке нижней челюсти отмечается смещение зубов и их скученность.
Выраженность этих патологических изменений в пародонте зависит от тяжести аномалии прикуса и отдельных зубов. Клиническая картина прогрессирует с течением времени и увеличением возраста пациента.
Несанированная полость рта, при которой имеется значительное количество пораженных кариесом зубов, представляет собой сосредоточение комплекса повреждающих пародонт факторов. В кариозных полостях скапливается значительное количество остатков пищи, в области этих зубов отмечается образование значительного количества зубных отложений и др. При жевании пациент рефлекторно избегает использования этих участков зубного ряда для пережевывания пищи, что вызывает перегрузку других участков зубного ряда. Возникающее нарушение процессов самоочищения зубов способствует более значительному накоплению в этих участках зубных отложений, и порочный патологический круг замыкается. Особенно неблагоприятное действие на ткани оказывают кариозные полости, расположенные в пришеечной области и на контактных поверхностях боковых зубов. Повреждающее действие последних усиливается отсутствием в этих участках контактного пункта: остатки пищи проталкиваются при жевании вглубь, травмируют десну и другие ткани пародонта. Примерно такое же неблагоприятное действие на ткани па- родонта оказывают неправильно запломбированные кариозные полости на контактных поверхностях зубов, особенно с нависающими на десневой сосочек краями. Под ними скапливаются остатки пищи, образуются зубные отложения и создаются, таким образом, условия для возникновения и прогрессирования патологического процесса в пародонте. Аналогично влияют на паро- донт неправильно изготовленные искусственные коронки, мостовидные и съемные протезы. Повышающие прикус пломбы и несъемные протезы дополнительно вызывают перегрузку зубов при жевательных движениях нижней челюсти. Это приводит к развитию травматической окклюзии и возникновению в этих участках травматических узлов.
Аномалии анатомического строения тканей десны, слизистой оболочки и полости рта в целом также оказывают неблагоприятное воздействие на ткани пародонта. Так, высокое прикрепление уздечек губ или языка приводит к тому, что при их движениях десна отрывается от шеек зубов. При этом возникает постоянно действующее напряжение в области прикрепления десны к шейкам зубов, еще точнее, прикрепления эпителия десневой борозды к твердым тканям зубов. В последующем в этих участках целостность эпителиального прикрепления нарушается, образуется вначале щель, а затем и пародонталь- ный карман. Примерно такой же механизм повреждающего действия на паро- донт при мелком преддверии полости рта.
Вредные привычки (сосание или прикусывание языка, мягких тканей полости рта, других посторонних предметов) оказывают повреждающее действие на ткани пародонта посредством нескольких факторов. Привычное кусание посторонних предметов создает небольшую по силе, но постоянно действующую травматическую перегрузку зубов этого участка. Прикусывание мягких тканей, например щеки, вызывает дополнительное натяжение ее тканей. Через слизистую оболочку переходной складки оно передается на ткани десны и способствует ее отрыву от твердых тканей зубов. Это в дальнейшем приводит к накоплению на таких участках остатков пищи, образованию зубных отложений и др.
Микрофлора. В полости рта постоянно проживает около 400 штаммов разнообразных микроорганизмов, но только около 30 из них могут рассматриваться как условно-патогенные для тканей пародонта. До настоящего времени продолжаются многочисленные исследования, в которых пытаются связать воедино клинические проявления заболеваний пародонта, характер их течения, микробиологические и иммунологические изменения в полости рта и организме человека в целом.
Микроорганизмы значительно варьируют по способности прикрепляться к различным поверхностям в полости рта. Так, Streptococcus mutans, S. sanguis, штаммы Lastobacillus, Actinomyces viscosus охотно прикрепляются к эмали зубов. Streptococcus salivarius, Actinomyces naeslundii населяют спинку языка, тогда как Bacteroides и спирохеты обнаруживаются в десневых бороздах и пародонтальных карманах. Такие виды микроорганизмов, как Streptococcus mutans, S.sanguis, S.mitis, S.salivarius, штаммы Lactobacilkis, обладают способностью образовывать внеклеточные полимеры из пищевых углеводов. Эти экстра целлюлярные полисахариды нерастворимы в воде и значительно усиливают адгезию микроорганизмов, а следовательно, и зубной бляшки к поверхности зубов. Они приклеиваются к поверхности пелликулы и в дальнейшем друг к другу, обеспечивая рост бляшки.
В полости рта имеется значительное количество различных факторов, подавляющих рост микрофлоры. В первую очередь это слюна, которая содержит лизоцим, лактопероксидазу, лактоферрин и др. Иммунные компоненты, которые секретируются слюнными железами и попадают в полость рта, например IgA, в первую очередь препятствуют прикреплению микроорганизмов к поверхности твердых тканей зубов, клеточным мембранам. Слюна и десневая жидкость содержат также антитела, которые в сочетании с лейкоцитами и другими иммунными компонентами быстро реагируют на значительное антигенное вторжение в полости рта.
Прямое внедрение микроорганизмов в ткани пародонта при его заболеваниях до последнего времени практически не выявлялось, исключая случаи острого язвенно-некротического гингивита. Наличие микроорганизмов в ткани десны при гингивитах, в стенке пародонтальных карманов, их проникновение через сулькулярный эпителий и далее в соединительную ткань было достоверно подтверждено только с помощью электронной микроскопии. Базальная мембрана рассматривается как довольно мощный барьер на пути проникновения микроорганизмов, но при нарушении ее целости бактерии сравнительно легко проникают в глубь тканей пародонта. Входными воротами для микрофлоры являются нарушение целости (изъязвление) прикрепления эпителия борозды к твердым тканям зубов (EA. Carranza и соавт., 1983; M.Sanz и соавт., 1986).
Бактериальное внедрение в ткани пародонта многими авторами рассматривается как важный фактор патогенеза его заболеваний. Они считают, что выраженные деструкция альвеолярной кости и резкое прогрессирование генерализованного пародонтита при его обострении может быть результатом периода активного внедрения микроорганизмов в ткани пародонта (F.R.Saglie и соавт., 1988).
Интересная концепция о роли микрофлоры в развитии генерализованного пародонтита была предложена в 1976 г. W.Loesche, которую он назвал гипотезой специфичности зубных бляшек. Согласно этой концепции, генерализованный пародонтит представляет собой труппу заболеваний, которые вызываются различными причинами и имеют различное клиническое течение, но их симптоматика подобна. Более точное определение этиологических факторов, клинические, лабораторные и микробиологические методы улучшают диагностику и понимание патогенеза данного подвида генерализованного пародонтита. Авторы считали, что одним из ключевых моментов является выделение из пародонтальных карманов микроорганизмов, специфичных для данной разновидности генерализованного пародонтита.
Ткани пародонта поддерживаются неповрежденными так долго, сколько будет существовать равновесие между резистентностью организма человека и вирулентностью бактерий. Некоторые виды микроорганизмов имеют способность преодолевать защиту хозяина и проникать в пародонтальный карман и даже в соединительную ткань десны. Бактерии могут повреждать ткани хозяина посредством прямого действия своих токсинов, ферментов, токсических продуктов метаболизма или же опосредованно путем стимулирования ответных реакций хозяина, при которых происходит повреждение его же тканей пародонта (J.SIots, BJ.Genco, 1984; M.A.Listgarten, 1987).
Значительное внимание было уделено изучению и характеристике микроорганизмов, которые продуцируют ферменты или токсические продукты и могут быть ответственными за деструкцию тканей пародонта. Полость рта является уникальной средой для роста и проживания большого количества разнообразных микроорганизмов: бактерий, грибов, простейших, вирусов и др.
Микробная популяция, которая формируется на поверхности зубов в виде бляшек, значительно отличается от микроорганизмов, обнаруживаемых на поверхности слизистой оболочки полости рта. Микроорганизмы, проникающие в полость рта, вначале контактируют со слюной или с поверхностями, покрытыми слюной. Поэтому они легко смываются ею, если не имеют способности адгезии к поверхности зубов. Следовательно, адгезивность рассматривается как важное свойство и основной фактор условно-патогенной микрофлоры полости рта. Если возникают какие-то изменения в организме хозяина или собственно в микроорганизмах, находящихся в симбиозе, то это приводит к значительному нарушению среды обитания микробов полости рта. Возникшие новые условия требуют адаптации организма хозяина и микробов, поэтому обычно полость рта заселяется новыми штаммами микроорганизмов, более приспособленными к сложившимся условиям. Такой феномен носит название бактериальной наследственности и занимает важное место в патогенезе гингивитов и пародонтитов (R.J.Gibbons, J.Van Houte, 1978).
Начальное развитие гингивита, как считают, связано с действием микроорганизмов, количество которых значительно возрастает по мере накопления на зубах бляшек. При этом происходит замещение одних условно-патогенных штаммов на другие, обладающие более выраженной патогенностью. Обычно происходит замещение преобладающей в здоровом пародонте кокковой флоры на более сложный комплекс, состоящий из кокков, палочек, спирилл и пр. Этот состав варьирует в зависимости от сложившихся в организме условий и часто может определять возникновение того или иного вида гингивита (H.E.Lbe и соавт., 1965). Особенно отчетливо подобная взаимосвязь проявляв ется между специфичной микрофлорой (фузо-спириллярный симбиоз) и клиническими симптомами воспаления десны при язвенном гингивите.
Многие исследователи предполагают, что повторные воспалительные процессы в десне приводят к разрушению эпителиального прикрепления десны к зубам, которое вызывает возникновение пародонтита (локализованного или генерализованного). Это общепризнанное клиническое наблюдение, которое подтверждается наличием большого количества поддесневых бляшек, содержащих особенно активные условно-патогенные штаммы микроорганизмов (Н.Е.Лое и соавт., 1965).
Имеется достаточное количество наблюдений, подтверждающих специфичность комплекса микроорганизмов, которые связаны с данным заболеванием или наиболее часто выделяются при различных видах заболеваний паро- донта человека, различном течении генерализованного пародонтита и др. Это происходит несмотря на довольно различные причины возникновения заболеваний и, по-видимому, отображает определенные, более или менее одинаковые условия, которые возникают в это время в пародонте (J. Slots, 1979, 1986).
Так, при хроническом течении генерализоваиного пародонтита отмечается сравнительно небольшое количество бляшек и микрофлоры, которые коррелируют со степенью и характером деструкции кости. Микробиологическими исследованиями при этом определяется комплекс наиболее часто высеваемых из пародонтальных карманов микроорганизмов. При обострившемся течении количество бляшек, наоборот, может быть незначительным, но отмечается значительное увеличение количества комплексов микрофлоры и изменение (обычно усиление) их патогенных свойств (W.E.C.Moore и соавт., 1982; A.C.R.Tanner и соавт., 1984).
Рассматривая роль микрофлоры в возникновении заболеваний пародонта (гингивит, локализованный и генерализованный пародонтит) нужно принимать во внимание сложное взаимодействие микроорганизмов и организма человека, которое во многом определяет проявление сложной клинической картины различных заболеваний пародонта. Условно-патогенные микроорганизмы полости рта могут вызывать заболевание либо непосредственно воздействуя своими токсинами и повреждая ткани пародонта, либо опосредованно путем индуцирования ответных реакций (обычно иммунного характера) организма хозяина, при развитии которых тоже происходит повреждение пародонтальных тканей. Эти ответные реакции могут иметь защитный или повреждающий ткани характер (M.G.Newman, 1985). Сочетание таких системных факторов вместе с локальными механизмами повреждения и определяет столь многообразные проявления заболеваний пародонта у разных пациентов.
Многие зарубежные исследователи подчеркивают преимущественно инфекционную природу заболеваний пародонта (M.G.Newman, 1985; J.Slots, 1979, 1986; S.S.Socransky,1977; S.S.Socransky и соавт., 1982, и др.). Их представления, базирующиеся на многочисленных микробиологических, иммунологических исследованиях, можно свести к следующим положениям:
ортодонтические аппараты; вредные привычки, неправильное расположение уздечек губ, языка и пр.
 Зубные отложения. Среди местных повреждающих факторов, сочетающих в себе механическое, химическое и биологическое (микробы, токсины) действие, особое значение имеют отложения на зубах (рис. 123). Многочисленными эпидемиологическими, биохимическими, микробиологическими исследованиями в клинике и эксперименте установлено патогенетическое значение зубного налета в возникновении воспалительных и дистрофически-воспали- тельных заболеваний пародонта. Определяя место зубных отложений среди прочих патогенетических факторов, G.Cowley, T.Macphee (I969) считают, что на возникновение заболеваний паро- донта влияют: 1) состояние и продукты обмена в зубных отложениях; 2) факторы полости рта, способные усиливать или ослаблять патогенетический потенциал микроорганизмов и продуктов их обмена; 3) общие факторы, от которых зависит ответная реакция организма на патогенные воздействия. Различают мягкие (неминерализованные) и твердые (минерализованные) зубные отложения, или зубной налет и зубной над- и поддесневой камень.
Зубные отложения. Среди местных повреждающих факторов, сочетающих в себе механическое, химическое и биологическое (микробы, токсины) действие, особое значение имеют отложения на зубах (рис. 123). Многочисленными эпидемиологическими, биохимическими, микробиологическими исследованиями в клинике и эксперименте установлено патогенетическое значение зубного налета в возникновении воспалительных и дистрофически-воспали- тельных заболеваний пародонта. Определяя место зубных отложений среди прочих патогенетических факторов, G.Cowley, T.Macphee (I969) считают, что на возникновение заболеваний паро- донта влияют: 1) состояние и продукты обмена в зубных отложениях; 2) факторы полости рта, способные усиливать или ослаблять патогенетический потенциал микроорганизмов и продуктов их обмена; 3) общие факторы, от которых зависит ответная реакция организма на патогенные воздействия. Различают мягкие (неминерализованные) и твердые (минерализованные) зубные отложения, или зубной налет и зубной над- и поддесневой камень.
Из неминерализованных зубных отложений наиболее важное значение для возникновения поражения пародонта имеют мягкий зубной налет (белое вещество) и зубная бляшка. Белый зубной налет — это поверхностное приобретенное образование на зубах, покрывающее их пелликулу. Он представляет собой желтое или серовато-белое мягкое и липкое отложение, менее плотно прилегающее к поверхности зуба, чем зубная бляшка. Наибольшее количество зубного налета находится у шеек зубов, в межзубных промежутках, на контактных поверхностях и на щечных поверхностях коренных зубов. Налет довольно легко снимается ватным тампоном, струей воды, зубной щеткой и стирается при пережевывании твердой пищи.
В основном налет состоит из конгломерата пищевых остатков (пищевого де- бриса), микроорганизмов, постоянно слущивающихся эпителиальных клеток, лейкоцитов и смеси слюнных протеинов и липидов (S.S.Socransky, 1977). Зубной налет содержит неорганические вещества — кальций, фосфор, натрий, калий, микроэлементы — железо, фтор, цинк и органические компоненты — белки, углеводы, протеолитические ферменты. Основную массу зубного налета составляют микроорганизмы: в 1 мг налета их может содержаться до нескольких миллиардов (до 2,5 х 1010). Из микроорганизмов превалируют стрептококки — 70% колоний, 15% составляют вейлонеллы и нейссерии, 15% — стафилококки, лептотрихии, фузобактерии, актиномицеты, дрожжеподобные грибы и др.
Интенсивность образования и количество зубного налета зависят от многих факторов: количества и качества пищи, вязкости слюны, характера микрофлоры, степени очищения зубов, состояния тканей пародонта.
 При повышенном употреблении углеводов скорость образования налета и его количество увеличиваются.
При повышенном употреблении углеводов скорость образования налета и его количество увеличиваются.
Разновидностью зубного налета является зубная бляшка. Это мягкое аморфное гранулированное образование, накапливающееся на зубах, пломбах, протезах и др. Она плотно прилипает к их поверхности и отделяется только путем механической очистки.
В малых количествах бляшка не видна, но когда ее скапливается много, она приобретает вид массы серого или желто-серого цвета. Бляшка образуется в равной степени на верхней и нижней челюстях, больше — на вестибулярных поверхностях боковых зубов и язычных поверхностях нижних фронтальных зубов.
Зубная бляшка состоит главным образом из воды — 70% и пролиферирующих микроорганизмов, эпителиальных клеток, лейкоцитов и макрофагов. В сухом остатке 70% составляют микроорганизмы, остальное — межклеточный матрикс. Матрикс в свою очередь состоит из комплекса гликозаминогликанов, в котором главными компонентами являются углеводы и протеины (примерно по 30% каждый), 15% липидов и продуктов жизнедеятельности бактерий бляшки, остатков их цитоплазмы и клеточной мембраны, пищи и производных слюнных гликопротеинов.
Главными неорганическими компонентами матрикса бляшки являются кальций, фосфор, магний, калий и в малых количествах натрий.
Зубная бляшка — это в основном бактериальное образование, которое характеризуется прогрессирующим ростом и довольно прочно присоединяется к твердым тканям зубов (W.Bowen, 1976). По мере роста и организации бляшки в ней возрастает количество микроорганизмов примерно до 70—80 % ее массы, в среднем составляя около 2,5 х 10‘" бактерий в ) мг. Изменяется и их видовой состав: от простого преобладания кокков (которые и в зрелой бляшке составляют до 50 % ее бактериальной флоры) до более сложных их популяций (J. Carlsson, 1967). Зрелая бляшка (рис. 124) имеет довольно организованную структуру и состоит из: I) приобретенной пелликулы, обеспечивающей связь бляшки с эмалью; 2) слоя палисадникообразно размещенных волокнистых микроорганизмов, которые оседают на пелликулу; 3) густой сетки волокнистых микроорганизмов, в которых имеются колонии других видов микробов; 4) поверхностного слоя коккоподобных микроорганизмов (Z.Broukal,
I..Svejda, 1977). В зависимости от расположения по отношению к десневому краю различают наддесневые (коронковые и маргинальные) и поддесневые бляшки. На основании многочисленных исследований поддесневую бляшку подразделяют на 2 части: связанную с зубом и связанную с эпителием. Бактерии из поддесневой бляшки, связанной с эпителием, могут легко проникать в соединительную ткань десны и альвеолярной кости (R.Saglie и соавт., 1982).
 Бактерии бляшки используют питательные вещества пищи для образования компонентов матрикса. Наиболее легко используются легкоусваиваемые углеводы (сахароза, глюкоза), в меньшей мере — крахмал. Некоторые виды бактерий бляшки синтезируют из углеводов полисахариды: декстраны и леваны, обладающие способностью адгезии к твердым тканям зубов (R.Gibbons, 1969). Скорость образования бляшки зависит от характера питания, гигиенического состояния полости рта, свойств слюны, но в среднем для созревания бляшки необходимо около 30 дней. По мере роста бляшка распространяется под десну, вызывая раздражение тканей пародонта, повреждение эпителия и развитие воспаления подлежащих тканей. Выделяемые микроорганизмами бляшки эндо- и экзотоксины оказывают токсическое действие на ткани пародонта, нарушают клеточный обмен, вызывают вазомоторные расстройства, сенсибилизацию тканей пародонта и организма в целом.
Бактерии бляшки используют питательные вещества пищи для образования компонентов матрикса. Наиболее легко используются легкоусваиваемые углеводы (сахароза, глюкоза), в меньшей мере — крахмал. Некоторые виды бактерий бляшки синтезируют из углеводов полисахариды: декстраны и леваны, обладающие способностью адгезии к твердым тканям зубов (R.Gibbons, 1969). Скорость образования бляшки зависит от характера питания, гигиенического состояния полости рта, свойств слюны, но в среднем для созревания бляшки необходимо около 30 дней. По мере роста бляшка распространяется под десну, вызывая раздражение тканей пародонта, повреждение эпителия и развитие воспаления подлежащих тканей. Выделяемые микроорганизмами бляшки эндо- и экзотоксины оказывают токсическое действие на ткани пародонта, нарушают клеточный обмен, вызывают вазомоторные расстройства, сенсибилизацию тканей пародонта и организма в целом.
Микроорганизмы бляшки в результате активного выделения разнообразных ферментов (гиалуронидаза, хондроитинсульфатаза, протеазы, глюкурони- даза, коллагеназа и др.) обладают выраженной протеолитической активностью (Л.А.Хоменко, 1980). Эти ферменты способствуют развитию микроциркуляторных нарушений в пародонте, запускают ряд реакций воспаления, вызывают деполимеризацию гликозаминогликанов, белков тканей пародонта, в первую очередь коллагена. Такой механизм развития патологического процесса занимает важное место в патогенезе заболеваний пародонта воспалительной и дис- трофически-воспалительной природы (рис. 125, 126).
Со временем в зубной бляшке повышается концентрация неорганических веществ, и она становится матрицей для образования зубного камня. Фосфат кальция, преобладающий в бляшке, импрегнирует ее коллоидную основу, изменяя соотношение между гликозаминогликанами, микроорганизмами,

Рис. 126. Распространение воспалительного процесса в десне:
А - в межзубном промежутке; Б-с вестибулярной (язычной) стороны: ] - из десны в альвеолярную кость; 2 — из кости в периодонт; 3 — из десны в периодонт
слущенным эпителием, лейкоцитами и пр. В зависимости от локализации по отношению к десневому краю различают наддесневой и поддесневой зубной камень. Минеральные компоненты (кальций, фосфор, магний, карбонаты, микроэлементы) наддесневого зубного камня слюнного происхождения, а поддесневого — из сыворотки крови. Примерно 75% из них составляет фосфат кальция, 3% карбонат кальция, остальное — фосфат магния и следы разных металлов. Чаше неорганическая часть зубного камня имеет кристаллическую структуру и представлена гидроксиапатитом и другими апатитами (H.T.Schroeder, H.U, Bambauer, I966).
Органическую основу зубного камня составляет конгломерат протеинполисахаридного комплекса, десквамированных эпителиальных клеток, лейкоцитов и различных видов микроорганизмов. Значительную часть составляют углеводы, представленные галактозой, глюкозой, глюкуроновой кислотой протеины и аминокислоты (M.F.Little и соавт., 1966).
В строении зубного камня выделяют поверхностную зону бактериального налета без признаков минерализации, промежуточную зону с центрами кристаллизации и зону собственно зубного камня (Л.Т.Малышкина, 1979). Наличие большого количества бактерий в зубном камне объясняет его выраженное сенсибилизирующее, протеолитическое и токсическое действие.
Зубной камень оказывает (особенно поддесневой) выраженное механическое повреждающее действие на пародонт, способствует развитию местного С-гиповитаминоза. В его составе обнаружены окислы металлов (ванадия, свинца, меди и пр.), оказывающие выраженное токсическое действие на паро- донт (А.П.Грохольский, 1965). На поверхности зубного камня всегда имеется определенное количество неминерализованных бляшек, которые являются важнейшими раздражителями тканей пародонта и во многом определяют характер патогенного действия зубного камня. Механизм повреждающего действия зубного камня на пародонт в значительной мере связан с действием микрофлоры, содержащейся в нем. Выявлена высокая протеолитическая активность зубного камня (Л.А.Хоменко, 1980), что, вероятно, обусловлено ферментативными свойствами микрофлоры. Это способствует развитию микроциркуляторных нарушений в пародонте и вызывает деструкцию соединительной ткани.
Существует несколько теорий образования зубного камня. Согласно физико-химической теории, коллоиды слюны поддерживают перенасыщенное содержание кальция и фосфора в слюне. При застое слюны изменяется состояние коллоидов, что приводит к выпадению этих солей в осадок; процесс значительно ускоряется при снижении рН слюны, выделении аммиака микроорганизмами зубных бляшек. Согласно энзиматической теории, неорганические фосфорные радикалы, вызывающие выпадение кальция в осадок, освобождаются при гидролизе фосфорных компонентов пищи и слюны ферментами микроорганизмов и слюны (I.D.Mandel и соавт., 1957; W.F.Neuman, M.W.Neuman, 1958; B.H.Wasserman и соавт., 1958; I.D.Mandel, 1974).
Травматическая окклюзия. При пережевывании пищи зубы и соответственно пародонт подвергаются действию значительной жевательной нагрузки. Жевательные мышцы человека способны развить суммарную силу, которая достигает 4000 Н (ньютон). Учитывая относительно небольшую поверхность режуших краев и жевательных поверхностей зубов, на них действует огромное жевательное давление. Оно передается на волокна периодонта, кость альвеолярного отростка, контрфорсы челюсти, связки, височно-нижнечелюстные суставы и др. Эти анатомические образования приспособлены к восприятию такой перемежающейся нагрузки: она способствует улучшению их крово- и лимфообращения, обеспечивая нормальную трофику и обмен веществ в их тканях. При отсутствии подобной нагрузки начинается атрофия опорноудерживающего аппарата зубов, в первую очередь тканей пародонта.
С другой стороны, при значительной перегрузке также могут возникнуть патологические изменения в тканях пародонта. Пародонт может практически без изменений выдержать довольно сильную кратковременную перегрузку. Но более вредное воздействие оказывает меньшая по силе, но длительно действующая жевательная перегрузка. Например, жевательное давление, действующее на зубы и ткани пародонта при раздроблении и разжевывании кусочка куриной косточки, дает значительную нагрузку на зубы, но в течение относительно короткого промежутка времени. Это никогда не причиняет вреда здоровым зубам и удерживающему их комплексу тканей пародонта. Однако гораздо меньшее усилие, которое возникает при действии на зубы повышающих прикус пломб, коронок, ортодонтаческих аппаратов, действующее более регулярно или же непрерывно в течение длительного времени, приводит к повреждению или даже разрушению тканей пародонта. В ответ на это усилие в тканях пародонта происходят компенсаторные приспособительные изменения. Если же действие жевательного давления превышает резервные возможности пародон- та, то возникает повреждение или даже разрушение комплекса его тканей.
Такие состояния, при которых на пародонт действуют нагрузки, превышающие его резервные компенсаторные возможности и приводящие к его повреждению, получили название «функциональная травматическая перегрузка», «окклюзионная травма», «травма в результате окклюзии", «травматическая окклюзия» и др. Термины «окклюзионная травма», «травма в результате окклюзии» характеризуют эффект, конечный результат этого состояния, тогда как термин «травматическая окклюзия» определяет собственно само это состояние. Впервые такой термин предложил P.R. Stillman еще в 1919 г.
Возможны различные причины возникновения и механизмы развития травматической окклюзии. Если избыточное повреждающее жевательное давление действует на зубы со здоровым, непораженным патологическим процессом пародонтом, то такую травматическую окклюзию определяют как первичную. Она может возникнуть при травматической перегрузке зубов вследствие повышения прикуса (пломбой, коронкой, каппой, ортодонтическим аппаратом и др.), аномалий прикуса и отдельных зубов, при потере многих зубов, патологической стираемости и др. Довольно часто первичная травматическая окклюзия возникает в результате парафункций: бруксизм, тонические рефлексы жевательных мышц; при смещениях нижней челюсти вследствие потери зубов, неправильного протезирования. Таким образом, первичная травматическая окклюзия возникает в результате действия на зубы чрезмерной (по сравнению с нормальной, физиологической) жевательной нагрузки или изменении ее направления. Необходимо отметить, что первичная травматическая окклюзия является обратимым патологическим процессом.
Экспериментально установлено, что при жевательной перегрузке в тканях пародонта возникают геморрагии, тромбоз сосудов, отек тканей. В участках наиболее выраженного сдавления (т.е. там, где действующее на ткани пародон- та давление превышает величину внутрикапиллярного давления крови, равного 25 г/см2) возникает значительная ишемия тканей. При этом сдавливается сосудисто-нервный пучок, питающий пульпу, и очень быстро развивается ее некроз. Эти выраженные изменения развиваются в течение довольно короткого периода времени, только в участках, подвергающихся воздействию избыточного жевательного давления. А на остальных, не перегруженных участках зубного ряда такие изменения не обнаруживаются.
С другой стороны, на фоне патологического процесса в тканях пародонта обычная нормальная жевательная нагрузка начинает превышать резервные силы пародонта. В результате резорбции альвеолярной кости, волокон периодонта зуб не может сопротивляться тому обычному жевательному давлению, которое он мог вынести с интактным пародонтом. Эта привычная окклюзионная нагрузка начинает превышать толерантность его структур и превращается из физиологической нагрузки в фактор, травмирующий и разрушающий ткани пародонта. Кроме того, в этих случаях изменяется соотношение между высотой клинической коронки и длиной корня. Увеличившаяся высота клинической коронки при горизонтальной нагрузке, работая как рычаг, вызывает значительную перегрузку костных стенок альвеолы. Это приводит к значительному повышению разрушающих пародонт перегрузок, усугубляет имеющуюся окклюзионную травму и ускоряет резорбцию костной ткани лунок. Такая травматическая окклюзия определяется как вторичная. Она наиболее часто встречается при генерализованном пародонтите и во многом определяет дальнейшее прогрессирование этого заболевания. Образуется замкнутый круг патологических изменений: травматическая окклюзия возникает на фоне изменений пародонта и в последующем она же способствует дальнейшему прогрессированию разрушения альвеолярной кости и других тканей пародонта. Обычно при вторичной травматической окклюзии происходит резорбция тканей пародонта (периодонт, кость альвеолярного отростка) и твердых тканей зубов (цемент, дентин). В отличие от первичной травматической окклюзии, довольно редко возникает поражение и гибель пульпы с последующим развитием воспаления периодонта.
Иногда как отдельную форму выделяют комбинированную травматическую окклюзию. При этом выявляются признаки как первичной, так и вторичной травматической окклюзии. Другими словами, это такая ситуация, при которой факторы перегрузки, характерные для первичной травматической окклюзии, выявляются и оказывают свое действие на фоне имеющегося заболевания пародонта.
Вторичная травматическая окклюзия возникает на фоне развившихся патологических изменений в тканях пародонта. Первые их проявления приводят вначале к отеку тканей пародонта (десны, периодонта). Это вызывает выдвижение зубов из альвеол на пораженном участке зубного ряда. Поэтому такие зубы первыми вступают в контакт с зубами-антагонистами противоположной челюсти, что вызывает их дополнительную перегрузку. Одновременно при отеке происходит растяжение волокон периодонта и у таких зубов отмечается увеличение степени их подвижности (по сравнению с нормальной физиологической). Это приводит к такому состоянию, при котором зубы даже на незначительно пораженном участке зубного ряда начинают уклоняться от физиологической жевательной нагрузки и не происходит нормального истирания их твердых тканей. Развитие данной патологической ситуации приводит к дальнейшей перегрузке зубов на участке с пораженным пародонтом, и патологический цикл замыкается.
Вследствие патологических изменений в тканях пародонта увеличивается степень их подвижности, в результате чего не происходит истирания
их жевательных бугров. Это приводит к возникновению горизонтальной перегрузки таких зубов при боковых жевательных движениях нижней челюсти. Подобное изменение направления нагрузки оказывает еще более травмирующее действие на пародонт. Под влиянием горизонтальной перегрузки происходит смещение и наклоны зубов в разные стороны: в язычном, вестибулярном направлениях, повороты зубов вокруг вертикальной оси, выдвижение их из зубного ряда и др. И, таким образом, при дальнейшем развитии травматической окклюзии возникают самые разнообразные нарушения положения зубов. В результате эти зубы оказываются в еще более неблагоприятных условиях для восприятия жевательной нагрузки и патологическая ситуация усугубляется и прогрессирует. В целом необходимо отметить более разрушительное влияние горизонтальной составляющей травматической окклюзии на ткани пародонта. Конечным результатом этого воздействия является полное разрушение тканей пародонта, сочетающееся с атрофией цемента и дентина корней зубов.
Неблагоприятное воздействие травматической окклюзии усиливается при удалении зубов. Находящиеся в пределах зубного ряда зубы функционируют как единое анатомическое образование, при этом жевательная нагрузка равномерно распределяется на весь зубной ряд. Это происходит посредством контакта отдельных зубов друг с другом. При потере или удалении зубов исчезает сопротивление со стороны соседних зубов, которое компенсирует определенную горизонтальную составляющую жевательной нагрузки. Такие зубы начинают воспринимать нагрузку изолированно, а зубные ряды перестают действовать как единая система. Возникающая перегрузка таких зубов приводит к их наклону в сторону дефекта зубного ряда. При этом исчезает контакт зуба с соседними зубами и патологическая ситуация еще более усугубляется. Все это усугубляется значительной атрофией кости альвеолярного отростка в месте приложения избыточного жевательного давления.
Воздействие травматической окклюзии не ограничивается только этими пародонтальными аспектами. Возникшие изменения в пародонте и зубных рядах приводят к затруднению пережевывания пищи зубами, расположенными на пораженных участках зубного ряда. Вследствие этого подсознательно изменяются движения нижней челюсти, при которых пациент щадит подвижные зубы. При довольно длительном существовании патологической ситуации изменяется рефлекторная деятельность жевательных мышц, и этот рефлекс закрепляется. Неправильные движения нижней челюсти, при которых некоторые участки зубных рядов не подвергаются жевательной нагрузки, а другие, наоборот, перегружены, приводят к изменению височно-нижнечелюстных суставов. Следовательно, травматическая окклюзия приводит к значительным изменениям взаимоотношений пораженных зубов и тканей пародонта. Возникая первично или на фоне имеющихся патологических изменений пародонта, она значительно усугубляет их течение.
Характеризуя в целом это патологическое состояние, нужно отметить, что под травматической окклюзией понимают такие окклюзионные взаимоотношения отдельных групп зубов или зубных рядов, которые характеризуются
преждевременным и неустойчивым их смыканием, неравномерным распределением жевательного давления с последующей миграцией перегруженных зубов, патологическими изменениями пародонта, нарушениями функции жевательных мышц и височно-нижнечелюстных суставов.
Аномалии прикуса и положения отдельных зубов оказывают значительное повреждающее действие на ткани пародонта. В этих участках отмечается значительное скопление остатков пищи, микроорганизмов, образование зубных бляшек и зубного камня. Весь этот комплекс действует на ткани пародонта посредством разнообразных факторов: механических, химических, биохимических; оказывает сенсибилизирующее действие и др. Кроме того, в этих участках возникает значительная функциональная перегрузка тканей пародонта, которая характеризуется развитием травматической окклюзии на этом участке. Возникающая окклюзионная травма еще более усугубляет повреждающее действие зубных отложений в месте аномального расположения зубов. Выраженные изменения развиваются при глубоком прикусе во фронтальном участке зубного ряда, так как эти участки перегружены при вертикальных и горизонтальных движениях нижней челюсти. При дистальном прикусе это усугубляется возникающей значительной горизонтальной перегрузкой зубов, что в последующем проявляется в веерообразном расхождении верхних фронтальных зубов. При медиальном, наоборот, их смещение происходит в нёбную сторону. Во фронтальном участке нижней челюсти отмечается смещение зубов и их скученность.
Выраженность этих патологических изменений в пародонте зависит от тяжести аномалии прикуса и отдельных зубов. Клиническая картина прогрессирует с течением времени и увеличением возраста пациента.
Несанированная полость рта, при которой имеется значительное количество пораженных кариесом зубов, представляет собой сосредоточение комплекса повреждающих пародонт факторов. В кариозных полостях скапливается значительное количество остатков пищи, в области этих зубов отмечается образование значительного количества зубных отложений и др. При жевании пациент рефлекторно избегает использования этих участков зубного ряда для пережевывания пищи, что вызывает перегрузку других участков зубного ряда. Возникающее нарушение процессов самоочищения зубов способствует более значительному накоплению в этих участках зубных отложений, и порочный патологический круг замыкается. Особенно неблагоприятное действие на ткани оказывают кариозные полости, расположенные в пришеечной области и на контактных поверхностях боковых зубов. Повреждающее действие последних усиливается отсутствием в этих участках контактного пункта: остатки пищи проталкиваются при жевании вглубь, травмируют десну и другие ткани пародонта. Примерно такое же неблагоприятное действие на ткани па- родонта оказывают неправильно запломбированные кариозные полости на контактных поверхностях зубов, особенно с нависающими на десневой сосочек краями. Под ними скапливаются остатки пищи, образуются зубные отложения и создаются, таким образом, условия для возникновения и прогрессирования патологического процесса в пародонте. Аналогично влияют на паро- донт неправильно изготовленные искусственные коронки, мостовидные и съемные протезы. Повышающие прикус пломбы и несъемные протезы дополнительно вызывают перегрузку зубов при жевательных движениях нижней челюсти. Это приводит к развитию травматической окклюзии и возникновению в этих участках травматических узлов.
Аномалии анатомического строения тканей десны, слизистой оболочки и полости рта в целом также оказывают неблагоприятное воздействие на ткани пародонта. Так, высокое прикрепление уздечек губ или языка приводит к тому, что при их движениях десна отрывается от шеек зубов. При этом возникает постоянно действующее напряжение в области прикрепления десны к шейкам зубов, еще точнее, прикрепления эпителия десневой борозды к твердым тканям зубов. В последующем в этих участках целостность эпителиального прикрепления нарушается, образуется вначале щель, а затем и пародонталь- ный карман. Примерно такой же механизм повреждающего действия на паро- донт при мелком преддверии полости рта.
Вредные привычки (сосание или прикусывание языка, мягких тканей полости рта, других посторонних предметов) оказывают повреждающее действие на ткани пародонта посредством нескольких факторов. Привычное кусание посторонних предметов создает небольшую по силе, но постоянно действующую травматическую перегрузку зубов этого участка. Прикусывание мягких тканей, например щеки, вызывает дополнительное натяжение ее тканей. Через слизистую оболочку переходной складки оно передается на ткани десны и способствует ее отрыву от твердых тканей зубов. Это в дальнейшем приводит к накоплению на таких участках остатков пищи, образованию зубных отложений и др.
Микрофлора. В полости рта постоянно проживает около 400 штаммов разнообразных микроорганизмов, но только около 30 из них могут рассматриваться как условно-патогенные для тканей пародонта. До настоящего времени продолжаются многочисленные исследования, в которых пытаются связать воедино клинические проявления заболеваний пародонта, характер их течения, микробиологические и иммунологические изменения в полости рта и организме человека в целом.
Микроорганизмы значительно варьируют по способности прикрепляться к различным поверхностям в полости рта. Так, Streptococcus mutans, S. sanguis, штаммы Lastobacillus, Actinomyces viscosus охотно прикрепляются к эмали зубов. Streptococcus salivarius, Actinomyces naeslundii населяют спинку языка, тогда как Bacteroides и спирохеты обнаруживаются в десневых бороздах и пародонтальных карманах. Такие виды микроорганизмов, как Streptococcus mutans, S.sanguis, S.mitis, S.salivarius, штаммы Lactobacilkis, обладают способностью образовывать внеклеточные полимеры из пищевых углеводов. Эти экстра целлюлярные полисахариды нерастворимы в воде и значительно усиливают адгезию микроорганизмов, а следовательно, и зубной бляшки к поверхности зубов. Они приклеиваются к поверхности пелликулы и в дальнейшем друг к другу, обеспечивая рост бляшки.
В полости рта имеется значительное количество различных факторов, подавляющих рост микрофлоры. В первую очередь это слюна, которая содержит лизоцим, лактопероксидазу, лактоферрин и др. Иммунные компоненты, которые секретируются слюнными железами и попадают в полость рта, например IgA, в первую очередь препятствуют прикреплению микроорганизмов к поверхности твердых тканей зубов, клеточным мембранам. Слюна и десневая жидкость содержат также антитела, которые в сочетании с лейкоцитами и другими иммунными компонентами быстро реагируют на значительное антигенное вторжение в полости рта.
Прямое внедрение микроорганизмов в ткани пародонта при его заболеваниях до последнего времени практически не выявлялось, исключая случаи острого язвенно-некротического гингивита. Наличие микроорганизмов в ткани десны при гингивитах, в стенке пародонтальных карманов, их проникновение через сулькулярный эпителий и далее в соединительную ткань было достоверно подтверждено только с помощью электронной микроскопии. Базальная мембрана рассматривается как довольно мощный барьер на пути проникновения микроорганизмов, но при нарушении ее целости бактерии сравнительно легко проникают в глубь тканей пародонта. Входными воротами для микрофлоры являются нарушение целости (изъязвление) прикрепления эпителия борозды к твердым тканям зубов (EA. Carranza и соавт., 1983; M.Sanz и соавт., 1986).
Бактериальное внедрение в ткани пародонта многими авторами рассматривается как важный фактор патогенеза его заболеваний. Они считают, что выраженные деструкция альвеолярной кости и резкое прогрессирование генерализованного пародонтита при его обострении может быть результатом периода активного внедрения микроорганизмов в ткани пародонта (F.R.Saglie и соавт., 1988).
Интересная концепция о роли микрофлоры в развитии генерализованного пародонтита была предложена в 1976 г. W.Loesche, которую он назвал гипотезой специфичности зубных бляшек. Согласно этой концепции, генерализованный пародонтит представляет собой труппу заболеваний, которые вызываются различными причинами и имеют различное клиническое течение, но их симптоматика подобна. Более точное определение этиологических факторов, клинические, лабораторные и микробиологические методы улучшают диагностику и понимание патогенеза данного подвида генерализованного пародонтита. Авторы считали, что одним из ключевых моментов является выделение из пародонтальных карманов микроорганизмов, специфичных для данной разновидности генерализованного пародонтита.
Ткани пародонта поддерживаются неповрежденными так долго, сколько будет существовать равновесие между резистентностью организма человека и вирулентностью бактерий. Некоторые виды микроорганизмов имеют способность преодолевать защиту хозяина и проникать в пародонтальный карман и даже в соединительную ткань десны. Бактерии могут повреждать ткани хозяина посредством прямого действия своих токсинов, ферментов, токсических продуктов метаболизма или же опосредованно путем стимулирования ответных реакций хозяина, при которых происходит повреждение его же тканей пародонта (J.SIots, BJ.Genco, 1984; M.A.Listgarten, 1987).
Значительное внимание было уделено изучению и характеристике микроорганизмов, которые продуцируют ферменты или токсические продукты и могут быть ответственными за деструкцию тканей пародонта. Полость рта является уникальной средой для роста и проживания большого количества разнообразных микроорганизмов: бактерий, грибов, простейших, вирусов и др.
Микробная популяция, которая формируется на поверхности зубов в виде бляшек, значительно отличается от микроорганизмов, обнаруживаемых на поверхности слизистой оболочки полости рта. Микроорганизмы, проникающие в полость рта, вначале контактируют со слюной или с поверхностями, покрытыми слюной. Поэтому они легко смываются ею, если не имеют способности адгезии к поверхности зубов. Следовательно, адгезивность рассматривается как важное свойство и основной фактор условно-патогенной микрофлоры полости рта. Если возникают какие-то изменения в организме хозяина или собственно в микроорганизмах, находящихся в симбиозе, то это приводит к значительному нарушению среды обитания микробов полости рта. Возникшие новые условия требуют адаптации организма хозяина и микробов, поэтому обычно полость рта заселяется новыми штаммами микроорганизмов, более приспособленными к сложившимся условиям. Такой феномен носит название бактериальной наследственности и занимает важное место в патогенезе гингивитов и пародонтитов (R.J.Gibbons, J.Van Houte, 1978).
Начальное развитие гингивита, как считают, связано с действием микроорганизмов, количество которых значительно возрастает по мере накопления на зубах бляшек. При этом происходит замещение одних условно-патогенных штаммов на другие, обладающие более выраженной патогенностью. Обычно происходит замещение преобладающей в здоровом пародонте кокковой флоры на более сложный комплекс, состоящий из кокков, палочек, спирилл и пр. Этот состав варьирует в зависимости от сложившихся в организме условий и часто может определять возникновение того или иного вида гингивита (H.E.Lbe и соавт., 1965). Особенно отчетливо подобная взаимосвязь проявляв ется между специфичной микрофлорой (фузо-спириллярный симбиоз) и клиническими симптомами воспаления десны при язвенном гингивите.
Многие исследователи предполагают, что повторные воспалительные процессы в десне приводят к разрушению эпителиального прикрепления десны к зубам, которое вызывает возникновение пародонтита (локализованного или генерализованного). Это общепризнанное клиническое наблюдение, которое подтверждается наличием большого количества поддесневых бляшек, содержащих особенно активные условно-патогенные штаммы микроорганизмов (Н.Е.Лое и соавт., 1965).
Имеется достаточное количество наблюдений, подтверждающих специфичность комплекса микроорганизмов, которые связаны с данным заболеванием или наиболее часто выделяются при различных видах заболеваний паро- донта человека, различном течении генерализованного пародонтита и др. Это происходит несмотря на довольно различные причины возникновения заболеваний и, по-видимому, отображает определенные, более или менее одинаковые условия, которые возникают в это время в пародонте (J. Slots, 1979, 1986).
Так, при хроническом течении генерализоваиного пародонтита отмечается сравнительно небольшое количество бляшек и микрофлоры, которые коррелируют со степенью и характером деструкции кости. Микробиологическими исследованиями при этом определяется комплекс наиболее часто высеваемых из пародонтальных карманов микроорганизмов. При обострившемся течении количество бляшек, наоборот, может быть незначительным, но отмечается значительное увеличение количества комплексов микрофлоры и изменение (обычно усиление) их патогенных свойств (W.E.C.Moore и соавт., 1982; A.C.R.Tanner и соавт., 1984).
Рассматривая роль микрофлоры в возникновении заболеваний пародонта (гингивит, локализованный и генерализованный пародонтит) нужно принимать во внимание сложное взаимодействие микроорганизмов и организма человека, которое во многом определяет проявление сложной клинической картины различных заболеваний пародонта. Условно-патогенные микроорганизмы полости рта могут вызывать заболевание либо непосредственно воздействуя своими токсинами и повреждая ткани пародонта, либо опосредованно путем индуцирования ответных реакций (обычно иммунного характера) организма хозяина, при развитии которых тоже происходит повреждение пародонтальных тканей. Эти ответные реакции могут иметь защитный или повреждающий ткани характер (M.G.Newman, 1985). Сочетание таких системных факторов вместе с локальными механизмами повреждения и определяет столь многообразные проявления заболеваний пародонта у разных пациентов.
Многие зарубежные исследователи подчеркивают преимущественно инфекционную природу заболеваний пародонта (M.G.Newman, 1985; J.Slots, 1979, 1986; S.S.Socransky,1977; S.S.Socransky и соавт., 1982, и др.). Их представления, базирующиеся на многочисленных микробиологических, иммунологических исследованиях, можно свести к следующим положениям:
- Микроорганизмы, ответственные за возникновение болезни, должны обычно в больших количествах обнаруживаться в очагах заболевания и отсутствовать или высеваться в незначительных количествах в здоровых тканях.
- Удаление микроорганизмов или их подавление вследствие проведенного лечения должн
Источник: Данилевский Н.Ф., Борисенко А.В., «Заболевания пародонта» 2000