ОБЕЗБОЛИВАНИЕ
Не менее важным для эффективности местной терапии является обезболивание. Врач не имеет права приступать к лечению, не убедившись в безболезненности вмешательства. Кроме полноценного выполнения манипуляций, обезболивание позволяет меньше травмировать психику больного, устраняет негативное отношение к длительному лечению. В зависимости от объема и глубины вмешательства в ткани пародонта применяют аппликационное или инсталляционное обезболивание. В пародонтальный карман вводят водные или масляные растворы либо взвеси местных анестетиков: анестезина, дикаина, новокаина и др. Используют также ненаркотические анальгетики: производные салициловой кислоты — 3—5% раствор салицилата натрия; производные пиразолона — 10% раствор антипирина (2 таблетки растворяют в 5 мл воды); 5% бутадиеновую мазь, 0,5% раствор реопирина (ампулированный препарат растворяют в соотношении 1:3).
Довольно эффективное обезболивающее действие оказывает нестероидный противовоспалительный препарат мефенаминовая кислота и ее соль - мефенаминат натрия (сейчас выпускается, официнальный препарат - мазь «Мефенат»). Применяют 1% раствор в виде аппликаций на 10!—15 мин. Обезболивающий эффект сохраняется в течение 2 ч, что позволяет безболезненно удалить зубные отложения, провести кюретаж.
Для обезболивания используют также 4% спиртовой раствор прополиса. Препарат вводят в карманы на 3—4 мин. Эффект сохраняется 10)—15 мин. При необходимости манипуляцию можно повторить. С этой же целью можно применять жидкость ПДД — смесь равных количеств прополиса (4% спиртовой раствор), дикаина (0,5% раствор) и димексида (10% раствор); последний обеспечивает глубокую диффузию прополиса и дикаина, потенцируя их действие.

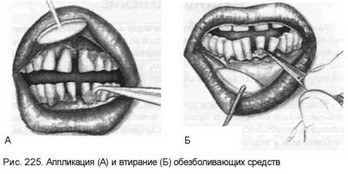
Местноанестезируюшие вещества вводят в пародонтальные карманы, межзубные промежутки с помощью гладилки, на марлевых полосках или турундах. Предварительно ткани высушивают и принимают меры по недопущению попадания слюны и размывания лекарственного средства — изолируют анестетик от губ, щек, языка (рис. 225). Анестетики вводят в ткани пародонта также с помощью постоянного тока (электрофорез) или ультразвука (ультрафоно- форез). С этой целью используются 10% раствор тримекаина, 5% раствор лидокаина, 2% раствор новокаина, 5% раствор витамина B1 и др. Кроме того, применяют препараты анестетиков в аэрозольной упаковке: тримека- ин, лидокаин и др.
При гиперестезии обнаженные шейки зубов или обнаженный корень покрывают фторсодержащим лаком или 5% фтористым фосфат-цементом, который готовят непосредственно перед нанесением на зуб. Накладывают фтористый фосфат-цемент в виде аппликации на клиновидный дефект на 3—- дня. Используют также 1—2% раствор фторида натрия, комбинированные обезболивающие аэрозоли: триметанол, ингалипт, 2% и 5% пиромекаиновую мазь, 1% водный раствор мефенаминовой кислоты или мефенамината натрия и др.
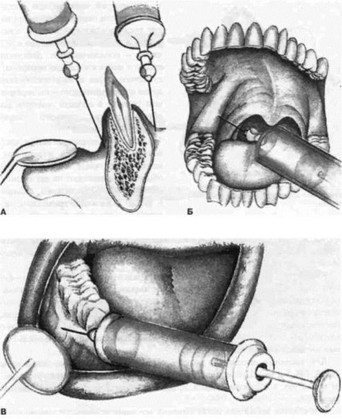
Рис. 227. Обезболивание на нижней челюсти:
А - инфильтрационная анестезия; Б - мандибулярная анестезия; В - обезболивание щечного нерва
Инъекционное обезболивание осуществляется общеизвестными способами. Его обычно используют при необходимости удаления зубов и при хирургических вмешательствах. При обезболивании тканей пародонта в области верхней челюсти сочетают проводниковую и инфильтрациоиную анестезию. Инфильтрационную анестезию в области передних зубов обязательно проводят с язычной и губной поверхностей альвеолярного отростка (рис. 226).
На нижней челюсти при операции в области передних зубов проводят также инфильтрационную анестезию, а в области премоляров и моляров — проводниковую. Анестетик вводят в месте вхождения нервно-сосудистого пучка в нижнечелюстной канал и дополнительно — по переходной складке в области моляров для обезболивания щечного нерва (рис. 227).
 Для инфильтрационной и проводниковой анестезии можно применять различные анестетики. Их обычно подразделяют на две группы: сложные эфиры (новокаин, дикаин) и амиды (лидокаин, тримекаин, ме- пивакаин, прилокаин, бупивакаин, этидокаин, артикаин). Анестетики группы сложных эфиров быстрее гидролизуются в тканях, поэтому их обезболивающий эффект короче. Препараты группы амидов медленнее инактивируются в организме, поэтому действуют более длительно.
Для инфильтрационной и проводниковой анестезии можно применять различные анестетики. Их обычно подразделяют на две группы: сложные эфиры (новокаин, дикаин) и амиды (лидокаин, тримекаин, ме- пивакаин, прилокаин, бупивакаин, этидокаин, артикаин). Анестетики группы сложных эфиров быстрее гидролизуются в тканях, поэтому их обезболивающий эффект короче. Препараты группы амидов медленнее инактивируются в организме, поэтому действуют более длительно.
Концентрации применяемых анестетиков различны: от 0,5% раствора — бу- пивакаин, 1-2% — новокаин, лидокаин, мепивакаин, до 4% раствора—артика- ин («Ультракаин», «Септанест»), Обычно анестетики применяют вместе с вазоконстрикторами - адреналином в концентрации 1:100 000 (норадреналином, вазопрессином, фелипрессином). Это обеспечивает надежную и длительную анестезию — от 30 до 180 мин. Наиболее сильное и продолжительное обезболивающие действие оказывает артикаин.
Для введения анестетика можно применять безыгольные инъекторы (ИМБ, БИ-8 и др.). При использовании инъектора дозу анестетика уменьшают в 4—5 раз, а обезболивающий эффект наступает практически мгновенно (рис. 228).
В последнее время для обезболивания все чаще используют одноразовые карпульные шприцы и специальные карпулы с анестетиками. Они очень удобны для применения в стоматологии: надежно обеспечивают стерильность и точную дозировку анестетика. Каждая карпула состоит из цилиндра (стеклянного или пластмассового) с резиновым поршнем с одного конца и резиновой пробкой с металлическим кончиком с другого (рис. 229).
Местноанестезирующие препараты, выпускаемые в карпулах, представляют собой сложные буферные растворы, имеющие осмотическое давление, аналогичное крови. Обычно в их состав входит анестетик, вазоконстриктор, буферные вещества и консерванты. Карпулы для стоматологического применения обычно содержат 2 мл анестезирующего раствора. Непосредственно перед


применением резиновую пробку и металлический колпачок карпулы следует протереть марлей, смоченной в 70% этиловом спирте.
Карпульные шприцы имеют вид цилиндров, в которые вставляется карпу- ла, на конце шприца фиксируется игла. В корпусе шприца свободно перемещается шток, который обеспечивает подачу анестетика из карпулы при нажатии на него. Конец штока имеет форму кольца или упора для большого пальца руки. Карпульные шприцы обычно выпускаются двух типов: для традиционной и интралигаментарной анестезии. Инъекторы для интралигаментарной
анестезии имеют дополнительное устройство для дозированного введения анестетика и поворотную головку для изменения наклона иглы в пределах 180°. Наиболее распространенные карпульные шприцы «Citoject» («Bayer»), «Paroject» («Ronvig»), «Peripress» («LKB products»), «Ligmaject» («DH Australia»), «ИС-01-MID» (Россия) и многие другие.
Очень редко у неуравновешенных больных при проведении обширных пластических операций применяют общее (чаще внутривенное) обезболивание.
Местное лечение начинают с обильных полосканий и тщательной ирригации ротовой полости. Для полоскания используют щелочные растворы (натрия тетраборат, гидрокарбонат), для орошения - невысокой концентрации различные антисептики (этакридина лактат 1: 5000 или 1: 10 000, раствор перманганата калия 1:10 000), из лекарственных средств растительного происхождения — чистотел, ромашку, сок каланхое и др.
Предварительное полоскание и ирригация снижают содержание микрофлоры в полости рта, устраняют слизь, пылевые остатки, частично — зубной налет, улучшают гигиеническое состояние и практически являются своеобразной подготовкой операционного поля.
Довольно эффективное обезболивающее действие оказывает нестероидный противовоспалительный препарат мефенаминовая кислота и ее соль - мефенаминат натрия (сейчас выпускается, официнальный препарат - мазь «Мефенат»). Применяют 1% раствор в виде аппликаций на 10!—15 мин. Обезболивающий эффект сохраняется в течение 2 ч, что позволяет безболезненно удалить зубные отложения, провести кюретаж.
Для обезболивания используют также 4% спиртовой раствор прополиса. Препарат вводят в карманы на 3—4 мин. Эффект сохраняется 10)—15 мин. При необходимости манипуляцию можно повторить. С этой же целью можно применять жидкость ПДД — смесь равных количеств прополиса (4% спиртовой раствор), дикаина (0,5% раствор) и димексида (10% раствор); последний обеспечивает глубокую диффузию прополиса и дикаина, потенцируя их действие.


Местноанестезируюшие вещества вводят в пародонтальные карманы, межзубные промежутки с помощью гладилки, на марлевых полосках или турундах. Предварительно ткани высушивают и принимают меры по недопущению попадания слюны и размывания лекарственного средства — изолируют анестетик от губ, щек, языка (рис. 225). Анестетики вводят в ткани пародонта также с помощью постоянного тока (электрофорез) или ультразвука (ультрафоно- форез). С этой целью используются 10% раствор тримекаина, 5% раствор лидокаина, 2% раствор новокаина, 5% раствор витамина B1 и др. Кроме того, применяют препараты анестетиков в аэрозольной упаковке: тримека- ин, лидокаин и др.
При гиперестезии обнаженные шейки зубов или обнаженный корень покрывают фторсодержащим лаком или 5% фтористым фосфат-цементом, который готовят непосредственно перед нанесением на зуб. Накладывают фтористый фосфат-цемент в виде аппликации на клиновидный дефект на 3—- дня. Используют также 1—2% раствор фторида натрия, комбинированные обезболивающие аэрозоли: триметанол, ингалипт, 2% и 5% пиромекаиновую мазь, 1% водный раствор мефенаминовой кислоты или мефенамината натрия и др.

Рис. 227. Обезболивание на нижней челюсти:
А - инфильтрационная анестезия; Б - мандибулярная анестезия; В - обезболивание щечного нерва
Инъекционное обезболивание осуществляется общеизвестными способами. Его обычно используют при необходимости удаления зубов и при хирургических вмешательствах. При обезболивании тканей пародонта в области верхней челюсти сочетают проводниковую и инфильтрациоиную анестезию. Инфильтрационную анестезию в области передних зубов обязательно проводят с язычной и губной поверхностей альвеолярного отростка (рис. 226).
На нижней челюсти при операции в области передних зубов проводят также инфильтрационную анестезию, а в области премоляров и моляров — проводниковую. Анестетик вводят в месте вхождения нервно-сосудистого пучка в нижнечелюстной канал и дополнительно — по переходной складке в области моляров для обезболивания щечного нерва (рис. 227).
 Для инфильтрационной и проводниковой анестезии можно применять различные анестетики. Их обычно подразделяют на две группы: сложные эфиры (новокаин, дикаин) и амиды (лидокаин, тримекаин, ме- пивакаин, прилокаин, бупивакаин, этидокаин, артикаин). Анестетики группы сложных эфиров быстрее гидролизуются в тканях, поэтому их обезболивающий эффект короче. Препараты группы амидов медленнее инактивируются в организме, поэтому действуют более длительно.
Для инфильтрационной и проводниковой анестезии можно применять различные анестетики. Их обычно подразделяют на две группы: сложные эфиры (новокаин, дикаин) и амиды (лидокаин, тримекаин, ме- пивакаин, прилокаин, бупивакаин, этидокаин, артикаин). Анестетики группы сложных эфиров быстрее гидролизуются в тканях, поэтому их обезболивающий эффект короче. Препараты группы амидов медленнее инактивируются в организме, поэтому действуют более длительно.
Концентрации применяемых анестетиков различны: от 0,5% раствора — бу- пивакаин, 1-2% — новокаин, лидокаин, мепивакаин, до 4% раствора—артика- ин («Ультракаин», «Септанест»), Обычно анестетики применяют вместе с вазоконстрикторами - адреналином в концентрации 1:100 000 (норадреналином, вазопрессином, фелипрессином). Это обеспечивает надежную и длительную анестезию — от 30 до 180 мин. Наиболее сильное и продолжительное обезболивающие действие оказывает артикаин.
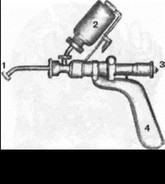
Для введения анестетика можно применять безыгольные инъекторы (ИМБ, БИ-8 и др.). При использовании инъектора дозу анестетика уменьшают в 4—5 раз, а обезболивающий эффект наступает практически мгновенно (рис. 228).
В последнее время для обезболивания все чаще используют одноразовые карпульные шприцы и специальные карпулы с анестетиками. Они очень удобны для применения в стоматологии: надежно обеспечивают стерильность и точную дозировку анестетика. Каждая карпула состоит из цилиндра (стеклянного или пластмассового) с резиновым поршнем с одного конца и резиновой пробкой с металлическим кончиком с другого (рис. 229).
Местноанестезирующие препараты, выпускаемые в карпулах, представляют собой сложные буферные растворы, имеющие осмотическое давление, аналогичное крови. Обычно в их состав входит анестетик, вазоконстриктор, буферные вещества и консерванты. Карпулы для стоматологического применения обычно содержат 2 мл анестезирующего раствора. Непосредственно перед



применением резиновую пробку и металлический колпачок карпулы следует протереть марлей, смоченной в 70% этиловом спирте.
Карпульные шприцы имеют вид цилиндров, в которые вставляется карпу- ла, на конце шприца фиксируется игла. В корпусе шприца свободно перемещается шток, который обеспечивает подачу анестетика из карпулы при нажатии на него. Конец штока имеет форму кольца или упора для большого пальца руки. Карпульные шприцы обычно выпускаются двух типов: для традиционной и интралигаментарной анестезии. Инъекторы для интралигаментарной
анестезии имеют дополнительное устройство для дозированного введения анестетика и поворотную головку для изменения наклона иглы в пределах 180°. Наиболее распространенные карпульные шприцы «Citoject» («Bayer»), «Paroject» («Ronvig»), «Peripress» («LKB products»), «Ligmaject» («DH Australia»), «ИС-01-MID» (Россия) и многие другие.
Очень редко у неуравновешенных больных при проведении обширных пластических операций применяют общее (чаще внутривенное) обезболивание.
Местное лечение начинают с обильных полосканий и тщательной ирригации ротовой полости. Для полоскания используют щелочные растворы (натрия тетраборат, гидрокарбонат), для орошения - невысокой концентрации различные антисептики (этакридина лактат 1: 5000 или 1: 10 000, раствор перманганата калия 1:10 000), из лекарственных средств растительного происхождения — чистотел, ромашку, сок каланхое и др.
Предварительное полоскание и ирригация снижают содержание микрофлоры в полости рта, устраняют слизь, пылевые остатки, частично — зубной налет, улучшают гигиеническое состояние и практически являются своеобразной подготовкой операционного поля.
Источник: Данилевский Н.Ф., Борисенко А.В., «Заболевания пародонта» 2000
А так же в разделе « ОБЕЗБОЛИВАНИЕ »
- УСТРАНЕНИЕ МЕСТНЫХ РАЗДРАЖИТЕЛЕЙ
- МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ ЗАБОЛЕВАНИЙ ПАРОДОНТА
- ПАРОДОНТАЛЬНЫЕ ПОВЯЗКИ
- ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
- КЮРЕТАЖ
- гингивотомия
- гингивэктомия
- ЛОСКУТНЫЕ ОПЕРАЦИИ
- ОПЕРАЦИИ, ФОРМИРУЮЩИЕ ПРЕДДВЕРИЕ ПОЛОСТИ РТА
- УДАЛЕНИЕ ЗУБОВ И ДРУГИЕ ХИРУРГИЧЕСКИЕ ВМЕШАТЕЛЬСТВА
- ФИЗИОТЕРАПЕВТИЧЕСКИЕ МЕТОДЫ
- ПОСТОЯННЫЙ ТОК
- ИМПУЛЬСНЫЕ ТОКИ НИЗКОЙ ЧАСТОТЫ И НИЗКОГО НАПРЯЖЕНИЯ
- ИМПУЛЬСНЫЕ ТОКИ ВЫСОКОЙ, УЛЬТРАВЫСОКОЙ И СВЕРХВЫСОКОЙ ЧАСТОТЫ
- СВЕТОЛЕЧЕНИЕ
- ВАКУУМ-ТЕРАПИЯ
- ТЕПЛОЛЕЧЕНИЕ
- КРИОТЕРАПИЯ
- МАГНИТОТЕРАПИЯ
- ОКСИГЕНОТЕРАПИЯ
- ОБЩЕЕ ЛЕЧЕНИЕ
- АНТИБАКТЕРИАЛЬНАЯ И ПРОТИВОВОСПАЛИТЕЛЬНАЯ ТЕРАПИЯ
- ВИТАМИНОТЕРАПИЯ
- ГИПОСЕНСИБИЛИЗИРУЮЩАЯ ТЕРАПИЯ
- ИММУНОМОДУЛИРУЮЩАЯ ТЕРАПИЯ
- СТИМУЛИРУЮЩАЯ ТЕРАПИЯ
- ВОЗДЕЙСТВИЕ НА ЦЕНТРАЛЬНУЮ НЕРВНУЮ СИСТЕМУ
- ДИЕТОТЕРАПИЯ
- ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ