ПАРОДОНТАЛЬНЫЕ ПРОЯВЛЕНИЯ, СОПРОВОЖДАЮЩИЕ ЗАБОЛЕВАНИЯ КРОВИ
К ним относятся дистрофически-воспалительные поражения тканей паро- донта при лейкозе, циклической нейтропении, агранулоцитозе.
Лейкоз — это системное злокачественное заболевание белой крови, характеризующееся прогрессирующей гиперплазией лейкоцитов в органах кроветворения и появлением очагов экстрамедуллярного кроветворения. Одновременно резко нарушается процесс созревания лейкоцитов, в силу чего в периферической крови появляется большое количество незрелых лейкоцитов, не способных к выполнению защитных функций.
Этиология заболевания неизвестна. Наибольшее распространение получи— ли инфекиионно-вирусная, радиационная, обменная, генетическая неопластическая теории возникновения лейкозов.
По характеру течения лейкозы бывают острые и хронические. Острота лей— коза определяется не только величиной увеличения количества лейкоцитов, скоротечностью его динамики, но и характеристикой клеток, составляющих основную массу лейкоцитов периферической крови. При остром лейкозе в крови появляется до 80-90% низкодифференцированных элементов кроветворения. Наряду с появлением бластных форм лейкоцитов (гемоцитобластов, миелобластов, ретикулярных клеток) в крови резко снижается содержание зрелых нейтрофильных гранулоцитов. Отмечается уменьшение промежуточных форм созревания лейкоцитов: метамиелоцитов, миелоцитов, иногда они отсутствуют полностью — «лейкемическое зияние», «лейкемический провал». Параллельно с увеличением количества незрелых форм лейкоцитов в крови при лейкозе уменьшается количество эритроцитов и тромбоцитов. В период разгара острого лейкоза в крови больных может быть обнаружена лейкопения, так как около 40% острых лейкозов составляют лейкопенические формы. При хронических лейкозах в крови преобладают более дифференцированные генерации лейкоцитов.
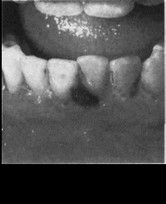
Клинические проявления заболевания во многом определяются метаплазией элементов крови из ретикулярных клеток органов, не связанных в нормальных условиях с кроветворением, в том числе из тканей полости рта (пульпа, периодонт, десна). Наряду с типичными для этого заболевания общими симптомами (высокая скачкообразная температура, общая слабость, головокружение, одышка и др.) в полости рта возникают геморрагии, язвенно-некротические поражения, гиперплазия тканей пародонта (рис. 204).
Для острого лейкоза характерны проявления геморрагического диатеза в виде кровоизлияний в кожу и слизистые оболочки. В частности, может развиваться спонтанная кровоточивость десен на бледном фоне ее слизистой оболочки при отсутствии видимых признаков воспаления. Геморрагии десен и слизистой оболочки полости рта нередко предшествуют развитию выраженных клинических проявлений острого лейкоза, а иногда являются первым и некоторый период времени единственным признаком заболевания.
Степень проявления геморрагического синдрома при остром лейкозе
бывает различной. У одних больных кровоточивость появляется от механических раздражителей, у других — спонтанно. Врача всегда должно настораживать несоответствие интенсивности кровотечения характеру травмы. Опасность кровотечения настолько велика, что может симулировать гемофилию. Даже незначительное травмирование десны может привести к выраженному кровотечению.
 Весьма характерно быстрое нарастание тяжести процесса. Часто отмечаются внутрислизистые кровоизлияния, петехии, экхимозы, гематомы и геморрагические пузыри, на месте которых позднее могут возникнуть язвы. Наиболее интенсивные проявления геморрагического синдрома отмечаются при ретикулезе (В.М.Уваров, М.К.Русак, В.И.Калинин, 1975).
Весьма характерно быстрое нарастание тяжести процесса. Часто отмечаются внутрислизистые кровоизлияния, петехии, экхимозы, гематомы и геморрагические пузыри, на месте которых позднее могут возникнуть язвы. Наиболее интенсивные проявления геморрагического синдрома отмечаются при ретикулезе (В.М.Уваров, М.К.Русак, В.И.Калинин, 1975).
Слизистая оболочка губ и щек бледна и несколько отечна, десневой край, особенно межзубные сосочки темно-красного цвета, могут быть гипертрофированы, легко кровоточат; зубы подвижны, «утопают в деснах». Быстро развивается язвенный гингивит или стоматит.
Во многих случаях ведущее значение в клинической картине острого лейкоза приобретают не геморрагические, а язвенно-некротические поражения полости рта. Они могут встречаться примерно в 50—55% случаев острого лейкоза. Глубина и распространенность язвенно-некротического процесса во рту могут быть показателем остроты основного процесса. Некроз и изъязвление слизистой оболочки полости рта чаше всего начинаются с десневого края, распространяясь затем на другие отделы полости рта. Язвенные поражения у больных лейкозом, развивающиеся на фоне бледной слизистой оболочки, чаше характеризуются как некротические или гангренозные. В отличие от язвенно-некротического гингивита другой этиологии реактивное воспаление тканей отсутствует либо слабо выражено. Характерно быстрое и диффузное распространение патологического процесса вглубь и на другие участки слизистой оболочки при отсутствии болевого симптома. Присоединение вторичной инфекции приводит к появлению отека, гиперемии, боли.
В зависимости от вида острого лейкоза характер и тяжесть язвенного поражения бывают различными. По данным В.М.Уварова, М.К.Русак, В.И.Калинина (1975), при миелобластозе чаше развиваются поверхностные поражения десен: на фоне катарального воспаления «ползучие» эрозии с неровными краями, покрытые фибринозным налетом. При остром ретику- лезе и гемоцитобластозе поражение десен протекает по типу некротического или гангренозного.
Регионарные лимфатические узлы даже при относительно небольших эрозивно-язвенных проявлениях увеличены и болезненны при пальпации.
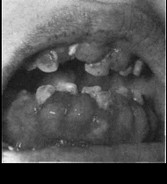 Геморрагические и язвеннонекротические процессы слизистой оболочки полости рта часто развиваются на фоне гипертрофии десен. Сочетание кровоточивости, изъязвлений и гиперплазии десен, по выражению K.H.Thoma (1954), настолько характерно для острого лейкоза, что он даже предложил называть этот синдром «лейкеми- ческий стоматит». Многие исследователи также предлагали расценивать внезапную гипертрофию десен в сочетании с геморрагиями, язвенно-некротическими процессами в полости рта на фоне прогрессирующего исхудания и слабости как указание на развитие лейкоза.
Геморрагические и язвеннонекротические процессы слизистой оболочки полости рта часто развиваются на фоне гипертрофии десен. Сочетание кровоточивости, изъязвлений и гиперплазии десен, по выражению K.H.Thoma (1954), настолько характерно для острого лейкоза, что он даже предложил называть этот синдром «лейкеми- ческий стоматит». Многие исследователи также предлагали расценивать внезапную гипертрофию десен в сочетании с геморрагиями, язвенно-некротическими процессами в полости рта на фоне прогрессирующего исхудания и слабости как указание на развитие лейкоза.
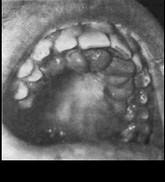
Гипертрофический гингивит при остром лейкозе чаше носит диффузный характер. Его развитие обусловлено лейкемической инфильтрацией тканей десны. Десна бледная, рыхлая, легко отслаивается от зубов. При этом избыточный рост ткани десны более выражен на оральной ее поверхности, а также в участках местной травмы (рис.205, 206). Вследствие травмы и присоединения вторичной инфекции возможно развитие некроза. Гиперплазия десен обычно сочетается с гипертрофией лимфоидного аппарата: глоточных, язычных миндалин, лимфатических образований задней стенки глотки. Пролифераты при остром лейкозе могут возникать не только в области десны, но и на других участках полости рта: спинке языка, твердом и мягком небе, губах, периосте. Постоянным признаком лейкоза считают изменение состояния подчелюстных и шейных лимфатических узлов: увеличение, часто несимметричное, одиночное, отсутствие болезненности и спаянности с кожей. Предложено считать диагностической для острого лейкоза следующую триаду симптомов: внезапно появившаяся кровоточивость десен, увеличение лимфоидных образований полости рта, особенно миндалин, и «шишковатый» вид глотки за счет гиперплазии лимфоидных образований зева.
При патоморфологических исследованиях слизистой оболочки десны во всех случаях наблюдались обширные лейкемические инфильтраты. При более тяжелом течении гипертрофического гингивита были обнаружены, кроме того, элементы хронического воспаления с выраженным компонентом пролиферации клеток .
Важно отметить, что гиперплазия десен развивается обычно в ранних стадиях острого лейкоза, поэтому многими расценивается как серьезный диагностический признак. При этом следует учитывать внезапность начала,
быстрое увеличение объема десен, повышение температуры, ухудшение общего состояния, иногда резкое усиление кровоточивости и появление некроза десен, кровоизлияний на теле, а также возникновение боли в горле и регионарного лимфаденита на фоне системной гиперплазии всего лимфатического аппарата (шейных, надключичных, подмышечных и т.д.).
 Однако не только необычно протекающий гипертрофический гингивит может иметь диагностическое значение в клинике острого лейкоза. Считается, что сочетание острого или подострого течения любого гингивита с состоянием, подобным острой инфекции, обязывает стоматолога направить больного для выполнения развернутого анализа крови. При сходной обшей клинической картине болезни у больных острым лейкозом чаше поражается десна, в то время как при инфекционных заболеваниях преобладают различные высыпания на других участках слизистой оболочки полости рта (катаральные проявления, герпетические высыпания и т.д.).
Однако не только необычно протекающий гипертрофический гингивит может иметь диагностическое значение в клинике острого лейкоза. Считается, что сочетание острого или подострого течения любого гингивита с состоянием, подобным острой инфекции, обязывает стоматолога направить больного для выполнения развернутого анализа крови. При сходной обшей клинической картине болезни у больных острым лейкозом чаше поражается десна, в то время как при инфекционных заболеваниях преобладают различные высыпания на других участках слизистой оболочки полости рта (катаральные проявления, герпетические высыпания и т.д.).
Одним из признаков острого лейкоза на ранних стадиях заболевания может быть появление боли в интактных зубах, характерных для пульпита или периодонтита. Эту боль объясняют специфической метаплазией клеток пульпы и периодонта. Лейкемические инфильтраты часто локализуются в тканях периодонта. В области лунки зуба, ошибочно удаленного по поводу такого острого периодонтита, вскоре развивается некроз. Общее состояние больного резко ухудшается, иногда наступает летальный исход.
Обращает на себя внимание значительная частота грибковых осложнений у больных лейкозами. Распространенность кандидозов при лейкозах объясняют повреждением ретикуло-гистиоцитарной системы лейкемическим процессом и цитостатическими препаратами, массивной антибиотической и стероидной терапией. Кандидоз полости рта нередко предшествует или сочетается с общим кандидозом.
Наряду с изменениями в мягких тканях при лейкозах отмечается резорбция костной ткани межальвеолярных перегородок. Особенно интенсивный и генерализованный характер имеет процесс резорбции альвеолярного отростка при ретикулезе и гемоцитобластозе.
При хроническом лейкозе у больных отмечаются катаральный гингивит и стоматит, кровоточивость, спонтанные кровотечения, язвенно-некротические поражения десен. Наиболее ранним и частым признаком хронического лейкоза в полости рта является усиленная кровоточивость десен, иногда спонтанные кровотечения. В дальнейшем возможно развитие язвенно-некротического
гингивита, стоматита, особенно в период выраженных клинико-гематологических проявлений. Характерно развитие язв со значительной кровоточивостью. Язвы глубокие, с приподнятыми краями, покрыты толстым слоем серо-коричневого налета. Некроз очень быстро распространяется вдоль десневого края.
При морфологическом изучении тканей краевого пародонта у больных хроническим миелолейкозом наблюдают выраженные дистрофические процессы в эпителии и подлежащей соединительной ткани. В терминальной стадии заболевания в слизистой оболочке полости рта обнаруживают лейкемиче- ские инфильтраты, локализующиеся в области изъязвлений. В лейкемическом инфильтрате находят ретикулоциты, миелобласты, промиелоциты, палочкоядерные и сегментоядерные нейтрофильные гранулоциты в состоянии распада. Изменения локализуются во всех тканях пародонта.
Лечение. Решающее значение в лечении поражений в ротовой полости имеет общая терапия больных лейкозом, которую проводит врач-гематолог. Гемотрансфузии способствуют замещению недостающих форменных элементов крови, оказывают гемостатическое действие и стимулируют нормальное кроветворение. Цитостатические средства (пуринетол, метотрексат, миелосан и др.) тормозят пролиферацию незрелых клеточных элементов крови. Применение гормональных средств у больных лейкозом снижает явления интоксикации, улучшает общее состояние, нормализует гематологические показатели и температуру, способствует сокращению размеров лимфатических узлов и селезенки.
Местное лечение осложнений в полости рта является частью комплексной терапии этих больных, носит в основном симптоматический характер и проводится аналогично комплексному лечению генерализованного пародонтита. Широко используются антибактериальные препараты (антибиотики и пр.) как эффективное средство в борьбе с нагноениями и септическими процессами. Хирургическую санацию больных острым лейкозом рекомендуется проводить в стационаре в период гематологической ремиссии с обязательным переливанием одногруппной крови. Основная роль в борьбе с кровотечениями принадлежит общему лечению — применение кортикостероидных препаратов, переливание лейкоцитарной массы, свежецитратной крови, назначение аскорбиновой кислоты, рутина, викасола и т.д. Местно рекомендуется тампонада с использованием гемостатиков: кровоостанавливающая губка, фибриновая пленка, растворы и порошок тромбина и др. Следует помнить о пониженной сопротивляемости к инфекции у больных острым лейкозом, в связи с чем хирургическую санацию целесообразно проводить под зашитой антибиотиков и средств, стимулирующих общую иммунологическую реактивность организма.
Нейтропении. Под этим названием объединяется группа заболеваний, основным признаком которых является постоянное (нейтропении наследственные) или периодическое снижение количества нейтрофильных гранулоци- тов в крови и костном мозге (нейтропении циклические). Нейтропении относят к редким заболеваниям, наследственные впервые были описаны R.Kostmann в 1956 г., поэтому их иногда называют болезнью Костманна.
Этиология и патогенез нейтропений изучены недостаточно. Предполагают, что в их основе лежит генетический дефект фактора, определяющего диффе- ренцировку молодых нейтрофилов. Одновременно с нейтропенией отмечается снижение количества тромбоцитов и ретикулоцитов.
Клиническая картина наследственных нейтропений характеризуется повторными инфекционными процессами, возникающими уже в первые дни жизни ребенка: на коже — фурункулы, в легких—абсцессы, язвы, прободения кишечника. В полости рта развиваются дистрофически-воспалительные поражения, которые постепенно прогрессируют, проявляясь воспалением десны, образованием десневых и пародонтальных карманов, резорбцией кости альвеолярного отростка, патологической подвижностью зубов. После выпадения молочных зубов и прорезывания постоянных подобный патологический процесс вновь рецидивирует. С возрастом тяжесть инфекционных процессов ослабевает, к концу второго десятилетия жизни наступает существенное улучшение: реже отмечаются воспалительные процессы, тяжесть их течения значительно меньше. Однако вследствие развития и прогрессирования дистрофически-воспалительных процессов в пародонте больные к этому времени полностью теряют зубы.
При диагностике этих состояний важное значение имеет изучение развернутого анализа крови. В крови нейтрофильные гранулоциты могут отсутствовать или составлять 1—6% (норма 47—72%) при нормальных показателях красной крови и нормальном количестве лейкоцитов и тромбоцитов (в некоторых случаях может быть небольшой тромбоцитоз), при этом также может быть эозинофилия и моноцитоз. В костном мозге отмечается высокий процент нейтрофильных промиелоцитов при почти полном отсутствии их более зрелых форм.
Периодическая, или циклическая, нейтропения характеризуется циклическими изменениями в крови (через равные промежутки времени из крови исчезают нейтрофилы, отмечается небольшая лейкопения, может быть эозинофилия и моноцитоз). В этот период у больных повышается температура тела, развиваются воспалительные изменения в тканях пародонта и слизистой оболочке полости рта (катарального характера вплоть до язвенно-некротических в зависимости от уровня исчезновения нейтрофилов из крови), могут быть пневмонии и даже абсцессы легких. Через 4—5 дней в крови вновь появляются нейт- рофильные гранулоциты и воспалительные процессы довольно быстро стихают или даже ликвидируются. Интервал между кризами для каждого больного обычно постоянен и составляет от 2—3 нед до 2-3 мес. Картина костного мозга в период разгара нейтропений аналогична картине костного мозга при постоянной нейтропений.
На фоне циклической нейтропений в тканях пародонта у детей уже в молочном прикусе возникают дистрофически-воспалительные изменения. Они постепенно прогрессируют, проявляясь воспалением десны, образованием пародонтальных карманов, резорбцией кости альвеолярного отростка, подвижностью зубов. Типично возникновение гипертрофического гингивита.
К тяжелым дистрофически-воспалительным явлениям в тканях пародонта
в период обострения присоединяются некротические изменения, нередко наслаивается хронический кандидоз. Такие обострения заболевания циклически повторяются и постепенно приводят к преждевременному выпадению молочных (временных) зубов. Однако на этом патологический процесс в пародонте не останавливается. После прорезывания постоянных зубов подобные дистрофически-воспалительные изменения в пародонте возникают вновь, периодически процесс обостряется и, прогрессируя, приводит к потере постоянных зубов к концу второго десятилетия жизни больного. Состояние тканей пародонта в значительной мере зависит от длительности заболевания.
Лечение нейтропении направлено на предупреждение и лечение инфекционных осложнений. С этой целью применяют антибиотики, оказывающие действие на стафилококки, кортикостероидные гормоны. При постоянной нейтропении проводят компенсационные переливания лейкоцитарной массы. Местное лечение дистрофически-воспалительных поражений пародонта рассматривается как симптоматическое и проводится аналогично комплексному лечению генерализованного пародонтита.
Агранулоцитоэ — синдром, характеризующийся резким уменьшением количества или отсутствием нейтрофильных гранулоцитов в периферической крови. Этот патологический процесс не имеет отчетливых границ с гранулоци- топенией — клинически безсимптомным состоянием, поэтому за агранулоцитоз условно принимают содержание в крови менее 750 грану лоцитов в 1 мкл или снижение общего количества лейкоцитов менее 1000 в 1 мкл крови. Заболевание впервые описано W.Schultz в 1922 г. К настоящему времени в связи с широким использованием различных медикаментозных препаратов, которые, обладая цитотоксическим действием, вызывают его развитие, частота агранулоцитоза значительно возросла.
По механизму возникновения агранулоцитоз может быть миелотоксичес- ким и иммунным.
Миелотоксический агранулоцитоз возникает в результате подавления роста предстадий гранулоцитов в костном мозге, включая и стволовые клетки. В связи с этим в крови отмечается уменьшение не только гранулоцитов, но и тромбоцитов, ретикулоцитов и лимфоцитов. Заболевание может развиваться в результате воздействия на организм ионизирующей радиации, химических соединений, обладающих цитостатическими свойствами (противоопухолевые препараты, бензол и др.), продуктов жизнедеятельности гриба Fusarium, размножающегося в перезимовавшем зерне. Решающая роль в развитии заболевания принадлежит величине повреждающего воздействия: дозе облучения, принятого лекарственного препарата и пр.
Иммунный агранулоцитоз развивается в результате ускоренной гибели гра- нулоиитов под влиянием антилейкоцитарных антител; стволовые клетки не страдают. Антилейкоцитарные антитела образуются под влиянием медикаментов, которые могут сыграть роль гаптенов. При повторном введении такого медикамента происходит агглютинация лейкоцитов. Развитие этого типа агранулоцитоза мало зависит от дозы препарата, важнейшую роль в его
возникновении играет повышенная чувствительность организма и частый, дробный прием даже небольших количеств медикаментов.
 Среди лекарств, которые вызывают иммунный агранулоцитоз, выделяются анальгетики, особенно амидопирин. Кроме того, возникновение заболевания может быть спровоцировано производными фенотиази- на, сульфаниламидными, противотуберкулезными препаратами, транквилизаторами, антиконвульсантами и рядом других медикаментозных препаратов. Развитие аутоиммунного агранулоцитоза наблюдается при системных заболеваниях соединительной ткани (особенно при рассеянной красной волчанке, ревматоидном полиартрите), а также при некоторых инфекциях.
Среди лекарств, которые вызывают иммунный агранулоцитоз, выделяются анальгетики, особенно амидопирин. Кроме того, возникновение заболевания может быть спровоцировано производными фенотиази- на, сульфаниламидными, противотуберкулезными препаратами, транквилизаторами, антиконвульсантами и рядом других медикаментозных препаратов. Развитие аутоиммунного агранулоцитоза наблюдается при системных заболеваниях соединительной ткани (особенно при рассеянной красной волчанке, ревматоидном полиартрите), а также при некоторых инфекциях.
Заболевание может начаться исподволь, без каких-либо субъективных признаков или остро и сопровождаться лихорадкой, ангиной и поражениями слизистой оболочки полости рта. Отмечается различной степени выраженности геморрагический синдром, проявления на слизистой оболочке полости рта и пищеварительного тракта являются постоянным признаком.
В клинической картине заболевания сочетаются признаки острого сепсиса и некротических осложнений. В полости рта наблюдаются некротические поражения зева (агранулоцитарная ангина) и слизистой оболочки. Иногда у детей типичная агранулоцитарная ангина отсутствует либо развивается вторично.
Некроз слизистой оболочки полости рта может начинаться с десны. Вначале возникают гиперемия, отек десны, которая покрывается белесоватым некротическим налетом, приобретающим вскоре серо-грязный цвет. Очаг поражения возникает на фоне ареактивной бледной слизистой, вокруг него отсутствует видимая демаркационная воспалительная реакция. Появляется гнилостный запах изо рта. Выраженные дистрофически-воспалительные изменения развиваются во всех тканях пародонта, вследствие чего зубы приобретают патологическую подвижность, иногда выпадают. Могут появиться внезапная боль в зубах, деснах, выраженная подвижность зубов.
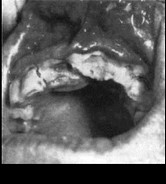
В таких случаях заболевание напоминает обострившееся течение генерализованного пародонтита. Основными отличиями поражений пародонта при агранулоцитозе являются отсутствие гноетечения, несмотря на наличие глубоких пародонтальных карманов, преобладание некротических явлений без местной воспалительной реакции (рис. 207). В периферической крови уменьшается количество всех форм лейкоцитов (нередко до сотен клеток в 1 мкл), а также тромбоцитов и ретикулоцитов, может быть анемия.
Прогноз заболевания зависит от своевременного лечения и в большинстве случаев благоприятный.
Лечение агранулацитоза требует немедленного устранения вызвавшей его причины: медикаментозного препарата, ионизирующего облучения и т.д. При миелотоксическом агранулоцитозе используют переливания лейкоцитарных концентратов, пересадку костного мозга. В лечении иммунного агранулоцитоза решающая роль принадлежит кортикостероидным гормонам и заместительной терапии переливаниями лейкоцитарной массы. Для профилактики присоединения вторичной инфекции — антибактериальные препараты, в основном антибиотики. Местное лечение дистрофически-воспалительного процесса в пародонте проводится по всем правилам лечения генерализованного пародонтита.
Лейкоз — это системное злокачественное заболевание белой крови, характеризующееся прогрессирующей гиперплазией лейкоцитов в органах кроветворения и появлением очагов экстрамедуллярного кроветворения. Одновременно резко нарушается процесс созревания лейкоцитов, в силу чего в периферической крови появляется большое количество незрелых лейкоцитов, не способных к выполнению защитных функций.
Этиология заболевания неизвестна. Наибольшее распространение получи— ли инфекиионно-вирусная, радиационная, обменная, генетическая неопластическая теории возникновения лейкозов.
По характеру течения лейкозы бывают острые и хронические. Острота лей— коза определяется не только величиной увеличения количества лейкоцитов, скоротечностью его динамики, но и характеристикой клеток, составляющих основную массу лейкоцитов периферической крови. При остром лейкозе в крови появляется до 80-90% низкодифференцированных элементов кроветворения. Наряду с появлением бластных форм лейкоцитов (гемоцитобластов, миелобластов, ретикулярных клеток) в крови резко снижается содержание зрелых нейтрофильных гранулоцитов. Отмечается уменьшение промежуточных форм созревания лейкоцитов: метамиелоцитов, миелоцитов, иногда они отсутствуют полностью — «лейкемическое зияние», «лейкемический провал». Параллельно с увеличением количества незрелых форм лейкоцитов в крови при лейкозе уменьшается количество эритроцитов и тромбоцитов. В период разгара острого лейкоза в крови больных может быть обнаружена лейкопения, так как около 40% острых лейкозов составляют лейкопенические формы. При хронических лейкозах в крови преобладают более дифференцированные генерации лейкоцитов.
Клинические проявления заболевания во многом определяются метаплазией элементов крови из ретикулярных клеток органов, не связанных в нормальных условиях с кроветворением, в том числе из тканей полости рта (пульпа, периодонт, десна). Наряду с типичными для этого заболевания общими симптомами (высокая скачкообразная температура, общая слабость, головокружение, одышка и др.) в полости рта возникают геморрагии, язвенно-некротические поражения, гиперплазия тканей пародонта (рис. 204).
Для острого лейкоза характерны проявления геморрагического диатеза в виде кровоизлияний в кожу и слизистые оболочки. В частности, может развиваться спонтанная кровоточивость десен на бледном фоне ее слизистой оболочки при отсутствии видимых признаков воспаления. Геморрагии десен и слизистой оболочки полости рта нередко предшествуют развитию выраженных клинических проявлений острого лейкоза, а иногда являются первым и некоторый период времени единственным признаком заболевания.
Степень проявления геморрагического синдрома при остром лейкозе
бывает различной. У одних больных кровоточивость появляется от механических раздражителей, у других — спонтанно. Врача всегда должно настораживать несоответствие интенсивности кровотечения характеру травмы. Опасность кровотечения настолько велика, что может симулировать гемофилию. Даже незначительное травмирование десны может привести к выраженному кровотечению.
 Весьма характерно быстрое нарастание тяжести процесса. Часто отмечаются внутрислизистые кровоизлияния, петехии, экхимозы, гематомы и геморрагические пузыри, на месте которых позднее могут возникнуть язвы. Наиболее интенсивные проявления геморрагического синдрома отмечаются при ретикулезе (В.М.Уваров, М.К.Русак, В.И.Калинин, 1975).
Весьма характерно быстрое нарастание тяжести процесса. Часто отмечаются внутрислизистые кровоизлияния, петехии, экхимозы, гематомы и геморрагические пузыри, на месте которых позднее могут возникнуть язвы. Наиболее интенсивные проявления геморрагического синдрома отмечаются при ретикулезе (В.М.Уваров, М.К.Русак, В.И.Калинин, 1975).
Слизистая оболочка губ и щек бледна и несколько отечна, десневой край, особенно межзубные сосочки темно-красного цвета, могут быть гипертрофированы, легко кровоточат; зубы подвижны, «утопают в деснах». Быстро развивается язвенный гингивит или стоматит.
Во многих случаях ведущее значение в клинической картине острого лейкоза приобретают не геморрагические, а язвенно-некротические поражения полости рта. Они могут встречаться примерно в 50—55% случаев острого лейкоза. Глубина и распространенность язвенно-некротического процесса во рту могут быть показателем остроты основного процесса. Некроз и изъязвление слизистой оболочки полости рта чаше всего начинаются с десневого края, распространяясь затем на другие отделы полости рта. Язвенные поражения у больных лейкозом, развивающиеся на фоне бледной слизистой оболочки, чаше характеризуются как некротические или гангренозные. В отличие от язвенно-некротического гингивита другой этиологии реактивное воспаление тканей отсутствует либо слабо выражено. Характерно быстрое и диффузное распространение патологического процесса вглубь и на другие участки слизистой оболочки при отсутствии болевого симптома. Присоединение вторичной инфекции приводит к появлению отека, гиперемии, боли.
В зависимости от вида острого лейкоза характер и тяжесть язвенного поражения бывают различными. По данным В.М.Уварова, М.К.Русак, В.И.Калинина (1975), при миелобластозе чаше развиваются поверхностные поражения десен: на фоне катарального воспаления «ползучие» эрозии с неровными краями, покрытые фибринозным налетом. При остром ретику- лезе и гемоцитобластозе поражение десен протекает по типу некротического или гангренозного.
Регионарные лимфатические узлы даже при относительно небольших эрозивно-язвенных проявлениях увеличены и болезненны при пальпации.
 Геморрагические и язвеннонекротические процессы слизистой оболочки полости рта часто развиваются на фоне гипертрофии десен. Сочетание кровоточивости, изъязвлений и гиперплазии десен, по выражению K.H.Thoma (1954), настолько характерно для острого лейкоза, что он даже предложил называть этот синдром «лейкеми- ческий стоматит». Многие исследователи также предлагали расценивать внезапную гипертрофию десен в сочетании с геморрагиями, язвенно-некротическими процессами в полости рта на фоне прогрессирующего исхудания и слабости как указание на развитие лейкоза.
Геморрагические и язвеннонекротические процессы слизистой оболочки полости рта часто развиваются на фоне гипертрофии десен. Сочетание кровоточивости, изъязвлений и гиперплазии десен, по выражению K.H.Thoma (1954), настолько характерно для острого лейкоза, что он даже предложил называть этот синдром «лейкеми- ческий стоматит». Многие исследователи также предлагали расценивать внезапную гипертрофию десен в сочетании с геморрагиями, язвенно-некротическими процессами в полости рта на фоне прогрессирующего исхудания и слабости как указание на развитие лейкоза.
Гипертрофический гингивит при остром лейкозе чаше носит диффузный характер. Его развитие обусловлено лейкемической инфильтрацией тканей десны. Десна бледная, рыхлая, легко отслаивается от зубов. При этом избыточный рост ткани десны более выражен на оральной ее поверхности, а также в участках местной травмы (рис.205, 206). Вследствие травмы и присоединения вторичной инфекции возможно развитие некроза. Гиперплазия десен обычно сочетается с гипертрофией лимфоидного аппарата: глоточных, язычных миндалин, лимфатических образований задней стенки глотки. Пролифераты при остром лейкозе могут возникать не только в области десны, но и на других участках полости рта: спинке языка, твердом и мягком небе, губах, периосте. Постоянным признаком лейкоза считают изменение состояния подчелюстных и шейных лимфатических узлов: увеличение, часто несимметричное, одиночное, отсутствие болезненности и спаянности с кожей. Предложено считать диагностической для острого лейкоза следующую триаду симптомов: внезапно появившаяся кровоточивость десен, увеличение лимфоидных образований полости рта, особенно миндалин, и «шишковатый» вид глотки за счет гиперплазии лимфоидных образований зева.
При патоморфологических исследованиях слизистой оболочки десны во всех случаях наблюдались обширные лейкемические инфильтраты. При более тяжелом течении гипертрофического гингивита были обнаружены, кроме того, элементы хронического воспаления с выраженным компонентом пролиферации клеток .
Важно отметить, что гиперплазия десен развивается обычно в ранних стадиях острого лейкоза, поэтому многими расценивается как серьезный диагностический признак. При этом следует учитывать внезапность начала,
быстрое увеличение объема десен, повышение температуры, ухудшение общего состояния, иногда резкое усиление кровоточивости и появление некроза десен, кровоизлияний на теле, а также возникновение боли в горле и регионарного лимфаденита на фоне системной гиперплазии всего лимфатического аппарата (шейных, надключичных, подмышечных и т.д.).
 Однако не только необычно протекающий гипертрофический гингивит может иметь диагностическое значение в клинике острого лейкоза. Считается, что сочетание острого или подострого течения любого гингивита с состоянием, подобным острой инфекции, обязывает стоматолога направить больного для выполнения развернутого анализа крови. При сходной обшей клинической картине болезни у больных острым лейкозом чаше поражается десна, в то время как при инфекционных заболеваниях преобладают различные высыпания на других участках слизистой оболочки полости рта (катаральные проявления, герпетические высыпания и т.д.).
Однако не только необычно протекающий гипертрофический гингивит может иметь диагностическое значение в клинике острого лейкоза. Считается, что сочетание острого или подострого течения любого гингивита с состоянием, подобным острой инфекции, обязывает стоматолога направить больного для выполнения развернутого анализа крови. При сходной обшей клинической картине болезни у больных острым лейкозом чаше поражается десна, в то время как при инфекционных заболеваниях преобладают различные высыпания на других участках слизистой оболочки полости рта (катаральные проявления, герпетические высыпания и т.д.).
Одним из признаков острого лейкоза на ранних стадиях заболевания может быть появление боли в интактных зубах, характерных для пульпита или периодонтита. Эту боль объясняют специфической метаплазией клеток пульпы и периодонта. Лейкемические инфильтраты часто локализуются в тканях периодонта. В области лунки зуба, ошибочно удаленного по поводу такого острого периодонтита, вскоре развивается некроз. Общее состояние больного резко ухудшается, иногда наступает летальный исход.
Обращает на себя внимание значительная частота грибковых осложнений у больных лейкозами. Распространенность кандидозов при лейкозах объясняют повреждением ретикуло-гистиоцитарной системы лейкемическим процессом и цитостатическими препаратами, массивной антибиотической и стероидной терапией. Кандидоз полости рта нередко предшествует или сочетается с общим кандидозом.
Наряду с изменениями в мягких тканях при лейкозах отмечается резорбция костной ткани межальвеолярных перегородок. Особенно интенсивный и генерализованный характер имеет процесс резорбции альвеолярного отростка при ретикулезе и гемоцитобластозе.
При хроническом лейкозе у больных отмечаются катаральный гингивит и стоматит, кровоточивость, спонтанные кровотечения, язвенно-некротические поражения десен. Наиболее ранним и частым признаком хронического лейкоза в полости рта является усиленная кровоточивость десен, иногда спонтанные кровотечения. В дальнейшем возможно развитие язвенно-некротического
гингивита, стоматита, особенно в период выраженных клинико-гематологических проявлений. Характерно развитие язв со значительной кровоточивостью. Язвы глубокие, с приподнятыми краями, покрыты толстым слоем серо-коричневого налета. Некроз очень быстро распространяется вдоль десневого края.
При морфологическом изучении тканей краевого пародонта у больных хроническим миелолейкозом наблюдают выраженные дистрофические процессы в эпителии и подлежащей соединительной ткани. В терминальной стадии заболевания в слизистой оболочке полости рта обнаруживают лейкемиче- ские инфильтраты, локализующиеся в области изъязвлений. В лейкемическом инфильтрате находят ретикулоциты, миелобласты, промиелоциты, палочкоядерные и сегментоядерные нейтрофильные гранулоциты в состоянии распада. Изменения локализуются во всех тканях пародонта.
Лечение. Решающее значение в лечении поражений в ротовой полости имеет общая терапия больных лейкозом, которую проводит врач-гематолог. Гемотрансфузии способствуют замещению недостающих форменных элементов крови, оказывают гемостатическое действие и стимулируют нормальное кроветворение. Цитостатические средства (пуринетол, метотрексат, миелосан и др.) тормозят пролиферацию незрелых клеточных элементов крови. Применение гормональных средств у больных лейкозом снижает явления интоксикации, улучшает общее состояние, нормализует гематологические показатели и температуру, способствует сокращению размеров лимфатических узлов и селезенки.
Местное лечение осложнений в полости рта является частью комплексной терапии этих больных, носит в основном симптоматический характер и проводится аналогично комплексному лечению генерализованного пародонтита. Широко используются антибактериальные препараты (антибиотики и пр.) как эффективное средство в борьбе с нагноениями и септическими процессами. Хирургическую санацию больных острым лейкозом рекомендуется проводить в стационаре в период гематологической ремиссии с обязательным переливанием одногруппной крови. Основная роль в борьбе с кровотечениями принадлежит общему лечению — применение кортикостероидных препаратов, переливание лейкоцитарной массы, свежецитратной крови, назначение аскорбиновой кислоты, рутина, викасола и т.д. Местно рекомендуется тампонада с использованием гемостатиков: кровоостанавливающая губка, фибриновая пленка, растворы и порошок тромбина и др. Следует помнить о пониженной сопротивляемости к инфекции у больных острым лейкозом, в связи с чем хирургическую санацию целесообразно проводить под зашитой антибиотиков и средств, стимулирующих общую иммунологическую реактивность организма.
Нейтропении. Под этим названием объединяется группа заболеваний, основным признаком которых является постоянное (нейтропении наследственные) или периодическое снижение количества нейтрофильных гранулоци- тов в крови и костном мозге (нейтропении циклические). Нейтропении относят к редким заболеваниям, наследственные впервые были описаны R.Kostmann в 1956 г., поэтому их иногда называют болезнью Костманна.
Этиология и патогенез нейтропений изучены недостаточно. Предполагают, что в их основе лежит генетический дефект фактора, определяющего диффе- ренцировку молодых нейтрофилов. Одновременно с нейтропенией отмечается снижение количества тромбоцитов и ретикулоцитов.
Клиническая картина наследственных нейтропений характеризуется повторными инфекционными процессами, возникающими уже в первые дни жизни ребенка: на коже — фурункулы, в легких—абсцессы, язвы, прободения кишечника. В полости рта развиваются дистрофически-воспалительные поражения, которые постепенно прогрессируют, проявляясь воспалением десны, образованием десневых и пародонтальных карманов, резорбцией кости альвеолярного отростка, патологической подвижностью зубов. После выпадения молочных зубов и прорезывания постоянных подобный патологический процесс вновь рецидивирует. С возрастом тяжесть инфекционных процессов ослабевает, к концу второго десятилетия жизни наступает существенное улучшение: реже отмечаются воспалительные процессы, тяжесть их течения значительно меньше. Однако вследствие развития и прогрессирования дистрофически-воспалительных процессов в пародонте больные к этому времени полностью теряют зубы.
При диагностике этих состояний важное значение имеет изучение развернутого анализа крови. В крови нейтрофильные гранулоциты могут отсутствовать или составлять 1—6% (норма 47—72%) при нормальных показателях красной крови и нормальном количестве лейкоцитов и тромбоцитов (в некоторых случаях может быть небольшой тромбоцитоз), при этом также может быть эозинофилия и моноцитоз. В костном мозге отмечается высокий процент нейтрофильных промиелоцитов при почти полном отсутствии их более зрелых форм.
Периодическая, или циклическая, нейтропения характеризуется циклическими изменениями в крови (через равные промежутки времени из крови исчезают нейтрофилы, отмечается небольшая лейкопения, может быть эозинофилия и моноцитоз). В этот период у больных повышается температура тела, развиваются воспалительные изменения в тканях пародонта и слизистой оболочке полости рта (катарального характера вплоть до язвенно-некротических в зависимости от уровня исчезновения нейтрофилов из крови), могут быть пневмонии и даже абсцессы легких. Через 4—5 дней в крови вновь появляются нейт- рофильные гранулоциты и воспалительные процессы довольно быстро стихают или даже ликвидируются. Интервал между кризами для каждого больного обычно постоянен и составляет от 2—3 нед до 2-3 мес. Картина костного мозга в период разгара нейтропений аналогична картине костного мозга при постоянной нейтропений.
На фоне циклической нейтропений в тканях пародонта у детей уже в молочном прикусе возникают дистрофически-воспалительные изменения. Они постепенно прогрессируют, проявляясь воспалением десны, образованием пародонтальных карманов, резорбцией кости альвеолярного отростка, подвижностью зубов. Типично возникновение гипертрофического гингивита.
К тяжелым дистрофически-воспалительным явлениям в тканях пародонта
в период обострения присоединяются некротические изменения, нередко наслаивается хронический кандидоз. Такие обострения заболевания циклически повторяются и постепенно приводят к преждевременному выпадению молочных (временных) зубов. Однако на этом патологический процесс в пародонте не останавливается. После прорезывания постоянных зубов подобные дистрофически-воспалительные изменения в пародонте возникают вновь, периодически процесс обостряется и, прогрессируя, приводит к потере постоянных зубов к концу второго десятилетия жизни больного. Состояние тканей пародонта в значительной мере зависит от длительности заболевания.
Лечение нейтропении направлено на предупреждение и лечение инфекционных осложнений. С этой целью применяют антибиотики, оказывающие действие на стафилококки, кортикостероидные гормоны. При постоянной нейтропении проводят компенсационные переливания лейкоцитарной массы. Местное лечение дистрофически-воспалительных поражений пародонта рассматривается как симптоматическое и проводится аналогично комплексному лечению генерализованного пародонтита.
Агранулоцитоэ — синдром, характеризующийся резким уменьшением количества или отсутствием нейтрофильных гранулоцитов в периферической крови. Этот патологический процесс не имеет отчетливых границ с гранулоци- топенией — клинически безсимптомным состоянием, поэтому за агранулоцитоз условно принимают содержание в крови менее 750 грану лоцитов в 1 мкл или снижение общего количества лейкоцитов менее 1000 в 1 мкл крови. Заболевание впервые описано W.Schultz в 1922 г. К настоящему времени в связи с широким использованием различных медикаментозных препаратов, которые, обладая цитотоксическим действием, вызывают его развитие, частота агранулоцитоза значительно возросла.
По механизму возникновения агранулоцитоз может быть миелотоксичес- ким и иммунным.
Миелотоксический агранулоцитоз возникает в результате подавления роста предстадий гранулоцитов в костном мозге, включая и стволовые клетки. В связи с этим в крови отмечается уменьшение не только гранулоцитов, но и тромбоцитов, ретикулоцитов и лимфоцитов. Заболевание может развиваться в результате воздействия на организм ионизирующей радиации, химических соединений, обладающих цитостатическими свойствами (противоопухолевые препараты, бензол и др.), продуктов жизнедеятельности гриба Fusarium, размножающегося в перезимовавшем зерне. Решающая роль в развитии заболевания принадлежит величине повреждающего воздействия: дозе облучения, принятого лекарственного препарата и пр.
Иммунный агранулоцитоз развивается в результате ускоренной гибели гра- нулоиитов под влиянием антилейкоцитарных антител; стволовые клетки не страдают. Антилейкоцитарные антитела образуются под влиянием медикаментов, которые могут сыграть роль гаптенов. При повторном введении такого медикамента происходит агглютинация лейкоцитов. Развитие этого типа агранулоцитоза мало зависит от дозы препарата, важнейшую роль в его
возникновении играет повышенная чувствительность организма и частый, дробный прием даже небольших количеств медикаментов.
 Среди лекарств, которые вызывают иммунный агранулоцитоз, выделяются анальгетики, особенно амидопирин. Кроме того, возникновение заболевания может быть спровоцировано производными фенотиази- на, сульфаниламидными, противотуберкулезными препаратами, транквилизаторами, антиконвульсантами и рядом других медикаментозных препаратов. Развитие аутоиммунного агранулоцитоза наблюдается при системных заболеваниях соединительной ткани (особенно при рассеянной красной волчанке, ревматоидном полиартрите), а также при некоторых инфекциях.
Среди лекарств, которые вызывают иммунный агранулоцитоз, выделяются анальгетики, особенно амидопирин. Кроме того, возникновение заболевания может быть спровоцировано производными фенотиази- на, сульфаниламидными, противотуберкулезными препаратами, транквилизаторами, антиконвульсантами и рядом других медикаментозных препаратов. Развитие аутоиммунного агранулоцитоза наблюдается при системных заболеваниях соединительной ткани (особенно при рассеянной красной волчанке, ревматоидном полиартрите), а также при некоторых инфекциях.
Заболевание может начаться исподволь, без каких-либо субъективных признаков или остро и сопровождаться лихорадкой, ангиной и поражениями слизистой оболочки полости рта. Отмечается различной степени выраженности геморрагический синдром, проявления на слизистой оболочке полости рта и пищеварительного тракта являются постоянным признаком.
В клинической картине заболевания сочетаются признаки острого сепсиса и некротических осложнений. В полости рта наблюдаются некротические поражения зева (агранулоцитарная ангина) и слизистой оболочки. Иногда у детей типичная агранулоцитарная ангина отсутствует либо развивается вторично.
Некроз слизистой оболочки полости рта может начинаться с десны. Вначале возникают гиперемия, отек десны, которая покрывается белесоватым некротическим налетом, приобретающим вскоре серо-грязный цвет. Очаг поражения возникает на фоне ареактивной бледной слизистой, вокруг него отсутствует видимая демаркационная воспалительная реакция. Появляется гнилостный запах изо рта. Выраженные дистрофически-воспалительные изменения развиваются во всех тканях пародонта, вследствие чего зубы приобретают патологическую подвижность, иногда выпадают. Могут появиться внезапная боль в зубах, деснах, выраженная подвижность зубов.
В таких случаях заболевание напоминает обострившееся течение генерализованного пародонтита. Основными отличиями поражений пародонта при агранулоцитозе являются отсутствие гноетечения, несмотря на наличие глубоких пародонтальных карманов, преобладание некротических явлений без местной воспалительной реакции (рис. 207). В периферической крови уменьшается количество всех форм лейкоцитов (нередко до сотен клеток в 1 мкл), а также тромбоцитов и ретикулоцитов, может быть анемия.
Прогноз заболевания зависит от своевременного лечения и в большинстве случаев благоприятный.
Лечение агранулацитоза требует немедленного устранения вызвавшей его причины: медикаментозного препарата, ионизирующего облучения и т.д. При миелотоксическом агранулоцитозе используют переливания лейкоцитарных концентратов, пересадку костного мозга. В лечении иммунного агранулоцитоза решающая роль принадлежит кортикостероидным гормонам и заместительной терапии переливаниями лейкоцитарной массы. Для профилактики присоединения вторичной инфекции — антибактериальные препараты, в основном антибиотики. Местное лечение дистрофически-воспалительного процесса в пародонте проводится по всем правилам лечения генерализованного пародонтита.
Источник: Данилевский Н.Ф., Борисенко А.В., «Заболевания пародонта» 2000
А так же в разделе « ПАРОДОНТАЛЬНЫЕ ПРОЯВЛЕНИЯ, СОПРОВОЖДАЮЩИЕ ЗАБОЛЕВАНИЯ КРОВИ »
- КЛИНИКА ГЕНЕРАЛИЗОВАННОГО ПАРОДОНТИТА
- КЛИНИКА ПАРОДОНТОЗА
- ПРОГРЕССИРУЮЩИЕ ИДИОПАТИЧЕСКИЕ ЗАБОЛЕВАНИЯ
- ГИСТИОЦИТОЗ X
- ПАРОДОНТАЛЬНЫЕ ПРОЯВЛЕНИЯ, СОПРОВОЖДАЮЩИЕ НАРУШЕНИЯ ОБМЕНА
- ПАРОДОНТАЛЬНЫЕ ПРОЯВЛЕНИЯ ПРИ ВРОЖДЕННЫХ ЗАБОЛЕВАНИЯХ
- ПРОДУКТИВНЫЕ ПРОЦЕССЫ, ПАРОДОНТОМЫ
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ПАРОДОНТА