Относительно редкая форма приобретенной гемолитической анемии. Возникает болезнь в любом возрасте, но встречается у лиц преимущественно среднего возраста. У 10% детей с апластической анемией зарегистрированы признаки пароксизмальной ночной гемоглобинурии.
Патогенез. Причиной повышенного гемолиза эритроцитов является дефект мембраны эритроцитов, лейкоцитов и тромбоцитов, обусловленный соматической мутацией в стволовых кроветворных клетках pig-A-гена, ответственного за синтез гликозилфосфатидилинозитолового (GPI) якоря. Нарушается трансформация N-ацетилглюкозамина в фосфатидилинозитол, что приводит к неполному построению GPI-якорных протеинов. В норме все клетки человека имеют механизм защиты от активных компонентов комплемента благодаря присутствию на мембране комплементарных регуляторных протеинов: фактора, ускоряющего распад комплемента (DAF, CD55), мембранного ингибитора реактивного лизиса (MIRL, CD59), мембранного кофакторного протеина (МСР, CD46), комплементного рецептора типа 1 (CR1, CD35). DAF (фактор, ускоряющий распад комплемента) на поверхности эритроцита блокирует формирование СЗ-конвертазных комплексов (С4Ь2а, СЗЬВЬ) или способствует их разрушению. Именно DAF отсутствует при ИНГ II и III типов как на эритроцитах, так и на тромбоцитах. При ИНГ эритроциты также могут быть чувствительны к лизису комплементом из-за отсутствия или снижения экспрессии CD59.
Клетки крови и костного мозга становятся гиперчувствительными к воздействию нормальных компонентов плазмы, в первую очередь к СЗ-компо- ненту комплемента, глюкозе, некоторым факторам системы свертывания крови. Гемолизу может способствовать ночной ацидоз, беременность, инфекция и другие факторы. Признаки аномалии свойственны не только эритроцитам, но и клеткам лейкопоэза и тромбоцитопоэза. Отсюда редукция гемопоэза и цитопения. В лимфоузлах, селезенке может обнаруживаться экстрамедуллярное кроветворение в виде очагов эритробластной гиперплазии.
Заболевание протекает с внутрисосудистым гемолизом, поэтому гемосидероз обнаруживается в канальцах почек. В случае больших количеств гемотрансфузий гемосидерин откладывается также в РЭС, главным образом в селезенке. Распад эритроцитов стимулирует активность факторов свертывания крови и играет значительную роль в патогенезе тромбоэмболических осложнений.
Клиника. Отличительные признаки заболевания - ночные гемолитические кризы, сопровождающиеся выделением мочи бурого цвета (гемоглобин- урия, гемосидеринурия). Кризы возникают спонтанно либо провоцируются интеркуррентными инфекциями, в том числе вирусными, гемотрансфузиями, стимуляторами эритропоэза (например, витамин В|2), лекарственными препаратами, переутомлением и т. п. Гемоглобинурийные кризы имеют место часто во время физиологического сна. Интервалы между кризами бывают различные: могут повторяться ежедневно, еженедельно, раз в год в течение нескольких лет или быстро приводят больного к гибели. Гепатомегалия и спленомегалия не характерны для болезни Маркиафава-Микели, однако они могут наблюдаться в связи с развитием посттрансфузионного гемосидероза органов, при тромбозах системы селезеночных вен, застойном полнокровии, инфаркте селезенки. Наклонность к тромбозам сосудов наряду с тромбоци- топенией являются частыми осложнениями болезни.
Костный мозг. На первом этапе болезни имеет место гиперпластический тип кроветворения с преобладанием эритробластов и нередко мегакарио- Цитов, другие клеточные элементы сохранены, но не принимают участия в гиперплазии. При прогрессировании заболевания кроветворная актив
ность костного мозга снижается: уменьшается количество эритробластов, мегакариоцитов, элементов лейкопоэза, отмечается задержка их созревания на стадии миелоцита. Изредка возникает арегенераторный криз. В костном мозге в этих случаях имеет место либо изолированная (парциальная) аплазия эритроидного ростка, либо тотальный миелопарез. Арегенераторный криз затем может сменяться ремиссией. В конечной стадии заболевания развивается выраженная диффузная гипоплазия костного мозга. Истощение костномозгового кроветворения проявляется панцитопенией.
Кровь. Анемия является постоянным симптомом заболевания и носит чаще нормохромный характер (рис. 73).
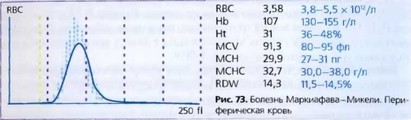
По мере развития болезни железо постепенно выводится из организма с мочой, и анемия i фиобретает гипохром! 1ый характер. Концентрация гемоглобина в период обострения может составлять 30-50 г/л. Анемия сопровождается небольшим ре гикулоцитозом (2-4%), не соответствующим степени малокровия. В период арегенераторных кризов отмечается ретикулоцитопения. Анемия носит макроцитарный, реже нормоцитарный характер. Отмечается анизоцитоз, пойкилоцитоз и полихроматофилия. Могут встречаться нормобласты. Цветовой показатель определяется характером анемии и состоянием обмена железа в организме. Почти постоянная лейкопения (до 3-1,5 х 109/л и ниже) и нейтропения. При инфекционных осложнениях может иметь место небольшой лейкоцитоз (до 10-11 х 109/л), палочкоядерный сдвиг. Периодически наблюдается моно- цитоз, относительный лимфоцитоз, базофилия и эозинофилия. Количество тромбоцитов несколько понижено, возможна значительная тромбоцитопения (ниже 30 х Ю9/л). Частым симптомом болезни является панцитопения.
В сыворотке крови в период криза происходит повышение концентрации неконъюгированного билирубина, свободного гемоглобина, снижение гап- тоглобина, регистрируется положительный тест Хема (лизис исследуемых эритроцитов донорской сывороткой, где имеются белки системы комплемента). В моче - гемоглобинурия, гемосидеринурия.
Диагноз подтверждается выявлением мутации pig-A-гена и изучением экспрессии GPI-связанных протеинов на клетках крови.
