Медицинская помощь раненым, находящимся в угрожающем жизни состоянии, подразделяется на неотложную помощь (оказывается как компонент первой, доврачебной и первой врачебной помощи) и реаниматологическую (квалифицированную и специализированную) помощь.
- Неотложная помощь раненым
Неотложная помощь представляет собой мероприятия первой, доврачебной и первой врачебной помощи непосредственно направленные на спасение жизни раненого и обеспечение его транспортабельности.
Мероприятия неотложной помощи раненым представлены в табл. 6.3.
- Реанимация при ранениях. Первичный и расширенный реанимационные комплексы
Собственно реанимация относится к неотложной помощи и проводится при развитии терминального состояния. Терминальным называется состояние, при котором прогрессирующие функциональные и метаболические нарушения создают угрозу жизни раненого вследствие отсутствия кровообращения или его неэффективности (сАД менее 50 мм рт.ст.), прекращения дыхания (могут иметь место патологические типы дыхания - Чейн - Стокса, Биота). В рамках этого состояния различаются предагония, агония и клиническая смерть.
Таблица 6.3. Неотложная помощь раненым в критическом состоянии
|
Мероприятия неотложной помощи |
Первая помощь |
Доврачебная помощь |
Первая врачебная помощь |
|
Восстановление проходимости дыхательных путей: |
|
|
|
|
— тройной прием на дыхательных путях |
+ |
+ |
+ |
|
(запрокидывание головы, выдвижение вперед нижней челюсти, раскрытие рта); |
|
|
|
|
- удаление содержимого изо рта и глотки; |
+ |
+ |
+ |
|
- введение воздуховода; |
+ |
+ |
+ |
|
- придание бокового фиксированного |
+ |
+ |
+ |
|
положения; |
|
|
|
|
- аспирация отсасывателем изо рта, глот |
- |
+ |
+ |
|
ки и трахеи; |
|
|
|
|
- коникотомия, трахеотомия; |
- |
- |
+ |
|
— интубация трахеи |
- |
- |
+ |
|
ИВЛ: |
|
|
|
|
- методом изо рта в рот, изо рта в нос; |
+ |
+ |
+ |
|
— ручным аппаратом (ДП-Ю, ДП-11); |
- |
+ |
+ |
|
— автоматическим аппаратом (ДАР-05) |
— |
— |
+ |
|
1. Стабилизация функции внешнего дыхания: |
|
|
|
|
- герметизация открытого пневмоторакса; |
+ |
+ |
+ |
|
-устранение клапанного пневмоторакса; |
- |
- |
+ |
|
- оксигенотерапия |
— |
+ |
+ |
|
2. Поддержание кровообращения: |
|
|
|
|
- временная остановка наружного крово |
+ |
+ |
+ |
|
течения; |
|
|
|
|
- инфузия кристаллоидных и коллоидных |
- |
+ |
+ |
|
растворов; |
|
|
|
|
- применение вагзопрессоров; |
- |
- |
+ |
|
- наружный массаж сердца |
+ |
+ |
+ |
|
3. Уменьшение боли и общих нервнорефлекторных реакций: |
|
|
|
|
- введение анальгетиков; |
+ |
+ |
+ |
|
- введение седативных препаратов; |
- |
+ |
+ |
|
- ингаляция трихлорэтилена; |
- |
+ |
+ |
|
- блокада нервов местными анестетиками |
— |
— |
+ |
При внезапном умирании (острая массивная кровопотеря, асфиксия) организм может сразу из состояния функциональной компенсации, минуя предагонию и агонию, войти в состояние клинической смерти, при котором происходит остановка сердца (кровообращения).
Основными признаками остановки сердца (кровообращения) являются:
- Отсутствие пульсации магистральных сосудов.
- Отсутствие сердечных тонов.
- Изменение окраски кожного покрова (бледность или цианоз).
- Потеря сознания (через 10—12 с после остановки сердца).
- Прекращение дыхания (оно приобретает агональный характер после остановки сердца и останавливается через 20—30 с, но возможно и первичное апноэ).
- Судороги, появляющиеся одновременно с потерей сознания или через несколько секунд.
- Расширение зрачков через 20—30 с после остановки сердца.
- Электрокардиографические (ЭКГ) данные (в зависимости от вида остановки сердца).
При развитии клинической смерти реанимационные мероприятия носят стандартный характер независимо от причины умирания.
В сердечно-легочной реанимации (CJ1P) выделяются первичный и расширенный реанимационные комплексы.
Первичный реанимационный комплекс — это обеспечение проходимости верхних дыхательный путей простейшими методами, ИВЛ методом изо рта в рот (в нос), непрямой массаж сердца. Владеть первичным реанимационным комплексом должны не только медицинские работники, но и лица немедицинского состава.
Расширенный реанимационный комплекс предполагает использование различных специальных методов (аппаратная ИВЛ, дефибрилляция и т.д.) и фармакологических средств. Владеть им обязаны врачи всех специальностей.
Восстановление проходимости дыхательных путей осуществляется следующими последовательно выполняемыми методами:
- тройным приемом (запрокидывание головы, выдвижение нижней челюсти вперед, раскрытие рта);
- удалением инородных тел и жидкости изо рта и глотки;
- введением воздуховода, интубацией трахеи или коникотомией;
- санацией трахеобронхиального дерева.
ИВЛ проводится вдуванием воздуха «изо рта в рот» или «изо рта в нос» с частотой 15 вдуваний в мин. Продолжительность фазы вдоха — не менее 50% времени дыхательного цикла. Более эффективна ИВЛ, проводимая через интубационную трубку ручными (ДП-10, ДП-11) или автоматическими (ДАР-05) аппаратами, позволяющими использовать кислородно-воздушную смесь.
Восстановление и поддержание кровообращения начинается с непрямого (закрытого) массажа сердца. Частота толчков грудины 60—80 в мин, ее смещение в сторону позвоночника — 4—5 см. Если реанимацию осуществляет один человек, то каждые 2 вдоха чередуются с 15 толчками массажа сердца. В случаях, когда помощь оказывают 2 человека, каждый вдох чередуется с 5 толчками.
Начав реанимацию, необходимо обязательно остановить наружное кровотечение любым доступным методом (пальцевое прижатие сосуда, давящая повязка, кровоостанавливающий жгут). Для увеличения притока венозной крови к сердцу и улучшения мозгового кровотока целесообразно приподнять нижние конечности или придать раненому положение с опущенным головным концом операционного стола (функциональной кровати).
Дальнейшие действия производятся в зависимости от вида остановки сердца (кровообращения) по даным ЭКГ.
При фибрилляции желудочков или желудочковой тахикардии без пульса необходимо последовательно выполнить следующие действия
- Как можно раньше произвести дефибрилляцию до 3 раз с возрастающей энергией разряда (200—360 Дж), на выдохе, с минимальными временными промежутками между разрядами. Во время заряда дефибриллятора продолжаются ИВЛ и непрямой массаж сердца.
- Оценить сердечный ритм. Возможно выявление следующих ритмов: а) устойчивая (рецидивирующая) фибрилляция желудочков или желудочковая тахикардия; б) асистолия; в) электрическая активность без пульса; г) нормальный ритм с восстановлением спонтанного кровотока.
- При устойчивой (рецидивирующей) фибрилляции желудочков или желудочковой тахикардии необходимо:
- продолжить СЛ Р;
- вводить внутривенно струйно адреналин по 1 мг (1 мл 0,1% раствора) каждые 3—5 мин;
- производить дефибрилляцию (360 Дж) через 30—60 с после введения адреналина по схеме дефибрилляция — адреналин — дефибрилляция — адреналин и т.д.;
- при неэффективности проводимого лечения вводить внутривенно струйно лидокаин по 1,5 мг/кг (1,5 мл 1% раствора на каждые 10 кг массы тела) через 3—5 мин до общей дозы 3 мг/кг (3 мл 1% раствора на каждые 10 кг массы тела), а при восстановлении гемодинамически эффективного ритма после первого введения вводить лидокаин внутривенно капельно со скоростью 2 мг/мин (2 мл 1% раствора каждые 10 мин);
- при неэффективности антифибрилляторных мер применить магния сульфат внутривенно в дозе 1 —2 г (4—8 мл 25% раствора) в течение 1—2 мин (при отсутствии эффекта повторить через 5—10 мин).
Натрия гидрокарбонат (1 ммоль/кг или 4,2% раствор 2 мл/кг внутривенно) применяется только в случае, если остановка сердца произошла на фоне тяжелого ацидоза, который можно откорригировать с помощью данного препарата; а также при восстановлении кровообращения после длительной клинической смерти.
При асистолии и при электрической активности сердца без пульса необходимо.
- Вводить адреналин внутривенно струйно по 1 мг (1 мл 0,1 % раствора) через 3—5 мин до наступления положительного эффекта или появления фибрилляции (при этом продолжать по предыдущей схеме).
- Чередовать введение адреналина с атропином (внутривенно струйно по 1 мг (1 мл 0,1% раствора) через 3—5 мин до положительного эффекта или до общей дозы 0,04 мг/кг).
- При очевидной рефрактерности к адреналину и атропину применить кардиостимуляцию с применением внутрипищеводного зонда-электрода.
На рис. 6.10—6.12 представлены алгоритмы СЛ Р при различных вариантах нарушений сердечной деятельности (по А.И. Левшанкову, 2004).
Об эффективности СЛР свидетельствуют следующие клинические признаки.
- Подъем сАД до 70 мм рт.ст. или появление отчетливой пульсации магистральных артерий (сонная, бедренная).
- Сужение зрачков и восстановление зрачковых рефлексов.
- Нормализация окраски кожного покрова.
- Восстановление самостоятельного дыхания.
- Восстановление сознания.
Фибрилляция желудочков и/или желудочковая тахикардия
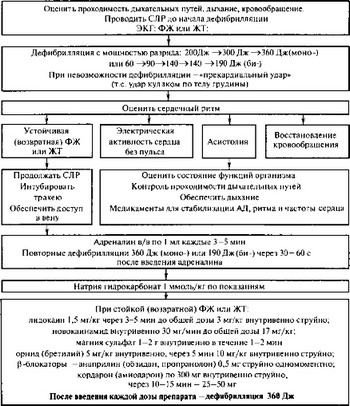
Рис. 6.10. Алгоритм СЛР при фибрилляции желудочков (ФЖ) или желудочковой тахикардии (ЖТ) без пульса
При отсутствии какой-либо положительной динамики в состоянии раненого или развитии признаков биологической смерти (устанавливает врач) мероприятия по оживлению могут быть прекращены, в сомнительных случаях можно ориентироваться на 30-минутный (от начала проведения) период безуспешной реанимации.
Электрическая активность сердца без пульса
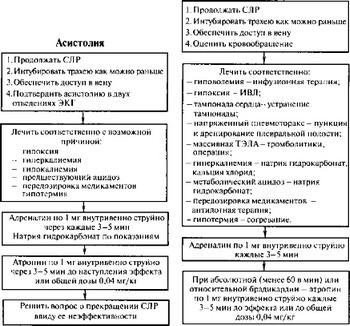
Рис. 6.11. Алгоритм СЛР при асис- Рис. 6.12. Алгоритм СЛР при элек- толии трической активности сердца без
пульса
Типичными ошибками и осложнениями сердечно-легочной реанимации являются (по А.И. Левшанкову, 2004):
- повреждение спинного мозга при выполнении тройного приема у раненого с переломом шейного отдела позвоночника;
- переломы ребер и грудины (пациенты пожилого и старческого возраста или избыточная компрессия груди во время непрямого массажа сердца), что может привести к повреждению легкого и развитию пневмоторакса;
- перераздувание желудка и регургитация желудочного содержимого с аспирацией его в дыхательные пути по следующим причинам: неправильное положение головы; избыточный объем вдоха во время ИВЛ методом «изо рта в рот» или аппаратом ИВЛ; очень быстрое вдувание воздуха;
- недостаточно эффективная ИВЛ при отсутствии герметичности дыхательных путей;
- заражение реаниматора (ВИЧ-инфекция, гепатит, герпес и др.);
- осложнения, связанные с интубацией трахеи (повреждения гортани, голосовых связок, аспирация крови);
- повреждение сердца при дефибрилляции вследствие высокой энергии разряда дефибриллятора (более 360 Дж).
- Квалифицированная реаниматологическая помощь
Задачей квалифицированной реаниматологической помощи (1-й уровень реаниматологической помощи) является проведение стандартизированной синдромальной терапии, направленной на устранение тяжелых расстройств кровообращения и дыхания посредством возможного для данного этапа медицинской эвакуации комплекса средств и методов, а также проведение предэвакуационной подготовки.
Квалифицированная реаниматологическая помощь осуществляется анестезиологами-реаниматологами омедб, омедо СпН в палатах интенсивной терапии для раненых и обожженных с помощью комплектов Ш-1 (противошоковый) и АН (анестезиологический). На оснащении этих военно-лечебных учреждений находятся аппараты ИВЛ «Фаза-5»; средства и оборудование для проведения инфузионно-трансфузионной терапии (ИТТ), оксигенотерапии; аппараты, приборы и оснащение для выполнения клинических исследований крови и мочи и др.
Мероприятия квалифицированной реаниматологической помощи раненым:
- оценка степени нарушений систем дыхания, кровообращения и выделения по клиническим признакам;
- комплексная терапия острых нарушений дыхания, включающая восстановление проходимости дыхательных путей, ингаляцию кислорода, ИВЛ, обезболивание и уменьшение общих нервно-рефлек- торных реакций обезболивающими и нейролептическими средствами, проводниковыми блокадами, ингаляцией общих анестетиков;
- коррекция острой кровопотери ИТТ;
- детоксикация методом форсированного диуреза;
- профилактика и лечение инфекционных осложнений лекарственными средствами;
- восстановление водно-электролитного баланса;
- энергообеспечение частичным парентеральным питанием.
- Специализированная реаниматологическая помощь
Специализированная реаниматологическая помощь оказывается в отделениях анестезиологии и интенсивной терапии специализированных ВГ. Содержанием специализированной реаниматологической помощи являются интенсивная терапия и интенсивное наблюдение.
Интенсивная терапия — это лечение раненых в тяжелом, крайне тяжелом и критическом состояниях с использованием методов искусственного замещения функций жизненно важных органов и систем.
Интенсивное наблюдение - использование методов мониторинга и экспресс-контроля для раннего обнаружения изменений функционирования жизненно важных органов и систем.
Интенсивная терапия у раненых может быть в конечном итоге эффективной только при своевременном адекватном выполнении оперативных вмешательств, направленных на восстановление анатомической целостности поврежденных структур организма и профилактику осложнений травматической болезни. Специфика интенсивной терапии у раненых определяется особенностями патогенеза травматической болезни. Стратегической задачей интенсивной терапии является обеспечение условий для нормального развертывания срочных и долговременных компенсаторных процессов, ее основным принципом является принцип опережающего лечения. Интенсивная терапия проводится в предоперационном периоде, во время выполнения оперативных вмешательств и после операции по единой программе с учетом общей цели и замысла лечения. Она должна учитывать характер и объем неотложной помощи, оказанной на передовых этапах медицинской эвакуации, быть комплексной, патогенетической, стандартизированной, носить индивидуальную направленность.
Реализация принципов интенсивной терапии у раненых облегчается внедрением системы объективной балльной оценки тяжести повреждений по шкалам ВПХ-П (ОР) и ВПХ-П (МТ) и динамической оценки тяжести состояния (шкалы оценки тяжести состояния ВПХ-СП, ВПХ-СГ, ВПХ-СС). Методы объективной балльной оценки позволяют также достоверно выявлять ушиб сердца у раненых (шкала ВПХ-СУ), выделять группы с высоким риском развития таких осложнений, как синдром жировой эмболии — шкала ВПХ-СЖЭ(П), синдром посттравматической недостаточности желудочно-кишечного тракта, острый респираторный дистресс-синдром и др.
Основными направлениями интенсивной терапии у раненых являются:
- обезболивание;
- ликвидация расстройств системы кровообращения, водно-электролитного баланса и кислотно-основного состояния;
- предупреждение и лечение ОДН;
- коррекция нарушений гемостаза;
- уменьшение травматического эндотоксикоза;
- профилактика и лечение посттравматической недостаточности желудочно-кишечного тракта, печеночной, почечной недостаточности;
- профилактика и лечение генерализованных инфекционных осложнений;
- интенсивная терапия иммунной недостаточности;
- нормализация метаболической реакции на травму;
- адекватное энергопластическое обеспечение.
При ликвидации расстройств системы кровообращения у раненых следует стремиться обеспечить нормальную кислородную емкость крови (гемотрансфузии при кровопотере более 1,5 л) и поддерживать оптимальные значения гематокрита для транспорта кислорода (0,32-0,34 л/л), проводя гемодилюцию инфузиями кристаллоидных и коллоидных препаратов. Предпочтительней переливать донорскую кровь малых сроков хранения (до 2 сут). При острой массивной кровопотере со снижением САД ниже 70 мм рт.ст. и неэффективности ИТТ в 2—3 вены в течение 20 мин, целесообразно введение крови и кровезаменителей через большой круг кровообращения, что достигается пункцией бедренной артерии с последующим введением катетера в аорту. У раненых, переживших острый период травматической болезни, объем ИТТ должен быть разумно ограничен при тщательном учете баланса жидкости. Необходимо использовать раннее энтеральное (зондовое) введение жидкостей, что позволяет уменьшить объем растворов, вводимых внутривенно.
Для улучшения сократительной способности миокарда используются препараты, улучшающие коронарный кровоток (нитраты, дофамин в малых дозах) и метаболизм в кардиомиоцитах (актовегин, неотон). При декомпенсированной сердечной недостаточности проводится инотропная поддержка.
В интенсивной терапии посттравматической ОДН центральное место занимает продленная (6—24 ч) и длительная (более 24 ч) искусственная и синхронизированная вспомогательная вентиляция легких. Используются специальные режимы ИВЛ с положительным давлением в конце выдоха (ПДКВ), с инверсией фаз дыхательного цикла. Широко применяются санационные и лечебные фибробронхоскопии (ФБС). Для профилактики респираторного дистресс-синдрома необходимо применение глюкокортикоидов высокими дозами (15 мг/кг предни- золона в сут) в течение 3—4 дней для стабилизации мембран альвеолярно-капиллярного барьера. С целью улучшения микроциркуляции в легких возможно использование кровезаменителей на основе пер- фторуглеродов (перфторан). Улучшению диффузии кислорода через альвеолярно-капиллярные мембраны способствуют препараты сурфактанта. При высоком риске развития острого респираторного дист- ресс-синдрома (тяжелая травма груди, острая кровопотеря тяжелой и крайне тяжелой степени, тяжелый сепсис) целесообразно применять инвазивные методы мониторинга гемодинамики — артериальный монитор «PiCCO plus», катетер Сван — Ганца.
Для коррекции нарушений гемостаза используются прямые антикоагулянты (гепарин), антиферментные препараты (контрикал, гордокс), свежезамороженная плазма, тромбоцитарный концентрат при тром- боцитопении.
Борьба с эндотоксикозом у раненых осуществляется преимущественно путем активизации естественных детоксицирующих систем организма — печеночно-почечной, дыхательной. Используются препараты, улучшающие микроциркуляцию в этих органах, применяется форсирование диуреза, энтеросорбция, сорбция через рану. При тяжелом эндотоксикозе применяются продленная гемофильтрация, плазмообмен с плазмосорбцией и гемоксигенацией.
Осложнения со стороны желудочно-кишечного тракта у раненых предупреждаются введением в желудочный зонд обволакивающих средств, Н2-блокаторов (гистодил), препаратов, улучшающих микроциркуляцию в подслизистом слое кишечника (амлодипин), субстратных анти- гипоксантов (препараты янтарной кислоты — когитум, реамберин).
Для профилактики и лечения посттравматической печеночной недостаточности используются 5—10% растворы глюкозы, витамины группы В, аскорбиновая кислота, никотиновая кислота, глюко- кортикоиды, препараты для улучшения метаболизма гепатоцитов (эссенциале, гептрал, гепа-мерц, бемитил) и уменьшения их отека (альбумин), нейтрализации аммонийных соединений (глутамин). Важное значение имеет нормализация печеночного кровотока (устранение гиповолемии, анемии, назначение кардиотоников, ликвидация пареза кишечника), уменьшение интоксикации продуктами обмена веществ. Назначается диета с ограничением приема белка, особенно животного (лучше легкоусвояемые углеводы).
Для профилактики посттравматической ОПН важной мерой является устранение гиповолемии, возможно введение дофамина в малых дозах (1—3 мкг/кг/мин). При развившейся ОПН наряду с салуретиками используются препараты для купирования гиперкалиемии (глюконат кальция, концентрированные растворы глюкозы с инсулином). Для уменьшения раздражения слизистой оболочки кишечника продуктами азотистого обмена и снижения уровня азотемии осуществляется энтеросорбция угольными сорбентами. При неэффективности консервативных методов борьбы с развившейся ОПН и при ее прогрессировании применяется экстракорпоральная детоксикация (гемофильтрация, гемодиализ). Показаниями для заместительной терапии при этом являются гиперкалиемия с ЭКГ-признаками, гипергидратация с отеком легких, прогрессирующая азотемия с мочевиной более 33 ммоль/л и декомпенсированный метаболический ацидоз с ВЕlt;-15,0.
В профилактике и лечении генерализованных инфекционных осложнений важное значение имеют рациональная антибактериальная терапия, которая при высоком риске развития этих осложнений строится по деэскалационному принципу (первоначально — эмпирическая антибактериальная терапия мощным антибиотиком широкого спектра действия, затем — направленная антибактериальная терапия препаратами узкого спектра действия), а также иммуноориентированная терапия.
Посттравматическая иммунная недостаточность является не только важным звеном патогенеза сепсиса у раненых, но и играет большую роль в развитии синдрома ПОН в целом. Иммуноориентированная терапия может быть пассивной (иммуноглобулины М, G, I — «пентаглобин») и активной (интерлейкин-2 — «ронколейкин»). При развитии септического шока показано максимально раннее назначение пентаглобина (без предварительной оценки иммунограммы).
Для нормализации метаболических нарушений при тяжелых ранениях используются препараты с антиоксидантной активностью и антиги- поксанты различных групп (оксибутират натрия, пирацетам, томер- зол и др.).
Адекватное энергопластическое обеспечение у раненых должно предусматривать ежесуточное введение 40—45 ккал/кг при положительном азотистом балансе. Это достигается как парентеральным, так и ранним энтеральным питанием. Последнее у большинства раненых, находящихся в отделении интенсивной терапии, целесообразно начинать со вторых суток после ранения с введения глюкозо-мономерной смеси с последующим подключением полисубстратных питательных смесей (нутризон, нутридринк, изокал) в постепенно возрастающих концентрациях. При необходимости проведения длительного энтерального (зондового) питания (более трех недель) возможно применение малоинвазивных технологий — чрескожной эндоскопической гастростомии, подвесной лапароскопической микроеюностомии.
Специализированная реаниматологическая помощь может оказываться в минимальном, сокращенном и полном объемах, что определяется медикотактической обстановкой, задачами, условиями, оснащением и характером работы лечебного учреждения.
Специализированная реаниматологическая помощь в минимальном объеме (2-й уровень реаниматологической помощи) дополнительно ко всем мероприятиям квалифицированной реаниматологической помощи предусматривает коррекцию расстройств дыхания с помощью простейших режимов вспомогательной вентиляции легких, введение лекарственных средств с помощью шприцевых дозаторов и инфузоматов, применение внутриаортального введения растворов, полноценное искусственное лечебное питание и интенсивный уход.
При специализированной реаниматологической помощи в сокращенном объеме (3-й уровень реаниматологической помощи) стандартизированная базисная программа лечения раненых, характерная для предыдущего уровня, дополняется интенсивным наблюдением (экспресс-контроль состояния систем жизнеобеспечения, метаболизма с использованием методов лабораторной и функциональной диагностики, мониторинг дыхания и кровообращения).
Специализированная реаниматологическая помощь в полном объеме (4-й уровень реаниматологической помощи) подразумевает использование всех наиболее широко применяемых современных методов интенсивной терапии, в т.ч. экстракорпоральной гемокоррекции,
респираторной поддержки различными режимами вспомогательной вентиляции легких, гипербарической оксигенации и т.д.
Градация реаниматологической помощи по объему была впервые реализована при оказании помощи раненым в ходе контртеррористической операции на Северном Кавказе (1999—2002 гг.). В МВГ первого эшелона осуществлялся минимальный объем реаниматологической помощи, в ВГ второго эшелона (окружные ВГ) проводился сокращенный или полный объем реаниматологической помощи, в ВГ третьего эшелона (ВГ Центра) оказывался полный объем реаниматологической помощи.
Контрольные вопросы:
- Какой дополнительный способ купирования болевого синдрома у раненых используется при оказании первой врачебной помощи по сравнению с предшествующими этапами медицинской эвакуации?
- Почему при блокаде в гематому места перелома кости применяется анестетик в высокой концентрации, а при футлярных блокадах — в низкой?
- При каких условиях выполнение новокаиновых блокад может ухудшить состояние раненых? Обоснуйте ответ.
- Что является критерием правильности выполнения вагосимпа- тической блокады по А. В. Вишневскому?
- Выполняется ли интубация трахеи с целью устранения асфиксии на этапе оказания первой врачебной помощи? Если выполняется, то при каких условиях это реализуется?
- Какие признаки свидетельствуют об остановке сердечной деятельности?
- Назовите критерии эффективности проведения реанимационных мероприятий и условия прекращения CJ1P.
- Будет ли эффективна блокада в гематому при огнестрельном переломе кости?
- Какие анестетики и в какой дозировке могут быть использованы для выполнения блокад на этапах оказания первой врачебной помощи и КМП?
- Какие преимущества имеет морфин по сравнению с промедолом при обезболивании у раненых?
- В каких ситуациях предпочтительней использовать фентанил?
