Это центральный пункт моей настоящей заметки. Надо твердо помнить, что динамическая непроходимость и паралитическое вздутие ки шечника не только сами по себе не менее опасны, чем вызвавший их перитонит, но что оба эти смертельных состояния сопряжены и одно другое усиливают. Выше мы исчерпали меры борьбы с инфекцией брюшины. Нужны действенные, героические меры, чтобы побороть паралитический rnieyc, кишечный стаз и вздутие.
Существуют только две возможности действовать в этом направлении, применяя: 1) средства, усиливающие перистальтику путем воздействия на кишечную мускулатуру, и 2) средства, обеспечивающие эвакуацию застойного жидкого содержимого и гнилостных газов из кишечных петель.
Медикаментозные вещества — будь то типа физостигмин-эзерина, препараты вроде питуитрина или же внутривенные инъекции гипертонических солевых растворов — безусловно могут вызвать или усилить кишечную перистальтику в тех случаях, когда перитонит стихает и кишечная перистальтика сама уже начинает восстанавливаться. Поэтому такие инъекции могут принести пользу в качестве вспомогательного мероприятия в добавление к промываниям желудка и сифонным клизмам у раненых, которым такие энергичные меры не противопоказаны. Но наивно думать, что в разгар перитонита, когда паралитическое вздутие и переполнение жидким содержимым охватывают весь тонкий кишечник, можно хоть сколько-ни будь улучшить положение лекарствами, влияющими на перистальтику.
В о-п е р в ы х, это будет не последовательная перистальтическая волна, идущая от двенадцатиперстной кишки к слепой, а судорожное или тоническое сокращение более или менее значительных отделов сра-
з у. Вследствие этого трудно рассчитывать на сколько-нибудь успешное продвижение и эвакуацию кишечного содержимого в нижележащие отделы.
В о-в т о р ы х, — и это главное, тонкий кишечник весь целиком анатомически закован у обоих своих концов трудно досягаемыми извне препонами. Сверху зонд должен пройти не только пищевод и желудок, но и всю извилистую двенадцатиперстную кишку, после чего имеется опять почти острый угол flexurae duodeno-jejunalis. Снизу путь для зонда и сифонных вод еще более длинный и сложный, вплоть до самой баугиниевой заслонки, которая часто оказывается замкнутым клапаном. Таким образом, оба естественных отверстия могут служить для искусственной эвакуации зондами лишь наиболее близко лежащих отрезков кишечного канала.
Следует заметить, что за последние годы в США все шире прививается зондирование специальными двойными тонкими резиновыми трубками по МйНег- Abbott. Эти спаренные тонкие зонды заглатываются с металлической оливой, подобно дуоденальному зонду. Но длина их такова, что конец трубки можег достигнуть середины тонкого кишечника, в то время как наружный конец допускает продувание через один канал и аспирацию жидкостей и газов через другой. Когда послеоперационный паралитический илеус окажется излеченным таким перманентным отсасыванием, можно дать заглотнуть остаток зонда, с тем чтобы последний вышел самостоятельно per vias naturales. По многочисленным отзывам способ этот дает замечательные результаты и заслуживает широкого применения в стационарах и клиниках, достаточно обеспеченных ухаживающим персоналом.
Также может быть рекомендован метод перманентного отсасывания желудочного содержимого через тонкий зонд, вводимый через нос. Зонд вводится н желудок через ноздрю; наружный конец его прикрепляют к щеке липким пластырем. Отсасывание производится с помощью системы из трех бутылей, расположенных на разных уровнях, с перетекающей жидкостью, обеспечивающей отрицательное давление. Этим способом мы охотно пользуемся в своей клинике уже много лет с большим успехом^
Но эти способы имеют существенные недостатки. Оба они требуют введения и заглатывания зондов, что для тяжело раненых является процедурой утомительной, если не сказать больше. Часто эти тяжело больные просто умоляют не возобновлять мучительных неудавшихся попыток ввести зонд. Случается, что они сами его выдергивают.
Второй недостаток их тот, что оба способа требуют специальной аппаратуры и отдельных ухаживающих постов. К тому же при сифонаже желудка через нос зонд не идет дальше привратника и необходимая эвакуация тощей кишки возможна только путем антиперистальтики. Что касается дренажа Мюллер-Абботта, то он вводится сквозь двенадцатиперстную кишку в тонкую кишку, но следить за прохождением металлической оливы приходится путем рентгеновского просвечивания, что само по себе представляет целую процедуру, осуществимую в городских клиниках, но стеснительную в полевых условиях.
Итак, для военно-полевой обстановки нужен способ, более доступный по своему оборудованию и исполнению, а также менее хлопотливый в смысле последующего ухода.
Самым надежным способом эвакуации застойного кишечного содержимого и газов из паретических тонких кишок является, разумеется; энтеростомия. Это хорошо известно с давних времен. И если этот спасительный прием недостаточно часто применяется при острых перитонитах и кишечной непроходимости, то причин для этого несколько. Можно уверенно сказать, что не будь у операции кишечного свища важных
недостатков и даже опасностей, хирурги прибегали бы к ней гораздо чаще и тем самым спасли бы много. человеческих жизней.
Каковы эти недостатки, в чем заключаются самостоятельные опасности энтеростомий и нет ли возможности существенно улучшить дело?
Недостатки примитивных энтеростомий типа губовидного свища те, что: 1) больные обрекаются на безудержное промокание белья постельного и нательного; 2) такое непрерывное намокание часто влечет тяжелую мацерацию и мучительное изъязвление кожи; 3) губовидные свищи почти не могут зажить и закрыться самостоятельно, а требуют последующего оперативного закрытия.
Опасности энтеростомий с подшиванием кишки к париетальной брюшине следующие: 1) подшивание в один из узлов лапаротомного разреза почти неминуемо влечет за собой обширное нагноение всей раны, эвентрацию и большую угрозу для жизни; 2) выведение и подгаи вание кишки в новом месте являются вмешательством все же значительным, ибо из слишком малого разреза нельзя хорошенько подшить края париетальной брюшины кругом экспонированной кишки; 3) вскрывать подшитую кишку сразу — рискованно из боязни, что содержимое начнет подтекать внутрь живота; отсрочить же вскрытие кишки, ограничиваясь одними пункциями, значит отказаться от мероприятий первейшей срочности и жизненной важности; 4) если оставшийся незаживающий губовидный свищ расположен высоко на тощей кишке, то это ведет к угрожающему прогрессивному истощению; 5) оперативное зашивание остаточных губовидных свищей не может быть выполнено упрощенными хирургическими приемами, а требует чаще всего нелегких резекций.
Перечисленные недостатки и опасности энтеростомий могут быть дополнены еще одним, главнейшим упреком: сделанная энтеростомия не спасает больного, ибо из единственного свищевого отверстия нельзя в достаточной мере опорожнить скопления жидкости и газов, переполняющих весь тонкий кишечник. Делались предложения производить не одну, а две энтеростомии. Это логично, но это по меньшей мере удваивает риск и все вышеуказанные недочеты и опасности.
Выход есть. Нижеследующая операция так называемой подвесной энтеростомии, будучи сама по себе чрезвычайно простой по технике, полностью решает основную задачу эвакуации кишечного стаза и лишена всех приведенных выше недостатков губовидных кишечных свищей. В нашей клинике в Институте Склифосовского подвесные энтеростомии на протяжении десятка лет находят себе довольно частое применение по различным поводам.
Они применяются взамен желудочного свища, если раковый процесс охватил переднюю стенку желудка, как временная стома для кормления при операциях искусственного пищевода, как временное питательное отверстие и к а к спасительный вентиль при тотальных гастроэктомиях при раках кардии. Но главное применение подвесные энтеростомии находят при тяжелых случаях органических или динамических илеусов, когда после сделанных деторзий, резекций или выдаиваний кишечника дополнительная подвесная энтеростомия является главной гарантией благополучного послеоперационного течения.
Мы никогда не раскаивались, что, заканчивая операцию, создаем больному дополнительную, вернейшую гарантию против илеуса и перитонита.* И, напротив, не раз приходилось пожалеть, что, вопреки воз- никавшей мысли о подвесной энтеростомии^ эта трехминутная операция не была выполнена.
Техника подвесной энтеростомии представлена на прилагаемых рисунках. Шелковый кисетный шов накладывают путем пяти вколов вокруг центра намеченного прокола кишки. Кисет должен располагаться
строго посредине края, противоположного прикреплению брыжейки. Радиус кисетного шва зависит от степени отечности кишечной стенки: чем значительнее отечность кишки, тем больше должен быть радиус кисета. Если кишка не отечна, то радиус должен быть 7—8 мм, т. е. диа^ метр около 1,5 см (рис. 94).

Рис. 96. Рис. 97.
Возле центра кисета кишечную стенку захватывают двумя тонкими торзионными пинцетами и приподнимают ее конусом. Между концами пинцетов делают сквозной надрез острым маленьким скаяьпелем (рис. 95). Надрез должен быть такой величины, чтобы сквозь него смог пройти конец приготовленной резиновой дренажной трубки толщиной с катетер № 17—20.
Конец дренажной трубки, кроме косого среза, имеет еще два боковых овальных глазка. Выше, отступя на 4—5 см, край резиновой труб
ки прошит насквозь одним узким стежком тонкой кетгутовой нитки № 0 или № 1. Еще выше, отступя опять на 5—6 см, на дренаже надо та узенькая (0,5 см) резиновая манжетка, полученная путем обрезывания наружного конца этого же самого дренажа. Наконец, еще выше этой манжетки дренаж сдавлен временно наложенным зажимом, например, Пеана. В смонтированном виде этот дренаж представлен на рис. 96, где крупным планом показана деталь надевания резиновой манжетки.
Но прежде чем всовывать кончик дренажа, необходимо прошить один край сделанного в кишке прореза заготовленной кетгутовой ниткой. Рис. 97 показывает, как после снятия одного из торзионных пинцетов фиксировайный край разреза изнутри прошивают иглой со вдетым упомянутым выше кетгутом, идущим от резиновой трубки.
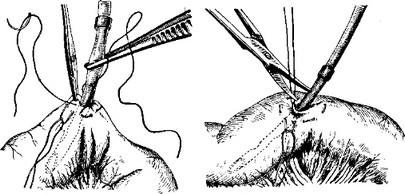
Рис. 98. Рис. 99.
После этого, не снимая торзионного пинцета, фиксирующего прошитый край, в прорез кишки вводят срезанный кончик резинового дренажа и продвигают последний внутрь кишки до того уровня, на котором сквозь дренаж прошита та же кетгутовая нитка (рис. 98). Теперь оба конца кетгута завязывают узлом; тем самым дренаж окажется подши тым неподвижно к одному из краев кишечного разреза (рис. 99). Лишние концы кетгута обрезают коротко, недалеко от узла.
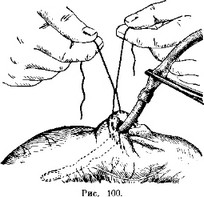
Если приподнять концы кисетного шва и в то же время слегка по гружать прошитый дренаж, то прошитый кишечный край вместе с об легающей дренаж окружностью кишечного прореза инвагинируются, после чего кисет затягивают и завязывают заранее подготовленный узел (рис. 100). Концы нитей отрезают.
Таким образом, мы имеем резиновую трубку, погруженную в полость кишки; дренаж этот удерживается: 1) одним кетгутовым швом внутри и 2) одним шелковым кисетным швом снаружи. Этого совершенно достаточно, чтобы можно было подтянуть кишку к париетальной брюшине у места, где этот дренаж выйдет наружу сквозь прокол через всю толщу брюшной стенки.
Вторая часть задачи состоит в том, чтобы достаточно прочно удержать дренажную трубку неподвижно в толще брюшной стенки, т. е., не допуская скольжения трубки внутрь, дабы поддерживать прочное соприкосновение подтянутой кишки с париетальной брюшиной. Это и есть принцип подвесной энтеростомии. Задача эта решается следующим об-
разом: заранее надетую на дренаже манжетку спустят точно настольког чтобы эта резиновая манжетка стала неподвижной шайбой, препятствующей погружению дренажа вглубь, ибо эта манжетка упрется в кожу и в узкий проход через апоневроз. Детали видны на рисунках.
 Место для выведения дренажа выбирают по наружному краю влагалища прямой мышцы сквозь апоневротические слои. Если свищ кладется на тощую кишку, то дренаж лучше выводить по наружному {фаю лево й прямой мышцы; если же свищ накладывается на подвздошную кишку, то справа. При самых тяжелых случаях можно наложить две энтеростомии: один свищ — л а
Место для выведения дренажа выбирают по наружному краю влагалища прямой мышцы сквозь апоневротические слои. Если свищ кладется на тощую кишку, то дренаж лучше выводить по наружному {фаю лево й прямой мышцы; если же свищ накладывается на подвздошную кишку, то справа. При самых тяжелых случаях можно наложить две энтеростомии: один свищ — л а
- м ниже flexurae duodeno jujunalis, а второй — на 1 м не доходя до слепой кишки; первый — слева, а второй — справа.
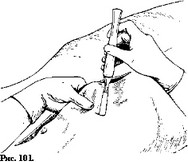 Место прокола выбирают ощупыванием края прямой мышцы со стороны живота, ниже уровня пупка. Приподнимают изнутри брюшную стенку и делают прокол кожи скальпелем (рис. 101). Прорез в коже должен пропустить катетер с небольшим трением. Через этот прорез в коже вкалывают толютый троакар, стилет которого должен быть не тоньше калибра вшитой в кишку дренажной трубки. Вынимают стилет, вместо него вставляют свободный конец дренажа и, если теперь выдернуть троакар обратно, то вместе с ним наружу выйдет и конец дренажа (рис. 102).
Место прокола выбирают ощупыванием края прямой мышцы со стороны живота, ниже уровня пупка. Приподнимают изнутри брюшную стенку и делают прокол кожи скальпелем (рис. 101). Прорез в коже должен пропустить катетер с небольшим трением. Через этот прорез в коже вкалывают толютый троакар, стилет которого должен быть не тоньше калибра вшитой в кишку дренажной трубки. Вынимают стилет, вместо него вставляют свободный конец дренажа и, если теперь выдернуть троакар обратно, то вместе с ним наружу выйдет и конец дренажа (рис. 102).
За неимением подходящего троакара можно сквозь сделанный в коже прорез проткнуть брюшные слои сомкнутым торзионным пинцетом или узким корнцангом, защищая при этом введенной рукой кишки изнутри. Разомкнув щипчпки, захватывают н а- и с к о с ь конец дренажа п срезаюг косой излишний край трубки вплотную к пинцету. Если теперь рывком вытащить пинцет, то вслед за ним выйдет и дренажная трубка.
Надо заметить, что вытягивание дренажа наружу возможно только до того места, где он был сдавлен наложенным зажимом Пеана, что обеспечивало стерильность всего периферического отреза дренажной трубки. Только после того, как дренаж будет выведен наружу, а конец его зажат торзионным пинцетом, можно снять внутренний зажим с трубки и после этого одним коротким рывком продернуть остаток трубки вместе с надетой на ней резиновой манжеткой сквозь брюшную стенку наружу.
Остается последний этап операции передвинуть эту резиновую манжетку точно к ране в апоневрозе при той степени натяжения дренажа, которая обеспечит достаточное прилегание кишки к париетальной брю
шине, без риска выдернуть саму трубку из зажимающего ее кисетного шва. Это — важнейший и самый ответственный этап всей операции. Но решается он очень просто.
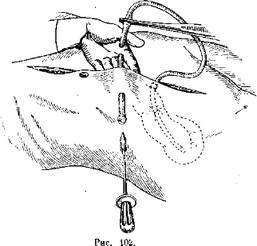
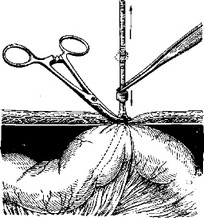
Рис. 103.
Подтянув кишку за дренаж до отказа и сделав некоторое небольшое натяжение, захватывают дренажную трубку снаружи, на уровне кожи крепким торзионным пинцетом, сжимая здесь трубку «намертво». Ещё лучше, если перед сдавливанием трубки раскрытыми браншамй тор- зионного пинцета отдавить слегка кожу живота так, чтобы уровень захвата дренажа пришелся чуть ниже общего уровня кожи, примерно на ширину той резиновой манжетки, которая сейчас сюда спустится.
Теперь хирург, прочно упершись, правой рукой крепко фиксирует этот торзионный пинцет на поверхности живота, а левой рукой вытягивает свободный конец дренажной трубки с надетой на ней резиновой манжеткой. Дренаж, вытягиваясь, становится тоньше, и резиновая манжетка может по нему совершенно легко скользить. Ассистент передвигает эту манжетку книзу, до уровня брюшной стенки, и упирает ее в край торзионного пинцета (рис. 103). Вытяжение резинового дренажа сразу прекращают. Приняв свою нормальную толщину, дренаж прочно фиксирует на себе надетую поверх резиновую манжетку. Тотчас же снимают и торзионный пинцет с уровпя брюшной стенки. Его место займет резиновая манжетка, края которой упрутся в поверхность апоневроза. Саму манжетку прошивают одним шелковым швом, который пройдет и через край кожи. Таким образом, дренаж окажется пришитым к коже, а сама нитка останется и впредь чистой, ибо она проходит не сквозь полость дренажа, а через манжетку (рис. 104).
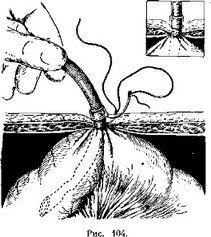
 Остается фиксировать резиновый дренаж к передней брюшной стенке еще 1—2 полосками липкого пластыря или марлей, смоченной мастизолом.
Остается фиксировать резиновый дренаж к передней брюшной стенке еще 1—2 полосками липкого пластыря или марлей, смоченной мастизолом.
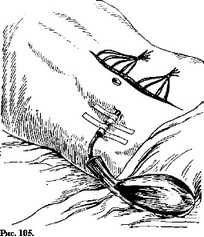
Концы дренажей помещают в обычные мочеприемники (рис.
105).
Дренажные трубки должны оставаться совершенно открытыми день и ночь, пока не минуют явления перитонита и па реза кишок. Если один из свищей располагался на тощей кишке, то с конца вторых суток можно попытаться кормить раненого через дренаж, вводя прямо через кишку мучную болтушку, жидкие яйца и алкоголь, всего по 100—150 мл. Вливают шприцем или маленькой воронкой, после чего пробуют зажать дренаж минут на 20—30. Затем открывают дренаж часа на два. до нового кормления. Но спешить с этим не следует. Лучше первые 48 часов кормить глюкозой, вводя ее внутривенно.
При хорошем течении эти спасительные энтеростомии выполняют
свою роль в течение первых 5—6 суток. На 8—10-й день, если срезать кожный шов, трубки обычно самостоятельно выскальзывают или могут быть извлечены легким потягиванием. Как правило, подтекания кишечного сока не бывает почти совсем. Иногда небольшое промокание марлевой наклейки продолжается в течение 2—5 дней.
Замечательно, что такие подвесные энтеростомии не только не оставляют после себя свищей, но и в будущем кишечная проходимость оказывается совершенно не нарушенной ни спайками, ни перегибами. Несколько раз мне довелось по другим поводам оперировать таких своих пациентов через несколько месяцев или лет. Как приятно было убеждаться, что кишечная петля привязана к париетальной брюшине лишь круглым жгутиком толщиной 1,5—2 мм и длиной 3—5 см, а не раз я убеждался, что кишечная петля оторвалась совсем.
