Сальпингит, сальпингооофорит, периоофорит острый
Воспаление маточной трубы и серозного покрова яичника встречается у больных в острой и хронической форме.
В терапии острого сальпингита (ОС) выделяют два направления — консервативное и хирургическое. Цель консервативного лечения — устранение симптомов заболевания и сохранение функции маточных труб. Лечение проводят в стационаре. Госпитализация показана: 1) у молодых нерожавших женщин в первом эпизоде заболевания для профилактики осложнений; 2) при налшгии образований (абсцессов) в малом тазу для обеспечения достаточного уровня антибиотиков, необходимых для успешного проникновения в полость абсцесса; 3) у больных с сомнительным диагнозом ОС (не исключается эктопическая беременность, острый аппендицит); 4) при наличии ОС, возникшего на фоне ВМС; 5) у больных с перитонитом, локализующимся в правом верхнем квадранте живота (особенно при болезненности печени, гепа- томегалии); 6) при наличии у больной сопутствующего заболевания желудочно-кишечного тракта. Общие мероприятия: лечебно-охранительный режим (постельный режим, физический и эмоциональный покой); сохранение функции кишечника (щадящая диета — механическое и химическое щажение, ограничение углеводов, поваренной соли, калорийность 1600— 1800 ккал/сут., витамины, минеральные соли); седативные средства (бром, валериана, транквилизаторы). Во всех случаях терапия должна быть комплексной.
Фармакотерапия. Антибактериальная терапия. Проводят ее, придерживаясь следующих правил: 1. Возможно раннее начало терапии — сразу после взятия материала на посев из эндоцервикса и полости матки.
- Одновременное лечение полового партнера. 3. Антибиотики выбирают эмпирически, основываясь на результатах экспериментальных исследований (начало лечения).
- Набор антибактериальных средств должен обладать широким спектром антибактериального действия. 5. Руководство в процессе лечения данными антибиотикограм- мы, характером выделенного возбудителя (табл. 21, 22), клинической эффективностью, учетом совместимости
(табл. 23). 6. Обязательное проведение динамических исследований (бакпосев из эндоцервикса и полости матки) через 48—72 ч от начала амбулаторного лечения или в случае адекватности его — спустя 3 нед. (контроль клинического излечения).
Табл. 21. Антибактериальные средства выбора при «стром сальпингите с учетом характера возбудителя
|
Микрофлора |
Препараты |
|
|
первого ряда |
второго ряда |
|
|
1 |
2 |
3 |
|
Анаэробы (не клострндии) |
Мстронидазол (кли- он) |
Линкомицин Лепомицетин |
|
Bacillus anthracis |
Эритромицин |
Пенициллин Тетрациклины Сульфаниламнлы |
|
Кандида альби- канс |
Нистатин или амфо- терицин В местно |
Эритромицин. 110П0- биоцин, ампициллин |
|
Клостридии, коринебактерии |
Бензилпснициллин |
Эритромицин, тетрациклин |
|
Энтерококк |
Бензилпенициллин + + стрептомицин (кана- мицин) или ампициллин + стрептомицин (канамицин) |
Винкомицин, эритромицин + стрептомицин |
|
Эшерихии |
Бисептол |
Ампициллин, нитро- фурантоин, гентамицин, циклосерин |
|
Клебсиелла |
Гентамицин |
Цефалоспорины, ко- листин, канамицин, би сситол |
|
Микоплазма |
Тетрациклин (эритромицин) |
Лепомицетин |
|
Гонококк |
Бензилпенициллин |
Тетрациклин, эритромицин, спектиноми- нин, стрептомицин |
|
Протей |
Гентамицин |
Бисептол, карбени- циллин |
|
Риккетсии |
Тетрациклин |
Левомицетин |
|
Сальмонелла |
Лепомицетин |
Бисептол, ампициллин |
|
Шигелла |
Сульфаниламиды, фурадонин |
Ампициллин, коли- стнн, лепомицетин, тетрациклин |
|
' |
1 2 |
| 3 |
|
Стафилококк золотистый |
Бензилпенициллин, клоциллин, фенокси- пениниллин |
Эритромицин, линкомицин, цсфалоспорин, гентамицин, левомицетин, тетрациклин |
|
Стафилококк зеленящий |
Бензилпенициллин + + стрептомицин или без него |
Эритромицин, цефа- лорцдин, линкомицин |
|
Стрептококк пиогенный |
Бензилпенициллин |
Эритромицин, це- фалотин, линкомицин, тетрациклин |
Табл. 22. Схема комбинированной антибактериальной терапии острых воспалительных заболеваний женских половых органов в зависимости от характера микрофлоры
|
Характер микрофлоры гениталий |
Используемые антибактериапьнме препараты, длительность применения |
|
1 Смешанная грамположи- тельная и грамотрицатель- ная |
2 Полусинтстические пениниллины (5— 7—10 дн.); цефалоспорины (5—7 дн.); тет- рациклины (см. Гонорея); аминогликози- ды (5—7 дн.); макролиды (5—7 дн.); лево- мицетин (5—7 дн.); рифампицин (5—7 дн.); сульфаниламиды (5—7 дн.); нитрофураны (10 дн.); фурагии в/в (3—7 инъекций); хиноксолины / хиноксидин (внутрь 7—14 дн.); диоксидин — в брюшную полость 10—50 мл 1 %-го р-ра или в/в 10—20 мл 0,5 %-го р-ра довести до 0,1 %-го р-ра изотоническим р-ром натрия хлорида (2—3 дн.) |
|
Грамотрицательная (не используют линкомицин, ристомннин, фузилип) |
Тетрациклины (метациклин, рондоми- цип), 7 дн.; цефалоспорины (7 дн.); ами- ногликозидм (гентамицин). 7 дн.; поли- миксин М, В (5—10 дн.) внутрь 500000 ЕД 4—6 раз, или в/м по 50 мг 2—3 раза; кислота налидиксовая (невиграмон), 7— 10 дн. |
|
Анаэробная |
Тетрациклины (морфоциклин) — по 0,15 г 2 раза в/в, 5—7 дн.; линкомицин, 7—14 дн.; ристомицин, 7—14 дн.; нигро- фураны (фурагин) в/в, 3—7 раз; диоксидин; сульфаниламиды (эгазол) — в/в, 10 дн.; клион (метрогил, метронидазол) — 100 мл в/м 2—3 раза, 5—10 дн.; тинидазол; далацин Ц; эпоцелин: левомицетин |
|
Анаэробная и аэробная |
Комбинация средств при анаэробной микрофлоре + аминоглнкозиды (гентамицин, амикацин, тобраминин); или полу- сингетические пенициллины (ампициллин, карбенициллин); или иефалоспори- ны (кетоцеф, цефамизин, цефалексин) |
|
Препарат |
Характер совместного действия препаратов |
||
|
синергизм |
антагонизм |
несовместимость |
|
|
Бензнлпе- ниниллмил натриевая соль |
Амииоглико- зцды, полимик- син |
Тстраии клипы, макролиды, левомицстии |
|
|
Ампициллин |
Оксациллин, аминогликози- ды |
|
|
|
Карбени- циллин |
Аминоглико- зиды, левомице- тип |
Тстрацикли- ны |
|
|
|
|
|
|
|
Аминогли- козиды |
Бензилпсни- циллин, тетра- циклины, цсфа- лоспорины |
Макролцды |
Аминогли- козцды, полимиксин в |
|
Линкоми- циц |
Аминоглико- зиды |
Левомииетин |
— |
|
Цефало- спорины |
Аминоглико- зцды, тетра цик- лины |
|
|
|
Ристо МИНИН |
Полимиксин |
Тетраникли- ны |
Лепомице- TH1I |
|
Тетрпцик- лины |
Аминоглико- зцды |
Пениццллины |
— |
|
Олеандо- мицин |
Тетрацикли- ны |
Пснициллины |
— |
Выделяют следующие компоненты антибактериальной терапии: лечение проводят одновременно двумя и более антибиотиками; внутривенную антибиотикотерапию продолжают как минимум 4 дня и заканчивают нс ранее чем через 48 ч после нормализации температуры. Целесообразно использовать ряд комбинаций (политерапия) антибиотиков: тетрациклин — по 500 мг внутрь 4 раза в день, курс 7 дн.; или доксициклин — по 100 мг 2 раза в день, курс 7 дн. (вариант ионотерапии); сочетание полусинте- тичсских пенициллинов (ампициллин, оксациллин, мсти- циллин, ампиокс) — по 3,5 г/сут., пробеницида — 1,0 г внутрь, тетрациклина — по 0,5 г 4 раза в день в течение 7 дней. Вместо полу синтетических пенициллинов используют бензилпенициллина натриевую соль — 4 000 000—
- 000 000 ЕД/сут. (вариант политерапии); возможно сочетание цефалоспоринов — 2,0 г/сут. в/м (1-й этап), далее тетрациклин внутрь — по 0,5 г 4 раза в день в течение 7 дн. (2-й этап); спектиномицин — 2,0 г/сут. в/м (при пеницил- линазопродуцирующих гонококках) с последующ™ назначением тетрациклина в той же дозе и при той же продолжительности.
Наиболее эффективными считают три терапевтические комбинации: а) доксициклин по 0,1—0,2 г/сут. внутрь в течение 7 дн. и цефалоспорины (цефалоридин) по 4,0 г/ сут. в/м; цефамизин — по 2,0—3,0 г/сут. в/м, в/в; клафо- ран — 2,0 г/сут.; б) клиндамицин (далацин Ц) — по 300—600 мг в/в, в/м через 8—12 ч, затем по 900—1200 мг в/в через 12 ч и аминогликозиды (гентамицин) — суточная доза 2,4—3,2 мг/кг массы тела через 6—8 ч в течение 6— 8 дн.; бруламицин — суточная доза 2—3 мг/кг массы тела в/м, в/в через 6—8 ч; канамицин — по 1,5—2,0 г/сут. через
- 12 ч; в) исипен (пиперациллин) в сочетании с гентамицином и клионом (трихопол, метронидазол). Далацин нецелесообразно сочетать с ампициллином, препаратами кальция, магния. Основные антибиотики, используемые в терапии острого сальпингита, указаны в табл. 24, 25. Возможны следующие способы применения антибиотиков: пероральный, парентеральный (в/в, в/м, п/к), локальный (введение под слизистые оболочки, через дренажи, инстилляции, аппликации местно), прямая региональная эндолимфатическая антибиотикотерапия.
В комплексном лечении ОС используют также: нитро- фураны — 0,3 г/сут., метронидазол (клион) — 0,5—
- г/сут.; бактрим (бисептол) — 1,92 г/сут.; димексид — 20 %-й р-р в/в с 100 мл 5 %-го р-ра глюкозы (100 мл 3 раза в день); хлорофиллипт — 0,25 %-й р-р по 2—4 мл в/в струйно 2—4 раза в сутки в течение 5—10 дн. с последующим переходом на пероральный прием (3—5 мл 1 %-го спиртового р-ра 4 раза в сутки в течение 15—20 дн.); фаготерапию (с учетом выделенного возбудителя) — в/м, п/к не более 40 мл в течение 7—6 дн. Для орошения слизистых гениталий используют бактериофаг клебсиелл поливалентный — по 200 мл 1—3 раза в сутки, курс лечения — 5—15 дн.
Дезинтоксикационная терапия. Цель — ускорение выведения из организма больной токсических веществ эндогенного происхождения.
Медикаментозные методы детоксикации. Основаны на использовании дифференцированной дезинтоксикацион- ной комплексной терапии: гемодез — в/в капельно по 400 мл 1 раз в 3—4 дня со скоростью 40 кап/мин; глюкозо-витаминные р-ры (5—10 %-й р-р глюкозы) — по 1000—1500 мл с комплексом витаминов; коллоидные (декстраны), кристаллоиды (изотонические, изоосмотические р-ры — 5 %-й р-р глюкозы, растворы солей), гипертонические (гиперосмотические) р-ры — по соответствующим показаниям с учетом изменений гомеостаза. Общий расчет инфузии составляет 40 мл на 1 кг массы тела женщины (1200—1600 мл), в отдельных случаях — до 2000—3000 мл по объему.
Инфузионная терапия (ИТ). Многокомпонентная, проводят под строгим контролем (диурез, гематокрит, ЦВД).
Из других компонентов дезинтоксикационной терапии применяют: глютаминовую кислоту — по 1,0 г внутрь 3 раза в день; аспарагиновую кислоту — по 2 драже 3 раза в день в течение 10—14 дн.; унитиол (донатор 5//-групп)— по 5 мл 5 %-го р-ра в/м в течение 10—14 дн.; пангамат кальция (витамин Bis) — по 0,1 г 3 раза в день внутрь в течение 10—14 дн.; рстаболил — по 1 мл в/м 1 раз в 20 дн.; тиосульфат натрия (30 %-й р-р) — в/в ежедневно или через день в течение 10 дн.
Десенсибилизирующая терапия. Применяют антигистаминные препараты (димедрол, пипольфен, суп- растин, перитол, фенкарол, тавегил) — в среднетерапевтических дозах; препараты кальция (хлорид, глюконат) — 3 %-й р-р в/в, капельно по 200 мл или 10 %-й р-р в/в струйно по 10 мл, или внутрь — 1,5 г/сут.; аутогемотерапию — по схеме. Гистаглобулин вводят п/к — по 2 мл через
- 4 дн., всего 3—6 инъекций, по показаниям курс лечения повторяют амбулаторно; нативную плазму — по 10 мл одногруппной плазмы — подкожно в область паховой связки ежедневно поочередно с каждой стороны, всего 10 инъекций, или первоначальная доза — 2 мл, далее ее ежедневно увеличивают до 10—12—15 мл. Десенсибилизирующим эффектом обладают: препараты из плаценты (взвесь, экстракт); плазмозаменители (желатиноль); рс- троплацентарная кровь (по схеме в возрастающих дозах); гамма-глобулин (по 3 мл в/м 1 раз в 3 дня); полибиолин (по 500 мл сухого вещества, разведенного в 5 мл 0,5 %-го раствора новокаина) — в/м в течение 10 дн.
Глюкокортикоиды показаны в острой, подострой стадии и при обострении хронического процесса. Обладают многогранным действием. Для лечения применяют одну из схем: 1) преднизолон — по 5 мг/сут. в течение 5 дн., следующие 5 дн. — по 10 мг/сут., затем 5 дн. — по 15 мг/сут., далее циклами соответственно по 5 дн. в дозах 10 и 5 мг/сут., курс 25 дн.; 2) преднизолон — начинают с ударной дозы (20 мг/сут.) в течение 5 дн., затем каждые 5 дн. дозу уменьшают на 5 мг, доводят до 5 мг/сут., средняя доза на курс составляет 225—250 мг; 3) преднизолон — вначале 30 мг/сут., через 3 дня дозу снижают до 20 мг/сут., затем каждые 3 дн. уменьшают на 5 мг; курс лечения — до 15 дн., доза на курс — 240—250 мг препарата; 4) преднизолон — в течение 20 дн., доза на курс — 180—200 мг: 5 мг/сут. — 2 дн., 10 мг/сут. — 3 дн., 15 мг/сут. — 3 дн., 20 мг/сут. — 2 дн.; далее аналогичным образом дозу уменьшают до исходной. Вместо прсднизолона можно применять эквивалентные дозы других препаратов.
Иммунотерапия. Цель — устранение вторичного иммунодефицита. Она должна быть строго обоснованной и дифференцированной (выбор метода воздействия на иммунитет и времени его применения). Методика проведения специфической иммунокорригирующей терапии при воспалительных заболеваниях гениталий представлена в табл. 26.
Табл. 26. Специфическая иммунотерапия при острых воспалительных забо-
|
Препарат Методика лечения |
|
|
1 |
2 |
|
Гипериммунная стафилококковая плазма |
Вводят в/в струйно или капельно — по 30—60 АЕ/кг массы тела или 4—8 мл/кг (от 3 до 10 раз и более, ежедневно или через день) |
|
Стафилококковый гамма-глобулин |
Вводят в/м — по 100—120 АЕ 2—3 раза в неделю (3—10 доз на курс) |
|
Стафилококковый ан- тифагин |
Вводят подкожно в возрастающих дозах, начиная с 0,2 мл до 1 мл; повторный курс проводят через 10—15 дн.; иногда вводят по 0,5 мл 1 раз в 5 дн., всего на курс 3—4 инъекции |
|
Стафнло кокко вый анатоксин |
Вводят подкожно в паховую складку бедра (с учетом зон Захарьина— Геда) 1 раз в 3 дня по 0,1—0,3—0,5—0,7—0,9—1,2—-1,5 мл с первых дней поступления в стационар при подостром течении или после стихания явлений острого воспаления |
|
1 |
2 |
|
Иммуноглобин анти- стафилококковый донорский |
Вводят с первых дней заболевания из расчета 5 ЕД антиальфастафилотоксина на 1 кг массы тела больной. Минимальная разовая доза не менее 100 ЕД, курс лечения 3—5 и более инъекций |
|
Полиглобулин направленного действия, полученный из плазмы доноров, иммунизированных стафилококковым анатоксином |
Вводят в/м через 48 ч по 180 ЕД (две ампулы), курс лечения—360—720 АЕ (4—8 ампул) |
|
Аутовакцина |
Используют по схеме: в первые 10 лн. вводят в нарастающих лозах, начиная с 0.1 мл и заканчивая 1 мл; в последующие 10 дн. вводят в обратном порядке — от 1 мл до 0,1 мл. Ревакцинация через 30 дн. Показана при остром и хроническом сепсисе |
|
Иммунопрепараты, направленные против гноеродных микроорганизмов (проти во гангренозные, анткэшерихиозные сыворотки и др.) |
Схема применения специальная |
|
Лизоцим |
Назначают 0,05 %-й р-р аэрозольно — по 2—10 мл на сеанс в течение 5—14 дн., или в/м —по 150 мг 2 раза в сутки в течение 7 дн.; при необходимости курс продлевают до 1 месяца |
|
Интерферон (плафе- рон) |
Используют местно и для ингаляций. Содержимое ампулы растворяют в 2 мл воды, закапывают в оба носовых хода по 5 капель 4—5 раз в сутки; используют па 1 сеанс, который повторяют 2 раза в день |
Коррекция иммунного статуса при преимущественно Т-клеточных иммунодефицитных состояниях (ИДС).
Дисфункция Т-систсмы иммунитета, проявляющаяся уменьшением количества общих Т-лимфоцитов, Т-суп- рессоров, снижением их активности, служит показанием для назначения левамизола, тимозина, тималина, Т-акти- вина, диуцифона, нуклеината натрия, витаминов Е, А, С, пентоксила, метилурацила, ультразвука, магнитного поля, лазерного излучения, ИРТ, УФОК, фактора переноса, гепарина, лейкоцитарного гамма-глобулина.
Коррекция В-клеточных иммунодефицитов. Дисфункция В-систсмы иммунитета проявляется в снижении функциональной активности В-лимфоцитов, анти-
телозаписимых клеток — киллеров, концентрации иммуноглобулинов в сыворотке крови, уменьшении содержания Т-хслперов и служит показанием для назначения бактериальных полисахаридов, ауто- и гетеровакцин, БЦЖ, гамма-глобулина, В-активина.
Коррекция фагоцитарных ИДС. Дисфункция системы фагоцитоза может корригироваться назначением бактериальных полисахаридов, витаминов С и А, озвучивания селезенки, ауто- и гетеровакцин, нуклеината натрия, мстилурацила, пентоксила, левамизола, элеутерококка, апилака, спленина, интерферона, изоприназина, лизоцима. Перечень средств коррекции различных видов иммунодефицита представлен в табл. 27. Дисфункцию системы комплемента (его дефицит) корригируют переливанием свежей крови, плазмы, назначением витамина А.
Табл. 27. Средства коррекции иммунодефицнгных состояний (ИДС)
|
Коррекция иммунного статуса при Т-клеточном ИДС |
Коррекция Ь-клеточных иммунодефицитов |
|
I |
2 |
|
Лсвамизол назначают при выраженных изменениях Т-системы иммунитета; эффективная доза—1—2,5 мг/кг массы тела. Схемы применения: 1) по 50—100 мг ежедневно 3 дня подряд с перерывом в 3—4 дня в течение 2—3-х недель; 2) по 100 мг через день, на курс 900 мг и более; 3) по 100 мг в день 1—2 раза в неделю, курсовая доз;) 1200 мг; 4) по 150 мг однократно после еды 3 дня подряд, 3 дня перерыв. Наиболее безопасен прием препарата 1 раз в неделю в течение 1—3-х месяцев. Оптимальная курсовая доза- 900-1800 мг. Лабораторным критерием отмены является остановка прироста Т-лим- фоцитов и содержание лейкоцитов ниже 3000. Если после приема первых 300 мг происходит увеличение Т-лим- фоцитов, то дальнейшую терапию проводить нецелесообразно. Исследование лейкоцитов крови проводят спустя 10 ч после начала лечения и каждые 3 недели, а также при появле- 1Н1и лихорадки Диуцифон действует аналогично ле- вамизолу, но мяте. Назначают по 100 мг 3 раза в день 3 дня в неделю через |
Пирогенал, продигиозан (см. Хламидит) назначают после стихания острых явлений воспаления Сальмозан вводят п/к по 0,1 мг 1 раз в 7—10 дней Микроэлементы (цинк, литий, селен, медь) используют в виде солей в среднетерапевти- ческих дозах Анабол назначают при снижении функциональной активности Т-клсток Изоприназин стимулирует 11- клетки и фагоцитоз. При дефиците иммуноглобулинов крови показано введение плазмы крови, иммуноглобулинов. Нативную плазму переливают по 100—150 мл через 4—5 дн. от 3 до 6 раз Иммуноглобулин человеческий (гамма-глобулин) вводят при хронических процессах по 12—15 мл 10 %-го р-ра в/м 1 раз в 20 дн.. всего 3—4 инъекции; |
|
1 |
2 |
|
день с повторным курсом через 2 дня или по 100 мг 3 раза в день ежедневно 5—7 дн. подряд с перерывом в 4—5 дн. Препараты тимуса (тималин, Т-ак- тивин, тимозин, тимостимулин) показаны при первичных иммунодефицитах. Тималин (тимарин) вводят в/м по 10—20 мг в течение 5—10 дн. Повторный курс — через 1—6 месяцев. Т-активин вводят п/к по 1 мл (100 мкг) ежедневно в течение 5—10 дн. При хирургическом лечении его назначают в течение 2 дн. до и 3 дн. после операции. Он показан больным с кратковременным или недостаточным эффектом антибактериальных препаратов Тимозин вводят п/к по 1 мкг/кг массы тела больной ежедневно в течение 20—30 дн.; тимостимулин — по 1 мкг/кг массы тела ежедневно 7 дн., затем в этой же дозе 2 раза в неделю в течение 3 месяцев или по 100 мкг п/к в течение 5 дн., затем 100 мкг 1 раз в неделю (в месяц), потом ежемесячные повторные пятидневные курсы Тнмоген вводят в/м по 100 мкг 5— 7—10 дн. Нуклеинат натрия назначают внутрь по 0.25—1,0 г 3—4 раза в день или в/м по 5,0—10,0 мл 2—5 %-го р-ра; курс лечения—10 дн. (10,0—18,0 г) Изопрнназин кроме стимуляции В- клеток и фагоцитоза стимулирует противовирусный иммунитет. Применяют по 50—100 мг/кг массы тела больной (в таблетках) в сутки, курс— 5—7 дн. Адаптогены (элеутерококк, адреналин, декарис) показаны для активационной терапии. Адаптогсн вводят в первой половине дня натощак в дозе, составляющей 1/10 терапевтической. Через 24 ч определяют характер развившейся адаптационной реакции. Индивидуальный подбор дозы проводят с учетом коэйхЬиииента оеакнии |
или по 2—3 мл через 4—5 дн. в/м, всего 3—4 инъекции. Иммуноглобулины вводят в/в в дозе 80—160 мг/кг массы тела или 0,8—1,6 мг/кг капельно (20—30 кап/мин) в неразведенном виде или при разведении 1:2—1:4 в изотоническом растворе натрия хлорида. Всего на курс 3—4 инфузии (5—7 инфузий в тяжелых случаях) Антистафилококковая плазма, противостафнлококковый гамма-глобулин, аутовакцины (см. табл. 26) Спленин назначают в/в по 2 мл (курс 10—15 дн.) или в/м по 1—3 мл 1—2 роза в день (всего 3—10 дн.) при снижении уровня иммуноглобулинов A, G, повышении уровня иммуноглобулина М, тенденции или снижении количества лейкоцитов в периферической крови Мислопид (В-активин) используют как активатор анти- телообразования. Вводят п/к, в/в по 2 мг/м2 поверхности тела, всего 3—5 инъекций через день на курс |
|
1 |
2 |
|
«К», который колеблется от 1,1 до 1,3 в зависимости от возраста больной и тяжести состояния Дибазол, пенгоксил (см. Герпес гениталий) Мегилурацил назначают по 0,5—2,0 г 4 раза в день в течение 3—4 недель Гепарин вводят по 200—500 ЕД в/к (в день по 0,05—0,2 мл в 2—4 точки нарастающими дозами), всего 10—14 дн. Задитен назначают по 0,5 мг (1/2 табл.), в течение недели дозу наращивают до необходимой Из немедикаментозных методов — озвучивание УЗ (0,2—0,4 Вт/см2, длительность 3—5 мин на область селезенки. ежедневно в течение 10 дн.) или озвучивание тимуса в надгрудин- ную ямку в дозе 0,2 Вт/см2 по 3 мин 3 дня ежедневно и 3 дня через день, сочетают с Т-активином |
|
Ферментотерапия. Лизоцим используют местно для нормализации биоценоза влагалища — 0,5 %-я эмульсия, а также в/м; ингибиторы протеолиза (памба — внутрь по 0,25 г 2—4 раза в день или в/в, в/м I %-й р-р по 5—10 мл 2 раза в день); трасилол — в/в капелъно до 50 000 ЕД/сут. в течение 3 дн. Через 4—5 дн. курс повторяют. Внутрибрюшинно вводят 10 000—20 000 ЕД.
Коррекция реологических и коагуляционных нарушений. Назначают: курантил (дипиридамол) внутрь по 0,025—0,05 г 3 раза в сутей; реополиглюкин — 400 мл вводят в/к в сочетании с гепарином — до 30 000 ЕД/сут. п/к в зависимости от тяжести воспалительного процесса; антитромботическую терапию (по показаниям с профилактической и лечебной целью).
Симптоматическое лечение. Вводят спазмолитики, кардиотоники, ненаркотические анальгетики, осуществляют регуляцию функции желудочно-кишечного тракта и печени. При этом лекарственные средства лучше давать в комбинациях. Например: экстракт красавки — 0,015 г, дсрматол — 0,2 г, димедрол — 0,02 г, новокаин — 0,15 г, димексид — 1,0 г, фуразолццон — 0,1 г, ампициллин
натрия — 0,5 г, рибофлавин — 0,005 г, масло какао — 3,0 г. По 1 свече ректально 2 раза в день; или фуразолидон — 0,1 г, метиленовая синь — 0,05 г, антипирин — 0,5 г, димексид — 1,0 г, масло какао — 3,0 г. Ректальные свечи 1—2 раза в день. Целесообразно проведение терапии дисбактериоза (табл. 28).
Табл. 2S. Устранение дисбактериоза половых путей и кишечника при антибактериальной терапии воспалительных процессов гениталий
|
Биологический бактерийный препарат |
Структура, состав и назначение |
Форма выпуска |
Способ применения |
|
1 |
2 |
3 |
4 |
|
Бифи- думбак- терин сухой |
Живые бифидобактерии (от 1 до 50 доз). Одна доз;) содержит 10* бифидобактерий |
Флаконы (5 лоз), таблетки (1 доз;)), 10 шт. |
Интравагинально по 5—6 доз (флаконная форма) 1 раз в день в течение 5—8 дн. Препарат разводят кипяченой водой (1 ч. ложка на 1 дозу). Таблетки принимают цельными или размельченными, запивая кипяченой водой |
|
Бифи- кол |
Сухая взвесь жи- вых, совместно выращенных бифидобактерий и кишечной палочки М-17. Не рекомендуется одновременно применять антибиотики |
Флаконы (5 доз), таблетки (1 доза), 10 шт. |
Biryrpb 3—5 доз 2 раза в день не менее 2 недель. По показаниям — поддерживающие дозы (половина суточной) в течение 1 — 1,5 мес. И нтравагннально 5—6 доз 1 раз в деш. в течение недели |
|
Бифи- думбак- терин молочный |
Цельное или обезжиренное стерильное молоко, сквашенное бифидобактериями. Число активных бифидобактерий составляет 10ч клеток в 1 мл продукта |
|
Интравагинально в виде инстилляции ежедневно 1 раз в день (30—50 мл) |
|
Бифи лин |
Детская молочная смесь из штамма Ба- долесцентис МС-42, обладающих кислотообразующей и антибиотической активностью к патогенным и условно патогенным бактериям |
Смесь кМалютка» |
Используют эпте- рально или интр а ваги нал ыю |
|
1 |
2 |
3 |
4 |
|
Лакто- бактерин сухой |
Высушенная микробная масса живых лактобаюгерий, обладающих антагонистической активностью в отношении шигелл |
Ампулы (3 дозы), 10 шт. Таблетки (1 доза), 20 шт. |
Энтералыю 2—5 доз 2 раза (3 дозы) в день в течение 2—6 недель. Интраваги- налмю по 5—6 доз 1 раз в день в течение 5—8 дн. Поддерживающее лечение — по показаниям |
|
Коли- бактерии сухой |
Высушенная взвесь живых бактерий антагонистически активного штамма кишечной палочки М- 17 против шигелл |
Ампулы (2-3 дозы), 10 шт. Таблетки (1 доза), 20 шт. |
Используют идентично лактобакгери- ну, в акушерско- гинекологической практике применяют реже |
|
Бакти- субтил |
Чистая сухая культура штамма Bacillus IB 5832 с не менее 1 млрд вегетативных спор. Имеет сильную полиморфную энзимную систему, создает кислую среду за счет гидролиза углеводов, белков, жиров. Имеет сильные антибиотические свойства |
Капсулы 16 шт. |
Назначают внутрь по 4—6 капсул до 2— 3 нед. |
Немедикаментозное лечение. Криотерапия. Выполняют в двух вариантах: а) влагалищная гипотермия; б) наружная абдоминальная гипотермия аппаратом АЛ Г-2, длительность процедуры от 2 до 3,5 ч в сутки; или холод на гипогастральную область по 2 ч с перерывами в 30—60 мин. Длительность курса криотерапии от 1 до 5 сут. Преформированные физические факторы: УФ-эритемотсра- пия по методике очаговых и внеочаговых воздействий; ДМВ и ПеМП низкой частоты.
Гипербарическая оксигенация. Обладает многогранным действием при гнойной инфекции. Наиболее оптимальный режим — давление 1,5—3 ат (147,1—294,3 кПа), продолжительность сеанса 1—1,5 ч через день. Курс лечения 6—7 процедур.
Современные методы немедикаментозной детоксикации являются составной частью проводимой комплексной терапии. Обменный плазмаферез. Может выполняться по дискретной и непрерывной методике. Реинфузию эксфу-
зированных эритроцитов осуществляют, используя в качестве плазмозаменяющих растворов нативную плазму или ее компоненты, свежезамороженную плазму, декстра- ны, раствор Гингера. Применяют аппарат Г1Ф-05 для эксфузии крови. Количество сеансов — 3—4 на курс. Целесообразно сочетание метода с УФОК; противопоказан при сердечно-сосудистой, легочной недостаточности, выраженной гипотонии, анемии, гипрпротеинемии, нарушении гемостаза.
Ультрафиолетовое облучение крови (УФОК). Выполняют с помощью аппарата «Изольда» МД73М, который позволяет осуществлять выбор спектра УФО, дозировать облучение, обеспечивает стерильность забора и возврата крови. Для фотомодификации крови возможно использование аппарата ФМК-1.
Методика экстракорпорального УФОК с последующей аутотрансфузией: в флакон емкостью 500 мл берут 50 мл изотонического раствора натрия хлорида, 5000 ЕД гепарина; производят забор крови из пены из расчета 2—3,5 мл на 1 кг массы больной. В качестве консерванта возможно использование глюгииира или цитроглюкофосфата — по 50 мл в стандартный флакон. Количество гепарина, вводимого однократно в/н перед операцией, составляет также 5000 ЕД. Кровь забирают с помощью перистальтического насоса; проходя по системе через кварцевую кювету, она подвергается облучению. Набрав нужный объем при возврате (скорость 30—40 кап/мин), кровь вновь облучается и возвращается в вену. Время облучения 15—20 мин, число сеансов УФОК — от 2 до 10 (в среднем 3,0+0,4) с интервалом в 3—5 дн. Более частые процедуры нежелательны из-за кратковременной иммуносупрессии, предшествующей иммуностимуляции и возможной кумуляции супрессивного действия при фотомодификации аутокрови.
Экстракорпоральная гемосорбция (ГМС). Осуществляют с помощью специальной портативной гемоперфузионной системы. Методика включает гемодилюцию в прсдсорб- ционный период, фармакологическую стимуляцию транскапиллярного обмена во время собственно гемосорбции, гемодилюцию в сочетании с патогенетической терапией в ближайшем постсорбционном периоде. Продолжительность ГМС от 40 до 90 мин, скорость объемная — 60—120 мл/мин, общий объем сорбированной крови за один сеанс — 4000—18 000 мл. Доступ к сосудистой системе больной осуществляют катетеризацией крупных венозных стволов. В качестве гемосорбентов применяют различные марки азотсодержащего активированного угля СКН (сферический карбонит). Курс лечения — 2—4 сеанса ГМС.
Лучшие результаты отмечаются после удаления очага гнойной инфекции. Метод улучшает гематологические показатели и устраняет эндогенную интоксикацию.
Лазертерапия. Внутривенное лазерное облучение крови (БЛОК) используют как иммуностимулятор в организме с разнообразными клиническими эффектами. Методика: применяют любой лазерный аппарат, генерирующий ге- лий-неоновый лазер (длина волны 0,63 мкм) со стекловолоконным микросвстоводом (диаметр 200—400 мкм), вводимым в вену больной. Плотность потока мощности — от 0,15 до 16 мВт/см2; экспозиция БЛОК — 30—60 мин, процедуры проводят ежедневно, курс — 3—5 дн. При остром сальпингите и обострении хронического с интоксикацией показано использование гелий-кадмиевого лазера (ГКЛ): длина волны — 444,6 нм, плотность мощности — 130—150 мВт/см2. Облучение проводят параллельно интенсивной терапии путем воздействия на обе паховые области (рассеянный пучок), боковые влагалищные своды, наружный зев (сфокусированный луч). Экспозиция облучения одного поля 30—90 с. Общее время процедуры — до 20—30 мин (в зависимости от расходимости луча), курс — 15—20 сеансов ежедневно. При проведении динамической лапароскопии у отдельных больных хороший эффект наблюдается при использовании ультрафиолетового лазера (длина волны 0,337 мкм/с облучением непосредственно пораженных придатков и матки).
Рефлексотерапия. Осуществляется традиционными методами иглоукалывания или в сочетании с электроакупунктурой (ЭЛАП). Курс — 11 — 14 сеансов ежедневно. Лечение проводят в двух вариантах: 1) в 1-й день используют аурикулярные АТ 55, АТ 23, АТ 58 и корпоральные точки: ?36, G14, (7111, RP6 (билатерально по второму варианту тормозного метода с экспозицией игл 20 мин); во 2-й день (при интоксикации) — ТА второй пары «чудесных меридианов» — TR5 справа, VB4\ слева и АТ 55, АТ 58 справа (при вегетативных нарушениях воздействуют на третью пару «чудесных меридианов» — РП, ?6); на 3-й день TR5 слева, В41 справа, АТ 55, АТ 58 слева; на 4-й день — TR5 справа, VB41 слева, VB25 — билатерально; на 5-й дент. — TR5 слева, VB41 — справа, VB26 — билатерально; на 6-й день воздействуют на RP6, VC4; на 7-й день — АТ 23, АТ 97, АТ 58 (со стороны выраженного воспаления), И60, К23, 132; на 8-й день — ?6, R12, ?14 (билатерально или на стороне воспаления); на 9-й день — И(714, VI1, Л 4 или lt;7115; на 10-й день — ?30, ?36; на 11-й день- 131, 132, 133 (выбирают болезненные точки), И60; на 12-й день — (714, ?7; 2) используют ТА пояснично-
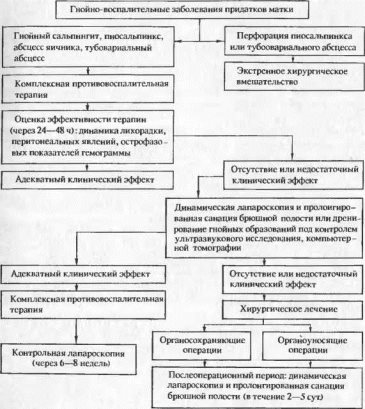
Рис. 6. Тактика лечения гнойно-воспалительных заболевании придатков матки.
крестцовой области (V23, V25—V34, Т2—Т4), живота (J2— J4, ЛИ—?13) и нижних конечностей (RR6, Rf*)—RP\Q, ?36, ?37, ?7); в рецептуру каждой процедуры включают точки общего воздействия (dll, G14, ?36, RP6, Л/С6), а также АТ (
Источник: К.И. МАЛЕВИЧ П.С. РУСАКЕВИЧ, «ЛЕЧЕНИЕ РЕАБИЛИТАЦИЯ ПРИ ГИНЕКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЯХ» 1994