Введение
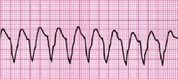
Желудочковая тахикардия (ЖТ) это тахиаритмия с широкими комплексами QRS, при которой источник эктопических импульсов расположен на уровне желудочков (Рисунок 6). У детей ЖТ встречается редко. При ЖТ с пульсом частота сокращений желудочков может варьировать от почти нормальной до более 200 в минуту. При большой частоте сокращений желудочков снижается ударный объем и сердечный выброс, и возможно ухудшение ритма до ЖТ без пульса и ФЖ.
В большинстве случаев ЖТ развивается у детей с врожденными пороками сердца (в том числе после кардиохирургических вмешательств), синдромом удлинения интервала QT, миокардитом, или кардиомиопатией. К другим причинам ЖТ относятся электролитные нарушения (например, гиперкалиемия, гипокальциемия, гипомагниемия) и токсическое действие лекарственных препаратов или наркотиков (например, трициклические антидепрессанты, кокаин).
Особенности ЭКГ при желудочковой тахикардии
ЭКГ при ЖТ имеет следующие особенности:
Дифференциальный диагноз между ЖТ и НЖТ с аберрантным проведением может быть затруднен. К счастью, аберрантное проведение встречается менее чем в 10% случаев НЖТ у детей. В общем, ЖТ должна быть первым предполагаемым диагнозом при тахикардии с широкими комплексами, кроме случаев, когда заранее известно об аберрантном проведении у ребенка [14].
A
B
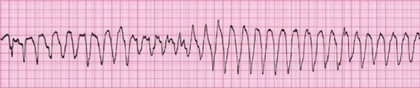
Рисунок 6. Желудочковая тахикардия. А - Мономорфная; В - Полиморфная (torsades de pointes)
Полиморфная ЖТ, включая Torsades de Pointes
ЖТ без пульса может быть мономорфной (комплексы QRS одинаковой формы) или полиморфной (комплексы QRS различаются). Torsades de pointes (пируэтная тахикардия) это своеобразная форма полиморфной ЖТ, которая характеризуется изменением полярности и амплитуды комплексов QRS, которые как бы обвиваются вокруг изоэлектрической линии (Рисунок 6В). Частота сокращений желудочков может колебаться от 150 до 250 в минуту. Torsades de pointes может возникнуть при состояниях, связанных с удлинением интервала QT, включая врожденные нарушения и токсическое действие лекарственных препаратов. Удлинение интервала QT определяется во время синусового ритма, во время же тахикардии оценить интервал QT невозможно. Анализ ленты ЭКГ может выявить исходное удлинение интервала QT у пациента, так как torsades de pointes иногда протекает в виде непродолжительных пароксизмов.
Состояния и препараты, предрасполагающие к развитию torsades de pointes:
Важно подчеркнуть, что желудочковая тахикардия, включая torsades de pointes, может перейти в фибрилляцию желудочков. Синдром удлиненного интервала QT связан с внезапной смертью в результате torsades de pointes или первичной фибрилляции желудочков. Терапевтическая тактика при полиморфной ЖТ, не связанной с удлиненным интервалом QT во время синусового ритма такая же, как при всех желудочковых тахикардиях.
Лечение тахиаритмий
Чтобы определить, с чего начать лечение пациента в критическом состоянии или с травмой, и быстрым сердечным ритмом на мониторе, необходимо ответить на следующие вопросы:
Есть у пациента пульс (или признаки кровообращения)?
Перфузия адекватная или плохая?
Комплексы QRS узкие или широкие?
Приоритеты стартовой терапии
Стартовая терапия после выявления аритмии вызывающей шок или опасную для жизни нестабильность гемодинамики включает следующее:
Одновременно необходимо искать и устранять обратимые причины нарушения ритма.
Неотложные мероприятия Введение
Характер неотложных мероприятий при тахиаритмиях с пульсом определяется тяжестью состояния ребенка. Также лечение зависит от ширины наблюдаемых комплексов QRS (узкие или широкие). Неотложные мероприятия включают следующее:
Ваготропные приемы
Стимуляция блуждающего нерва у здоровых младенцев и детей приводит к снижению ЧСС. У пациентов с НЖТ, стимуляция блуждающего нерва может остановить тахикардию благодаря замедлению проводимости через АВ узел. Для стимуляции блуждающего нерва используют ваготропные приемы. Вероятность успеха при применении этих приемов для остановки тахиаритмии зависит от возраста, исходного состояния ребенка, и его способности к продуктивному контакту.
Будьте готовы поддерживать у пациента проходимость дыхательных путей, дыхание и кровообращение. По возможности, запишите ЭКГ в 12 отведениях до и после ваготропных приемов; непрерывно мониторируйте и записывайте ЭКГ во время выполнения ваготропных приемов. Если после первой попытки ритм не восстановился, но пациент стабилен, вы можете повторить прием. Если вторая попытка неудачна, выберите другой метод, или проводите лекарственную терапию. Если пациент нестабилен, применяйте ваготропные приемы, только если готовы к проведению фармакологической или электрической кардиоверсии. Выполняя ваготропные приемы, не задерживайте проведение полного комплекса терапии. Подробное описание ваготропных приемов смотрите на Student CD.
Кардиоверсия
Для ребенка электрическая кардиоверсия является пугающей и болезненной процедурой. Необходимо установить сосудистый доступ и обеспечить седацию до проведения кардиоверсии во всех возможных случаях, особенно если кардиоверсия проводится в плановом порядке. Если состояние пациента нестабильно, не откладывайте синхронизированную кардиоверсию для обеспечения сосудистого доступа. Седация при аритмии сопровождается значительным риском. Проводя седацию в этих условиях, следует тщательно подбирать лекарственные препараты и их дозировку, чтобы минимизировать риск остановки сердца.
В этом разделе обсуждаются:
Синхронизированная кардиоверсия
С помощью современных дефибрилляторов возможно выполнение двух типов электрических разрядов: несинхронизированного и синхронизированного. Несинхронизированный разряд выполняется током высокой мощности при необходимости дефибрилляции у пострадавших с остановкой кровообращения. Синхронизированный разряд выполняется током низкой мощности при кардиоверсии.
При синхронизированной кардиоверсии электрический разряд выполняется автоматически в течение нескольких миллисекунд после вершины комплекса QRS (высшей точки зубца R). После нажатия кнопки «РАЗРЯД» может возникнуть пауза перед выполнением устройством электрического разряда, что связано с его синхронизацией с последующим комплексом QRS. Синхронизация позволяет избежать совпадения электрического разряда с сегментом ST или зубцом T (с фазой реполяризации миокарда), что нежелательно, так как может вызвать фибрилляцию желудочков.
Возможные проблемы
Теоретически выполнить синхронизацию несложно. Оператор нажимает кнопку синхронизации на панели дефибриллятора, заряжает устройство и после выполняет электрический разряд. Однако на практике могут возникнуть затруднения. Например:
Показания
Энергия разрядов
Разряды низкой энергии всегда должны выполняться с соблюдением синхронизации. При НЖТ или ЖТ с пульсом, которые дестабилизируют гемодинамику или устойчивы к начальному лечению, энергия первого разряда синхронизированной кардиоверсии составляет 0,5 - 1 Дж/кг. Если первый разряд неэффективен, энергия второго разряда увеличивается до 2 Дж/кг. При использовании 0,5 Дж/кг для первого разряда, опытный спасатель может увеличивать энергию разрядов более плавно (например, 0,5 Дж/кг, затем 1 Дж/кг, и для всех последующих разрядов 2 Дж/кг). Если конверсия ритма в синусовый не происходит, повторно проведите дифференциальный диагноз НЖТ и синусовой тахикардии.
Кардиоверсия как правило неэффективна при предсердной эктопической тахикардии, так как при данной аритмии в пределах предсердий имеется очаг автоматизма из клеток с высокой частотой деполяризации. Выполнение электрического разряда при такой аритмии может увеличить тахикардию.
Проведение кардиоверсии
Подробное описание методики проведения кардиоверсии смотрите на Student CD.
Лекарственная терапия Обычно применяемые препараты
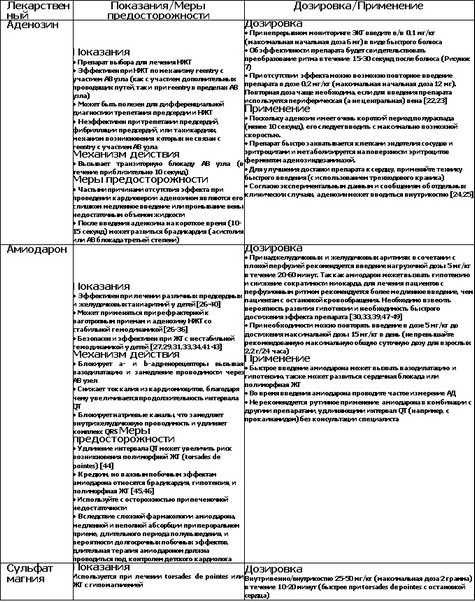
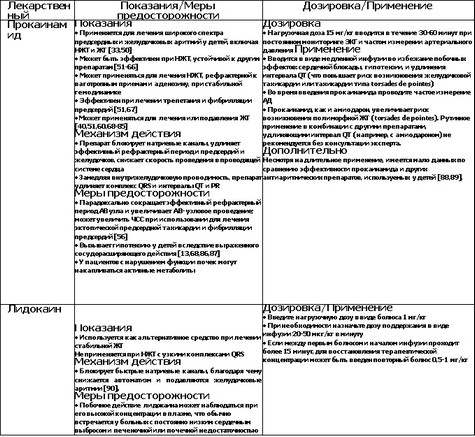
В таблице представлены препараты, которые обычно применяются при лечении тахиаритмий.
Другие вмешательства
При доступности консультации специалиста, для лечения НЖТ у детей могут применяться многие другие методики (например, дигоксин, b-блокаторы короткого действия, стимуляция с превышающей частотой).
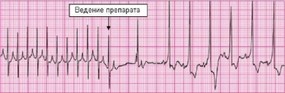
Верапамил, препарат из группы блокаторов кальциевых каналов, не должен рутинно использоваться при лечении НЖТ у младенцев. Имеются сообщения о рефрактерной гипотензии и остановке сердца после его применения [91,92]. У детей верапамил следует использовать с осторожностью, так как он может вызвать гипотензию и депрессию миокарда [93]. При использовании у детей старше 1 года, верапамил вводится внутривенно в дозе 0,1 мг/кг.
Резюме
Ниже обобщены экстренные мероприятия, проводимые при лечении тахиаритмий с пульсом в зависимости от ширины комплексов QRS (узкие или широкие).
Алгоритм лечения тахикардии с адекватной перфузией у детей Введение
В алгоритме лечения тахикардии с адекватной перфузией у детей (Рисунок 8) приводятся этапы обследования и лечения детей с симптоматической тахикардией и адекватной перфузией.
Первая помощь (Пункт 1)
Если системная перфузия на фоне тахикардии остается адекватной, у вас есть больше времени чтобы определить сердечный ритм и тяжесть состояния ребенка. Начните оказание первой помощи (Пункт 1), что может включать следующее:
Определение продолжительности комплексов QRS (Пункт 2)
В зависимости от продолжительности комплексов QRS определяется тип аритмии.
Дифференциальный диагноз при узких комплексах QRS; СТ или НЖТ (Пункты 35)
Если продолжительность комплексов QRS не превышает возрастную норму, оцените ритм чтобы идентифицировать его как СТ или НЖТ (Пункт 3).
К признакам синусовой тахикардии (Пункт 4) относятся:
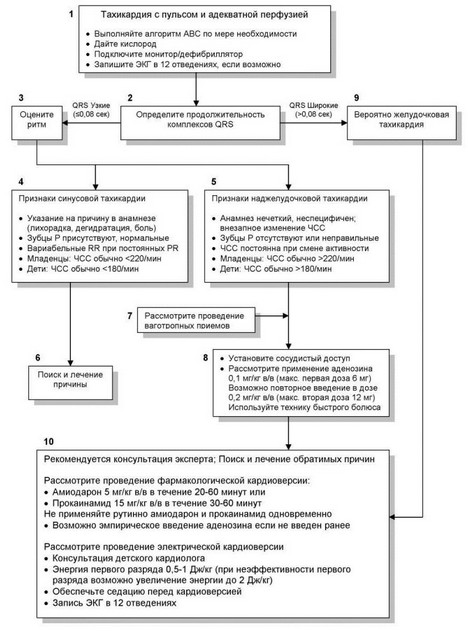
Рисунок 8. Алгоритм лечения тахикардии с адекватной перфузией у детей
К признакам НЖТ (Пункт 5) относятся:
Лечение синусовой тахикардии (Пункт 6)
Лечение синусовой тахикардии направлено на устранение ее причины. Поскольку синусовая тахикардия является симптомом, не следует пытаться снизить частоту сердечных сокращений с помощью лекарственной или электроимпульсной терапии. Вместо этого следует установить и лечить причину синусовой тахикардии. Эффективность лечения основного заболевания подтверждается снижением частоты сердечных сокращений до нормальных значений при непрерывном мониторинге ЭКГ.
Лечение наджелудочковой тахикардии (Пункты 7-8)
Основные принципы лечения НЖТ приведены в пунктах 7-8.
Ваготропные приемы (Пункт 7)
Стабильным пациентам с НЖТ выполните следующее:
Проводите непрерывный мониторинг и запись ЭКГ до, во время, и после выполнения ваготропных приемов. Не рекомендуется надавливание на глаза или проведение каротидного массажа. Подробное описание ваготропных приемов смотрите на Student CD.
Аденозин
Если проведение ваготропных приемов при НЖТ неэффективно, установите сосудистый доступ для введения аденозина (Пункт 8). Аденозин является препаратом выбора при наиболее распространенных формах НЖТ по механизму reentry с участием АВ узла [11,22,23].
Широкие комплексы QRS, вероятно ЖТ? (Пункт 9)
Если продолжительность комплексов QRS превышает возрастную норму (gt;0,08 сек), аритмия является или ЖТ или НЖТ с аберрантным проведением внутри желудочков (пункт 9). У младенцев и детей тахикардия с широкими комплексами QRS должна расцениваться как вероятная ЖТ кроме случаев, когда заранее известно об аберрантном проведении у ребенка.
Фармакологическая кардиоверсия или электрическая кардиоверсия? (Пункт 10)
Ребенку со стабильной гемодинамикой при тахикардии с широкими комплексами QRS рекомендуется ранняя консультация детского кардиолога или другого врача соответствующей квалификации.
Фармакологическая кардиоверсия
Установите сосудистый доступ и рассмотрите применение одного из следующих препаратов:
Не рекомендуется рутинное применение амиодарона вместе с прокаинамидом или другими препаратами, удлиняющими интервал QT без консультации эксперта. Если эти начальные действия не устраняют аритмию, ритм следует оценить повторно.
Так как тахикардия с широкими комплексами QRS может являться НЖТ с аберрантным проведением в желудочках, аденозин может применяться эмпирически, учитывая его эффективность при лечении НЖТ. Важно признать, что аденозин неэффективен при лечении ЖТ.
Электрическая кардиоверсия
При неэффективности лекарственной терапии НЖТ или тахикардии с широкими комплексами QRS, получите консультацию детского кардиолога. Вы можете выполнить попытку синхронизированной кардиоверсии, однако пока состояние ребенка стабильно, можно дождаться консультации эксперта. Энергия первого разряда синхронизированной кардиоверсии составляет 0,5 - 1 Дж/кг Если первый разряд неэффективен, энергия второго разряда увеличивается до 2 Дж/кг. При использовании 0,5 Дж/кг для первого разряда, опытный спасатель может увеличивать энергию разрядов более плавно (например, 0,5 Дж/кг, затем 1 Дж/кг, и для всех последующих разрядов 2 Дж/кг). Проводите непрерывный мониторинг и запись ЭКГ в течение всей процедуры кардиоверсии.
Пациентам в сознании требуется седация перед проведением кардиоверсии в плановом порядке. Запишите ЭКГ в 12 отведениях после преобразования ритма.
Алгоритм лечения тахикардии с пульсом и плохой перфузией у детей Введение
В алгоритме лечения тахикардии с пульсом и плохой перфузией у детей (Рисунок 9) приводятся этапы обследования и лечения детей с симптоматической тахикардией и плохой перфузией.
Первая помощь (Пункт 1)
Для пациента с тахикардией, когда пульс определяется, но есть признаки нарушения гемодинамики (например, плохая перфузия, слабый пульс), первая помощь включает следующее (Пункт 1):
Определение продолжительности комплексов QRS (Пункт 2)
Быстро определите продолжительность QRS, чтобы установить тип аритмии. Хотя ЭКГ в 12 отведениях может быть полезной, начальная терапия при тахиаритмиях вызывающих нарушение перфузии не требует проведения точной ЭКГ диагностики. Вычислите длину QRS по ленте электрокардиограммы.
Дифференциальный диагноз при узких комплексах QRS; СТ или НЖТ (Пункты 35)
Если продолжительность комплексов QRS не превышает возрастную норму, оцените ритм чтобы идентифицировать его как СТ или НЖТ (Пункт 3).
К признакам синусовой тахикардии (Пункт 4) относятся:
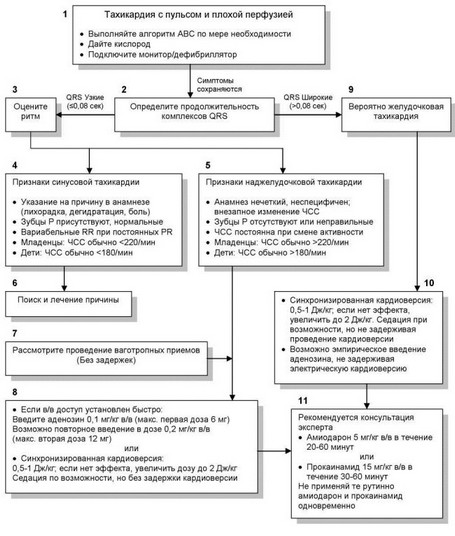
Рисунок 9. Алгоритм лечения тахикардии с пульсом и плохой перфузией у детей
К признакам НЖТ (Пункт 5) относятся:
Лечение синусовой тахикардии (Пункт 6)
Лечение синусовой тахикардии направлено на устранение ее причины. Поскольку синусовая тахикардия является симптомом, не следует пытаться снизить частоту сердечных сокращений с помощью лекарственной или электроимпульсной терапии. Вместо этого следует установить и лечить причину синусовой тахикардии. Эффективность лечения основного заболевания подтверждается снижением частоты сердечных сокращений до нормальных значений при непрерывном мониторинге ЭКГ.
Лечение наджелудочковой тахикардии (Пункты 7 и 8)
Основные принципы лечения НЖТ с плохой перфузией приведены в пунктах 7 и 8.
Ваготропные приемы
Рассмотрите применение ваготропных приемов (Пункт 7), однако не задерживайте проведение фармакологической или электрической кардиоверсии у нестабильного пациента.
Проводите непрерывный мониторинг и запись ЭКГ до, во время, и после выполнения ваготропных приемов. Не рекомендуется надавливание на глаза или проведение каротидного массажа. Подробное описание ваготропных приемов смотрите на Student CD.
Аденозин
Если возможно быстро установить сосудистый доступ (внутривенный/внутрикостный) и лекарственные препараты доступны, примените аденозин (Пункт 8).
Если быстро установить внутривенный/внутрикостный доступ нельзя, проведите синхронизированную кардиоверсию (Пункт 8).
Синхронизированная кардиоверсия
При невозможности быстро установить сосудистый доступ, выполните попытку синхронизированной кардиоверсии. Энергия первого разряда синхронизированной кардиоверсии составляет 0,5 - 1 Дж/кг. Если первый разряд неэффективен, энергия второго разряда увеличивается до 2 Дж/кг. При использовании 0,5 Дж/кг для первого разряда, опытный спасатель может увеличивать энергию разрядов более плавно (например, 0,5 Дж/кг, затем 1 Дж/кг, и для всех последующих разрядов 2 Дж/кг). Проводите непрерывный мониторинг и запись ЭКГ в течение всей процедуры кардиоверсии. Проводите седацию, если это не задержит выполнение кардиоверсии.
При неэффективности приведенных выше вмешательств, переходите к пункту 11. Рекомендуется консультация специалиста.
Широкие комплексы QRS, вероятно ЖТ? (Пункт 9)
Если продолжительность комплексов QRS превышает возрастную норму (gt;0,08 сек), аритмия является или ЖТ или НЖТ с аберрантным проведением внутри желудочков. Такое нарушение ритма следует лечить как вероятную ЖТ, если только не известно об аберрантном проведении у ребенка (Пункт 9).
Лечение тахикардии с широкими комплексами QRS (Пункт 10)
При тахикардии с широкими комплексами QRS с пульсом, но плохой перфузией показано незамедлительное проведение синхронизированной кардиоверсии с энергией разряда 0,5 - 1 Дж/кг. Если первый разряд неэффективен, энергия второго разряда увеличивается до 2 Дж/кг. При использовании 0,5 Дж/кг для первого разряда, опытный спасатель может увеличивать энергию разрядов более плавно (например, 0,5 Дж/кг, затем 1 Дж/кг, и для всех последующих разрядов 2 Дж/кг). При возможности проводите седацию и обезболивание, однако это не должно задерживать выполнение кардиоверсии у нестабильного пациента.
Так как тахикардия с широкими комплексами QRS может являться НЖТ с аберрантным проведением в желудочках, рассмотрите эмпирическое применение аденозина, учитывая его эффективность при лечении НЖТ, однако это не должно задерживать выполнение кардиоверсии. Важно признать, что аденозин неэффективен при лечении ЖТ и должен применяться только когда предполагается НЖТ с аберрантным проведением.
Рефрактерная тахикардия с широкими комплексами QRS (Пункт 11)
При тахикардии с широкими комплексами QRS, рефрактерной к начальной терапии, рекомендуется консультация детского кардиолога.
Рассмотрите применение одного из следующих препаратов:
Амиодарон или прокаинамид могут использоваться для лечения НЖТ с широкими комплексами QRS (при отсутствии ответа на аденозин) и ЖТ у детей. Не рекомендуется рутинное применение амиодарона вместе с прокаинамидом или другими препаратами, удлиняющими интервал QT без консультации эксперта.
Мероприятия при обследовании пациента с тахикардией
При обследовании и оценке пациента с тахикардией по мере необходимости выполняйте следующее:
Выявляйте и проводите лечение потенциально обратимых причин и состояний, указанных в следующей таблице. При тахикардии с широкими комплексами QRS следует уделить особое внимание поиску электролитных нарушений, а также действию токсинов и лекарственных препаратов.
Список литературы
Желудочковая тахикардия (ЖТ) это тахиаритмия с широкими комплексами QRS, при которой источник эктопических импульсов расположен на уровне желудочков (Рисунок 6). У детей ЖТ встречается редко. При ЖТ с пульсом частота сокращений желудочков может варьировать от почти нормальной до более 200 в минуту. При большой частоте сокращений желудочков снижается ударный объем и сердечный выброс, и возможно ухудшение ритма до ЖТ без пульса и ФЖ.
В большинстве случаев ЖТ развивается у детей с врожденными пороками сердца (в том числе после кардиохирургических вмешательств), синдромом удлинения интервала QT, миокардитом, или кардиомиопатией. К другим причинам ЖТ относятся электролитные нарушения (например, гиперкалиемия, гипокальциемия, гипомагниемия) и токсическое действие лекарственных препаратов или наркотиков (например, трициклические антидепрессанты, кокаин).
Особенности ЭКГ при желудочковой тахикардии
ЭКГ при ЖТ имеет следующие особенности:
|
Частота сокращений желудочков |
Минимум 120 в минуту, ритм правильный |
|
Комплексы QRS |
Широкие (gt;0,08 сек) |
|
Зубцы P |
Часто отсутствуют; если присутствуют, может не быть взаимосвязи с комплексами QRS (АВ-диссоциация); при достаточно медленном ритме возможна ретроградная деполяризация предсердий (желудочково-предсердная ассоциация 1:1) |
|
Зубцы T |
Дискордантны комплексам QRS |
Дифференциальный диагноз между ЖТ и НЖТ с аберрантным проведением может быть затруднен. К счастью, аберрантное проведение встречается менее чем в 10% случаев НЖТ у детей. В общем, ЖТ должна быть первым предполагаемым диагнозом при тахикардии с широкими комплексами, кроме случаев, когда заранее известно об аберрантном проведении у ребенка [14].

A

B
Рисунок 6. Желудочковая тахикардия. А - Мономорфная; В - Полиморфная (torsades de pointes)
Полиморфная ЖТ, включая Torsades de Pointes
ЖТ без пульса может быть мономорфной (комплексы QRS одинаковой формы) или полиморфной (комплексы QRS различаются). Torsades de pointes (пируэтная тахикардия) это своеобразная форма полиморфной ЖТ, которая характеризуется изменением полярности и амплитуды комплексов QRS, которые как бы обвиваются вокруг изоэлектрической линии (Рисунок 6В). Частота сокращений желудочков может колебаться от 150 до 250 в минуту. Torsades de pointes может возникнуть при состояниях, связанных с удлинением интервала QT, включая врожденные нарушения и токсическое действие лекарственных препаратов. Удлинение интервала QT определяется во время синусового ритма, во время же тахикардии оценить интервал QT невозможно. Анализ ленты ЭКГ может выявить исходное удлинение интервала QT у пациента, так как torsades de pointes иногда протекает в виде непродолжительных пароксизмов.
Состояния и препараты, предрасполагающие к развитию torsades de pointes:
- Синдром удлиненного интервала QT (часто наследуемое состояние)
- Гипомагниемия
- Токсическое действие антиаритмических препаратов (например, класс IA: хинидин, прокаинамид, дизопирамид; класс IC: энкаинид, флекаинид; класс III: соталол, амиодарон)
- Токсическое действие других препаратов (например, трициклические антидепрессанты, блокаторы кальциевых каналов, фенотиазины)
Важно подчеркнуть, что желудочковая тахикардия, включая torsades de pointes, может перейти в фибрилляцию желудочков. Синдром удлиненного интервала QT связан с внезапной смертью в результате torsades de pointes или первичной фибрилляции желудочков. Терапевтическая тактика при полиморфной ЖТ, не связанной с удлиненным интервалом QT во время синусового ритма такая же, как при всех желудочковых тахикардиях.
Лечение тахиаритмий
Чтобы определить, с чего начать лечение пациента в критическом состоянии или с травмой, и быстрым сердечным ритмом на мониторе, необходимо ответить на следующие вопросы:
Есть у пациента пульс (или признаки кровообращения)?
|
Отсутствуют |
Начните Алгоритм лечения остановки кровообращения у детей Примечание: Когда достоверное определение пульса затруднительно [15-21], можно распознать остановку сердца по отсутствию признаков кровообращения (например, ребенок без сознания, дыхание отсутствует или агональное). При инвазивном мониторинге артериального давления наблюдается отсутствие артериальной волны. |
|
Присутствуют |
Приступите к выполнению Алгоритмов лечения тахикардии |
Перфузия адекватная или плохая?
|
Плохая |
Начните Алгоритм лечения тахикардии с пульсом и плохой перфузией у детей |
|
Адекватная |
Начните Алгоритм лечения тахикардии с пульсом и адекватной перфузией у детей Получите консультацию детского кардиолога |
Комплексы QRS узкие или широкие?
|
Узкие |
Проводите дифференциальную диагностику синусовой и наджелудочковой тахикардии |
|
Широкие |
Проводите дифференциальную диагностику НЖТ и ЖТ, однако проводите лечение как при желудочковой тахикардии, если только не известно заранее об аберрантном проведении у ребенка |
Приоритеты стартовой терапии
Стартовая терапия после выявления аритмии вызывающей шок или опасную для жизни нестабильность гемодинамики включает следующее:
- Выполнение алгоритма АВС и поддержка оксигенации по мере необходимости.
- Проведение мониторинга: подключите монитор/дефибриллятор и пульсоксиметр.
- Установка сосудистого доступа.
- Проведение лабораторных исследований по мере необходимости (калий, глюкоза, ионизированный кальций, магний, газы крови с оценкой pH и определением причин изменений pH). Не откладывайте неотложные вмешательства ради проведения этих исследований.
- Оценка неврологического статуса.
- Лечение гипотермии.
- Подготовка к проведению лекарственной терапии в зависимости от типа аритмии.
Одновременно необходимо искать и устранять обратимые причины нарушения ритма.
Неотложные мероприятия Введение
Характер неотложных мероприятий при тахиаритмиях с пульсом определяется тяжестью состояния ребенка. Также лечение зависит от ширины наблюдаемых комплексов QRS (узкие или широкие). Неотложные мероприятия включают следующее:
- Ваготропные приемы (если при тахикардии с узкими комплексами QRS состояние ребенка стабильно, или во время подготовки к проведению синхронизированной кардиоверсии)
- Синхронизированная кардиоверсия
- Лекарственная терапия
- Консультация эксперта
Ваготропные приемы
Стимуляция блуждающего нерва у здоровых младенцев и детей приводит к снижению ЧСС. У пациентов с НЖТ, стимуляция блуждающего нерва может остановить тахикардию благодаря замедлению проводимости через АВ узел. Для стимуляции блуждающего нерва используют ваготропные приемы. Вероятность успеха при применении этих приемов для остановки тахиаритмии зависит от возраста, исходного состояния ребенка, и его способности к продуктивному контакту.
Будьте готовы поддерживать у пациента проходимость дыхательных путей, дыхание и кровообращение. По возможности, запишите ЭКГ в 12 отведениях до и после ваготропных приемов; непрерывно мониторируйте и записывайте ЭКГ во время выполнения ваготропных приемов. Если после первой попытки ритм не восстановился, но пациент стабилен, вы можете повторить прием. Если вторая попытка неудачна, выберите другой метод, или проводите лекарственную терапию. Если пациент нестабилен, применяйте ваготропные приемы, только если готовы к проведению фармакологической или электрической кардиоверсии. Выполняя ваготропные приемы, не задерживайте проведение полного комплекса терапии. Подробное описание ваготропных приемов смотрите на Student CD.
Кардиоверсия
Для ребенка электрическая кардиоверсия является пугающей и болезненной процедурой. Необходимо установить сосудистый доступ и обеспечить седацию до проведения кардиоверсии во всех возможных случаях, особенно если кардиоверсия проводится в плановом порядке. Если состояние пациента нестабильно, не откладывайте синхронизированную кардиоверсию для обеспечения сосудистого доступа. Седация при аритмии сопровождается значительным риском. Проводя седацию в этих условиях, следует тщательно подбирать лекарственные препараты и их дозировку, чтобы минимизировать риск остановки сердца.
В этом разделе обсуждаются:
- Определение синхронизированной кардиоверсии
- Проблемы связанные с выполнением синхронизированной кардиоверсии
- Показания к проведению синхронизированной кардиоверсии
- Энергия разрядов
Синхронизированная кардиоверсия
С помощью современных дефибрилляторов возможно выполнение двух типов электрических разрядов: несинхронизированного и синхронизированного. Несинхронизированный разряд выполняется током высокой мощности при необходимости дефибрилляции у пострадавших с остановкой кровообращения. Синхронизированный разряд выполняется током низкой мощности при кардиоверсии.
При синхронизированной кардиоверсии электрический разряд выполняется автоматически в течение нескольких миллисекунд после вершины комплекса QRS (высшей точки зубца R). После нажатия кнопки «РАЗРЯД» может возникнуть пауза перед выполнением устройством электрического разряда, что связано с его синхронизацией с последующим комплексом QRS. Синхронизация позволяет избежать совпадения электрического разряда с сегментом ST или зубцом T (с фазой реполяризации миокарда), что нежелательно, так как может вызвать фибрилляцию желудочков.
Возможные проблемы
Теоретически выполнить синхронизацию несложно. Оператор нажимает кнопку синхронизации на панели дефибриллятора, заряжает устройство и после выполняет электрический разряд. Однако на практике могут возникнуть затруднения. Например:
- Кнопку синхронизации необходимо активировать перед каждой попыткой синхронизированной кардиоверсии. По умолчанию, сразу после выполнения синхронизированного разряда устройство переходит режим несинхронизированного электрического разряда.
- Если при тахикардии зубцы R не дифференцируются или имеют малую амплитуду, сенсоры устройства могут не идентифицировать зубцы R, и электрический разряд в таком случае производиться не будет.
- Выполнение синхронизации может занять больше времени (например, при необходимости наложения дополнительных электродов ЭКГ или при незнакомстве оператора с оборудованием).
Показания
- Нестабильные пациенты с тахиаритмиями (НЖТ, ЖТ с пульсом, трепетание предсердий) имеющие перфузионный ритм (ритм при котором кровообращение сохранено) и признаки ухудшения гемодинамики, такие как плохая перфузия, гипотензия, сердечная недостаточность.
- Избирательное проведение кардиоверсии по назначению детского кардиолога у стабильных пациентов с НЖТ, трепетанием предсердий, или ЖТ.
Энергия разрядов
Разряды низкой энергии всегда должны выполняться с соблюдением синхронизации. При НЖТ или ЖТ с пульсом, которые дестабилизируют гемодинамику или устойчивы к начальному лечению, энергия первого разряда синхронизированной кардиоверсии составляет 0,5 - 1 Дж/кг. Если первый разряд неэффективен, энергия второго разряда увеличивается до 2 Дж/кг. При использовании 0,5 Дж/кг для первого разряда, опытный спасатель может увеличивать энергию разрядов более плавно (например, 0,5 Дж/кг, затем 1 Дж/кг, и для всех последующих разрядов 2 Дж/кг). Если конверсия ритма в синусовый не происходит, повторно проведите дифференциальный диагноз НЖТ и синусовой тахикардии.
Кардиоверсия как правило неэффективна при предсердной эктопической тахикардии, так как при данной аритмии в пределах предсердий имеется очаг автоматизма из клеток с высокой частотой деполяризации. Выполнение электрического разряда при такой аритмии может увеличить тахикардию.
Проведение кардиоверсии
Подробное описание методики проведения кардиоверсии смотрите на Student CD.
Лекарственная терапия Обычно применяемые препараты

В таблице представлены препараты, которые обычно применяются при лечении тахиаритмий.

Другие вмешательства
При доступности консультации специалиста, для лечения НЖТ у детей могут применяться многие другие методики (например, дигоксин, b-блокаторы короткого действия, стимуляция с превышающей частотой).

Верапамил, препарат из группы блокаторов кальциевых каналов, не должен рутинно использоваться при лечении НЖТ у младенцев. Имеются сообщения о рефрактерной гипотензии и остановке сердца после его применения [91,92]. У детей верапамил следует использовать с осторожностью, так как он может вызвать гипотензию и депрессию миокарда [93]. При использовании у детей старше 1 года, верапамил вводится внутривенно в дозе 0,1 мг/кг.
Резюме
Ниже обобщены экстренные мероприятия, проводимые при лечении тахиаритмий с пульсом в зависимости от ширины комплексов QRS (узкие или широкие).
|
Вмешательство |
Тахиаритмия с узкими комплексами QRS |
Тахиаритмия с широкими комплексами QRS |
|
Ваготропные приемы |
Применяются при НЖТ |
Применяются при НЖТ |
|
Синхронизированная кардиоверсия |
Показания к применению:
|
Используется при ЖТ с пульсом |
|
Лекарственная терапия |
Препараты, используемые при НЖТ:
При лечении некоторых видов НЖТ с пульсом (например, при трепетании предсердий) обратитесь за консультацией к эксперту |
Препараты, используемые при ЖТ с пульсом:
Препарат, используемый при torsades de pointes:
Препараты, используемые при НЖТ с аберрантным проведением к желудочкам:
|
Алгоритм лечения тахикардии с адекватной перфузией у детей Введение
В алгоритме лечения тахикардии с адекватной перфузией у детей (Рисунок 8) приводятся этапы обследования и лечения детей с симптоматической тахикардией и адекватной перфузией.
Первая помощь (Пункт 1)
Если системная перфузия на фоне тахикардии остается адекватной, у вас есть больше времени чтобы определить сердечный ритм и тяжесть состояния ребенка. Начните оказание первой помощи (Пункт 1), что может включать следующее:
- Оценку и поддержание проходимости дыхательных путей, оксигенации, и вентиляции по мере необходимости
- Подачу кислорода через нереверсивную маску по показаниям
- Оценку свойств пульса
- Подключение ЭКГ монитора/дефибриллятора и пульсоксиметра для непрерывного мониторинга
- Запись ЭКГ в 12 отведениях, если возможно
Определение продолжительности комплексов QRS (Пункт 2)
В зависимости от продолжительности комплексов QRS определяется тип аритмии.
|
Продолжительность QRS |
Предполагаемая аритмия |
Выполнение алгоритма |
|
Узкие (lt;0,08 сек) |
Синусовая тахикардия или наджелудочковая тахикардия |
Пункты 3, 4, 5, 6, 7, 8 |
|
Широкие (gt;0,08 сек) |
Желудочковая тахикардия |
Пункты 9 и 10 |
Дифференциальный диагноз при узких комплексах QRS; СТ или НЖТ (Пункты 35)
Если продолжительность комплексов QRS не превышает возрастную норму, оцените ритм чтобы идентифицировать его как СТ или НЖТ (Пункт 3).
К признакам синусовой тахикардии (Пункт 4) относятся:
- Данные анамнеза, указывающие на постепенное развитие, на фоне таких состояний как лихорадка, дегидратация, боль
- Зубцы P присутствуют, имеют нормальную форму
- ЧСС изменяется в зависимости от уровня активности или при стимуляции
- Вариабельность интервалов R-R при постоянстве PR
- ЧСС lt;220/мин у младенцев и lt;180/мин у детей

Рисунок 8. Алгоритм лечения тахикардии с адекватной перфузией у детей
К признакам НЖТ (Пункт 5) относятся:
- Нет характерного для СТ анамнеза (например, нет боли, дегидратации, или других состояний, сопровождающихся СТ); есть анамнез характерный для НЖТ или неспецифический и нечеткий
- Зубцы Р отсутствуют или неправильной формы
- ЧСС не изменяется в зависимости от уровня активности или при стимуляции
- Внезапное начало или прекращение
- ЧСС gt;220/мин у младенцев и gt;180/мин у детей
Лечение синусовой тахикардии (Пункт 6)
Лечение синусовой тахикардии направлено на устранение ее причины. Поскольку синусовая тахикардия является симптомом, не следует пытаться снизить частоту сердечных сокращений с помощью лекарственной или электроимпульсной терапии. Вместо этого следует установить и лечить причину синусовой тахикардии. Эффективность лечения основного заболевания подтверждается снижением частоты сердечных сокращений до нормальных значений при непрерывном мониторинге ЭКГ.
Лечение наджелудочковой тахикардии (Пункты 7-8)
Основные принципы лечения НЖТ приведены в пунктах 7-8.
Ваготропные приемы (Пункт 7)
Стабильным пациентам с НЖТ выполните следующее:
- Приложите пакет с ледяной водой к лицу и глазам ребенка (избегайте обструкции дыхательных путей).
- Ребенка старшего возраста попросите дуть через тонкую соломинку.
Проводите непрерывный мониторинг и запись ЭКГ до, во время, и после выполнения ваготропных приемов. Не рекомендуется надавливание на глаза или проведение каротидного массажа. Подробное описание ваготропных приемов смотрите на Student CD.
Аденозин
Если проведение ваготропных приемов при НЖТ неэффективно, установите сосудистый доступ для введения аденозина (Пункт 8). Аденозин является препаратом выбора при наиболее распространенных формах НЖТ по механизму reentry с участием АВ узла [11,22,23].
|
Внутривенно/ внутрикостно |
0,1 мг/кг (максимальная первая доза 6 мг) Если первая доза неэффективна, повторите введение в дозе 0,2 мг/кг (максимальная вторая доза 12 мг) |
|
Применяйте технику быстрого введения (с использованием трехходового краника и двух шприцев) |
|
Широкие комплексы QRS, вероятно ЖТ? (Пункт 9)
Если продолжительность комплексов QRS превышает возрастную норму (gt;0,08 сек), аритмия является или ЖТ или НЖТ с аберрантным проведением внутри желудочков (пункт 9). У младенцев и детей тахикардия с широкими комплексами QRS должна расцениваться как вероятная ЖТ кроме случаев, когда заранее известно об аберрантном проведении у ребенка.
Фармакологическая кардиоверсия или электрическая кардиоверсия? (Пункт 10)
Ребенку со стабильной гемодинамикой при тахикардии с широкими комплексами QRS рекомендуется ранняя консультация детского кардиолога или другого врача соответствующей квалификации.
Фармакологическая кардиоверсия
Установите сосудистый доступ и рассмотрите применение одного из следующих препаратов:
|
Препарат |
Способ введения |
Дозировка и время введения |
|
Амиодарон |
Внутривенно/Внутрикостно |
5 мг/кг в течение 20-60 минут |
|
Прокаинамид |
Внутривенно/Внутрикостно |
15 мг/кг в течение 30-60 минут |
|
Лидокаин |
Внутривенно/Внутрикостно |
1 мг/кг болюс |
|
У стабильных пациентов вводите нагрузочные дозы медленно, чтобы избежать гипотензии. Во время введения проводите частое измерение артериального давления. |
||
Не рекомендуется рутинное применение амиодарона вместе с прокаинамидом или другими препаратами, удлиняющими интервал QT без консультации эксперта. Если эти начальные действия не устраняют аритмию, ритм следует оценить повторно.
Так как тахикардия с широкими комплексами QRS может являться НЖТ с аберрантным проведением в желудочках, аденозин может применяться эмпирически, учитывая его эффективность при лечении НЖТ. Важно признать, что аденозин неэффективен при лечении ЖТ.
Электрическая кардиоверсия
При неэффективности лекарственной терапии НЖТ или тахикардии с широкими комплексами QRS, получите консультацию детского кардиолога. Вы можете выполнить попытку синхронизированной кардиоверсии, однако пока состояние ребенка стабильно, можно дождаться консультации эксперта. Энергия первого разряда синхронизированной кардиоверсии составляет 0,5 - 1 Дж/кг Если первый разряд неэффективен, энергия второго разряда увеличивается до 2 Дж/кг. При использовании 0,5 Дж/кг для первого разряда, опытный спасатель может увеличивать энергию разрядов более плавно (например, 0,5 Дж/кг, затем 1 Дж/кг, и для всех последующих разрядов 2 Дж/кг). Проводите непрерывный мониторинг и запись ЭКГ в течение всей процедуры кардиоверсии.
Пациентам в сознании требуется седация перед проведением кардиоверсии в плановом порядке. Запишите ЭКГ в 12 отведениях после преобразования ритма.
Алгоритм лечения тахикардии с пульсом и плохой перфузией у детей Введение
В алгоритме лечения тахикардии с пульсом и плохой перфузией у детей (Рисунок 9) приводятся этапы обследования и лечения детей с симптоматической тахикардией и плохой перфузией.
Первая помощь (Пункт 1)
Для пациента с тахикардией, когда пульс определяется, но есть признаки нарушения гемодинамики (например, плохая перфузия, слабый пульс), первая помощь включает следующее (Пункт 1):
- Оценку и поддержание проходимости дыхательных путей, оксигенации, и вентиляции по мере необходимости
- Подачу кислорода
- Подключение ЭКГ монитора/дефибриллятора и пульсоксиметра для непрерывного мониторинга
Определение продолжительности комплексов QRS (Пункт 2)
Быстро определите продолжительность QRS, чтобы установить тип аритмии. Хотя ЭКГ в 12 отведениях может быть полезной, начальная терапия при тахиаритмиях вызывающих нарушение перфузии не требует проведения точной ЭКГ диагностики. Вычислите длину QRS по ленте электрокардиограммы.
|
Продолжительность QRS |
Предполагаемая аритмия |
Выполнение алгоритма |
|
Узкие (lt;0,08 сек) |
Синусовая тахикардия или наджелудочковая тахикардия |
Пункты 3, 4, 5, 6, 7, 8 |
|
Широкие (gt;0,08 сек) |
Желудочковая тахикардия |
Пункты 9, 10 и 11 |
Дифференциальный диагноз при узких комплексах QRS; СТ или НЖТ (Пункты 35)
Если продолжительность комплексов QRS не превышает возрастную норму, оцените ритм чтобы идентифицировать его как СТ или НЖТ (Пункт 3).
К признакам синусовой тахикардии (Пункт 4) относятся:
- Данные анамнеза, указывающие на постепенное развитие, на фоне таких состояний как лихорадка, дегидратация, боль
- Зубцы P присутствуют, имеют нормальную форму
- ЧСС изменяется в зависимости от уровня активности или при стимуляции
- Вариабельность интервалов R-R при постоянстве PR
- ЧСС lt;220/мин у младенцев и lt;180/мин у детей

|
Проводя обследование: |
Выявляйте и лечите обратимые причины: |
|
|
• Обеспечьте защиту и поддержание |
- Гиповолемия |
- Токсины |
|
проходимости дыхательных путей, |
- Гипоксия |
- Тампонада сердца |
|
установите сосудистый доступ |
- Ацидоз |
- Напряженный пневмоторакс |
|
• Получите консультацию эксперта |
- Гипер/гипокалиемия |
- Тромбоз (коронарный или |
|
• Подготовьтесь к кардиоверсии |
- Гипогликемия |
легочной артерии) |
|
|
- Гипотермия |
- Травма |
Рисунок 9. Алгоритм лечения тахикардии с пульсом и плохой перфузией у детей
К признакам НЖТ (Пункт 5) относятся:
- Нет характерного для СТ анамнеза (например, нет боли, дегидратации, или других состояний, сопровождающихся СТ); есть анамнез характерный для НЖТ (неспецифический и нечеткий)
- Зубцы Р отсутствуют или неправильной формы
- ЧСС не изменяется в зависимости от уровня активности или при стимуляции
- Внезапное начало или прекращение
- ЧСС gt;220/мин у младенцев и gt;180/мин у детей
Лечение синусовой тахикардии (Пункт 6)
Лечение синусовой тахикардии направлено на устранение ее причины. Поскольку синусовая тахикардия является симптомом, не следует пытаться снизить частоту сердечных сокращений с помощью лекарственной или электроимпульсной терапии. Вместо этого следует установить и лечить причину синусовой тахикардии. Эффективность лечения основного заболевания подтверждается снижением частоты сердечных сокращений до нормальных значений при непрерывном мониторинге ЭКГ.
Лечение наджелудочковой тахикардии (Пункты 7 и 8)
Основные принципы лечения НЖТ с плохой перфузией приведены в пунктах 7 и 8.
Ваготропные приемы
Рассмотрите применение ваготропных приемов (Пункт 7), однако не задерживайте проведение фармакологической или электрической кардиоверсии у нестабильного пациента.
- Приложите пакет с ледяной водой к лицу и глазам ребенка (избегайте обструкции дыхательных путей).
- Ребенка старшего возраста попросите дуть через тонкую соломинку.
Проводите непрерывный мониторинг и запись ЭКГ до, во время, и после выполнения ваготропных приемов. Не рекомендуется надавливание на глаза или проведение каротидного массажа. Подробное описание ваготропных приемов смотрите на Student CD.
Аденозин
Если возможно быстро установить сосудистый доступ (внутривенный/внутрикостный) и лекарственные препараты доступны, примените аденозин (Пункт 8).
|
Внутривенно/ внутрикостно |
0,1 мг/кг (максимальная первая доза 6 мг) Если первая доза неэффективна, повторите введение в дозе 0,2 мг/кг (максимальная вторая доза 12 мг) |
|
Применяйте технику быстрого введения (с использованием трехходового краника и двух шприцев) |
|
Если быстро установить внутривенный/внутрикостный доступ нельзя, проведите синхронизированную кардиоверсию (Пункт 8).
Синхронизированная кардиоверсия
При невозможности быстро установить сосудистый доступ, выполните попытку синхронизированной кардиоверсии. Энергия первого разряда синхронизированной кардиоверсии составляет 0,5 - 1 Дж/кг. Если первый разряд неэффективен, энергия второго разряда увеличивается до 2 Дж/кг. При использовании 0,5 Дж/кг для первого разряда, опытный спасатель может увеличивать энергию разрядов более плавно (например, 0,5 Дж/кг, затем 1 Дж/кг, и для всех последующих разрядов 2 Дж/кг). Проводите непрерывный мониторинг и запись ЭКГ в течение всей процедуры кардиоверсии. Проводите седацию, если это не задержит выполнение кардиоверсии.
При неэффективности приведенных выше вмешательств, переходите к пункту 11. Рекомендуется консультация специалиста.
Широкие комплексы QRS, вероятно ЖТ? (Пункт 9)
Если продолжительность комплексов QRS превышает возрастную норму (gt;0,08 сек), аритмия является или ЖТ или НЖТ с аберрантным проведением внутри желудочков. Такое нарушение ритма следует лечить как вероятную ЖТ, если только не известно об аберрантном проведении у ребенка (Пункт 9).
Лечение тахикардии с широкими комплексами QRS (Пункт 10)
При тахикардии с широкими комплексами QRS с пульсом, но плохой перфузией показано незамедлительное проведение синхронизированной кардиоверсии с энергией разряда 0,5 - 1 Дж/кг. Если первый разряд неэффективен, энергия второго разряда увеличивается до 2 Дж/кг. При использовании 0,5 Дж/кг для первого разряда, опытный спасатель может увеличивать энергию разрядов более плавно (например, 0,5 Дж/кг, затем 1 Дж/кг, и для всех последующих разрядов 2 Дж/кг). При возможности проводите седацию и обезболивание, однако это не должно задерживать выполнение кардиоверсии у нестабильного пациента.
Так как тахикардия с широкими комплексами QRS может являться НЖТ с аберрантным проведением в желудочках, рассмотрите эмпирическое применение аденозина, учитывая его эффективность при лечении НЖТ, однако это не должно задерживать выполнение кардиоверсии. Важно признать, что аденозин неэффективен при лечении ЖТ и должен применяться только когда предполагается НЖТ с аберрантным проведением.
Рефрактерная тахикардия с широкими комплексами QRS (Пункт 11)
При тахикардии с широкими комплексами QRS, рефрактерной к начальной терапии, рекомендуется консультация детского кардиолога.
Рассмотрите применение одного из следующих препаратов:
|
Препарат |
Способ введения |
Дозировка и время введения |
|
Амиодарон |
Внутривенно/Внутрикостно |
5 мг/кг в течение 20-60 минут |
|
Прокаинамид |
Внутривенно/Внутрикостно |
15 мг/кг в течение 30-60 минут |
Амиодарон или прокаинамид могут использоваться для лечения НЖТ с широкими комплексами QRS (при отсутствии ответа на аденозин) и ЖТ у детей. Не рекомендуется рутинное применение амиодарона вместе с прокаинамидом или другими препаратами, удлиняющими интервал QT без консультации эксперта.
Мероприятия при обследовании пациента с тахикардией
При обследовании и оценке пациента с тахикардией по мере необходимости выполняйте следующее:
- Непрерывно выполняйте алгоритм АВС и при необходимости проводите кислородотерапию.
- Убедитесь, что подключен монитор ЭКГ/дефибриллятор и проводится непрерывный мониторинг.
- При стабильной перфузии на фоне НЖТ или ЖТ, получите консультацию детского кардиолога.
- Подготовьтесь к проведению синхронизированной кардиоверсии, обеспечьте адекватную седацию во время процедуры.
Выявляйте и проводите лечение потенциально обратимых причин и состояний, указанных в следующей таблице. При тахикардии с широкими комплексами QRS следует уделить особое внимание поиску электролитных нарушений, а также действию токсинов и лекарственных препаратов.
|
Гиповолемия |
Токсины/лекарственные препараты (особенно трициклические антидепрессанты) |
|
Гипоксия |
Тампонада сердца |
|
Ацидоз |
Напряженный пневмоторакс |
|
Гипер/гипокалиемия и другие электролитные нарушения, включая гипомагниемию |
Тромбоз (коронарный или легочной артерии) |
|
Гипогликемия |
Травма (гиповолемия) |
|
Гипотермия |
|
Список литературы
- Walsh CK, Krongrad E. Terminal cardiac electrical activity in pediatric patients. Am J Cardiol. 1983;51:557- 561.
- Huang YG, Wong KC, Yip WH, et al. Cardiovascular responses to graded doses of three catecholamines during lactic and hydrochloric acidosis in dogs. Br J Anaesth. 1995;74:583-590.
- Preziosi MP, Roig JC, Hargrove N, et al. Metabolic acidemia with hypoxia attenuates the hemodynamic responses to epinephrine during resuscitation in lambs. Crit Care Med. 1993;21:1901-1907.
- Dauchot P, Gravenstein JS. Effects of atropine on the electrocardiogram in different age groups. Clin Pharmacol Ther. 1971;12:274-280.
- Lee PL, Chung YT, Lee BY, et al. The optimal dose of atropine via the endotracheal route. Ma Zui Xue Za Zhi. 1989;27:35-38.
- Howard RF, Bingham RM. Endotracheal compared with intravenous administration of atropine. Arch Dis Child. 1990;65:449-450.
- Cummins RO, Haulman JR, Quan L, et al. Near-fatal yew berry intoxication treated with external cardiac pacing and digoxin-specific FAB antibody fragments. Ann Emerg Med. 1990;19:38-43.
- Kissoon N, Rosenberg HC, Kronick JB. Role of transcutaneous pacing in the setting of a failing permanent pacemaker. Pediatr Emerg Care. 1989;5:178-180.
- Beland MJ, Hesslein PS, Finlay CD, et al. Noninvasive transcutaneous cardiac pacing in children. Pacing Clin Electrophysiol. 1987;10:1262-1270.
- Olley PH. Cardiac arrhythmias. In: Keith JD, Rowe RD, Vald P, eds. Heart Disease in Infancy and Childhood. 3rd ed. New York: Macmillan Publishing Co., Inc.; 1978:279-280.
- Gikonyo BM, Dunnigan A, Benson DW Jr. Cardiovascular collapse in infants: association with paroxysmal atrial tachycardia. Pediatrics. 1985;76:922-926.
- Kugler JD, Danford DA. Management of infants, children, and adolescents with paroxysmal supraventricular tachycardia. J Pediatr. 1996;129:324-338.
- Benson D Jr, Smith W, Dunnigan A, et al. Mechanisms of regular wide QRS tachycardia in infants and children. Am J Cardiol. 1982;49:1778-1788.
- Garson A Jr. Medicolegal problems in the management of cardiac arrhythmias in children. Pediatrics. 1987;79:84-88.
- Eberle B, Dick WF, Schneider T, et al. Checking the carotid pulse check: diagnostic accuracy of first responders in patients with and without a pulse. Resuscitation. 1996;33:107-116.
- Owen CJ, Wyllie JR Determination of heart rate in the baby at birth. Resuscitation. 2004;60:213-217.
- Graham CA, Lewis NF. Evaluation of a new method for the carotid pulse check in cardiopulmonary resuscitation. Resuscitation. 2002;53:37-40.
- Ochoa FJ, Ramalle-Gomara E, Carpintero JM, et al. Competence of health professionals to check the carotid pulse. Resuscitation. 1998;37:173-175.
- Mather C, O'Kelly S. The palpation of pulses. Anaesthesia. 1996;51:189-191.
- Lapostolle F, Le Toumelin P, Agostinucci JM, et al. Basic cardiac life support providers checking the carotid pulse: performance, degree of conviction, and influencing factors. Acad Emerg Med. 2004;11:878-880.
- Moule P. Checking the carotid pulse: diagnostic accuracy in students of the healthcare professions. Resuscitation. 2000;44:195-201.
- Losek JD, Endom E, Dietrich A, et al. Adenosine and pediatric supraventricular tachycardia in the emergency department: multicenter study and review. Ann Emerg Med. 1999;33:185-191.
- Overholt ED, Rheuban KS, Gutgesell HP, et al. Usefulness of adenosine for arrhythmias in infants and children. Am J Cardiol. 1988;61:336-340.
- Getschman SJ, Dietrich AM, Franklin WH, et al. Intraosseous adenosine. As effective as peripheral or central venous administration? Arch Pediatr Adolesc Med. 1994;148:616-619.
- Friedman FD. Intraosseous adenosine for the termination of supraventricular tachycardia in an infant. Ann Emerg Med. 1996;28:356-358.
- Burri S, Hug MI, Bauersfeld U. Efficacy and safety of intravenous amiodarone for incessant tachycardias in infants. Eur J Pediatr. 2003;162:880-884.
- Cabrera Duro A, Rodrigo Carbonero D, Galdeano Miranda J, et al. [The treatment of postoperative junctional ectopic ta
