Воздействия на устойчивое патологическое состояние
Эти воздействия можно условно разделить на три принципиально различных типа.
В первом случае лечение направлено на один из компонентов устойчивого патологического состояния и проводится с помощью широко известных в клинике хирургических приемов разрушения пораженных или гиперактивных структур и фармакологического их угнетения.
Оно предполагает снижение активности компенсаторно-гиперактивных структур и систем мозга. В этом случае возникают предпосылки для создания состояния, приближенного по клиническим проявлениям к норме, но во многих, хотя и не во всех, случаях - на сниженном уровне. Угнетение, к сожалению, чаще всего далеко не полное, матрицы устойчивого патологического состояния или ее инактивация являются в данном случае производными именно этого снижения уровня. Сохранение или неполнота стирания матрицы устойчивого патологического состояния в долгосрочной памяти приводят к рецидивам в случае прекращения лечения, а нередко и при его продолжении. Об этом свидетельствует опыт лечения особо стойких неврозов транквилизирующими препаратами без достаточного объективного контроля за состоянием мозга. Хирургическое лечение различных гиперкинезов и эпилепсии, направленное на разрушение гиперактивной зоны (симптоматический путь) или патологического очага (патогенетический путь), в сочетании с последующей фармакотерапией, способствующей поддержанию и закреплению достигнутого эффекта, также широко применяется во многих странах, но далеко не всегда спасает больного и врача от разочарований. Несомненно, при достаточных основаниях во многих случаях должен и может применяться именно этот путь. Однако его выбор не должен определяться незнанием или нежеланием по каким-либо причинам использовать второй или третий тип воздействия.
Во втором случае эффект достигается активацией возможностей мозга, дестабилизацией устойчивого патологического состояния и последующей направляемой или не направляемой врачом адаптивной перестройкой за счет использования активированных резервов мозга на устойчивое состояние, более близкое к норме. Следует подчеркнуть, что, применяя преимущественно этот подход к лечению, необходимо и целесообразно использовать и возможности, направленные на восполнение дефекта и уменьшение вторичной адаптивной гиперактивности исходно не пораженных систем и структур мозга. Второй тип лечения все время обогащается новыми приемами, варьирующими от активации отдельных мозговых структур и систем, общей неспецифической активации мозга до активного переобучения мозга и искусственного целенаправленного создания звеньев мозговых систем (Черниговская, 1978; Смирнов, Бородкин, 1979). Не исключено, что возможности лечения при некоторых болезнях мозга будут пополнены препаратами, создаваемыми на основе выявленных при-положительном лечебном эффекте низкомолекулярных пептидов или обнаруженных в аналогичных условиях биологически активных веществ (Бехтерева и др., 19846).
Третьим вариантом лечебных мероприятий уже может быть использование механизмов собственной неспецифической (общей) защиты мозга, моделирование и применение воздействий, принципиально сходных с теми, которые сам мозг использует для защиты. Надо отметить, что и в этом плане эмпирический путь проб и ошибок надолго опередил научно обоснованный подход. Например, когда уже проясняются некоторые свойства этих общих, неспецифических механизмов защиты, к попыткам такого рода можно отнести вмешательства, применявшиеся и применяющиеся в психиатрической клинике и направленные на разобщение патологических связей, на разрыв порочного круга или порочных кругов в мозгу. Имеется в виду так называемая шоковая терапия. Ее живучесть в клинике связана с тем, что в ряде случаев она действительно приносит облегчение. Ивто же время критика этого метода оправдана прежде всего в связи с его травматичностью. Вполне понятно поэтому, что физиологически обоснованное моделирование неспецифических защитных механизмов мозга должно и может иметь большие перспективы для лечения хронических заболеваний, при которых именно дефицит этого механизма (что не исключает роли и других факторов) особенно значим. В первую очередь имеются в виду эпилепсия и психические болезни.
Альтернативное разделение типов лечения в реальных условиях вряд ли оправдано, но оно необходимо для анализа и патогенеза заболеваний и тактики ведения конкретного больного. Воздействие на устойчивое патологическое состояние целесообразно варьировать в каждом случае в зависимости от характера и фазы заболевания и особенностей его течения. При этом ведущим может оказаться какой-то один из рассмотренных вариантов, а другой - дополняющим, или все вместе они применяются на паритетных началах.
Разрабатывая общие теоретические основы воздействия на устойчивое патологическое состояние, очень важно рассмотреть эффект предлагаемых лечебных приемов и на общемозговые, и на местные проявления заболевания. Развитие теории устойчивого патологического состояния не должно ни в коей мере служить поводом и призывом к отказу от местных воздействий.
По ходу изложения настоящего материала целесообразно подчеркнуть, что выделение здесь уже трех, а не двух (Бехтерева и др., 1978) типов воздействия на устойчивое патологическое состояние является результатом не только развития теории вопроса, но и ее практического приложения.
Теория устойчивого патологического состояния не должна рассматриваться как всеобъемлющий и тем более единственный фактор в патогенезе длительно текущих заболеваний мозга. Во множестве случаев, в том числе и тех, где при заболеваниях, в картине которых фактор устойчивого патологического состояния имеет определенное значение, роль патологического очага оказывается доминирующей и после его удаления развивается более или менее полная компенсация, спонтанная перестройка на состояние, более близкое к норме, или даже восстановление практической нормы.
Примером таких поражений являются опухоли и в первую очередь доброкачественные опухоли мозга, при которых вмешательство направлено на удаление или разрушение патологического очага. Хотя общие перестройки на организменном уровне могут играть исключительно важную роль в развитии опухолевых процессов, лечение таких больных нельзя сводить лишь к общим воздействиям, направленным на перестройку деятельности мозга. Однако и в подобных случаях необходимо учитывать в предоперационной подготовке и послеоперационном ведении больных характер этих общих изменений. Массивное очаговое поражение мозга, явившееся следствием травмы, дисфункции сосудистой системы или воздействия какого-либо другого внешнего или внутреннего фактора, нередко становится поводом к хирургическому лечению не само по себе, а в случае, если оно послужит причиной развития эпилептогенеза. При одиночном ограниченном очаге эпилептогенеза положительный лечебный эффект в ряде случаев достигается более или менее полным устранением его причины и - в известной зависимости от опыта лечебного учреждения - более или менее полным удалением эпилептогенного очага (Земская, 1971; Савченко и др., 1975; Ojemann, 19786, и многие другие). Однако хирургическое вмешательство без последующего фармакологического лечения не всегда эффективно: теоретически не обоснованное и неконтролируемое лекарственное лечение, хотя и улучшает иногда состояние больного, далеко не всегда позволяет избежать формирования нового эпилептогенного очага, причем иногда через годы после операции. В этом случае необходимо принять во внимание фактор устойчивого патологического состояния, причем повышению эффективности лечения будет способствовать ориентация на его нейрофизиологические, биохимические и клинические корреляты и проявления.
Принципиально аналогично, хотя существенно иначе методически, проводится лечение паркинсонизма при разрушении зон мозга с помощью стереотаксического метода. Важно подчеркнуть, что, хотя и в первом и во втором случаях хирург ставит своей целью разрушение гиперактивных зон или зон, являющихся поводом к гиперактивности (само органическое поражение при эпилепсии), имеются, казалось бы, и принципиальные различия между этими вмешательствами. При эпилепсии удаляется ткань мозга, заведомо в той или иной форме пораженная болезнью. Одномоментная стереотаксическая операция при паркинсонизме направлена на разрушение вторично-гиперактивных зон, то есть тех зон мозга, активность которых возросла лишь количественно. Однако это ставшее уже почти тривиальным противопоставление нуждается в коррекции и, в частности, с позиций теории устойчивого патологического состояния. Так, в том, что относится к удалению самого органического очага, противопоставление сохраняет свою силу. А эпилептогенный очаг, как показывает весь опыт эпилептологии, правильнее всего рассматривать как закрепившуюся реакцию гиперактивности нейронов исходно не пораженной ткани, как местный элемент матрицы долгосрочной памяти устойчивого патологического состояния при эпилепсии. Гиперактивность структур, разрушаемых хирургом при паркинсонизме, первоначально компенсаторная, также закреплена в качестве элемента матрицы памяти устойчивого патологического состояния при паркинсонизме. Разница, таким образом, преимущественно во внешнем выражении, в нейрофизиологических, биохимических и некоторых других механизмах этой гиперактивности. Общность - в самой закрепленной гиперактивности, которую в интересах больных преодолевают различными, в том числе и хирургическими, путями.
Второе общее свойство, также являющееся следствием устойчивого патологического состояния, - повышение эффективности лечения при дополнении хирургического вмешательства последующей фармакологической терапией, ориентированной на предоперационные и послеоперационные данные биохимических, физиологических и клинических исследований.
И при эпилепсии, и при паркинсонизме известны случаи и фазы заболевания, когда достигнуть лечебного эффекта путем воздействия на какую-то одну зону мозга не удается или принципиально невозможно. У этих больных проводится обычно массивное комплексное фармакологическое лечение, угнетающее активность гиперактивных систем и зон, а в случае его неэффективности осуществляются различные, и в том числе, прежде всего, повторные стереотаксические нейрохирургические операции, или применяется в диагностических и лечебных целях метод множественных вживленных электродов.
С помощью метода вживленных электродов, как показано в большом числе работ, обобщенныхв монографии Н. П. Бехтеревой с соавторами (1978), проводится уточнение областей, подлежащих выключению, и выключение их при макрополяризации и электролизисе, а в последнее время и при некоторых других возможностях. [2 - Влияние постоянного электрического тока на мозг исследовалось в нашей лаборатории Ю. В. Хоном (1976).]
Следует подчеркнуть, что лечение дополнялось фармакологическим влиянием на устойчивое патологическое состояние мозга.
В наиболее общей форме, по-видимому, верно положение о том, что сущность этого первого типа лечения хронических заболеваний мозга состоит в местных или общих подавляющих воздействиях. Сущность воздействий второго типа, как указывалось выше, состоит в местной или, чаще, общей активации возможностей мозга. При этом лечебный эффект достигается повышением активности функционально малоактивной в связи с болезнью структуры, системы или систем, в том числе и путем подавления другой гиперактивной структуры или системы и общей активации мозга. Использование мозгом своих резервов может реализоваться лишь за счет создания общих, своего рода неспецифических, предпосылок к этому, более или менее дозированной активации возможностей мозга при направленном «обучении» использованию резервов и, таким образом, целенаправленной коррекции мозговых структурно-функциональных образований обеспечения функций и функциональных систем. К этому же типу воздействий может быть отнесено разработанное и разрабатываемое В. М. Смирновым иЮ. С. Бородкиным создание новых управляемых звеньев мозговых систем, формирование артифициальных стабильных функциональных связей способом интра- и экстрацеребральной стимуляции.
Начало лечения по второму типу уходит корнями в народную медицину, где наряду с разного рода успокаивающими широко применялись и тонизирующие средства преимущественно общего типа (Брехмап, 1976). В арсенале современного фармакологического лечения этот вариант может быть проиллюстрирован на примере применения при паркинсонизме L-ДОФА, лечебный эффект которой достигается принципиально другим путем, чем при применении большинства остальных, в своей основе холинолитических препаратов. С помощью L-ДОФА активируется гипоактивная в связи с заболеванием (в связи с заболеванием потому, что эта гипоактивность не является, по-видимому, патогенетически первичным фактором и тем более не является фактором этиологическим) дофаминергическая система, что открывает возможности к улучшению баланса медиаторных систем мозга. Предпосылки для использования резервов мозга и компенсации нарушенных функций создает применение препаратов типа гаммалона, прямо или косвенно, через улучшение кровоснабжения, нормализующее условия деятельности мозга.
Применение подавляющего большинства фармакологических препаратов всегда приводит к развитию не только центральных, но и периферических эффектов. Нередко, при справедливости гипотезы механизма действия препарата, в условиях клиники его применение оказывается по эффективности не только ниже ожидаемого, но и приводит к целому ряду побочных явлений. Так, несмотря на теоретически, казалось бы, почти идеальную обоснованность применения L-ДОФА, в клинике из-за сосудистых, психических и других осложнений не всегда можно применить нужную дозировку, а изолированное, без дополнительного назначения холинолитических и некоторых других препаратов, ее применение не снижает в достаточной мере ставшую устойчивой гиперактивность прежде всего холипергической медиаториой системы. Притягательная легкость применения фармакологических препаратов создала не только у больных, ной у многих врачей обманчивое впечатление о значительно меньшей опасности фармакологического лечения по сравнению с хирургическим. Неоправданно призывать к отмене фармакологического лечения. Такого рода призывы неправомерны и справедливо не найдут отклика ни у больных, ни у врачей, работающих в эпоху очень больших достижений фармакотерапии. Но высокие потенции фармакотерапии не означают ее полной безопасности и возможности осуществления уже сегодня во всех случаях достаточно безопасного и эффективного лечения. Сегодняшняя фармакотерапия, к сожалению, еще нередко вызывает осложнения, особенно яркие в психиатрической клинике. Будущее в лечении болезней мозга во многом связано с прогрессом фармакологии, созданием все более прицельных, патогенетически ориентированных препаратов, в действии которых центральные, местные и общие точки приложения будут приемлемо сочетаться, а нежелательные периферические эффекты станут минимальными. Сегодня же приходится признать, что в ряде случаев хирургическое лечение хронических болезней нервной системы не только выше по эффективности, но при правильной его организации и выборе может сопровождаться по крайней мере небольшим числом осложнений.
Попытка применить электрическую стимуляцию мозга с лечебной целью, насколько позволяют судить данные литературы, была впервые предпринята Хисом и его коллегами в 1952 году (Heath et al., 1952). Результаты воздействия на септальную область у больных шизофренией казались обнадеживающими и были опубликованы в 1954 году (Heath, 1954). Однако параметры применяемого тока были таковы, что такое начало электрического воздействия, по существу, не может считаться началом электрической стимуляции мозга. Получасовое непрерывное электрическое раздражение через один и тот же электрод a priori не может расцениваться только как стимуляция, особенно, если учесть, что оно ориентировано не на проводящие пути, а на скопления нервных клеток (справедливости ради, однако, следует указать, что даже и значительно более щадящее воздействие импульсным электрическим током не всегда без достаточного контроля за состоянием нейронов в области приложения тока может расцениваться как стимулирующее).
Электрическая стимуляция после этого не проводится почти двадцать лет и в 70-х годах рождается заново (Бехтерева и др., 1972; Cooper, 1973; Obrador et al., 1975, и др.).
Для этого имелись и идейные, и чисто эмпирические предпосылки. Идейной основой применения лечебной электрической стимуляции послужила теория устойчивого патологического состояния, преодоление которого предполагало необходимость дестабилизации его, дезорганизации поддерживающей его матрицы долгосрочной памяти и активации потенциальных возможностей мозга для истинной компенсации дефекта. Эмпирической основой метода явились наблюдения за клинической симптоматикой больных паркинсонизмом, а затем эпилепсией при диагностических электрических стимуляциях. В результате повторных стимуляций ряда подкорковых структур мозга (срединный центр, вентролатеральное ядро зрительного бугра и др.) короткими (1 мс) импульсами тока с частотой от 8 до 50 в 1 с и длительностью стимулирующего воздействия примерно от 1 до 3 с некоторые больные чувствовали облегчение не только в момент стимуляции, айна протяжении многих часов после нее. Объективно у них в течение нескольких часов после стимуляции регистрировалось снижение ригидности или уменьшение тремора. Этот феномен, вероятно, известен многим исследователям. Мы наблюдали его в течение ряда лет и обычно использовали лишь для определения дальнейшей тактики ведения больного, для уточнения места деструкции.
Наконец, когда количество такого рода наблюдений стало значительным, было решено - и непосредственным инициатором этого был В. М. Смирнов - провести серию сеансов электрической стимуляции, но уже не для диагностики, а с лечебной целью. В течение дня проводился обычно один сеанс лечебной электрической стимуляции. Во время сеанса на зоны мозга, диагностическая стимуляция которых вызывала облегчение у больных, подавалось от 20 до 40 посылок биполярными импульсами тока продолжительностью 1 мси напряжением 10-12 В. Так как серии импульсов были короткими (1-3 с) с перерывами по нескольку минут между ними, несмотря на возникавшее, по-видимому, изменение сопротивления в системе ткань мозга-электрод, применение заведомо надпороговых напряжений тока позволяло на протяжении всего сеанса стимуляции обеспечить ее эффективность (безусловно, научная трактовка результатов требует характеристики стимуляций не по напряжению, а по силе тока).
Первоначально эффект расценивался как положительный при снижении мышечного тонуса и/или уменьшении тремора уже при первых стимуляциях. Однако дальнейшие исследования показали, что достаточно стойкий лечебный эффект возникает в тех случаях, когда первая (первые) электрическая стимуляция вызывает не уменьшение клинических проявлений паркинсонизма, а их дестабилизацию. Именно в этих случаях продолжение сеансов электрической стимуляции приводило постепенно к стойкому уменьшению проявлений болезни. Кстати, именно в этих случаях наблюдалась упомянутая выше биохимическая перестройка в форме появления в ликворе и крови низкомолекулярных пептидов. Таким образом, не только подтвердилось важное положение теории устойчивого патологического состояния, но и были выработаны основные критерии показаний к лечебной электрической стимуляции. Подтверждением теории устойчивого патологического состояния явилась необходимость проведения многих сеансов для достижения лечебного эффекта, хотя следует подчеркнуть, что длительность стимуляции для преодоления устойчивого патологического состояния не является абсолютным фактором. Как показано в ряде клинических и экспериментальных работ, формирование и дезинтеграция его могут происходить одномоментно. Этот вопрос, однако, целесообразно подробнее рассмотреть в главе, посвященной специально проблеме памяти. Приведем примеры лечебного действия электрической стимуляции при паркинсонизме.
Больной Б., возраст 42 года, слесарь, инвалид II группы, паркинсонизм, ригиднодрожательная форма II-III стадии. Жалобы: дрожание обеих рук, общая скованность, замедленность движений, невозможность самообслуживания. Анамнез: болен 3 года, первые признаки заболевания - дрожание в правой руке; скованность присоединилась через год. Общее состояние удовлетворительное. Брадикинезия взора. Сглаженность левой носогубной складки. Гипомимия. Выраженная ригидность повсеместно, больше справа. Тремор покоя обеихрук, больше справа. Поведение адекватное. Интеллект и память сохранены. Во время стереотаксической операции в глубокие структуры правого полушария введено 6 пучков по 6 электродов. Послеоперационное течение гладкое, в результате диагностических электростимуляций глубоких структур мозга в вентролатеральном ядре таламуса и в срединном центре были выявлены участки, стимуляция которых подавляет тремор в контралатеральной руке и вызывает двустороннее снижение ригидности, уменьшение брадикинезии и др. Названные участки стимулировались либо изолированно, либо синхронно (синхронная мультиэлектростимуляция), а в некоторых сеансах лечебные электростимуляции осуществлялись на фоне действия этимизола. Курсы лечебных электростимуляций (812 сеансов) проводились с перерывами в несколько месяцев. Итогом каждого курса было отчетливое снижение ригидности, уменьшение брадикинезии, улучшение речи, увеличение возможности самообслуживания, а также значительное уменьшение (вплоть до полного подавления) тремора в руках, главным образом в контралатеральной руке. В дальнейшем значительное стойкое подавление тремора в левой руке и отчетливое уменьшение в правой, повсеместное снижение ригидности и брадикинезии. Самочувствие хорошее, общее состояние вполне удовлетворительное.
Достаточно эффективными оказались при паркинсонизме лечебные электрические стимуляции срединного центра зрительного бугра, вентролатерального ядра и подушки зрительного бугра, верхних отделов ствола, паллидарных структур.
На основе изучения возможностей электрической стимуляции в лечении паркинсонизма была предпринята точечная лечебная электрическая стимуляция мозга через вживленные электроды с целью подавления местных биоэлектрических проявлений эпилептогенеза, уменьшения предпосылки к ним и воздействия на нарушения психики у этих больных (Бехтерева и др., 1975а, 1978; Obrador et al., 1975).
Лечебные эффекты электрической стимуляции при эпилепсии при одних и тех же внешних (конечных) проявлениях достигались принципиально различными путями. Так, подавление эпилептогенного очага могло быть результатом активации тормозящих зон (например, хвостатого ядра) и усиления активирующих влияний по крайней мере двухтипов: эмоционально активного (в наблюдениях Д. К. Камбаровой при развитии положительной эмоциональной реакции) и эмоционально нейтральных. Д. К. Камбарова (1977) объясняет эффект подавления биоэлектрических проявлений эпилептогенеза при эмоционально окрашенной активации в соответствии с представлениями П. К. Анохина (1968) за счет конкурирующего возбуждения. Однако не исключено, что в этом случае, равно как и при так называемой неспецифической активации, или, точнее, эмоционально нейтральной, более или менее общей активации мозга, основным компонентом лечебного воздействия является именно феномен активации со всеми лежащими в его основе и сопровождающими его биохимическими проявлениями. Опыт показал, что повторение сеансов лечебной электрической стимуляции при правильном выборе зон мозга и параметров воздействия не приводит к увеличению эпилептогенеза, а, наоборот, угнетает эпилептогенные очаги, урежает количество припадков и оказывает нормализующее влияние на психические нарушения, сопутствующие заболеванию или - чаще - причинно с ним связанные (Бехтерева и др., 1978).
Однако, если при некоторых гиперкинезах лечебная электрическая стимуляция могла быть основным методом лечения, при эпилепсии она должна применяться чаще как элемент в комплексном лечении. Наличие массивного очагового поражения мозга, особенно в медиобазальных отделах височных долей, будет способствовать не только поддержанию эпилептогенеза, но и затруднению фиксации достигнутого эффекта в долгосрочной памяти. Функции структур, расположенных в медиобазальных отделах височных долей, многообразны. Одной из важнейших является участие этих структур в формировании долгосрочной памяти, которая резко снижается или почти полностью выпадает при двустороннем поражении медиобазальных отделов мозга (Milner, 1958).
В литературе, особенно последних лет, на основе прежде всего экспериментальных данных больше подчеркивается свойство электрической стимуляции вызывать в дальнейшем закрепляющееся усиление эпилептогенеза, проторение каждым предыдущим припадком дороги последующему. Если несомненно есть феномен типа «раскачки» (Goddart, 1985) и, по-видимому, существуют не только структуры, но и система структур, его вызывающая, должны быть в мозгу и зоны, активация которых приводит к уменьшению хотя и не всех, но многих проявлений эпилептогенеза. К этим структурам относятся срединный центр зрительного бугра, интраламинарные его ядра, хвостатое ядро и другие.
Для повышения эффективности щадящего, физиологического метода лечебной электрической стимуляции необходимо прежде всего определить критерии, ориентиры не только подавления признаков эпилептогенеза, но и дестабилизации устойчивого патологического состояния. Пожалуй, наиболее перспективной является разработка диагностических и прогностических критериев на основе изучения динамики СМФП мозга (рис. 6, 7). Далеко не полностью освоены возможности использования с этой целью динамики биохимических показателей. Столь же значимым является определение комплекса лечебной стратегии и тактики и последовательности или одновременности проведения отдельных мероприятий. Так, больная П., у которой электрическая стимуляция благоприятно влияла на судорожный и психопатологический компоненты заболевания, не была излечена полностью, и среди прочих возможных причин этому способствовало то, что стимуляция предшествовала удалению области органического поражения мозга, а не следовала за ней. Возвращаясь к тому же неблагоприятному феномену «раскачки» как своего рода не только гиперэпилептизации, но и «гиперпамяти», отражающему свойства эпилептического мозга, важно найти прием, способ, вещество, которые будут способствовать фиксации в памяти эффекта деэпилептизации. К сожалению, можно согласиться с тем, что применение химических микровоздействий на мозг все еще недооценивается (Myers, 1974).
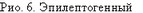
очаг в лимбических структурах височной области левого полушария. А - динамика ЭСКоГ; Б - динамика уровня СМФП милливольтового диапазона (омега-потенциала): 1 - фон, 2 - после электрической стимуляции. А - «светлый» период (I) (припадков нет 4 дня) и период учащения припадков, вызванного электрической стимуляцией
лимбических структур левого полушария (II) (1 - миндалина; 2 - гиппокамп, 3 - крючок извилины гиппокампа справа; 4 - миндалина, 5 - гиппокамп, 6 - крючок извилины гиппокампа слева); Б - электрическая стимуляция крючка справа вызывает значительное нарастание (в течение трех дней) уровня омега-потенциала в лимбических структурах левого полушария (S) и менее выраженные его изменения в относительно сохраненных структурах правого полушария (D). Нарастание эпилептогенеза связано с увеличением эпилептических паттернов на ЭСКоГ, выраженным позитивным отклонением омега-потенциала и расширением межструктурных внутри- и межполушарных связей
По аналогии с этимизолом, явившимся своеобразной точкой отсчета в лечении гиперкинезов в связи с его свойством дестабилизировать устойчивое патологическое состояние и способствовать фиксации эффекта лечебной электрической стимуляции в памяти, можно предположить, что будущее и в этом случае за фармакологией. Однако известные перспективы могут заключаться и в одновременной стимуляции двух и более зон мозга, а также в сочетании стимуляции одних зон с микрополяризацией других при обязательном контроле этих вмешательств, например, по динамике СМФП или какому-то другому физиологическому показателю.
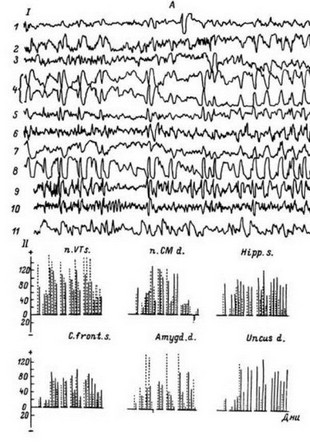
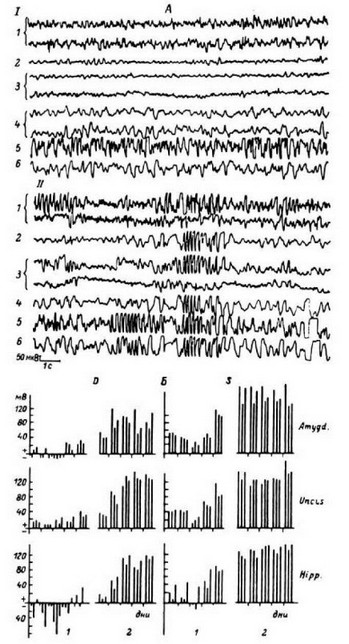
Рис. 7. Динамика ЭСКоГ (I) и омега-потенциала (I) в период активного эпилептогенеза (А) и при отсутствии припадков (Б) (больной М.). А - частота психомоторных и генерализованных припадков 2-12 в сутки; Б - после курса лечебных электрических стимуляций припадки отсутствуют. Штриховой и сплошной линиями на II обозначены величины омега-потенциала в двух зонах структуры. Нормализации ЭСКоГ сопутствует снижение омега-потенциала и появление своего рисунка динамики его в каждой структуре. На А: 1 - гиппокамп справа; 2 - миндалина справа; 3- крючок извилины гиппокампа справа; 4 - то же слева; 5 - миндалина слева; 6 - гиппокамп слева; 7 - переднее вентральное ядро зрительного бугра; 8 - срединный центр зрительного бугра; 9 - кора в области прецентральной извилины слева; 10 - теменная кора слева;
 11 - височная кора слева. На Б: 1—3 - то же, что наА; 4 - миндалина слева; 5 - крючок извилины гиппокампа слева; 6 - переднее вентральное ядро зрительного бугра; 7 - срединный центр зрительного бугра; 8 - кора в области прецентральной извилины слева; 9 - теменная кора слева; 10 - гиппокамп слева; 11 - височная кора справа; 12 - тоже слева
11 - височная кора слева. На Б: 1—3 - то же, что наА; 4 - миндалина слева; 5 - крючок извилины гиппокампа слева; 6 - переднее вентральное ядро зрительного бугра; 7 - срединный центр зрительного бугра; 8 - кора в области прецентральной извилины слева; 9 - теменная кора слева; 10 - гиппокамп слева; 11 - височная кора справа; 12 - тоже слева
Если возможности мозга удается использовать в условиях более или менее общей активации, то ему можно и направленно навязать тот или иной эффект. В качестве
примера могут быть приведены воздействия на тормозящие зоны мозга, феномен, открытый В. М. Смирновым (1976), и результаты лечебного использования адаптивного биоуправления - направленного обучения или, точнее, переобучения мозга (Черниговская, 1978). О воздействии на тормозящие зоны мозга уже упоминалось.
Феномен АСФС, артифициальную стабильную функциональную связь, мы использовали в качестве аргумента в пользу представления об онтогенетической минимизации территорий мозга и возможности включения в систему обеспечения движений зон мозга, ранее реально или потенциально в нее входивших. В данном случае важно подчеркнуть, что АСФС-1, формируемая при одновременной стимуляции через вживленные электроды двух точек мозга (той, стимуляция которой вызывала дестабилизацию мышечного тонуса у больных паркинсонизмом, и другой зоны, стимуляция которой не вызывала такого эффекта), позволяет создавать новые звенья мозговых систем и тем самым расширять лечебные возможности метода электрической стимуляции. Есть основания полагать, что значение АСФС, воспроизведенной в эксперименте на животных, в клинике выходит за рамки лечения паркинсонизма и других гиперкинезов. По-видимому, используя этот способ при определении критериев эффекта дестабилизации устойчивого патологического состояния, окажется возможным расширить до желаемого предела количество точек для лечебной электрической стимуляции при эпилепсии, а также и при других психических заболеваниях.
Дальнейшим развитием исследований в области АСФС явилось формирование АСФС-П при применении не сочетаний стимуляции двух точек мозга, а световых вспышек на фоне инъекции этимизола. После однократного сочетания этимизола со световыми вспышками определенной частоты именно эта частота вспышек света от обычного фотостимулятора оказывалась эффективной в плане дальнейшей дестабилизации устойчивого патологического состояния, проявляющегося дестабилизацией мышечного тонуса. Наиболее перспективным с клинических позиций является в этом случае достижение лечебного эффекта без вживления электродов, что значительно расширяет возможности применения этого лечебного приема. Может быть следует подчеркнуть: особенностью метода является то, что в этом случае, как и при лечебной электрической стимуляции, происходит не целенаправленное формирование звеньев мозговых систем или, точнее, не контролируемое их формирование, а получение эффекта вновь путем активации резервов мозга. Однако клиническая перспективность метода перекрывает неуточненность путей, по которым развивается лечебный эффект. Те, кто следит за этими работами, могут убедиться, что возможности данного направления все расширяются. Удается уже не только одномоментно формировать новые звенья систем, удерживающиеся на протяжении месяцев и лет (реально - в пределах срока наблюдения), но и тормозить формируемые связи АСФС-1 путем сочетанной стимуляции нового звена системы со стимуляцией тормозящей зоны хвостатого ядра или со стимуляцией других тормозных зон мозга. Одним из важнейших теоретических выводов этих исследований является возможность использования световой стимуляции для лечения и тогда, когда именно она была применена вместе с этимизолом, и тогда, когда новое звено системы было сформировано сочетанной стимуляцией активной и неактивной зон мозга. Определяющим оказывается не вид раздражителя, а его частота. Этот факт исключительно значим не только теоретически, что подтверждается в ряде экспериментальных работ (John, 1976). Он исключительно перспективен практически, так как не только позволяет, но уже позволил применять лечебную световую стимуляцию у больных, лечение которых ранее было начато при использовании вживленных электродов. Эти механизмы мозга - реакция на определенную частоту стимулов - легли в основу возможности коррекции и АСФС-1, и АСФС-П с помощью световой ритмической (а возможно, далее и неритмической) стимуляции, отличной по частоте от использованной при формировании АСФС. Конкретные пути применения этих приемов иллюстрируются следующей краткой выпиской из истории болезни.
Больной Г., 44 лет, поступил в клинику ИЭМ 6.IX.1976. Диагноз: паркинсонизм, ригидно-дрожательная форма, III стадия.
Жалобы на общую скованность, замедленность движений, дрожание рук. Болен 4 года. Общее состояние удовлетворительное. Повсеместная ригидность, более выраженная справа, брадикинезия, гипомимия, тремор рук. Стереотаксическая операция 26.X.1976 с введением 6 пучков (по 6 электродов) в глубокие структуры левого полушария мозга. Во время диагностических электростимуляций в глубоких структурах мозга выявлены участки первого вида - жесткие звенья системы супраспинальной регуляции мышечного тонуса - и участки второго вида, не являющиеся звеньями этой системы. С лечебными целями осуществлено формирование АСФС-1. Путем синхронных электростимуляций (10 В, 25 имп./с, 3 с) к основному звену цепочки (участок первого вида в ретикулярном таламическом ядре) последовательно присоединены два участка второго вида в заднем латеральном ядре. Последующие исследования показали, что электростимуляция продолжительностью 1 мс с частотой 25 имп./с при длительности каждой стимуляции 3 с участков второго вида - звеньев данной цепочки - воспроизводимо дает комплексный моторный эффект (снижение ригидности, брадикинезии, уменьшение гипомимии ит. д.), тогда как электростимуляции участков второго вида других структур таким эффектом не сопровождаются. После этого проведена стимуляция световыми импульсами различной частоты. Только частота 25 имп./с воспроизводимо дает комплексный моторный эффект и реакцию дестабилизации мышечного тонуса, тогда как при других частотах (ниже и выше 25 имп./с) этого не наблюдается.
Таким образом, показано, что матрица долгосрочной памяти, лежащая в основе АСФС-1, имеет не только интрацеребральный, но и экстрацеребральный селективный вход. Следовательно, АСФС-1, полученные интрацеребральный путем, могут быть активированы экстрацеребральным частотным раздражителем. А это значит, что после извлечения электрод
Источник: Наталья Петровна Бехтерева, «Здоровый и больной мозг человека» 2010
А так же в разделе «Воздействия на устойчивое патологическое состояние »
- Введение
- Глава первая Современные принципы и возможности изучения мозга человека
- Глава вторая Некоторые общие принципы организации мозга человека
- Артифициальные стабильные функциональные связи — новый феномен долговременной памяти
- О гибких и жестких звеньях мозговых систем обеспечения психической деятельности
- Глава третья Общие механизмы мозга и болезнь
- Устойчивое патологическое состояние
- Защитные механизмы мозга
- Глава четвертая Нейрофизиология эмоций [3 - В данной главе использованы материалы совместных работ и публикаций с В. М. Смирновым и Д. К. Камбаровой.]
- Глава пятая Нейрофизиология мышления
- Импульсная активность нейронных популяций при мыслительной деятельности
- Глава шестая Нейрофизиология памяти человека и общие механизмы его мозга
- Глава седьмая Ближайшие перспективы в физиологии мозга человека на основе ее сегодняшних возможностей
- Литература
- О мозге человека. XX век и его последняя декада в науке о мозге человека
- Некоторые положения в развитии проблемы. Факты и концепции
- Перспективы развития проблемы (возможен ли третий прорыв?)
- Жорес Иванович Алферов (вступительное слово)