ХРОНИЧЕСКАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ КАК ФАКТОР СЕРДЕЧНО-СОСУДИСТОГО РИСКА
Лишь недавно было установлено, что даже в начальной стадии ХПН является значительным фактором сердечно-сосудистого риска [1]. Поэтому, по заключению экспертов, оценку состояния почек необходимо включать в обследование кардиологических больных [2].
Оценка функции почек исходно основывается на двух параметрах - скорости клубочковой фильтрации (СКФ) и экскреции альбумина с мочой (или неселективной протеинурии в далеко зашедшей стадии ХПН)
При клинической оценке СКФ следует принимать во внимание, что на ранних этапах ХПН значительное снижение СКФ может сочетаться с нормальной концентрацией креатинина сыворотки крови, поскольку последняя зависит и от непочечных факторов, в частности от мышечной массы. Это нередко является причиной недо-оценки тяжести ХПН у пожилых и истощенных больных.
В связи с этим был предложен прием более точного расчета СКФ (вычисление расчетной СКФ - СКФрасч) путем стандартизации определения креатинина сыворотки крови (кливлендский клинический протокол) и использования алгоритмической поправки для возраста, пола и этнической принадлежности:
СКФрасч = 175 х (стандартизированная концентрация креатинина сыворотки крови, мг/дл)-1,154 х
возраст (годы)-0,203,
для женщин результат дополнительно умножают на 0,742 [3].
При значениях СКФрасч gt;60 мл/мин/1,73 м получаемый результат неточен, в связи с чем в ответе из лаборатории ограничиваются только указанием данного порогового уровня, т.е gt;60 мл/мин/1,73 м2.
В то же время, судя по результатам обследования больших когорт больных, даже небольшое снижение СКФрасч в пределах, близких к 60 мл/мин/1,73 м2, сочетается с ростом сердечнососудистого риска [4]. Одним их оснований для широкого использования СКФ для выявления ранних стадий поражений почек является то, что уменьшение числа здоровых нефронов сопровождается развитием в остальных компенсаторной гиперфильтрации. При этом сохраняющаяся в нормальных пределах суммарная СКФ маскирует объем повреждения почки. Следует иметь виду, что при нормальных и почти нормальных показателях СКФ использование для оценки почечной функции цистатина С обеспечивает более точные результаты, чем определение СКФрасч. Однако этот метод является дорогостоящим и еще не нашел применения в повседневной практике.
С недавних пор используется следующая градация тяжести ХПН - от ХПН-1 до ХПН-5 (рис. 15б.1).
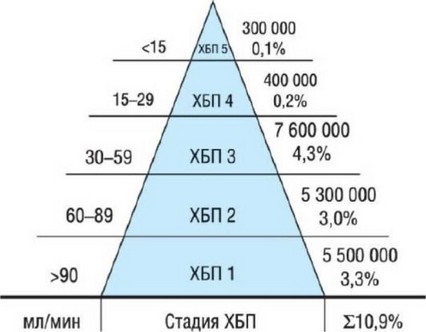
Рис. 15б.1. Стадии ХПН и их частота в общей популяции. Изменено (с разрешения): K/DOQI clinical practice guidelines for chronic kidney disease: evaluation, classification, and stratification // Am. J. Kidney Dis. - 2002. - Vol. 39. - Suppl. 1. - P. 1-266.
Наряду с СКФ, экскреция альбумина с мочой считается значимым независимым предиктором сердечно-сосу-дис-того риска, возрастающего пропорционально уве-личению концентрации альбумина в моче. Исторически принято различать нормоальбуминурию и микроальбуминурию, под которой понимают экскрецию 30-300 мг альбумина в сутки. Однако и при нормоальбуминурии установлен неуклонный рост сердечно-сосудистого риска. Наиболее удобно и правильно исследовать альбумин в утренней порции мочи без определения соотношения альбумин/креатинин.
Важно отметить, что как СКФ, так и альбуминурия - независимые предикторы сердечнососудистого риска [5]. В отсутствии альбуминурии сердечно-сосудистый риск при сниженной функции почки существенно ниже, чем в случае сочетания низкой СКФ и альбуминурии (рис. 15б.2)
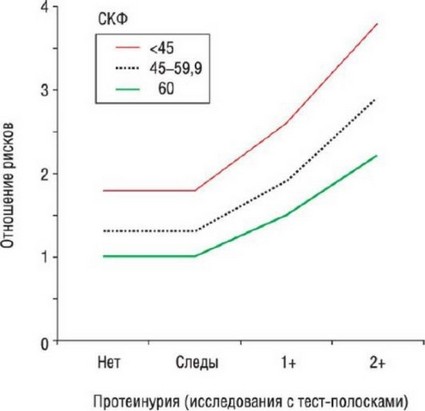
Рис. 156.2. Смертность с учетом протеинурии и функции почек. Изменено (с разрешения): Tonelli M., Jose P., Curhan G. et al. Proteinuria, impaired kidney function, and adverse outcomes in people with coronary disease: analysis of a previously conducted randomised trial // BMJ. - 2006. - Vol. 332. - P. 1426.
Вклад нарушения функции почек в сердечно-сосудистый риск отмечается не только у больных с первичной патологией почек, но он столь же выражен и у больных с первичной кардиальной патологией, особенно у пациентов с ОКС. Как показано на рис. 15б.3, у больных с ОКС спектр осложнений существенно изменяется по мере увеличения тяжести ХПН [6]. СКФ - также значимый предиктор риска у больных с ХСН.
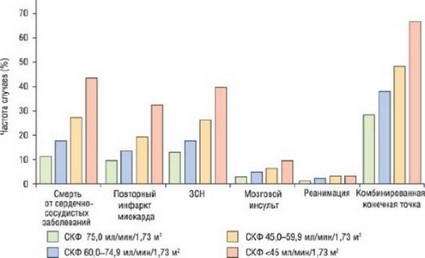
Рис. 15б.3. Вклад ХПН в частоту и характер различных ССЗ у больных с ИМ. Изменено (с разрешения): Anavekar N.S., McMurray J.J., Velazquez E.J. et al. Relation between renal dysfunction and cardiovascular outcomes after myocardial infarction // N. Engl. J. Med. - 2004. - Vol. 351. -P. 1285-1295.
Одним из важных моментов в обследовании больных с ХПН является оценка уровня АД. При решении этой, казалось бы, простой проблемы у больных с патологией почек имеются свои трудности (табл. 15б.1). "Офисное" измерение Ад имеет свои известные недостатки. Согласно многочисленным исследованиям, более точные результаты обеспечивает самоконтроль АД. Больным с патологией почек, особенно страдающим сахарным диабетом, осложненным нефропатией, на ранних стадиях ХПН свойственно отсутствие ночного снижения АД ("nondipping'), в связи с чем наиболее адекватным считают амбулаторное мониторирование АД.
Таблица 15б.1. Артериальное давление при хронической почечной недостаточности
Измерение АД медицинским персоналом: есть риск ложных результатов из-за гипертензии "белого халата" и маскированной гипертензии
Измерение АД дома: самостоятельное измерение АД пациентом имеет преимущество перед "офисным" измерением АД
Амбулаторное мониторирование АД полезно из-за частого повышения АД в ночное время при ХПН
Систолическое АД обладает наибольшей прогностической ценностью в отношении сердечнососудистых явлений
Пульсовое давление: обладает дополнительной прогностической ценностью
Диастолическое АД: уровень lt;70 мм рт.ст. - предиктор более высокого риска смерти у больных с ИБС
Повышение жесткости сосудистой стенки - основное следствие нарушения функции почки. При этом меняется сосудистый импеданс и увеличивается вариабельность показателей АД. У больных с патологией почек центральное АД (в аорте) обычно значительно выше, чем в плечевых артериях, что усложняет оценку целевых уровней АД на фоне терапии. Поскольку перфузия венечных артерий происходит только во время диастолы, представляется рациональным не опускать уровень диастолического АД ниже 70 мм рт.ст., [7] по крайней мере, у больных с явной ИБС. Согласно современным рекомендациям, с целью уменьшения прогрессирования ХПН для больных с диабетической и недиабетической ХПН целевым уровнем АД считается 130/80 мм рт.ст.
или ниже, если протеинурия превышает 1 г/сут [8]. Блокада РААС снижает степень протеинурии независимо от уровня АД [8]. Так как уменьшение альбуминурии существенно коррелирует с изменением частоты сердечно-сосудистых событий [9], следует стремиться к усилению блокады РААС для снижения протеинурии хотя бы lt;1 г/сут. Для этого, если нужно, показано назначение иАПФ в дозах, превышающих обычно используемые для контроля АД.
Оценка функции почек исходно основывается на двух параметрах - скорости клубочковой фильтрации (СКФ) и экскреции альбумина с мочой (или неселективной протеинурии в далеко зашедшей стадии ХПН)
При клинической оценке СКФ следует принимать во внимание, что на ранних этапах ХПН значительное снижение СКФ может сочетаться с нормальной концентрацией креатинина сыворотки крови, поскольку последняя зависит и от непочечных факторов, в частности от мышечной массы. Это нередко является причиной недо-оценки тяжести ХПН у пожилых и истощенных больных.
В связи с этим был предложен прием более точного расчета СКФ (вычисление расчетной СКФ - СКФрасч) путем стандартизации определения креатинина сыворотки крови (кливлендский клинический протокол) и использования алгоритмической поправки для возраста, пола и этнической принадлежности:
СКФрасч = 175 х (стандартизированная концентрация креатинина сыворотки крови, мг/дл)-1,154 х
возраст (годы)-0,203,
для женщин результат дополнительно умножают на 0,742 [3].
При значениях СКФрасч gt;60 мл/мин/1,73 м получаемый результат неточен, в связи с чем в ответе из лаборатории ограничиваются только указанием данного порогового уровня, т.е gt;60 мл/мин/1,73 м2.
В то же время, судя по результатам обследования больших когорт больных, даже небольшое снижение СКФрасч в пределах, близких к 60 мл/мин/1,73 м2, сочетается с ростом сердечнососудистого риска [4]. Одним их оснований для широкого использования СКФ для выявления ранних стадий поражений почек является то, что уменьшение числа здоровых нефронов сопровождается развитием в остальных компенсаторной гиперфильтрации. При этом сохраняющаяся в нормальных пределах суммарная СКФ маскирует объем повреждения почки. Следует иметь виду, что при нормальных и почти нормальных показателях СКФ использование для оценки почечной функции цистатина С обеспечивает более точные результаты, чем определение СКФрасч. Однако этот метод является дорогостоящим и еще не нашел применения в повседневной практике.
С недавних пор используется следующая градация тяжести ХПН - от ХПН-1 до ХПН-5 (рис. 15б.1).

Рис. 15б.1. Стадии ХПН и их частота в общей популяции. Изменено (с разрешения): K/DOQI clinical practice guidelines for chronic kidney disease: evaluation, classification, and stratification // Am. J. Kidney Dis. - 2002. - Vol. 39. - Suppl. 1. - P. 1-266.
Наряду с СКФ, экскреция альбумина с мочой считается значимым независимым предиктором сердечно-сосу-дис-того риска, возрастающего пропорционально уве-личению концентрации альбумина в моче. Исторически принято различать нормоальбуминурию и микроальбуминурию, под которой понимают экскрецию 30-300 мг альбумина в сутки. Однако и при нормоальбуминурии установлен неуклонный рост сердечно-сосудистого риска. Наиболее удобно и правильно исследовать альбумин в утренней порции мочи без определения соотношения альбумин/креатинин.
Важно отметить, что как СКФ, так и альбуминурия - независимые предикторы сердечнососудистого риска [5]. В отсутствии альбуминурии сердечно-сосудистый риск при сниженной функции почки существенно ниже, чем в случае сочетания низкой СКФ и альбуминурии (рис. 15б.2)

Рис. 156.2. Смертность с учетом протеинурии и функции почек. Изменено (с разрешения): Tonelli M., Jose P., Curhan G. et al. Proteinuria, impaired kidney function, and adverse outcomes in people with coronary disease: analysis of a previously conducted randomised trial // BMJ. - 2006. - Vol. 332. - P. 1426.
Вклад нарушения функции почек в сердечно-сосудистый риск отмечается не только у больных с первичной патологией почек, но он столь же выражен и у больных с первичной кардиальной патологией, особенно у пациентов с ОКС. Как показано на рис. 15б.3, у больных с ОКС спектр осложнений существенно изменяется по мере увеличения тяжести ХПН [6]. СКФ - также значимый предиктор риска у больных с ХСН.

Рис. 15б.3. Вклад ХПН в частоту и характер различных ССЗ у больных с ИМ. Изменено (с разрешения): Anavekar N.S., McMurray J.J., Velazquez E.J. et al. Relation between renal dysfunction and cardiovascular outcomes after myocardial infarction // N. Engl. J. Med. - 2004. - Vol. 351. -P. 1285-1295.
Одним из важных моментов в обследовании больных с ХПН является оценка уровня АД. При решении этой, казалось бы, простой проблемы у больных с патологией почек имеются свои трудности (табл. 15б.1). "Офисное" измерение Ад имеет свои известные недостатки. Согласно многочисленным исследованиям, более точные результаты обеспечивает самоконтроль АД. Больным с патологией почек, особенно страдающим сахарным диабетом, осложненным нефропатией, на ранних стадиях ХПН свойственно отсутствие ночного снижения АД ("nondipping'), в связи с чем наиболее адекватным считают амбулаторное мониторирование АД.
Таблица 15б.1. Артериальное давление при хронической почечной недостаточности
Измерение АД медицинским персоналом: есть риск ложных результатов из-за гипертензии "белого халата" и маскированной гипертензии
Измерение АД дома: самостоятельное измерение АД пациентом имеет преимущество перед "офисным" измерением АД
Амбулаторное мониторирование АД полезно из-за частого повышения АД в ночное время при ХПН
Систолическое АД обладает наибольшей прогностической ценностью в отношении сердечнососудистых явлений
Пульсовое давление: обладает дополнительной прогностической ценностью
Диастолическое АД: уровень lt;70 мм рт.ст. - предиктор более высокого риска смерти у больных с ИБС
Повышение жесткости сосудистой стенки - основное следствие нарушения функции почки. При этом меняется сосудистый импеданс и увеличивается вариабельность показателей АД. У больных с патологией почек центральное АД (в аорте) обычно значительно выше, чем в плечевых артериях, что усложняет оценку целевых уровней АД на фоне терапии. Поскольку перфузия венечных артерий происходит только во время диастолы, представляется рациональным не опускать уровень диастолического АД ниже 70 мм рт.ст., [7] по крайней мере, у больных с явной ИБС. Согласно современным рекомендациям, с целью уменьшения прогрессирования ХПН для больных с диабетической и недиабетической ХПН целевым уровнем АД считается 130/80 мм рт.ст.
или ниже, если протеинурия превышает 1 г/сут [8]. Блокада РААС снижает степень протеинурии независимо от уровня АД [8]. Так как уменьшение альбуминурии существенно коррелирует с изменением частоты сердечно-сосудистых событий [9], следует стремиться к усилению блокады РААС для снижения протеинурии хотя бы lt;1 г/сут. Для этого, если нужно, показано назначение иАПФ в дозах, превышающих обычно используемые для контроля АД.
Источник: Кэмм А. Джон, Люшер Томас Ф., Серруис П.В., «Болезни сердца и сосудов.Часть 3 (Главы 11-15)» 2011