ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ ПОЗВОНОЧНИКА
К группе ОА по отечественной классификации относятся и дегенеративно-дистрофические заболевания позвоночника - остеохондроз, спондилез и спондилоартроз, имеющие сходные с ОА этиологию и патогенез.
Остеохондроз (ОХ) — дегенеративный процесс в межпозвоночном диске, при котором поражение начинается в пульпозном ядре. Спондилез сопровождается вовлечением в процесс тел смежных позвонков, спондилоартроз — поражением межпозвоночных суставов.
Клиническими проявлениями остеохондроза в зависимости от локализации процесса являются статические, неврологические, вегетативные расстройства.
Эти синдромы часто сочетаются с соответствующей рентгенологической картиной, хотя параллелизма между ними нет.
При ОХ шейного отдела позвоночника дегенеративные изменения в диске чаще встречаются в наиболее подвижных нижнешейных отделах позвоночника - С5-С6-С7.
Клиническая картина ОХ шейного отдела позвоночника зависит, главным образом, от костных изменений и в меньшей степени от грыж межпозвоночных дисков.
Выделяют 3 основных синдрома при ОХ шейного отдела позвоночника — корешковый (нейродистрофический), спинальный и вегетативно-дистрофический (вегетативный).
Обычно у одного и того же больного в процессе заболевания наблюдаются несколько синдромов, возникающих одновременно или последовательно.
Ведущим и постоянным проявлением корешковой компрессии является болевой синдром. Боли обычно острые, режущие, сопровождаются ощущением прохождения электрического тока. Распространяются они обычно сверху вниз от надплечья к области плеча, предплечья, кисти, затем IV—V пальцев, усиливаются при минимальной нагрузке на руку, при кашле, чихании, при наклоне головы в здоровую сторону и сопровождаются гиперестезией или парестезией в дистальных отделах кисти, пальцев в отличие от проксимальных отделов рук. Чувствительные и двигательные расстройства, а также изменения рефлексов наблюдаются реже. Иногда присоединяются двигательные расстройства, сопровождающиеся слабостью, гипотрофией или гипотонией. Гипорефлексия чаще выявляется с одной, реже с двух сторон.
Спинальные синдромы относительно редки по сравнению с другими синдромами, вызванными ОХ шейного отдела позвоночника, но протекают более тяжело и во многом напоминают боковой амиотрофический склероз, сирингомиелию или боли при компрессии экстрамедуллярной опухолью.
Вегетативно-дистрофические синдромы встречаются наиболее часто, с ними связаны 75 % клинических форм ОХ шейного отдела позвоночника. Эти расстройства обычно локализуются в зоне шейной вегетативной иннервации (верхняя половина туловища, руки, голова — «квадратный синдром»). До установления этиологического фактора эти синдромы часто ошибочно диагностируются как периартрит, полиартрит, плексит, миалгия, невралгия и др.
Причина шейно-плечевых болей в этих случаях связана с поражением вегетативных, а не соматических нервных волокон, т. е. чаще это симпаталгии, а не ра-
дикулалгии. При этом боли по своему характеру отличаются от корешковых, поскольку отсутствует четкая зона их зарождения, а иррадиация не соответствует ходу периферического нерва или сосуда. Особая болезненность определяется при надавливании в местах прикрепления сухожилий, фасций и связок. Эти участки с повышенной рабочей нагрузкой особенно богаты вегетативными рецепторами. Болезненность в области суставных концов концентрируется в периарти- кулярной области. Характерными являются довольно стойкие контрактуры и тугоподвижность при умеренно выраженном болевом синдроме, что связано с фиброзом периартикулярных тканей («замороженный» плечевой сустав). Зоны нарушения чувствительности у таких больных обычно нечеткие (по типу «полу- куртки» и др.). Сосудистые расстройства, сочетаясь с трофическими, выражаются в похолодании, цианозе и отечности тканей, гипертрихозе, нарушении потоотделения, остеопорозе или отложении солей. В отличие от больных миозитом и полиартритом, температура тела и СОЭ у пациентов с ОХ остаются в пределах нормы.
Наиболее характерными вегетативно-дистрофическими синдромами ОХ шейного отдела позвоночника являются цервикальная дискалгия, синдром передней лестничной мышцы, черепно-мозговые и висцеральные нарушения.
Цервикальная дискалгия нередко является первым симптомом ОХ шейного отдела позвоночника и проявляется постоянными или приступообразными болями в области шеи (шейными прострелами). Боли довольно интенсивные, глубокие, начинаются в основном после сна и усиливаются при повороте головы. При объективном исследовании определяется напряженность и тугоподвижность шейных мышц. Иногда движения сопровождаются хрустом. Подобно тому, как люмбаго предшествует ишиасу, цервикальная дискалгия предшествует брахиалгии. Отмечается сглаженность шейного лордоза, ограничение боковых наклонов, вынужденное положение головы, иногда с наклоном ее в сторону пораженного диска, напряжение шейной мускулатуры на стороне поражения, плечо на стороне поражения приподнято.
Причинами цервикальных дискалгий являются раздражение рецепторов пораженного диска или дегенеративные изменения тканей позвоночника. У многих больных цервикальная дискалгия предшествует корешковому синдрому или сочетается с ним.
Для синдрома передней лестничной мышцы характерны боли, распространяющиеся по типу брахиалгии по внутренней поверхности плеча, предплечья и кисти до IV—V пальцев. Иногда боли иррадиируют в грудную клетку, симулируя стенокардию. Характерно напряжение шейных мышц, особенно передней лестничной мышцы. Сосудистые расстройства, связанные с нарушением вазомоторной симпатической иннервации (а не со сдавлением артерии), выражаются в похолодании конечности, цианозе, онемении, отечности, а иногда в исчезновении пульса при подъеме руки и наклоне головы в ту же сторону (проба Эдсона).
Плечелопаточный синдром (плечелопаточный периартрит) характеризуется отраженными болями, распространяющимися от шейного отдела позвоночника к верхнему плечевому поясу или на всю руку (брахиалгия), не связанными с корешковым синдромом и сопровождающимися ограничением подвижности конечности. Боли в области плечевого сустава обычно ноющие, реже — острые, беспокоят чаще ночью и иррадиируют в руку или область шеи. В отли
чие от артрита при плечелопаточном синдроме затруднено только отведение из-за возникновения болей. Сгибание и разгибание до 45° не вызывает болей. Со временем нарастают атрофия мышц и «сморщивание» суставной сумки («замороженное плечо»). Активный подъем руки выше горизонтального уровня ведет к усилению болей. Плечелопаточному периартриту нередко сопутствуют корешковые и дискалгические синдромы.
Черепно-мозговые нарушения (синдром позвоночной артерии — синдром Барре — Льеу, впервые описанный в 1925 г.). Синдром позвоночной артерии, точнее, синдром симпатического сплетения позвоночной артерии, может возникать не только после травмы, но и вследствие ОХ шейного отдела позвоночника. Кроме раздражения симпатического сплетения, стеноз и окклюзия артерии ведут к нарушению кровообращения в мозжечковых, стволовых и затылочных отделах головного мозга, что проявляется клиникой вертебробазиляр- ной недостаточности.
Клинические проявления синдрома довольно разнообразны. Наиболее постоянными являются головные боли (цефалгия) и кохлеавестибулярные нарушения в виде головокружения, тошноты, рвоты, паракузии и звона в ушах, часто синхронного с пульсом. В отличие от болезни Меньера при синдроме позвоночной артерии отсутствуют нистагм и синдром Ромберга.
Наиболее простую пробу для выявления вегетативно-сосудистых изменений предложил Н. И. Боголепов. Суть ее заключается в том, что выявляются различия в цвете вытянутых вперед рук, из которых одна была до этого опущена, а другая поднята кверху. В норме окраска обеих рук выравнивается через полминуты, при положительной пробе изменения в окраске сохраняются длительно.
Клиническая картина ОХ грудного отдела позвоночника чрезвычайно разнообразна, но ни один из симптомов не является строго специфичным. В основном все они зависят от локализации процесса и степени его выраженности.
Основным симптомом является боль. Характерно, что боль с самого начала локализуется в позвоночнике и лишь со временем иррадиирует в другие области. Однако боли новой локализации иногда бывают настолько сильными, что на них фиксируется основное внимание больного и врача. Иррадиация болей и вегетативные расстройства протекают по типу корешковых нарушений либо компрессионных или ишемических миелопатий.
Боли в грудном отделе позвоночника (основной симптом) отмечаются практически у всех больных. Они усиливаются после физических нагрузок или долгого пребывания в одном положении, сотрясении или кашле. Характерной является межлопаточная симпаталгия (дорсалгия), проявляющаяся жгучими, ноющими или тупыми болями в области лопатки или межлопаточного пространства, чаще беспокоящими ночью в связи с исчезновением во сне рефлекторного напряжения мышц и связочного аппарата, что приводит к увеличению нагрузки на позвоночник. Некоторые авторы считают межлопаточную дорсалгию значимым клиническим признаком ОХ грудного отдела позвоночника. У больных ОХ грудного отдела позвоночника часто отмечается болезненность при перкуссии остистых отростков, усиление болей при осевой нагрузке, ограничение подвижности позвоночника (в основном разгибания), но редко обнаруживается дефанс паравертебральных мышц.
У данной категории больных более часто, чем при ОХ шейного и поясничного отделов позвоночника, выявляются нарушения чувствительности в виде гипе- стезии, реже — гиперестезии. Парестезии отмечаются у них при сочетании ОХ
грудного и шейного отделов позвоночника. При ОХ грудного отдела позвоночника выявляются изменения коленного и ахиллова сухожильных рефлексов, а также в связи со спазмом сосудов на фоне болевого синдрома формируются такие изменения на нижних конечностях, как шелушение кожи, ломкость ногтей, зябкость, снижение кожной температуры. Реже встречается торакальная миело- патия, обусловленная задними грыжами дисков, или радикуломиелопатия при одновременном сдавлении корешков, проявляющаяся болевыми, двигательными, чувствительными и тазовыми нарушениями.
Висцеральные синдромы:
- Кардиальный, или псевдоангинозный, синдром обычно характеризуется болями в области сердца, возникающими одновременно с болями в позвоночнике, иногда после поднятия тяжести (прострел), при неудобном положении тела, усиливающимися при кашле, чихании и при резких движениях. Боль может быть давящей, сжимающей, опоясывающей, локализоваться загрудинно и в области сердца, иррадиировать в левый плечевой пояс, сопровождаться сердцебиением и головными болями. Она не снимается нитроглицерином и валидолом, хотя ее интенсивность может уменьшаться через 15—20 мин после приема препаратов, нередко держится в течение нескольких суток, а после приступа остается болезненность в левой руке и II—V межреберьях. Боль может усиливаться или возникать вновь при надавливании на остистые отростки Т2 —Т7. Если боли начинаются с прострела, появляется ощущение скованности всей грудной клетки, дыхание при этом становится учащенным и поверхностным. На ЭКГ изменений не обнаруживается.
- Абдоминальный синдром развивается при ОХ нижнегрудной локализации и проявляется болями в эпигастральной области, правом подреберье, мучительной изжогой и запорами. Болевой синдром иногда бывает настолько выражен, что пациенты могут быть прооперированы по поводу острого живота. Боли в области пупка и спины («солярный гвоздь») обычно связаны с раздражением солнечного сплетения. При абдоминальном синдроме возможно развитие почечной колики, дизурических расстройств, снижение половой функции.
Следует отметить, что нередко в клинической практике встречается гипердиагностика ОХ грудного отдела позвоночника у больных с патологией органов грудной и брюшной полостей, у которых в возрасте 40—50 лет встречаются изменения позвоночника по типу спондилеза.
Клинические проявления ОХ поясничного отдела позвоночника.
- Болевой синдром может быть только в пояснично-крестцовой области (люмбалгия), с иррадиацией в ногу (люмбоиишалгия) или только в ноге (ишиал- гия). Боли начинаются в пояснично-крестцовом отделе, но со временем, примерно через 1—3 года начинают иррадиировать в ногу, чаще в одну. Боли обычно разлитые, тупые или ноющие, усиливаются при резких движениях, при длительном пребывании в одном положении, но уменьшаются в положении лежа.
Корешковые (иррадиирующие) боли имеют преимущественно колющий характер, длительно могут локализоваться только в ягодичной области или на уровне крестцово-подвздошного сочленения, реже сразу возникают в области бедра, голени и стопы. В большинстве случаев эти боли односторонние, усиливающиеся при кашле, чихании и особенно при тряске. В ряде случаев они уменьшаются в положениях лежа на спине, согнувшись на здоровом боку, на четвереньках, с подушкой под животом и др.
У половины пациентов заболевание начинается поясничным прострелом (люмбаго или «острый диск»), который возникает внезапно при попытке поднять тяжесть, в момент резкого наклона или разгибания туловища и продолжается в течение нескольких суток. Боли настолько сильны, что больные не могут пошевелиться. Мышцы спины резко напряжены. При дискографии всегда имеется разрыв задних отделов фиброзного кольца, а нередко и грыжевые выпячивания.
- Нарушение чувствительности наблюдается у половины больных. Более характерно снижение болевой и тактильной чувствительности (гипестезия), часто в сочетании с парестезиями.
- Симптомы натяжения.
Симптом Ласега — появление боли при поднятии выпрямленной ноги. Если в этот момент согнуть ногу в колене, боли исчезают. Выраженный симптом Ласега (возникает при подъеме ноги до 30—40°) связан с поражением диска.
Симптом Бехтерева (перекрестный симптом Ласега) — возникновение болей на стороне поражения при подъеме здоровой ноги. Причина этого симптома в дополнительном смещении раздраженного корешка.
Симптом Брагарда — боли усиливаются, если при положительном симптоме Ласега сделать дополнительное тыльное сгибание стопы (нажать на подушечки пальцев стопы).
Симптом Нери — появление люмбоишиалгических болей при сгибании головы.
Симптом Дежерина — появление или усиление болей в поясничной области при кашле, чихании, любом физическом напряжении (связано с повышением ликворного давления).
Симптом Вассермана (при поражении бедренного нерва) — появление болей при разгибании ноги в тазобедренном суставе (больной лежит на животе).
Симптом Мацкевига — боли появляются при сгибании ноги в коленном суставе (больной лежит на животе).
- Атрофии и парезы мышц наблюдаются у половины больных. Атрофия более заметна на голени, менее выражена на ягодицах и бедрах.
- Нарушение сухожильных рефлексов — коленного, ахиллова.
- Вегетативные нарушения — характерны жгучие, колющие, зудящие боли, усиливающиеся в связи с изменениями погоды, охлаждением, часто носят симпат- алгический характер. Трофические расстройства — цианоз, нарушение потоотделения, сухость и шелушение кожи. Вазомоторные нарушения — зябкость ног, понижение температуры кожи, сосудистые спазмы, редко — исчезновение пульса.
- Статические нарушения — сглаженность или полное отсутствие поясничного лордоза (симптом плоской спины) вплоть до поясничного кифоза — приспособительная реакция, приводящая к уменьшению объема заднего грыжевого выпячивания диска, что ведет к ослаблению давления на корешок.
Ишиалгигеский сколиоз (сколиоз пояснигного отдела позвоногника) — рефлекторная реакция организма, направленная на уменьшение болей.
Огранигение подвижности позвоногника — вынужденное положение туловища, при котором тяжесть переносится на здоровую ногу.
Огранигено сгибание в позвоногнике (больной при сгибании туловища может коснуться пальцами только колен или голеней и т. д.). Проба важна в динамике.
Огранигено разгибание и боковые движения. Ротация обычно не нарушена.
Боли возникают при перкуссии остистых отростков LIV, Lv„ S, и в паравертеб- ральных пространствах (точки Валле) (обычно на больной стороне).
В диагностике ОХ позвоночника важное значение имеет рентгенологическое исследование. Рентгенограммы шейного отдела позвоночника выполняют в двух взаимно перпендикулярных проекциях — прямой и боковой, а при необходимости — в двух косых проекциях.
К рентгенологигеским признакам ОХ позвоногника относятся:
- уменьшение высоты диска;
- субхондральный склероз;
- краевые остеофиты на передних и задних поверхностях тел позвонков;
- деформация унковертебральных отростков, суставных отростков;
- подвывихи тел позвонков;
- изменение статики позвоночника;
- обызвествление выпавшего пульпозного ядра диска.
На рис. 9.7—9.10 представлены рентгенограммы больных ОХ различных отделов позвоночника.
При рентгенологическом исследовании шейного отдела позвоночника, помимо обычных признаков ОХ, у многих больных определяется симптом сужения межпозвоночного отверстия, особенно в полубоковых проекциях.
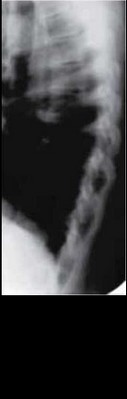 Диагностика спинальных симптомов при ОХ шейного отдела позвоночника нередко вызывает большие затруднения, поскольку на рентгенограммах обнаруживаются обычные изменения, характерные для ОХ, однако чаще, чем у больных с другими синдромами, выявляются задние экзостозы и уменьшенный диаметр позвоночного канала. В диагностике помогает контрастное исследование, а также компьютерная и магнитно-ядерная томография позвоночника.
Диагностика спинальных симптомов при ОХ шейного отдела позвоночника нередко вызывает большие затруднения, поскольку на рентгенограммах обнаруживаются обычные изменения, характерные для ОХ, однако чаще, чем у больных с другими синдромами, выявляются задние экзостозы и уменьшенный диаметр позвоночного канала. В диагностике помогает контрастное исследование, а также компьютерная и магнитно-ядерная томография позвоночника.
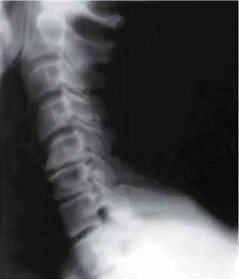
Рис. 9.7. На рентгенограмме шейного отдела позвоночника в боковой проекции определяется снижение высоты дисков С5—С6. Субхондральный склероз тел позвонков С5, Q, С7 и остеофиты по краям тел С5, Q, выраженные по передней и задней поверхности. Артроз межпозвонковых суставов
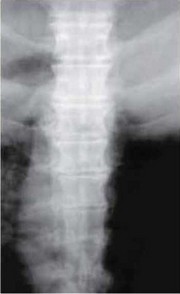
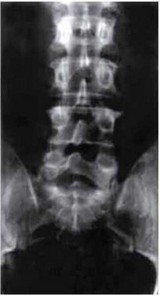 Рис. 9.9. Рентгенограмма грудного отдела по- Рис. 9.10. Рентгенограмма поясничного отде- звоночника в прямой проекции. Определяет- ла позвоночника в прямой проекции. Опреде- ся снижение высоты дисков. Субхондральный ляется субхондральный склероз тел позвон- склероз тел позвонков, краевые остеофиты, ков. краевые остеофиты, наиболее выражен- наиболее выраженные в Th7—Th8 ные в L3-L4
Рис. 9.9. Рентгенограмма грудного отдела по- Рис. 9.10. Рентгенограмма поясничного отде- звоночника в прямой проекции. Определяет- ла позвоночника в прямой проекции. Опреде- ся снижение высоты дисков. Субхондральный ляется субхондральный склероз тел позвон- склероз тел позвонков, краевые остеофиты, ков. краевые остеофиты, наиболее выражен- наиболее выраженные в Th7—Th8 ные в L3-L4
Для диагностики сосудистых (вегетативных) нарушений важную роль играют электроэнцефалография, реографическое и допплерографическое исследования.
Задние и заднебоковые грыжи шейных дисков встречаются крайне редко и могут быть обнаружены только специальными (контрастными) исследованиями. Типичные грыжи Шморля, проникающие в тело позвонка, в шейном отделе выявляются у 2 % больных.
Большинство рентгенологических признаков ОХ шейного отдела позвоночника сочетаются. Часто встречаются уменьшение высоты диска, склероз замыка- тельных пластинок, статические изменения, остеофиты, унковертебральный артроз. Поражение чаще всего охватывает два смежных сегмента.
При рентгенологическом исследовании грудного отдела позвоночника из-за проекционных искажений, связанных с наличием ребер и физиологического кифоза, спондилограммы в прямой и боковой проекциях снимают во время вдоха, раздельно для верхнего и средненижнего грудного отдела позвоночника. У большинства больных с ОХ грудного отдела позвоночника можно обнаружить рентгенологические признаки, связанные с дегенерацией диска или с изменениями в самих позвонках.
Наиболее часто встречаются: уменьшение высоты диска, склероз замыкатель- ных пластинок, передние и боковые остеофиты. Реже встречаются сколиоз, хрящевые вдавления в тела позвонков, обызвествления дисков, увеличение физиологического кифоза. При ОХ грудного отдела позвоночника эти изменения захватывают большее количество сегментов. Незначительные статические изменения в грудном отделе позвоночника, по-видимому, обусловлены его ма
лой подвижностью. Грыжи Шморля, встречающиеся примерно у половины больных, лучше выявляются при томографическом исследовании.
Для рентгенодиагностики ОХ поясничного отдела позвоночника производят рентгенограммы в прямой и боковой проекциях. Межпозвоночные щели наиболее отчетливо обнаруживаются в средней части поясничного отдела. В верхней и нижней частях поясничного отдела они перекрываются краями тел позвонков.
Рентгенологические симптомы ОХ поясничного отдела позвоночника можно разделить на 2 группы: нарушение статики позвоночника (выпрямление лордоза, сколиоз, нестабильность) и локальные симптомы. У части больных (15 %) может быть нормальная спондилограмма в отличие от больных с ОХ шейного отдела позвоночника.
Наиболее часто встречается выпрямление поясничного лордоза, нередко сопровождаемое и клинически определяемое сглаженностью поясничного лордоза.
У некоторых больных (20 %) может быть поясничный кифоз. У 70 % больных выявляется поясничный сколиоз, причем у половины из них — резко выраженный. Клинически сколиоз обнаруживается еще чаще, поскольку рентгенограммы поясничного отдела позвоночника делают в лежачем положении, при котором статические нарушения уменьшаются.
Статические нарушения часто сочетаются с сужением межпозвоночной щели. Даже максимальное сужение не ведет к костному анкилозированию. Триада Бара (сколиоз, исчезновение лордоза и снижение высоты диска) является достоверным признаком грыжи диска. Оценка сужения L5—Sj затруднена, так как в норме оно уже соседнего. Сужение имеет значение, когда одновременно существуют склероз замыкательных пластинок или смещение тела L5. Часто наблюдается склероз замыкательных пластинок, обычно на двух уровнях, либо захватывание отдельных участков тел позвонка.
Из-за патологической подвижности разрушенного диска при ОХ поясничного отдела позвоночника остеофиты обычно не срастаются, не наблюдается характерного для спондилеза костного блока тел позвонков в виде слившихся мостиков, скоб. Передние остеофиты встречаются значительно чаще.
Грыжи Шморля при рентгенологическом исследовании обнаруживаются нечасто, так как их можно определить только тогда, когда внедрившееся в губчатое вещество позвонка выпячивание окружается склеротической зоной. Чаще грыжи располагаются в разных отделах позвоночника.
Обызвествление диска — единственный прямой симптом его дегенерации, встречается чрезвычайно редко. При обызвествлении только центральной части диска симптомов ОХ обычно не бывает.
Характерный признак ОХ — смещение тела смежного позвонка при отсутствии дефекта дужек (дегенеративный псевдоспондилолистез). Встречается такое смещение нечасто, чаще смещение заднее.
При сочетании рентгенологических признаков остеохондроза и спондилеза и наличии соответствующей клиники целесообразно ставить диагноз остеохондроза, который должен включать следующие данные:
- локализацию очагов поражения с обозначением отдела позвоночника (шейный, грудной, поясничный) и пораженных сегментов (например, С5—С6);
- отображение основного клинического синдрома (корешковый, дискалги- ческий, висцеральный и др.);
- клиническую фазу заболевания (обострение, ремиссия);
- дополнительные клинико-рентгенологические данные (грыжа диска, спондилолистез, спондилоартроз и др.).
Примеры формулировки диагнозов:
- Первичный моноартроз левого тазобедренного сустава (коксартроз), стадия II, ФНС II степени.
- Полиостеоартроз, стадия III, реактивный синовит левого коленного сустава, ФНС II степени.
Источник: В. И. Мазуров, «Болезни суставов : руководство для врачей» 2008