ДИАГНОСТИКА ОСТЕОАРТРОЗА И КРИТЕРИИ ДИАГНОЗА
Лабораторные данные. Клинический анализ крови и мочи обычно нормальные. При синовите может быть ускорение СОЭ до 20-25 мм/ч. Биохимические и иммунологические показатели соответствуют норме. Увеличение СРБ, «2-глобулина и фибриногена, обычно отсутствующее при ОА, может выявляться при наличии синовита. однако повышение обычно незначительное.
При исследовании синовиальной жидкости определяется ее нормальная вязкость с хорошо формирующимся муциновым сгустком, количество клеток нормальное или слегка увеличено (не более 5 • 103). Количество нейтрофилов при развитии реактивного синовита обычно не превышает 50 %.
При морфологическом исследовании биопсированной синовиальной оболочки наблюдается ее фиброзно-жировое перерождение без пролиферации покровных клеток, с атрофией ворсин и наличием небольшого количества сосудов. Увеличение количества сосудов, небольшая очаговая пролиферация покровных клеток, очаги слабо выраженной лимфоидной инфильтрации выявляются только при развитии синовита.
Рентгенография суставов является важным методом диагностики ОА.
Основные рентгенологические признаки ОА:
- остеофиты — костные краевые разрастания, увеличивающие площадь соприкосновения и изменяющие конгруэнтность суставных поверхностей;
- сужение суставной щели, более выраженное в сегментах, испытывающих бульшую нагрузку (в коленных суставах — в медиальных отделах, в тазобедренных суставах — в латеральных отделах);
- субхондральный склероз (уплотнение костной ткани).
Необязательными рентгенологическими признаками при ОА являются:
- кисты (обычно расположены по оси наибольшей нагрузки);
- подвывихи и вывихи;
- эрозии.
Для определения рентгенологических изменений и степени выраженности ОА наиболее часто используется классификация J. Kellgren и J. Lawrence (1952), оценивающая степень выраженности основных рентгенологических признаков ОА.
Стадии остеоартроза (по J. Kellgren и}. Lawrence, 1952):
- — отсутствие рентгенологических признаков;
- — сомнительные рентгенологические признаки;
- — минимальные изменения (небольшое сужение суставной щели, единичные остеофиты;
- — умеренные проявления (умеренное сужение суставной щели, множественные остеофиты);
- — выраженные изменения (суставная щель почти не прослеживается, выявляются грубые остеофиты).
Для более точной оценки рентгенологических изменений при ОА в 1987 г. A. Larsen предложил усложненную методику, позволяющую количественно оценить степень ОА.
Рентгенологические критерии остеоартроза (Larsen А., 1987):
- — отсутствие рентгенологических признаков;
- — сужение суставной щели менее чем на 50 %;
- — сужение суставной щели более чем на 50 %;
- — слабая ремодуляция;
- — средняя ремодуляция:
V — выраженная ремодуляция.
Следует учитывать, что динамика рентгенологических изменений при ОА отличается медленным темпом: скорость сужения суставной щели у больных гон- артрозом составляет приблизительно 0,3 мм в год, поэтому в целях более точной диагностики, оценки динамики заболевания и эффективности лечения используются компьютерная томография, магнитно-ядерная томография, артросоногра- фия, остеосцинтиграфия и артроскопия. С помощью указанных методик можно оценивать толщину хряща и синовиальной оболочки, выявить наличие эрозий в хряще, определить характер и количество жидкости в различных отделах суставов. В последние годы артроскопия рассматривается как метод ранней диагностики ОА, поскольку позволяет выявить отмеченные изменения хряща даже в случае отсутствия рентгенологических признаков болезни.
На рис. 9.1—9.4 представлены рентгенограммы больных ОА различной локализации.
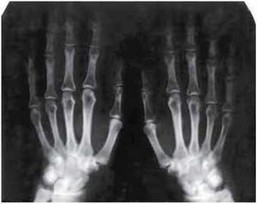
Рис. 9.1. Рентгенограмма кистей. Определяется сужение рентгенологических суставных щелей.
Субхондральный склероз в ДМФС и ПМФС
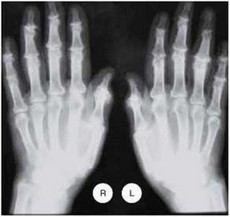
Рис. 9.2. Рентгенограмма кистей. Определяется сужение рентгенологических суставных щелей. Субхондральный склероз, остеофиты в ДМФС и ПМФС
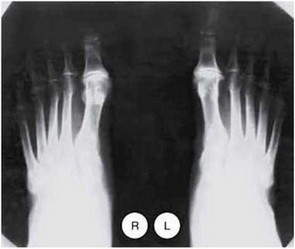
Рис. 9.3. Рентгенограмма стоп. Определяется сужение суставных щелей. Субхондральный склероз и краевые остеофиты в ПФС 1-х пальцев стоп.
Для постановки диагноза ОА можно пользоваться критериями, предложенными различными авторами.
Критерии диагноза остеоартроза (по JI. И. Беневоленской [и др.], 1993):
Клинигеские критерии:
- боли в суставах, возникающие в конце дня и (или) в первую половину ночи;
-
 боли в суставах, возникающие после механической нагрузки и уменьшающиеся в покое;
боли в суставах, возникающие после механической нагрузки и уменьшающиеся в покое; - деформация суставов за счет костных разрастаний (включая узелки Гебердена и Бушара).
Рентгенологигеские критерии:
- сужение суставной щели;
- остеосклероз;
- остеофитоз.
Для постановки диагноза ОА наличие первых двух клинических и рентгенологических критериев обязательно.
Диагностика ОА в большинстве случаев, особенно в развернутой стадии заболевания, не представляет больших трудностей и основывается на клинико-рентгенологических проявлениях заболевания. Для постановки диагноза ОА целесообразно использовать вышеприведенные критерии заболевания.
Однако в ранней стадии ОА, когда отсутствуют характерные рентгенологические признаки заболевания, диагностика ОА может быть затруднена. В этих случаях должны учи
тываться клинические особенности болезни, такие как механический характер болей, медленное прогрессирование, локализация болей в тазобедренных или коленных суставах, анамнестические указания на перегрузку сустава.
В некоторых случаях находят рентгенологические изменения суставов, характерные для ОА. У лиц с такими изменениями при отсутствии клинических проявлений заболевания диагноз ОА не ставится.
Течение ОА. Естественное течение ОА весьма вариабельно. В ряде случаев, несмотря на прогрессирование рентгенологических проявлений заболевания, состояние больных остается стабильным в течение многих лет. Боли усиливаются постепенно на фоне развития деформации и тугоподвижности суставов. Ограничение движений в суставах длительное время остается не столь значительным. Периодически под воздействием провоцирующих факторов (охлаждение, респираторная инфекция) возникает реактивный синовит, рецидивы которого учащаются с длительностью течения болезни. При выраженном ОА могут возникать «блокады» суставов.
Выделяют ОА с быстрой генерализацией процесса и костно-суставной деструкцией (эрозивный артроз). Такое течение чаще наблюдается при полиостеоартрозе с наличием узелков Гебердена и наследственной предрасположенностью, а также у женщин в период менопаузы.
У мужчин, обладающих более мощным связочно-мышечным аппаратом, отмечается более легкое течение ОА. У них чаще определяется так называемое «малое артрозное состояние» — эпизодические полиартралгии с незначительными и медленно прогрессирующими изменениями на рентгенограммах. Такая клиническая картина развивается при возникновении ОА в пожилом возрасте, так как у пожилых людей наблюдается разрежение субхондральной кости и вследствие этого увеличение ее эластичности, что предохраняет хрящ от чрезмерной нагрузки.
Источник: В. И. Мазуров, «Болезни суставов : руководство для врачей» 2008