IV. РАЗНЫЕ ПОВРЕЖДЕНИЯ
А. Термические ожоги. При ожоговой травме динамика местных изменений такова: первичные анатомические и функциональные изменения, реактивно-воспалительные явления, регенеративные процессы. Ведение «ожогового пациента» зависит от глубины, площади, локализации
ожога, возраста больного. Принципиально важный момент при оказании первой помощи — быстрая нейтрализация действия поражающего фактора: удаление тлеющей одежды, вызывающих ожог химических агентов.
- Глубина ожогов ’
а. Ожоги I степени характеризуются появлением эритемы. Вовлечены только поверхностные слои эпидермиса.
б. Ожоги II степени сопровождаются отслойкой повреждённых слоев эпидермиса (до росткового слоя) с образованием пузырей, наполненных экссудатом. Эпидермис легко снимается с обнажением мокнущей поверхности. В этих случаях реактивновоспалительные изменения протекают по типу серозного отёка, обычно не сопровождаются нагноением и образованием рубцов.
в. Ожоги IIIA степени. Наблюдают полный некроз эпидермиса и неполный некроз собственно кожи. Эпителиальный покров способен восстанавливаться за счёт сохранившихся в глубоких слоях дермы придатков кожи.
- Гнойно-демаркационное воспаление протекает на уровне соединительнотканной основы кожи. Возникающие иногда толстостенные пузыри содержат экссудат насыщенного жёлтого (или кровянистого) цвета, желеобразной консистенции.
- При ожогах, вызванных горячими жидкостями или паром, участки поражения влажные, серовато-белого цвета, с чётко выраженными порами («лимонная корочка»).
- Образующийся струп имеет светло-жёлтый, коричневый или серый оттенок. После его отторжения на фоне грануляций видны островки эпителизации, исходящие из сохранившихся придатков кожи.
г. Ожоги ШБ степени характеризуются поражением всей дермы, а иногда и подкожной жировой клетчатки.
- Регенерация оказывается незавершённой из-за гибели придатков кожи. Заживление может идти путём рубцового стяжения и эпителизации с краёв раны.
- Толстостенные пузыри содержат геморрагическую жидкость, а после их разрушения обнаруживается лишённое чувствительности, тусклого белесоватого оттен-
в ка (иногда с мраморным рисунком) дно.
- Формирующийся струп темнее и толще, нежели при ожогах ША степени.
д. При ожоге IV степени поражается не только кожа, но и ткани, лежащие под собственной фасцией (мышцы, кости), вплоть до обугливания. Струп плотный, толстый, тёмно-коричневого или чёрного цвета. Иногда просматривается рисунок тромбированных вен.
е. Ожоги I, II, ША степени — поверхностные (возможна самостоятельная регенерация и восстановление кожи). Ожоги ШБ и IV степени рассматриваются как глубокие, при них обязательно оперативное восстановление кожного покрова.
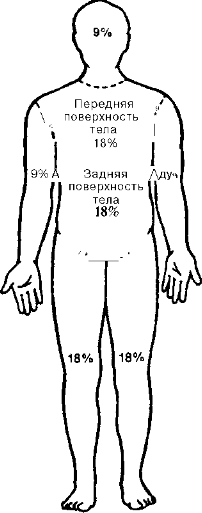
- Площадь ожогов. Один из наиболее простых приёмов определения площади ожоговой поверхности — «правило девяток» (рис. 22-1), согласно которому вся площадь поверхности тела разделена на анатомические области (каждая из них — 9% от общей площади тела [или кратное значение]: голова и шея — 9%, передняя и задняя поверхности туловища по 18%, верхние конечности по 9%, нижние по 18%, область промежности и половые органы — 1%). Ожоговая болезнь с характерной симптоматикой и осложнениями обычно развивается при поверхностном ожоге более 25% поверхности тела, а при глубоком — более 10%. У детей эти критерии зависят от возраста.
а. Стационарное лечение показано при площади глубокого ожога более 2%, поверхностного — более 10%; госпитализации подлежат все дети с ожогами Ш—IV степени и все дети младшего возраста с ожогами II—IV степеней.
Рис. 22-1. Правило девяток. Вся площадь поверхности тела разделена на анатомические области, кратные 9% этой площади
 б. Даже при неглубоком ожоге площадью 20% и более необходимо проведение инфузион- ной терапии. У детей этот порог снижают до 5-10% (в зависимости от возраста).
б. Даже при неглубоком ожоге площадью 20% и более необходимо проведение инфузион- ной терапии. У детей этот порог снижают до 5-10% (в зависимости от возраста).
- Локализация ожогов. Госпитализации подлежат больные:
а. с ожогами лица, конечностей, половых органов II и более степени;
б. ожогами функционально значимых участков (суставы, пальцы рук и ног) для предотвращения развития контрактур и других осложнений.
4 Поражения дыхательных путей
а. Ингаляция термического агента (горячий воздух, пар) вызывает повреждение слизистых оболочек гортани, трахеи и бронхов, что сопровождается их гиперемией, набуханием, образованием пузырей и очагов некроза.
- Обструкция дыхательных путей развивается при отёке гортани и/или голосовых связок, расстройстве дренажной функции бронхов с накоплением в легких слизи и экссудата. Она возникает либо сразу после ожога, либо отсроченно.
- Отсроченная обструкция развивается в связи с прогрессирующим отеком дыхательных путей в течение 24-48 ч после ожога. Причины:
(а) ожоги в замкнутом пространстве;
(б) ожоги области лица и волосистой части головы;
(в) вдыхание продуктов горения или пара;
(г) опоясывающие ожоги туловища II-III степени.
б. Непосредственная диагностика поражений дыхательных путей осуществляется при помощи ларингоскопии и бронхоскопии. Наиболее достоверный метод диагностики ожога дыхательных путей — фибробронхоскопия, с помощью которой можно быстро и безопасно осмотреть все отделы трахеобронхиального дерева. При выполнении диагностической фибробронхоскопии у больных с термическим ожогом дыхательных путей можно выделить следующие формы поражения трахеобронхиального дерева: катаральную, эрозивную, язвенную и некротическую.
в. Интубация показана для предупреждения респираторных осложнений.
г. Лечение
- Главные задачи: ликвидация бронхиального спазма, уменьшение отёка гортани и секреции слизи.
- Своевременная санация дыхательных путей при фибробронхоскопии позволяет предупредить развитие пневмонии, образование ателектазов.
- Хороший терапевтический эффект при развитии пневмонии отмечают при введении в бронхи (после их тщательной санации) 0,5% р-ра диоксвдини в количестве от 10 мл до 40 мл. Для санации бронхиального дерева при пневмонии можно использовать хлорфиллипт в разведении 1:400.
- Инфузионная терапия. Обширные ожоги (20% площади поверхности тела и более) — показание к проведению инфузионной терапии.
а. Внутривенная инфузия выполняется путём катетеризации магистральных вен.
б. Объём и качественный состав инфузионной терапии определяются площадью и глубиной ожогового поражения, а также периодом ожоговой болезни (шок, токсемия, септикотоксемия). Начинают инфузионные процедуры с введения р-ра Рйнгера, к которому затем присоединяют коллоидные, плазмозамещающие растворы.
- Вводимый объём жидкости можно вычислить по формуле:
(а) для взрослых:
Площадь ожоговой поверхности (%) х масса тела (кг) х 4мл р-ра электролитов
(б) для детей:
Площадь ожоговой поверхности (%) х масса тела (кг) х 3 мл р-ра электролитов
(в) Половину данного объёма вводят в первые 8 ч, оставшуюся распределяют на последующие 16 ч. Объём и скорость введения варьирует в зависимости от показателей ЦВД и диуреза.
(г) Оптимальный диурез — 50 мл/час у взрослых, 1 мл/кг массы тела/ч у детей. Уретральный катетер вводят для поддержания адекватного оттока мочи и мониторинга показателей диуреза.
(д) Растворы электролитов вводят в объёме, поддерживающем концентрацию натрия сыворотки в пределах 140 мэкв/л (приблизительно 4-5 л физиологического р-ра пациенту массой 70 кг с ожоговой поверхностью 50%).
(е) Коллоиды вводят из расчёта: 0,3-0,5 мл плазмы/кг массы тела/% площади ожога.
- Площадь ожоговой поверхности обычно определяют по «правилу девяток» или накрывая поверхность ожога ладонью (площадь ладони примерно равна 1 % площади поверхности тела).
- Уход за ожоговыми больными
а. Местная гипотермия для снижения болевого синдрома показана пострадавшим с ожогами II степени площадью менее 10% поверхности. При большей площади гипотермия недопустима из-за опасности резкого снижения температуры тела.
б. Контрольное измерение температуры тела обязательно, особенно у детей. Потери тепла с испарением у детей значительно больше, что приводит к быстрому развитию гипотермии.
в. Защита обожжённой поверхности путём укрывания её стерильными льняными салфетками.
г. Местная обработка антисептическими растворами, антибактериальными препаратами.
д. Санация, удаление некротических тканей выполняются в специализированных
ожоговых центрах, после выведения больного из состояния ожогового шока. Срочная некротомия (рассечение некротических струпов) показана при опоясывающих ожогах конечностей, вызывающих нарушение кровообращения, при опоясывающих ожогах шеи и туловища, способствующих развитию респираторных расстройств.
- Другие рекомендации по оказанию лечебной помощи ожоговым пациентам.
а. Введение назогастрального зонда показано всем пострадавшим с тошнотой и рвотой и большинству пациентов с площадью ожоговой поверхности более 25%.
б. Анестезия: внутривенное дробное введение небольших доз наркотических анальгетиков.
в. На ранних сроках лечения антибиотики не показаны.
г. Профилактика столбняка по общепринятой методике (см. также главу 2 II Ж 6). Б. Химические ожоги
- Ожоги щёлочью глубже и серьезнее, чем ожоги кислотой.
- Химические вещества удаляют с поверхности тела с помощью нейтральных растворов.
а. Эффективно немедленное смывание химических веществ струёй воды.
б. При ожоге глаз их тщательно промывают в течение 8 ч.
В. Поражение электрическим током вызывает как общие функциональные нарушения в деятельности организма (электротравма), так и местные (электроожоги).
1. Общие сведения
а. Лёгкие поражения электрическим током часто встречаются в быту. Тяжёлые поражения (нередко со смертельным исходом) наблюдают при нарушениях техники безопасности или авариях в электросиловых установках, обрывах и падении опор линий электропередач, ударе молнии.
б. Тяжесть и исход поражения зависят:
- от силы и характера тока:
(а) постоянный ток напряжением до 50 В не вызывает смертельных поражений; при воздействии тока 220-380 В частота смертельно опасных поражений составляет 25%, при 1000 В — до 50%, при 3000 В — до 95%;
(б) переменный ток напряжением 220-380 В и частотой 50 Гц более опасен, чем постоянный;
(в) частота переменного тока оказывает большое влияние на поражающие свойства тока (так, переменный ток высокого напряжения (1500 В), большой силы (2 А) и высокой частоты (более 10000 Гц) безопасен и используется в лечебных целях).
- длительности его воздействия;
- сопротивления кожи пострадавшего:
(а) электропроводность кожи определяется её влажностью, толщиной, целостностью;
(б) сухая кожа не повреждается током напряжением до 80 В;
t (в) при напряжении более 500 В величина сопротивления кожи не имеет значения, поскольку в месте контакта происходит «пробой* кожи;
- пути прохождения электрического тока в организме (петля тока) — наибольшую опасность представляют пегли тока, проходящие через голову и грудь (рука — рука, левая рука или
v обе руки — ноги, голова — руки, голова — ноги);
- общего состояния организма (алкогольное опьянение, утомление, возраст);
- сопутствующих заболеваний, особенно сердечно-сосудистой и нервной систем;
- метеорологических факторов.
i чк в. Воздействие электрическим током высокого напряжения (около 1000 В) вызывает значительные повреждения мягких тканей (глубокие ожоги и некроз); воздей- « ствие электрическим током низкого напряжения (от домашних электророзе-
*ъ ток) обычно не вызывает ожогов, но может стать причиной асистолии и апноэ.
г. К летальным исходам чаще всего приводят фибрилляция желудочков сердца, угнете
ние жизненно важных центров прaдaлгaватaгa мозга, тетанический спазм дыхательной мускулатуры.
- Электротравма
Клиническая картина поражений электрическим током очень вариабельна, от полного отсутствия повреждений до смертельного исхода. В тяжёлых случаях наблюдают различные нарушения деятельности сердца, спазм дыхательной мускулатуры и мышц гортани, тонические судороги, потерю сознания, бледность кожных покровов или цианоз, в области контакта — ожоги.
- Нарушения лёгочного газообмена чаще всего вызваны тетаническим спазмом дыхательной мускулатуры и голосовых связок, несколько реже — поражением
«г дыхательного центра. При длительном воздействии электрического тока возмож
ны разрывы лёгочных сосудов. Во многих случаях нарушения вентиляции возникают вторично.
- Сердечно-сосудистая система
(а) Прохождение петли тока через грудную клетку вызывает различные нарушения сердечной деятельности: от появления экстрасистол до фибрилляции желудочков.
(б) Нередко в остром периоде возникает распространённый спазм сосудов, что
сопровождается резким похолоданием и цианозом кожных покровов. Разница между периферической и базальной (ректальной) температурой тела может достигать 10-12 °С. ft
(в) Инфаркт миокарда может развиться как непосредственно после электротравмы, так и в более позднем периоде. В связи с этим необходим длительный
е мониторинг сердечной деятельности у всех пострадавших.
- Центральная нервная система
(а) Потеря сознания возникает примерно в 80% случаев.
(б) Если петля электрического тока проходит через голову пострадавшего, происходит резкое угнетение дыхательного и сосудодвигательного центров. В этих случаях наблюдают состояние так называемой электрической летаргии или •мнимой смерти».
- Олигурия и ацидоз
(а) Диурез поддерживают на высоких величинах — как минимум 100 мл/час у взрослых. Введение маннитола обычно необходимо для поддержания данного уровня и обязательно при наличии миоглобинурии.
(б) Измеряют рН крови, при необходимости в/в вводят бикарбонат по 50 мэкв каждые полчаса до достижения нормальных величин рН.
- Поперечный миелит и катаракта — поздние осложнения.
- Ожоги электричеством глубже и тяжелее, чем можно предположить, судя по ожоговой поверхности.
а. Повреждение мышц и мягких тканей. Электрическая энергия, преобразуясь в тепловую, проходит через тело по пути наименьшего сопротивления {например, кровеносные сосуды и нервы). Так, мышцы, прилежащие к кости, получают наибольшие повреждения, т.к. последняя обладает высоким сопротивлением и образуется большое количество тепла.
- Степень повреждения мышц значительно недооценивают при определении только поверхности ожога (объём инфузионной терапии должен быпь на 50% больше, чем при термических ожогах)!
(а) Характерен тёмный отёк тканей.
(б) Необходимо выполнение ранней санации, некротомии, фасциотомии и повторного обследования.
- Повреждения мягких тканей значительны при ожогах электричеством высокого напряжения (около 1000 В); ожоги электричеством низкого напряжения (от домашних розеток) оказывают меньшие повреждения, но могут стать причиной асистолии и апноэ.
б. Ожоговая поверхность образуется в местах входа и выхода тока. Обследуют такие характерные точки выхода тока как кожа головы, ступни, промежность.
Г. Поражения холодом. Влияние холода на организм может проявляться в виде местного отморожения частей тела и общего переохлаждения. Развитию поражений холодом способствуют высокая влажность воздуха и скорость ветра, тесная одежда и обувь, общее состояние организма (кровопотеря, общие заболевания, алкогольное опьянение); их выраженность прямо связана с длительностью пребывания пострадавшего в условиях низких температур. 1. Общее переохлаждение (замерзание) происходит при длительном воздействии низкой температуры окружающей среды, что ведёт к срыву компенсаторных реакций организма с последующим угнетением функций ЦИС, органов дыхания и сердечно-сосудистой системы.
а. Смертельное переохлаждение при О °С развивается за 10-12 ч, проведённых без движения, в воде при той же температуре — за 30 мин.
б. Степени общего переохлаждения
- I степень (адинамическая). Ректальная температура 35-33 °С. Озноб, заторможен
ность; кожные покровы бледные, гусиная кожа; брадикардия. Дыхание нормальное.
- II степень (ступорозная). Ректальная температура 32 "С. Ступор, адинамия, озноб; кожные покровы холодные, бледные, акроцианоз. Пульс слабый, 50-30/мин; АД понижено; дыхание поверхностное, редкое (8-10/мин).
- III степень (судорожная). Ректальная температура около 30 °С. Пострадавший без сознания, рвота, судороги, мышечная ригидность (окоченение), тризм жевательной мускулатуры. Зрачки сужены. Пульс на периферических артериях и АД не определяются, сердечные тоны глухие, ЧСС — менее 30/мин. Дыхание редкое (до 4/мин) типа Чейна-Стокса. При ректальной температуре менее 23 °С шансы спасти пострадавшего очень малы.
в. Осложнения
(1) Наиболее грозное осложнение, развивающееся в короткие сроки — отёк головного мозга.
- Отёк лёгких.
- Острая почечная недостаточность.
- На более поздних сроках — абсцедирующие пневмонии.
- Общее переохлаждение обычно сочетается с отморожениями различной степени тяжести.
г. Лечение
- Первая помощь
(а) Защита от дальнейшего воздействия холода.
(б) ИВЛ (III степень общего переохлаждения). При выраженной ригидности мышц не следует проводить непрямой массаж сердца и запрокидывать голову постри- давшего назад.
(в) Вводят сосудорасширяющие препараты, при судорогах — седуксен, оксибутират натрия (с осторожностью), 40% р-р глюкозы 20-40 мл. Применение аналепти- ков и алкоголя строго противопоказано.
- Активное внешнее согревание. Пострадавшего погружают в ванну с тёплой водой (28 °С). Повышать температуру тела следует постепенно (ни 0,5-2 °С в час); оптимально, если ректальная температура повысится до 34 °С. Иногда это вызывает парадоксальный ацидоз, гиперкалиемию и снижение температуры тела (возврат крови с периферии в магистральные сосуды), поэтому данный способ применяют только при лечении молодых и соматически здоровых людей под постоянным наблюдением врача.
- Активное внутреннее согревание тела
(а) Ингаляции подогретого (42 °С) кислорода.
(б) Инфузионные растворы подогревают и вводят только в периферические вены.
(в) При переохлаждениях III степени промывают желудок и мочевой пузырь, проводят перитонеальный лаваж подогретыми растворами.
- Инфузионная терапия направлена на борьбу с ацидозом, гипогликемией, улучшение микроциркуляции.
- Симптоматическая терапия и борьба с осложнениями
- Отморожения. В патогенезе отморожения ведущая роль принадлежит сосудистым расстройствам (длительный микросасудистый спазм и тромбоз) и нарушениям иннервации.
а. Чаще поражаются нижние конечности. Несколько реже — выступающие части головы (нос, уши) и дистальные отделы рук.
б. При отморожениях выделяют две фазы (периода) развития:
- Скрытый (дореактивный) период. Клинические проявления слабо выражены. Отмечают потерю чувствительности, побледнение или цианоз, иногда уплотнение тканей поражённого участка. Степень отморожения точно установить невозможно.
- Второй (реактивный) период. Появляются признаки воспаления (отёк, боль, застойная гиперемия) и некроза в зоне отморожения. Точный диагноз обычно устанавливают на 2-3 день от момента поражения холодом.
в. По глубине поражения отморожения подразделяют на следующие степени.
- I степень. Кожные покровы бледные (иногда цианотичны), отёчные. Боли, зуд» парестезии, ломота в суставах поражённой области самостоятельно исчезают через 5-7 дней. Позднее наблюдают повышенную чувствительность к холоду поражённых участков.
- II степень. На гиперемированной или синюшной коже возникают пузыри с серозным экссудатом (некроз эпидермиса до базального слоя), не оставляющие после себя рубцов и грануляций. Заживление обычно продолжается 2-3 недели.
- III степень. В начале реактивного периода появляются пузыри с геморрагическим экссудатом. Позднее возникают явления некроза кожи и подкожной клетчатки. Кожные покровы становятся тёмно-красными, в дальнейшем образуется струп чёрного цвета. Болевая чувствительность отсутствует. После отторжения некротизированных участков остаются грануляции и рубцы. Заживление ран продолжается 1-3 месяца.
- IV степень. Некроз всех слоев кожи, подлежащих мягких тканей, кости. Кожа синюшного цвета, иногда появляются небольшие пузыри с геморрагическим экссудатом. Болевая чувствительность и капиллярное кровотечение отсутствуют. Отторжение некротизированных участков затягивается на несколько месяцев и обычно осложняется влажной гангреной и другими гнойными осложнениями (флегмоны, тендовагиниты, остеомиелиты), иногда происходит мумификация тканей. Процесс заканчивается образованием культи.
г. Осложнения
- При обширных поражениях нескольких сегментов конечности часто возникает выраженная интоксикация организма продуктами распада тканей. Возможны эндо- токсиновый шок и ОПН.
- Вторичные гнойные осложнения (флегмоны, остеомиелиты) и специфические инфекции (столбняк, анаэробная инфекция).
- Сепсис.
д. Лечение
- Первая помощь
(а) Пострадавшего необходимо доставить в тёплое помещение, сменить влажное бельё и обувь, дать горячее питьё.
(б) На поражённый участок накладывается теплоизолирующая повязка.
(в) Растирание мягкой тканью или рукой области отморожения. Применение для этих целей снега недопустимо.
(г) Согревание отмороженной конечности в тёплой воде (не выше 40 °С) в течение 30 мин.
- Инфузионная и лекарственная терапия
(а) Один из наиболее эффективных методов лечения — введение на максимально ранних сроках в артерию поражённой конечности следующей смеси: 10 мл 2,4% р-ра эуфиллина, 10-20 мл 0,25% р-ра новокаина в сочетании с 1% р-ром никотиновой кислоты (1 мл) и/или спазмолитиками (но-шпа, баралгин). Возможны повторные курсы в течение 2Л3 дней.
(б) Введение средств, улучшающих микроциркуляцию: реополиглюкин, гепарин, 0,25% р-р новокаина.
(в) Дезинтоксикационная терапия: гемодез, 5-10% р-р глюкозы.
(г) Для лечения осложнений и их профилактики назначают антибиотики.
(д) При глубоких отморожениях производят футлярную блокаду конечности 0,25% р-ром новокаина.
(е) Симптоматическая терапия (антигистаминные, седативные средства, анальгетики).
- Хирургическое лечение
(а) Пузыри вскрывают и удаляют только при их нагноении.
(б) При поражении больших сегментов конечности для предупреждения отёка и влажной гангрены на 4-5 день после отморожения показана некротомия — рассечение мягких тканей в пределах некроза. Позднее производят ампутацию конечности или её сегмента в пределах зоны некроза в ближайшем суставе (после появления зоны демаркации).
(в) Экстренные ампутации показаны при выявленных тотальных поражениях крупных сегментов или всей конечности,
Д. Поражения ионизирующим излучением для хирургов представляют интерес в контексте трансплантации красного костного мозга и подробно рассматриваются в соответствующих учебниках и руководствах.
Источник: Лопухин Ю.М., Савельев В.С., «Хирургия» 1997