В период Великой Отечественной войны ожоги составили 1—2% от всех санитарных потерь. Однако, в связи с появлением ядерного оружия и боевых зажигательных смесей, ожоги при их применении могут носить массовый характер. Во время войны в Корее ожоги от напалма, использованного американской авиацией, составили 25%, во Вьетнаме — 45% от числа санитарных потерь. В структуре боевой хирургической патологии среди российских военнослужащих в ходе вооруженных конфликтов на Северном Кавказе частота ожогов достигла 5%. Частота Холодовой травмы при ведении боевых действий в зимних условиях может достигать 5—35%.
Систематическое изучение термических поражений в нашей стране началось в середине 1930-х гг.: ожоги — в Институте экспериментальной хирургии в Москве (Л.В. Вишневский) и в Ленинградском институте скорой помощи {И.И. Джанелидзе); холодовая травма — в Военно-медицинской академии (С.С. Гирголав). В 1960 г. в ВМедА им. С.М. Кирова открылась первая кафедра термических поражений, которую возглавил Т.Я. Арьев. Современные принципы лечения термических поражений, с учетом опыта локальных войн, разработаны
В.А. Долининым, Б.С. Вихриевым.
- Классификация ожогов
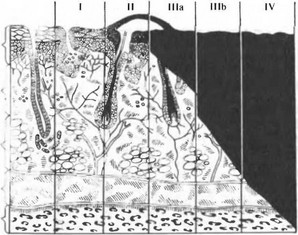
В основе классификации ожогов лежит глубина поражения кожи и других тканей: I степень — гиперемия и отек кожи; И степень — образование пузырей; IIIA степень — неполный некроз кожи; 111 Б степень — полный некроз всей толщи кожи; IV степень — омертвение кожи и тканей, расположенных под глубокой фасцией (рис. 13.1).
Ожоги I степени характеризуются повреждением клеток поверхностных слоев эпидермиса, сопровождающимся воспалительной экссудацией и стойкой гиперемией кожи. Возникают боли в области поражения, которые стихают через 1—2 дня, а спустя 3—4 сут исчезают отек и покраснение.
Ожоги II степени характеризуются гибелью поверхностных слоев эпидермиса с его отслойкой и образованием пузырей, наполненных
I
2
3
4
5
Рис. 13.1. Классификация ожогов по степени в зависимости от глубины поражения тканей; по вертикали: 1 — эпидермис, 2 - дерма, 3 - подкожный жировой слой, 4 — мышцы, 5 — кость; по горизонтали — римскими цифрами обозначены степени ожога, черным цветом — глубина поражения
прозрачным содержимым. Дном раны при таком поражении является ярко-розовый болезненный базальный слой эпидермиса. На месте ожога в течение некоторого времени держатся сильные боли и жжение. При благоприятном течении ожога, к концу второй недели поврежденные участки кожи полностью эпителизируются без образования рубцов.
При ожогах IIIА степени развивается частичный некроз кожи с сохранением глубоких слоев дермы и ее дериватов — потовых и сальных желез, волосяных луковиц, из эпителия которых происходит самостоятельное восстановление кожного покрова. Эпителизация обожженных участков наступает в течение 4—6 нед, иногда с образованием рубцов кожи или участков гипер- и депигментации.
При ожогах IIIБ степени наступает полная гибель кожи и ее дериватов, нередко поражается и подкожная клетчатка. Эпителизация в таких случаях возможна лишь с краев раны, происходит она очень медленно. Самостоятельно может зажить только рана небольших размеров.
Ожоги IV степени характеризуются гибелью кожи и подлежащих тканей — мышц, сухожилий, костей и т.д. На месте таких ожогов образуются глубокие раны, не имеющие тенденции к самостоятельному заживлению, эпителизации или рубцеванию.
В зависимости от способности (или неспособности) к самостоятельному заживлению ожоги подразделяются на поверхностные и глубокие.
Поверхностные ожоги (I, II и IIIA степени) протекают сравнительно нетяжело. Их заживление происходит самостоятельно, путем эпителизации ожоговой раны. Причиной поверхностных ожогов чаще всего является воздействие светового излучения, кипятка, пара, горячей жидкости, пламени при кратковременной экспозиции.
Глубокие ожоги (ШБ и IVстепени) являются тяжелым поражением. Восстановление кожного покрова при таких ожогах возможно только оперативным путем в специализированных стационарах. Глубокие ожоги возникают при длительном воздействии пламени, применении боевых огнесмесей. При глубоких ожогах нередки местные осложнения: флегмоны, абсцессы, лимфангит, лимфаденит, рожистое воспаление, флебиты, артриты, остеопороз с последующим развитием остеомиелита.
Чаще у пораженных наблюдается сочетание ожогов различной степени.
- Диагностика глубины и площади ожога
Глубина ожога определяется по местным клиническим признакам: гиперемия, возникновение пузырей, формирование струпа.
Диагностика поверхностных ожогов основана на выявлении признаков сохранения капилляров и нервных окончаний в непораженной части кожи. Отмечается гиперемия кожи, сохраняется болевая чувствительность. Для поверхностных ожогов характерно возникновение пузырей, а при ожогах IIIА степени возможно образование тонкого поверхностного струпа коричневого или серого цвета.
Глубокие ожоги характеризуются образованием толстого струпа черного, темно-коричневого или серого цвета. Через струп могут просвечивать тромбированные подкожные вены, что является достоверным признаком поражения IIIБ—IVстепени. При ожогах пламенем IV степени возможно обугливание кожи с ее разрывами, определяются погибшие мышцы и сухожилия. При глубоких ожогах кистей и стоп формируется «симптом перчаток» — отслоившийся эпидермис легко и безболезненно удаляется вместе с ногтевыми пластинками.
Легкое безболезненное удаление волос, отрицательная спиртовая проба (смазывание спиртом области ожога не вызывает боли), отсутствие болевой реакции при прокалывании струпа иглой — убедительные признаки глубокого ожога.
Тем не менее, в большинстве случаев окончательное распознавание степени ожога возможно лишь по мере отторжения ожогового струпа (спустя 2—3 нед).
Помимо степени ожога большое значение имеет определение обширности распространения — общей площади ожога. Существует ряд способов и схем определения площади ожоговой поверхности (правило девяток, правило ладони).
«Правило девяток» основано на том, что площадь кожных покровов отдельных частей тела взрослых людей равна или кратна 9% поверхности тела: площадь покровов головы и шеи составляет 9%, передней и задней поверхности туловища — по 18%, верхних конечностей по 9%, нижних — по 18% (рис. 13.2).
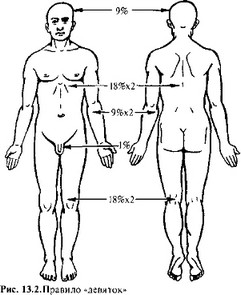
«Правило ладони». Площадь ладони у взрослого человека составляет 1,0—1,2% всей поверхности его тела. Применяется этот способ при определении площади обожженной поверхности на небольших участках ожога или при множественных поражениях, расположенных на различных участках тела.
После определения площади и глубины ожога, диагноз записывается следующим образом. Площадь и глубина поражения указываются в виде дроби, в числителе которой приводится общая площадь ожога и рядом (в скобках) — площадь глубокого поражения, в знаменателе — степень ожога. Необходимо указать также этиологический фактор и локализацию поражения. Большое практическое значение имеет зарисовка ожогов на специальных бланках, позволяющая отметить на схеме все необходимые характеристики поражения (локализацию, площадь, степень).
Пример формулировки диагноза: Ожог пламенем (горячей водой, паром) il^lVcm головыgt; ePydUf живота, верхних конечностей. Ожоговый шок II ст.
По тяжести термического поражения в зависимости от площади и глубины ожогов пораженные подразделяются на 4 группы (табл. 13.1).
Таблица 13.1. Распределение обожженных по тяжести поражения
|
Тяжесть поражения |
Характеристика ожогов |
|
Легкообожженные |
Ожоги 1-1 ПА степени площадью до 10% поверхности тела |
|
Обожженные средней степени тяжести |
Ожоги 1—1 ПА степени площадью от 10 до 20% поверхности тела; ожоги ШБ-IV степени площадью менее 1% поверхности тела, не локализующиеся в функционально активных областях |
|
Тяжелообожжен н ые |
Ожоги 1-1 ПА степени площадью от 20 до 40% поверхности тела. Ожоги П1Б—IV степени площадью до 10% поверхности тела; поражение дыхательных путей, независимо от тяжести поражения кожного покрова |
|
Крайне тяжелообожжен ные |
Ожоги 1-1IIA степени площадью более 40% поверхности тела. Ожоги ШБ-IVстепени площадью более 10% поверхности тела |
- Патогенез и клиническое течение ожоговой болезни
При поверхностных ожогах более 20-30% и глубоких ожогах более 10% поверхности тела (улиц молодого и среднего возраста) развиваются выраженные общие расстройства всего организма — ожоговая болезнь. Термин «ожоговая болезнь» определяет патологические процессы, среди которых ведущая роль принадлежит эндотоксикозу из ожоговой раны, а многообразные патологические изменения внутренних органов и систем являются вторичными. Тяжесть течения ожоговой болезни обусловливается площадью и глубиной поражения тканей.
В клиническом течении ожоговой болезни выделяются 4 периода:
- ожоговый шок;
- острая ожоговая токсемия;
- септикотоксемия;
- реконвалесценция (выздоровление).
Ожоговый шок — клиническая форма острых нарушений жизненно важных функций на тканевом, органном и системном уровнях, угрожающих жизни и требующих проведения неотложных мероприятий. Патофизиологической основой шока является гиповолемия, обусловленная массивной экссудативной плазмопотерей и приводящая к гипоперфузии тканей.
Диагностика ожогового шока. Площадь ожоговой раны и глубина поражения тканей — единственный видимый морфологический субстрат тяжести термической травмы. Потому они являются основными критериями при ранней диагностике шока. Шокогенной травмой у лиц молодого и зрелого возраста являются ожоги II—IIIА ст. более 20% поверхности тела (п.т.) или глубокие ожоги более 10% п.т., а у пораженных с комбинированными термо-механическими и многофакторными поражениями — и при меньшей площади ожога.
При сочетании глубоких и поверхностных ожогов, на развитие ОШ указывает также суммарный объем пораженных тканей — индекс тяжести поражения (ИТП) более 30 ед. Поверхностные поражения оцениваются в 1 ед /%, а глубокие - в 3 ед./%.
Клиника ожогового шока. Сознание у пораженных с ожогами (без многофакторых поражений и пр.) сохранено. Они могут самостоятельно передвигаться даже при довольно обширных ожогах. Психический статус характеризуется разными вариантами: от выраженного психомоторного возбуждения до полной апатии. Типичны жалобы на боль, жажду и озноб, иногда на тошноту. При тяжелых поражениях может наблюдаться рвота. Кожный покров бледный,
температура тела субнормальная. Характерными признаками ожогового шока являются: тахикардия, снижение АД и объема почасового диуреза (от олигурии до анурии). Выраженность этих расстройств зависит от тяжести поражения.
Высокая гемоконцентрация (Нв gt; 180 г/л, содержание эритроцитов выше 5,8 х Ю12 кл/л, Ht gt; 0,70 л/л) указывает на значительную плазмо- потерю, которая может достигать 20-30% ОЦК. Типичны гипонатри- емия, гиперкалиемия, гиперазотемия, метаболический ацидоз.
При сочетании ожогов кожи с термоингаляционными поражениями, отравлением токсическими продуктами горения и общим перегреванием организма (многофакторные поражения) наблюдаются нарушения сознания. Обычно это обусловлено отравлением оксидом углерода, и иногда такие пораженные умирают, не приходя в сознание. Многофакторные поражения сопровождаются артериальной гипотензией и тяжелой дыхательной недостаточностью. Отсутствие сознания может наблюдаться также у пораженных с комбинированными термо-механическими поражениями вследствие тяжелого ушиба головного мозга.
Острая ожоговая токсемия развивается вследствие интоксикации организма продуктами распада белка, токсическими веществами, поступающими из обожженных тканей, бактериальными токсинами. Этот период продолжается с 3—4 дня после травмы и длится 2-3 недели (до начала гнойно-демаркационного отторжения погибших тканей).
Начало ожоговой токсемии знаменуется повышением температуры тела, появлением профузного пота и ознобов. В этом периоде часты висцеральные неинфекционные и инфекционные осложнения (пневмония, токсический миокардит, токсический гепатит, токсическая нефропатия, язвы желудочно-кишечного тракта, в т.ч. осложненные кровотечением и др.). Определяются изменения периферической крови (лейкоцитоз со сдвигом формулы влево, увеличение СОЭ, нарастающая анемия), прогрессирует снижение сывороточных белков, диспротеинемия, гипокалиемия, в моче - альбуминурия, появляются зернистые и гиалиновые цилиндры. Характерно развитие токсической энцефалопатии в виде нарушений психики, появления бреда, возбуждения (интоксикационные психозы), бессонницы или сонливости, заторможенности.
Септикотоксемия начинается со 2—3 недели после получения обширных глубоких ожогов и продолжается до ликвидации ожоговой раны (до нескольких месяцев).
Нарастают анемия, гипо- и диспротеинемия, возможно развитие сепсиса, являющегося одной из основных причин гибели обожженных. В этот период может развиться ожоговое истощение: дефицит массы тела превышает 30%, прекращаются репаративные процессы в ранах, образуются пролежни, появляются безбелковые отеки.
Выздоровление начинается с момента оперативного восстановления утраченного кожного покрова и эпителизации ожоговых ран.
Повышается масса тела, постепенно восстанавливаются функции внутренних органов и систем. В течение длительного времени сохраняется анемия. Окончание ожоговой болезни происходит лишь спустя 1,5-2,0 месяца после восстановления кожного покрова.
- Термоингаляционные поражения
Пламя, горячий воздух и продукты горения при пожарах в замкнутых пространствах (блиндажах), боевой технике и в очагах применения боевых огнесмесей часто поражают органы дыхания. При вдыхании горячего воздуха через несколько часов может отмечаться выраженный отек слизистой полости рта и подсвязочного пространства с развитием стенотической асфиксии.
Различаются ожоги верхних дыхательных путей, распространяющиеся от слизистой оболочки губ и передних отделов носовых ходов до гортани, и термохимические поражения дыхательных путей продуктами горения (чаще всего соединениями углерода и азота), распространяющиеся на весь дыхательный тракт. Обе формы поражения, в зависимости от обстоятельств травмы, могут встречаться изолированно, однако чаще они сочетаются. Особенностью термических поражений дыхательных путей является токсическое действие частичек копоти, которые оседают на слизистой оболочке трахеи и бронхов и вызвают воспаление и даже некроз клеток эпителия.
Диагностика поражения дыхательных путей основывается на выяснении обстоятельств травмы и клиническом обследовании пораженного. Термоингаляционные поражения органов дыхания чаще всего сочетаются с ожогами лица, головы, шеи, передней грудной стенки. При отравлении оксидом углерода (или другими токсическими продуктами горения) пораженные могут быть в бессознательном состоянии. При осмотре выявляются опаление волосков носовых ходов, хриплый голос, кашель (сухой или с выделением мокроты черного цвета), затруднение дыхания, гиперемия и закопче- ние слизистой оболочки рта и носоглотки. Достоверная диагностика
тяжести поражения слизистой оболочки трахеи и бронхов возможна при использовании ФБС.
В клиническом течении термоингаляционных поражений следует различать три стадии. В I стадии (6—24 ч) ведущим механизмом первоначально является генерализованный бронхоспазм. Вскоре развивается отек слизистой трахеобронхиального дерева, приводящий к значительному ухудшению легочной вентиляции. При ожогах гортани с нарушением ее проходимости уже в ранние сроки появляются признаки асфиксии. II стадия (24—36 ч с момента ожога) может проявляться отеком легких, обусловленным нарушениями в малом круге кровообращения и бронхоспазмом. В легких возникают множественные очаги микроателектазов, ведущие к дальнейшему нарушению вентиляции. III стадия (со 2—3-х сут) характеризуется развитием воспалительных изменений (гнойные трахеобронхиты, пневмонии). При поражении дыхательных путей у 70—90% пораженных развиваются пневмонии, которые являются причиной гибели 20% таких пораженных.
- Особенности поражений огнесмесями
Современные огнесмеси подразделяются на четыре основные группы: напалмы, металлизированные смеси (пирогели), термитные зажигательные составы и самовоспламеняющиеся огнесмеси (разновидности обычного и пластифицированного фосфора). Корпус авиационных бомб при соприкосновении с целью разрушается специальным зарядом ВВ, и зажигательная смесь в виде горящих частиц разлетается на расстояние до 100 и более метров, создавая сплошную зону огня и большой очаг поражения. Температура горения может достигать 1200 °С.
В зоне горения огнесмеси действуют следующие поражающие факторы: пламя, тепловая радиация (инфракрасное излучение), высокая температура окружающей среды, токсические продукты горения (дым, угарный газ и др.). Кроме того, применение огнесмесей может оказывать и психическое деморализующее воздействие. Поражающие факторы действуют на организм одновременно, приводя к возникновению многофакторных (комбинированных) поражений: глубокие обширные ожоги, поражение органов дыхания (как тепловым фактором, так и продуктами горения), отравление угарным газом, общее перегревание организма, поражение глаз, психические расстройства.
Обычно при поражении огнесмесями возникают глубокие ожоги, чаще всего открытых участков тела, с омертвением не только кожи, но и глубжерасположенных тканей (мышц, сухожилий, костей). При
ожогах напалмом лица через 20—40 мин развивается выраженный отек век и временное ослепление.
Возникающие у пораженных в напалмовом очаге многофакторные поражения характеризуются более тяжелым течением ожогового шока. Во втором и третьем периодах ожоговой болезни у пораженных напалмом быстро развивается выраженная интоксикация, ожоговая кахексия. Отторжение некротизированных тканей идет медленно, тяжело протекают инфекционные процессы в ожоговой ране, быстро нарастает вторичная анемия, нарушается функция желез внутренней секреции. После заживления напалмовых ожогов остаются обезображивающие келоидные рубцы.
- Помощь на этапах медицинской эвакуации
Первая помощь. После выноса пораженного из очага пожара с него необходимо снять тлеющую или сгоревшую одежду. Приставшие к обожженной поверхности фрагменты одежды не отрываются, а срезаются. При небольших ожогах на область поражения накладывается повязка с помощью ППИ. При обширных ожогах для повязки можно использовать любую сухую чистую ткань, не содержащую мазей или жиров. При ожогах конечностей, сопровождающихся переломами костей, необходима транспортная иммобилизация. Для уменьшения болей применяется промедол из шприц-тюбика: I мл 2% раствора.
Доврачебная помощь. Основное внимание уделяется предупреждению и устранению угрожающих жизни состояний у пораженных с тяжелыми ожогами, многофакторными термическими поражениями. По показаниям вводятся анальгетики, дыхательные и сердечные средства, производится ингаляция кислорода. Утоление жажды, компенсация потерь жидкости и электролитов осуществляются питьем щелочно-солевого раствора (I чайная ложка поваренной соли и 1/2 чайной ложки питьевой соды на I л воды).
Первая врачебная помощь. При сортировке выделяются пораженные, нуждающиеся в первой врачебной помощи по неотложным показаниям (направляются в перевязочную в первую очередь):
- обожженные в состоянии шока;
- с асфиксией и другими проявлениями ОДН;
- с отравлением окисью углерода (возбуждение, отек легких).
Пораженным в состоянии ожогового шока проводится инфузия
- 8—1,2 л кристаллоидных растворов, обезболивание, транспортная иммобилизация.
При поражении дыхательных путей для устранения спазма бронхов и уменьшения отека слизистой гортани — внутримышечно вводятся 150—200 мг гидрокортизона или 60—90 мг преднизолона, эуфиллин, антигистаминные препараты. В носовые ходы закапываются по 10—12 капель вазелинового масла. Нарастающая асфиксия из-за отека под- связочного пространства гортани является показанием к трахеотомии (коникотомии). При наличии на этапе анестезиолога - выполняется интубация трахеи.
При отравлении токсическими продуктами горения внутривенно вводится 40 мл 40% раствора глюкозы с 5—10 мл 5% раствора аскорбиновой кислоты, проводится ингаляция кислорода. При отеке легких пораженным придается полусидячее положение. Через носовые катетеры подается кислород, пропущенный через спирт. Внутривенно вводятся сердечные средства, раствор хлористого кальция, преднизолон.
Тяжелообожженные после проведения им неотложных мероприятий первой врачебной помощи в перевязочной эвакуируются в первую очередь. Остальным обожженным помощь оказывается в сортировоч- но-эвакуационом отделении (вводятся антибиотики, столбнячный анатоксин; исправляются повязки), затем осуществляется эвакуация в порядке очереди.
Квалифицированная медицинская помощь. При сортировке обожженных выделяются следующие группы.
Первая группа — пораженные, которым квалифицированная помощь оказывается по жизненным показаниям.
- Пораженные с тяжелыми ожогами верхних дыхательных путей и развивающейся асфиксией — немедленно направляются в операционную для интубации трахеи, а при ее невозможности — выполнения трахеостомии.
- Пораженные в состоянии ожогового шока, с термохимическим поражением дыхательных путей, с отравлением продуктами горения — направляются в палату интенсивной терапии для обожженных госпитального отделения.
Вторая группа — квалифицированная помощь оказывается во вторую очередь (по срочным показаниям).
Обожженные с глубокими циркулярными ожогами и образованием сдавливающего струпа, вызывающего нарушения дыхания и кровоснабжения. Направляются в перевязочную для тяжелораненых во вторую очередь для выполнения декомпрессивной некротомии в виде продольных (на шее, конечностях) или продольно-поперечных разрезов (на груди).
Третья группа — помощь оказывается в третью очередь либо (при сокращенном объеме) не оказывается.
Обожженные средней степени тяжести — направляются в перевязочную в третью очередь (либо после выполнения в сортировочной мероприятий в объеме первой врачебной помощи сразу направляются в эвакуационную).
Четвертая группа — легкообожженные — направляются в сортировочную для легкораненых. Легкообоженные (с ожогами 1—II степени до 10% поверхности тела функционально неактивных областей) остаются в команде выздоравливающих омедб.
Пятая группа — агонирующие — обожженные крайне тяжелой степени, имеющие несовместимые с жизнью ожоги и термо-ингаляционные поражения — направляются в палату симптоматической терапии госпитального отделения (помощь заключается в утолении жажды, обезболивании и седатации).
Палата интенсивной терапии (противошоковая) для обожженных развертывается в составе госпитального отделения. Главным принципом лечения обожженных является быстрое восстановление ОЦК с одновременной регидратацией интерстициального пространства. Препаратами выбора для проведения инфузионной терапии в первые 6-8 ч являются кристаллоидные растворы. Как дополнение к инфузионной терапии у части пораженных, не имеющих диспептических расстройств, возможно пероральное введение жидкости - щелочно-солевого раствора. Через 6-8 ч к инфузионной терапии ожогового шока добавляются нативные коллоиды из расчета 250 мл плазмы (раствора 5% альбумина, протеина) на 1 л вводимых растворов. Расчет потребности в жидкости на 1 сут целесообразно проводить по формуле:
Потребность в жидкости = Змл х масса тела (кг) х общая площадь ожога (%).
В первые 8 ч должно быть введено 50% запланированного объема. Потребность в жидкости на вторые сутки обычно составляет от одной до двух третей потребности в первые сутки.
Проводится профилактика и лечение ИО антибиотиками, восстановление водно-электролитного баланса, энергообеспечение частичным парентеральным питанием, детоксикация методом форсированного диуреза.
Квалифицированная реаниматологическая помощь не преследует цели обязательного выведения пораженных из ожогового шока, который
(в отличие от травматического шока) может длиться несколько суток и не является противопоказанием к дальнейшей эвакуации.
Первичный туалет обожженной поверхности выполняется только при длительной задержке пораженных на данном этапе эвакуации и лишь после выведения из состояния ожогового шока.
При появлении признаков нагноения ожоговой раны, целесообразно применять влажно-высыхающие повязки — 10% раствор хлорида натрия, 3% раствор борной кислоты, раствор фурацилина 1:5000 или повязки с водорастворимыми мазями.
Специализированная медицинская помощь при ожогах в крупномасштабной войне оказывается в специализированных ожоговых госпиталях (ВПОжГ), ожоговых отделениях многопрофильных (ВПМГ) или общехирургических госпиталей (ВПХГ) госпитальных баз, в госпиталях для легкораненых (ВПГЛ Р).
Легкообожженные (кроме оставленных для долечивания в омедб) и обожженные средней степени тяжести (с поверхностными ожогами от 10 до 20% поверхности тела и с глубокими ожогами менее 1% поверхности тела) — направляются в госпитали для легкораненых (ВПГЛР).
Тяжелообожженные (с поверхностными ожогами от 20 до 40% поверхности тела и с глубокими ожогами от 1 до 10% поверхности тела) — направляются в специализированные ожоговые госпитали (ВПОжГ).
Крайне тяжелообожженные (с поверхностными ожогами более 40% поверхности тела и с глубокими ожогами более 10% поверхности тела) - направляются в общехирургические госпитали (ВПХГ).
Восстановительное лечение и медицинская реабилитация тяжелоо- божженных осуществляется в ТГЗ.
