Заключение
Проблема охраны здоровья матери и ребенка — важнейшая составляющая здравоохранения, имеющая первостепенное значение для формирования здорового поколения.
С начала 90-х гг. прошлого века, когда смертность в нашей стране превысила показатель рождаемости (всем известный феномен, носящий название «Русский крест») численность населения Российской Федерации уменьшается ежегодно почти на один миллион человек. Демографическая ситуация является критической, обусловленной прежде всего сверхсмертностью населения трудоспособного возраста (в 2007 г. коэффициент смертности составил 14,6 умерших на 1000 населения) и катастрофически низкой рождаемостью, не обеспечивающей простого воспроизводства (для обеспечения воспроизводства населения суммарный показатель рождаемости должен составлять 2,14, а в 2005 г. он составил всего лишь 1,29). Аналитические исследования показывают, что уже к 2025 г. для простого воспроизводства населения потребуется более трех живорождений. Длительное сохранение существующего уровня рождаемости приведет к тому, что каждое новое поколение россиян не будет превышать 60% от численности предыдущего.
Ухудшение репродуктивного здоровья женского населения нашей страны и, в частности, девочек-подрост- ков в настоящее время рассматривается как одна из современных реалий. К сожалению, ожидать в ближайшие годы улучшения этого показателя не приходится.
Снизилось число физиологических родов: в 2006 г. число затрудненных родов возросло на 26%, по сравнению с 1998 г. В настоящее время в России лишь 1/3 новорож
денных рождаются здоровыми. У 20% диагностируются врожденные аномалии развития, а у 80% — патология перинатального периода как следствие неблагополучия со здоровьем матери.
Но наряду с этими показателями отмечается и рост количества родов — на 18%, на 21% снизилась младенческая смертность. В последние годы удельный вес смертности младенцев в общей структуре смертности населения составил менее 1%. Однако рост количества родов в настоящее время обусловлен «отсроченным спросом» (повторные роды у женщин в возрасте 30-40 лет) и появлением большего количества женщин детородного возраста (результат снижения детской смертности в 70-е гг. прошлого столетия). Поэтому прогнозируемое в ближайшие десятилетия еще большее снижение уровня рождаемости за счет уменьшения количества женщин детородного возраста заставляет дорожить буквально каждой беременностью, предпринимая героические усилия для достижения благоприятного исхода.
Все эти события протекают на фоне прогрессирующего увеличения числа бездетных супружеских пар в мире и в России, в частности частота бесплодия выросла за последние 10 лет на 22%.
Описанные процессы обусловливают постоянное повышение количества женщин с высоким риском неблагоприятного перинатального исхода родов. По мнению
В. Е. Радзинского, в настоящее время основным резервом для улучшения перинатальных исходов в популяции является оптимизация ведения беременности и родов именно у контингента высокого перинатального риска.
В последние годы стратегия службы родовспоможения строилась на основе двух принципов: выделения беременных высокого риска перинатальной патологии и обеспечения преемственности в оказании акушерской помощи. В Европе значительное большинство систем рассматривают беременность, роды, послеродовой пери
од как три отдельные клинические ситуации, требующие применения разнообразных клинических специальных знаний, использования разного медицинского персонала и различных клинических учреждений. Поэтому почти во всех странах нет преемственности помощи, оказываемой во время беременности и родов, т. е. беременную ведет один специалист, а роды — другой, ранее ее не наблюдавший. Более того, смена персонала через каждые 8 ч работы также не обеспечивает непрерывности и преемственности помощи и в ходе родов.
В Нидерландах — развитой европейской стране с высокоорганизованной системой обслуживания родов на дому (36%) — показатель смертности матерей и новорожденных самый низкий. Роды на дому принимают акушерка и ее помощница, которая ассистирует при родах и остается в доме на 10 дней, чтобы помочь родильнице.
В большинстве европейских стран для регистрации связи между помощью во время беременности и помощью при родах акушеркой либо врачом ведется стандартизированная история беременности. Этот документ хранится у беременной, которая привозит его с собой на роды. В Дании закон разрешает роды на дому, но некоторые округа добились разрешения на отступление от правила в связи с нехваткой акушерок. Роды без помощи профессионально подготовленного лица являются противозаконными в Великобритании и Швеции.
Большое внимание, которое в 70-е гг. прошлого столетия уделялось перинатальному риску, в 90-е гг. стало ослабевать, особенно в развитых странах Европейского региона, в основном это выразилось в отказе от применения балльных шкал перинатального риска.
К сожалению, эти проблемы не обошли и Российскую Федерацию: проблема отсутствия приеемственно- сти амбулаторного и стационарного звеньев акушерской помощи остается актуальной, а балльная система определения перинатального риска, регламентированная при-
казом МЗ СССР № 430, была упразнена в июле 2003 г. На смену шкале перинатального риска О. Г. Фроловой и Е. И. Николаевой был предложен список факторов риска беременности, изложенный в приказе МЗ РФ № 50 от 2003 г. При отказе от хорошо себя зарекомендовавшей системы не был учтен тот факт, что показатели материнской и перинатальной смертности в развитых странах Европейского региона и ЕС в целом существенно отличаются от таковых в Российской Федерации, причем не в пользу последней (рис. 10).
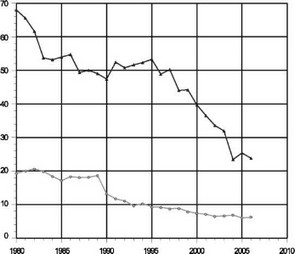
Российская Федерация • ЕС
Рис. 10. Материнская смертность в РФ и странах ЕС
За время действия балльной системы в течение 22 лет в Российской Федерации произошло снижение материнской смертности почти в 3 раза (с 68 до 23), не-
240
смотря на общественные и экономические деструктивные процессы, происходившие в 90-х гг. прошлого века. С момента отказа от данной системы, несмотря на все федеральные программы и прочие титанические усилия, снижение показателя материнской смертности существенно замедлилось. Для того, чтобы отказываться от хорошо себя зарекомендовавшей системы, необходимо было сначала достичь приемлемых показателей материнской и перинатальной смертности. Ни одна страна, достигшая в последние десятилетия XX в. существенного прорыва в качестве оказания акушерской помощи беременным высокого риска, не обошлась без точных систем его определения. Такими высокодостоверными системами остаются балльные системы определения перинатального риска. Помимо прочих достоинств они обладают еще одним огромным преимуществом: не требуют финансовых затрат. Если принять во внимание данные ВОЗ о затратах государства на нужды здравоохранения (рис. 11), для нашей страны этот аспект остается очень актуальным.
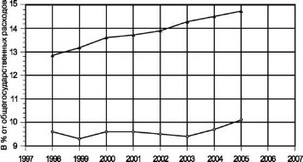
ЕС -о- Российская Федерация
Рис. 11. Государственные затраты на здравоохранение в странах ЕС и РФ
Несомненно, прогнозирование исхода беременности и родов — актуальная проблема умножения населения и укрепление его здоровья.
Рекомендованная в настоящем издании шкала современных факторов риска обоснована многолетними исследованиями и достигнутыми на клинических базах результатами.
Шкала оценки факторов риска перинатальной патологии (В. Е. Радзинский, С. А. Князев, И. Н. Костин)
АНАМНЕСТИЧЕСКИЕ ФАКТОРЫ (1 скрининг — при первой явке беременной)
|
Факторы риска |
|
Оценка в баллах |
|
Социально-биологические |
|
|
|
Возраст матери: |
|
|
|
- менее 18 лет; |
|
2 |
|
- 40 лет и более |
|
4 |
|
Возраст отца 40 лет и более |
|
2 |
|
Профессиональные вредности: |
|
|
|
- у матери; |
|
3 |
|
- у отца |
|
3 |
|
Вредные привычки: - у матери: |
|
|
|
• курение 1 пачки сигарет в день; |
|
2 |
|
• злоупотребление алкоголем; |
|
4 |
|
- у отца: |
|
|
|
• злоупотребление алкоголем |
|
2 |
|
Семейное положение: одинокая |
|
1 |
|
Эмоциональные нагрузки |
|
1 |
|
Рост и весовые показатели матери: |
|
|
|
- рост 158 см и менее; |
|
2 |
|
- масса тела на 25 % выше нормы |
|
2 |
|
|
Сумма баллов |
|
|
Факторы риска |
Оценка в баллах |
|
Акушерско-гинекологический анамнез |
|
|
Паритет:
|
1 2 |
|
Аборты перед первыми предстоящими родами: - 1; |
2 3 4 |
|
- 2; - 3 и более |
|
|
Аборты перед повторными родами или после последних родов: - 3 и более |
2 |
|
Внутриматочные вмешательства |
2 |
|
Преждевременные роды: - 1; |
2 3 |
|
- 2 и более |
|
|
Мертворождение, невынашивание, неразвивающаяся беременность: - 1; - 2 и более |
3 8 |
|
Смерть в неонатальном периоде: i; |
2 7 |
|
- 2 и более |
|
|
Аномалии развития у детей, рожденных ранее |
3 |
|
Неврологические нарушения у детей, рожденных ранее |
2 |
|
Масса доношенных детей до 2500 и 4000 г и более |
2 |
|
Бесплодие:
|
2 4 |
|
Рубец на матке после операции |
4 |
|
Опухоли матки и/или яичников |
4 |
|
Истмико-цервикальная недостаточность, доброкачественные заболевания, деформация, перенесенная деструкция шейки матки |
2 |
Продолжение табл.
|
Факторы риска |
Оценка в баллах |
|
Пороки развития матки |
3 |
|
Хронические воспалительные процессы и придатков, осложнения после абортов и родов, ВМК |
3 |
|
Внематочная беременность |
3 |
|
Вспомогательные репродуктивные технологии:
|
1 2 |
|
Сумма баллов |
|
|
Экстрагенитальные заболевания матери |
|
|
Сердечно-сосудистые:
|
3 10 2-8-12 2 2 |
|
Заболевания почек |
4 |
|
Эндокринопатии:
|
5-10 10 7 2 |
|
Анемия: Hb 90-100-110 г/л |
4-2-1 |
|
Коагулопатии |
2 |
|
Миопия и другие заболевания глаз |
2 |
|
Хронические специфические инфекции (туберкулез, бруцеллез, токсоплазмоз и др.) |
3 |
|
Положительный волчаночный антикоагулянт АТ к фосфолипидам: IgG от 9,99 и выше IgM от 9,99 и выше |
4 2 3 |
|
Сумма баллов |
|
|
Сумма баллов по анамнестическим факторам |
|
ФАКТОРЫ БЕРЕМЕННОСТИ
(2 скрининг — в 28-32 недели;
3 скрининг — в конце беременности)
|
Факторы риска |
Оценка в баллах |
|
Осложнения беременности |
|
|
Выраженный ранний токсикоз |
2 |
|
Рецидивирующая угроза прерывания |
2 |
|
Отеки беременных |
2 |
|
Гестоз (легкой, средней, тяжелой степени) |
3-5-10 |
|
Преэклампсия |
11 |
|
Эклампсия |
12 |
|
Обострение заболевания почек при беременности |
4 |
|
Острые инфекции при беременности, в том числе ОРВИ |
4 |
|
Резус- или АВ0-сенсибилизация |
5-10 |
|
Многоводие |
3 |
|
Маловодие |
4 |
|
Тазовое предлежание плода, крупный плод, узкий таз |
3 |
|
Многоплодие |
3 |
|
Перенашивание беременности |
3 |
|
Неправильное положение плода (поперечное, косое) |
3 |
|
Биологическая незрелость родовых путей в 40 недель |
4 |
|
беременности |
|
|
Скрининг: |
|
|
P-HG: повышение уровня/снижение уровня; |
3/4 |
|
АФП: повышение уровня/снижение уровня; |
6/8 |
|
РАРР-А: повышение уровня/снижение уровня |
2/3 |
|
Сумма баллов |
|
|
Оценка состояния плода |
|
|
Гипотрофия плода 1-2-3 степени |
10-15-20 |
|
ХПН |
4 |
|
Оценка КТГ по шкале Fisher W. M. |
|
|
gt; 7 баллов |
4 |
|
lt; 7 gt; 6 баллов |
8 |
|
lt; 6 gt; 5 баллов |
12 |
|
lt; 5 gt; 4 баллов |
16 |
|
lt; 4 баллов |
20 |
|
Сумма баллов |
|
Продолжение табл.
|
Факторы риска |
Оценка в баллах |
|
Сумма баллов по факторам беременности |
|
|
Общая сумма баллов пренатальных факторов (сумма баллов анамнестических факторов и факторов беременности) |
|
ИНТРАНАТАЛЬНЫЕ ФАКТОРЫ (4 скрининг — в родах)
|
Факторы риска |
Оценка в баллах |
|
Интранатальные осложнения |
|
|
Мекониальная окраска амниотических вод |
8 |
|
Дородовое излитие вод, при отсутствии родовой деятельности в течение 6 часов |
6 |
|
Патологический прелиминарный период |
4 |
|
Аномалии родовой деятельности |
10 |
|
Хориоамнионит |
4 |
|
Сумма баллов |
|
|
ОБЩАЯ СУММА БАЛЛОВ (сумма баллов анамнестических факторов, факторов беременности и интранальный пересчет) |
|
|
ИНТРАНАТАЛЬНЫЙ ПРИРОСТ (отношение суммы баллов интранатальных факторов риска к сумме баллов пренатальных факторов, выраженное в %) |
|
Примечание. Определение степени риска:
- низкая степень риска — до 15 баллов;
- средняя степень риска — 15-24 балла;
- высокая степень риска — более 25 баллов.