Ишемическая болезнь нижних конечностей
Постарение населения экономически развитых стран привело к тому, что около 2% всего человечества и более половины его пожилого контингента страдают ишемическими заболеваниями конечностей [100], основным клиническим проявлением которых является боль в икроножных мышцах при ходьбе — перемежающаяся хромота, вследствие облитерирующего поражения сосудов и нарушения кровообращения мышц ног.
До последнего времени в медицинской терминологии отсутствовало единое представление об облитерирующих заболеваниях сосудов нижних конечностей. На XXVII Всесоюзном съезде хирургов (1960 г.) большинство его участников выразили мнение, что среди облитерирующих заболеваний основными следует считать облитерирующий атеросклероз артерий нижних конечностей (ОААНК) и облитерирующий эндар- териит (тромбангиит).
Последняя форма патологии, в отличие от ОААНК, представляет со-
бой воспалительное заболевание дистальных артерий ног, сопровождающееся тромбозом и нарушением их проходимости. Облитерирую- щий тромбангиит проявляется в ишемии тканей и имеет несколько вариантов течения, что и обусловливает выделение многочисленных клинических форм и разнообразную терминологию [93].
 Так, существует тенденция выделять форму с выраженным спастическим компонентом - облитерирующий эндартериит (болезнь Вини- вартера, болезнь Фридлендера, гиперпласти- ческий эндартериит и др.).
Так, существует тенденция выделять форму с выраженным спастическим компонентом - облитерирующий эндартериит (болезнь Вини- вартера, болезнь Фридлендера, гиперпласти- ческий эндартериит и др.).
Злокачественно протекающий вариант с выраженными признаками воспаления и тромбоза в артериях, часто сопровождающийся тромбофлебитом, обычно называют болезнью Бюргера.
При распространении поражения на аорту, коронарные, почечные и другие артерии используют термин “системный артериит”.
Тем не менее все эти формы объединяет неспецифический характер воспалительного процесса, который сопровождается тромбозом артерий с развитием ишемического синдрома.
Атеросклеротическое поражение брюшной аорты локализуется обычно дистальнее почечных артерий с максимальным атероматозом в области бифуркации аорты. Поражение подвздошных артерий больше всего выражено в месте отхождения внутренней подвздошной артерии.
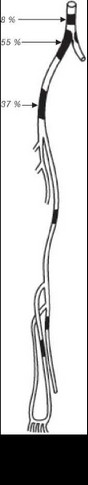
По некоторым наблюдениям [93], примерно у 1/3 больных с хронической артериальной недостаточностью нижних конечностей атеросклеротический окклюзирующий процесс локализуется в брюшном отделе аорты, а у 2/3 больных ОААНК окклюзия развивается в бедренно-подколенном сегменте (рис. 2.8).
Клинические проявления ОААНК, обусловленные ишемией органов таза, ягодичных мышц и нижних конечностей, зависят от локализации и протяженности поражения, состояния
коллатерального кровоснабжения и длительности заболевания.
Наиболее важными субъективными симптомами ишемии тканей конечности являются: 1) перемежающаяся хромота, 2) быстро наступающая утомляемость при ходьбе, 3) зябкость, 4) парестезии, 5) судороги, 6) боли. Классическим симптомом окклюзирующих заболеваний брюшной аорты является импотенция, которая выявляется у 53,7 % больных [93]. В генезе импотенции, наряду с ишемией органов таза, важную роль играет хроническая артериальная недостаточность в кровоснабжении спинного мозга.
Перемежающаяся хромота обусловливается острым приступом ишемического нейромышечного паралича. Выраженность симптома перемежающейся хромоты определяется величиной пройденного расстояния до ее появления, интенсивностью ишемических болей и длительностью вынужденных остановок. Чем меньше пройдено расстояние и чем длительнее вынужденные остановки, тем тяжелее синдром ишемии и тем хуже предсказание для восстановления кровообращения.
Утомляемость, возникающая в конечности при ходьбе, — крайне вариабельный симптом при нарушении кровообращения. При умеренной
и, что очень важно, привычной спокойной ходьбе на недалекие расстояния утомляемость не выявляется.
Зябкость — ранний и почти постоянный симптом ишемии. При функциональных формах недостаточности кровообращения зябкость возникает перед эпизодами тканевой гипоксии и поч-ти постоянно в стадии трофопаралитических расстройств.
Парестезии (ощущение жжения, ползания мурашек, онемения конечностей, особенно при условиях, затрудняющих и без того ограниченное кровообращение) встречается нередко, особенно в более поздние стадии ОААНК.
Судороги, возникающие вследствие нарушения нормальных условий нервно-мышечной передачи импульсов, встречаются значительно реже, чем другие субъективные признаки, и локализуются чаще всего в икроножных мышцах.
Боли при ОААНК — исключительно важный для диагностики и прогноза симптом. В зависимости от уровня окклюзии брюшной аорты и ее ветвей боли при нагрузке могут локализоваться преимущественно в ягодичных мышцах, пояснице, в мышцах бедра (чаще по задней и латеральной поверхности), в икроножных мышцах.
Ориентируясь на выраженность болевого синдрома, можно выделить 4 стадии ишемии конечностей [93,102].
При I стадии боль в нижних конечностях появляется только при большой физической нагрузке, например, во время ходьбы на расстояние больше 1 км.
Для II стадии ишемии характерно появление болей при меньшем рас
стоянии ходьбы. Условным критерием является дистанция протяженностью 200 м. Если больной может обычным для него темпом пройти без болей больше 200 м, то его состояние относят к 11А стадии ишемии. Когда боли при нормальной ходьбе возникают раньше, чем будет пройдено 200 м пути, то имеет место 11Б стадия ишемии.
Диагноз III стадии ишемии устанавливается при возникновении болей во время ходьбы на расстояние меньше 25 м или когда боли появляются в покое.
- стадия ишемии характеризуется стойкими болями в покое, по ночам и появлением язвенно-некротических изменений тканей конечностей.
При наружном осмотре больной конечности и сравнении ее со здоровой необходимо обратить внимание на асимметрию, изменения контуров, атрофию мышц, состояние подкожной клетчатки, изменение цвета кожи. Ногти пальцев ног при ОААНК становятся утолщенными, мутными, местами расслоенными и деформированными, часто поражаются грибковыми заболеваниями.
Кожные покровы стоп у больных ОААНК могут менять окраску при изменении положения конечности: нога при ее поднятии принимает мертвенно-бледную окраску, что обусловливается ограничением притока артериальной крови на фоне сохраненного и увеличенного венозного оттока. Это обстоятельство было использовано некоторыми исследователями в виде специальных проб для выявления компенсаторных возможностей кровоснабжения больной конечности.
Проба В.А.Оппеля (1911). Лежащему больному предлагается поднять кверху обе ноги. Врач по секундомеру отмечает изменение окраски кожи подошвы. При недостаточности периферического кровообращения кожа подошвы на стороне поражения приобретает бледную окраску.
Проба Гольдфлама (Goldflam,1895). Больному, лежащему на спине с вытянутыми ногами, предлагают , слегка согнув ноги, сделать несколько сгибательных и разгибательных движений в голеностопных суставах. При нарушении кровообращения быстро появляется утомляемость икроножных мышц на стороне поражения.
Проба Самуэльса (Samuels,1929). Лежащему больному предлагают поднять вытянутые ноги под углом около 450 и сделать несколько быстрых сгибательных и разгибательных движений в голеностопных суставах. При нарушении кровообращения в больной конечности через 1
- мин наступает побледнение стопы с ощущением онемения и иногда даже болей.
Проба Мошковича (Moschkowicz,1907). Лежащему больному предлагают вертикально поднять ноги и через 2-3 мин на оба бедра накладывают жгуты Эсмарха. После побледнения кожных покровов больного просят встать и одновременно снимают жгуты с обеих ног, что приво
дит к развитию реактивной гиперемии, значительно более замедленной на стороне поражения магистральных артерий.
Упрощенная проба Мошковича аналогична описанной выше, но без наложения жгутов.
Проба Д.И.Панченко (1937). Больной сидя помещает ногу на ногу в положение для вызывания коленного рефлекса. При нарушении кровообращения через некоторое время появляются боли в икроножных
Таблица 2.5.
Сравнительные признаки окклюзивных заболеваний конечностей [93,101].
|
Признак |
Атеросклероз |
Тромбангиит |
Диабетическая ангиопатия |
|
Возраст |
Старше 45 лет |
Моложе 40 лет |
Любой |
|
Пол |
Мужской 70-80% |
Мужской 95% |
Чаще женский |
|
Этиология |
Гиперхолестеринемия гипертония |
Холод, травма, аллергия, интоксикация |
Диабет, гипертония, гиперхолестеринемия |
|
Внешний вид |
Старше своих лет |
Нередко моложавый |
Соответствует возрасту |
|
Симметричность поражения ног |
Нередко |
Часто |
Редко |
|
Начало патологического процесса |
С магистральных артерий |
С мелких артерий |
С дистальных артерий стоп |
|
Перемежающаяся хромота |
Высокая, умеренная |
Низкая, выраженная, судороги при ходьбе |
Низкая, постоянная, быстро прогрессирующая |
|
Боли в покое |
На поздних стадиях ишемии |
Часто по ночам, мучительные |
Тупые постоянные |
|
Течение |
Доброкачественное, медленно прогрессирующее, без сезонности обострений |
Обострения и ремиссии, связанные с временем года |
Быстро прогрессирующие |
|
Характер и локализация гангрены |
Сухая; пальцы стоп, пятки |
Влажная; концевые фаланги пальцев стоп |
Влажная; ограниченные язвы на голенях |
|
Пульсация периферических артерий |
Отсутствует на подколенных, бедренных артериях |
Отсутствует на артериях стоп |
Сохранена |
|
Сопутствующие заболевания |
ИБС, гипертония, диабет |
Язвенная болезнь желудка, гипертония |
Гипертония, ожирение |
|
Особые симптомы |
Глинчикова, Самуэльса, Оппеля |
Панченко, Самуэльса, Оппеля |
Панченко, Самуэльса, Оппеля |
|
Контрастная ангиография |
Сегментарные стенозы и окклюзии, неровность контуров |
Равномерное сужение, контуры ровные |
Сосуды бедра и голени не изменены, сужение артерий стоп |
мышцах, онемение, парестезии, резкое побледнение стопы. Автор объясняет данный феномен механическим прижатием подколенной артерии в условиях нарушенного кровоснабжения конечности.
Симптом белого пятна. Белое пятно, образовавшееся на коже подошвенной поверхности концевой фаланги 1-го пальца больной стопы после надавливания пальцем кисти, сохраняется длительное время и указывает на атрофию подкожной клетчатки, утрату эластичности кожи и глубокие трофические расстройства в дистальном отделе пораженной конечности. Эта проба проводится одновременно на обеих ногах [101].
Пальпация является важным диагностическим методом обследования больных ОААНК. Она дает возможность определить асимметрию кожной температуры, обнаруживая ее снижение на стороне поражения.
Существенным для диагностики до нашего времени остается паль- паторное определение пульсации сосудов конечностей. В горизонтальном положении больного, когда мышцы конечностей расслаблены, проводится исследование пульсации артерий. В типичных местах (под пупартовой связкой, в подколенной ямке, на тыле стопы, за лодыжками) на больной и здоровой ногах.
При ОААНК в ряде случаев аускультативно можно выявить систолический шум, который чаще всего выслушивается над бедренными артериями (симптом Глинчикова). Почти у 1/3 больных шум обнаруживается и над брюшной аортой. Происхождение систолического шума объясняется неровностью сосудистой стенки или сужением просвета артерии, но при развитии полной окклюзии сосуда этот шум, разумеется, исчезает.
Среди неинвазивных методов инструментальной диагностики ОААНК сегодня на первом месте по информативной значимости находится ультразвуковое исследование сосудов (см. III главу).
Реовазография, объемная сфигмография, окклюзионная осциллография и другие методы исследования при ОААНК показывают снижение магистрального кровотока, запаздывание и демпфирование пульсовой волны.
С помощью венозной окклюзионной плетизмографии голени можно определить объемную скорость кровотока в покое, максимальный ее прирост после 3-минутной пробы с ишемией и время появления этого прироста.
Основным методом топической диагностики поражений брюшной аорты до настоящего времени остается рентгеноконтрастная аортоан- гиография. Однако это инвазивное исследование связано с риском осложнений (разрушение пристеночной бляшки, отрыв тромбов и эмболия дистального сосудистого русла), поэтому, если больному не показано хирургическое вмешательство, проведение аортографии не рекомендовано [93].
 Повышение перфузионного ринолитические агенты
Повышение перфузионного ринолитические агенты
В клиническом аспекте боли в нижних конечностях у больных ОААНК необходимо дифференцировать от болевого синдрома, связанного с патологией позвоночника, периферических нервов и суставного аппарата (остеохондроз, радикулит, невриты, артриты, артрозы и пр.).
При дифференциальной диагностике ОААНК следует учитывать возможность наличия других причин сосудистой патологии (табл. 2.5) и, прежде всего, облитерирующего эндартериита - заболевания молодых мужчин, при котором поражаются сосуды голени. Пульсация подвздошных, бедренных, а часто и подколенных артерий сохранена, сосудистый систолический шум не выслушивается.
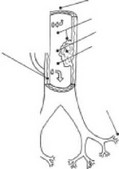
Лечение ОААНК складывается в нормализации пищевого рациона, образа жизни и непременном отказе от курения. Больным ОААНК при I-II А степени ишемии показано консервативное лечение (курсами продолжительностью 1-2 мес), направленное на устранение спазма сосудов, улучшение кровоснабжения тканей, нормализацию биологических свойств крови и стимуляцию коллатерального кровообращения (рис. 2.9).
Показанием к реконструктивному хирургическому лечению ОААНК считается наличие у больного с поражением аорты и подвздошных артерий ишемии 11Б, III и IV стадий.
Оперативное лечение поражений брюшной аорты и магистральных ее ветвей в настоящее время является хорошо разработанным разделом хирургии, и сейчас возраст больного и наличие сопутствующих заболеваний не являются прямыми противопоказаниями к операции [103,104].
Бурное развитие лазерной технологии за последние годы привело к появлению новой отрасли сосудистой хирургии — лазерной ангиопластики, которая может оказаться методом выбора при лечении определенной категории больных ОААНК [105]. Относительная простота методики, использование катетерной техники, современных отечественных лазеров позволяют надеяться на более широкое внедрение этого метода в практику.
А так же в разделе «Ишемическая болезнь нижних конечностей »
- ГИПОТЕЗЫ И ТЕОРИИ АТЕРОСКЛЕРОЗА
- ЛИПИДЫ И ЛИПОПРОТЕИНЫ ПЛАЗМЫ КРОВИ
- Дислипопротеинемия как основной патогенетический фактор атеросклероза
- 1.2.2. Другие факторы риска атеросклероза и ИБС
- ФУНКЦИОНАЛЬНАЯ МОРФОЛОГИЯ СОСУДИСТОЙ СТЕНКИ, ПУТИ ПРОНИКНОВЕНИЯ И ТКАНЕВОЙ ОБМЕН ЛИПИДОВ
- Морфогенез атеросклеротической бляшки
- АТЕРОСКЛЕРОЗ, АРТЕРИАЛЬНЫЕ СОСУДЫ И ВОЗРАСТ
- АТЕРОСКЛЕРОЗ И АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ
- АТЕРОСКЛЕРОЗ И САХАРНЫЙ ДИАБЕТ
- АТЕРОСКЛЕРОЗ И ГОРМОНЫ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
- АТЕРОСКЛЕРОЗ И ПОЛОВЫЕ ГОРМОНЫ
- ПОБОЧНОЕ ВЛИЯНИЕ НЕКОТОРЫХ ЛЕКАРСТВЕННЫХ ПРЕПАРАТОВ НА ЛИПИДНЫЙ СОСТАВ КРОВИ
- ГЛАВА 2 ИШЕМИЧЕСКИЙ СИНДРОМ - ОСНОВНОЙ ПАТОФИЗИОЛОГИЧЕСКИЙ ФЕНОМЕН АТЕРОСКЛЕРОЗА
- ФИЗИОЛОГИЯ И ПАТОФИЗИОЛОГИЯ КОРОНАРНОГО КРОВООБРАЩЕНИЯ
- Ишемическая болезнь сердца
- ФИЗИОЛОГИЯ И ПАТОФИЗИОЛОГИЯ МОЗГОВОГО КРОВООБРАЩЕНИЯ
- ФИЗИОЛОГИЯ И ПАТОФИЗИОЛОГИЯ ПЕРИФЕРИЧЕСКОГО КРОВООБРАЩЕНИЯ
- СОЧЕТАННЫЕ ФОРМЫ АТЕРОСКЛЕРОЗА: ОСОБЕННОСТИ КЛИНИКИ, ДИАГНОСТИКИ И ЛЕЧЕНИЯ
- ГЛАВА 2. СПИСОК ЛИТЕРАТУРЫ