ЧРЕСКОЖНАЯ ТРАНСЛЮМИНАЛЬНАЯ АНГИОПЛАСТИКА ВЕНЕЧНЫХ АРТЕРИЙ
ЧТА в течение ранних часов ОКС с подъемом сегмента ST можно разделить на первичную, комбинированную (с фармакологической реперфузией) и неотложную (после неудачной фармакологической реперфузии).
Первичная ЧТА - это ангиопластика и/или стентирование без предшествующей или сопутствующей тромболитической терапии, является предпочтительной тактикой терапии, при условии возможности выполнения оперативно опытной командой, включающей интервенционных кардиологов и квалифицированный персонал. Это условие означает, что только стационары с развитой интервенционной программой (24 часовая/7-дневная) выполняют первичное вмешательство в качестве рутинного метода пациентам ОКС с подъемом сегмента ST. Низкий уровень смертности среди пациентов, которым была выполнена первичная ЧТА, наблюдается в центрах, в которых выполняется большой объем таких процедур [381, 382].
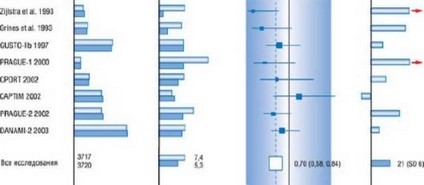
Первичная ЧТА эффективна в сохранении и поддержании проходимости венечных артерий и позволяет избежать некоторые риски кровотечений при проведение тромболизиса. В рандомизированных клинических исследованиях при сравнении своевременности выполнения первичной ЧТА в сочетании с проведением внутригоспитальной тромболитической терапии в полном объеме, в специализированных центрах с опытным персоналом было обнаружено более эффективное обеспечение проходимости венечных сосудов, меньше количество реокклюзии, увеличение ФВ ЛЖ и, что является самым важным, лучшие отдаленные результаты первичной ЧТА (рис. 16.31) [383]. Повседневное использование стентов при лечении пациентов с ИМ с подъемом сегмента St сократило необходимость проведения реваскуляризации области окклюзированной артерии, но не приводит к значительному снижению количества летальных исходов или развитию повторного ИМ (384) при сравнении с первичной ангиопластикой. Кроме того, по данным некоторых рандомизированных клинических исследований с участием пациентов с ИМ с подъемом сегмента ST, использование стентов с лекарственным покрытием снижает необходимость проведения повторного вмешательства по сравнению с простыми металлическими стентами, незначительно влияя на частоту возникновения тромбозов стентов, развития повторного ИМ и летального исхода [385-387]. Эти данные были опровергнуты крупномасштабным реестром, который продемонстрировал значительное снижение смертности у пациентов с имплантацией стентов с лекарственным покрытием по сравнению с простыми металлическими стентами [339].
Г 1 1 1 1 1 ^ г *
О МС- 1000 0 1C 20 0 0,5 1 Z -25 С SD
больним laciaid «бытии,! Ъ Сминнна оклеигимогв Дйсвиютясе
(пч(!птмас,г1. эgt; 30 гул ((ойтнпшвние лэнгоп плпибнш риска
* ДОДОТМЫ Ый {Ч1ЦЛ0 ч IWW
интервал) пзепвчгьыик naj,nSHite|i
Рис. 16.31. Смерть при 30-дневном наблюдении в рандомизированных исследованиях первичной чрескожной трансноминальной коронарной ангиопластики (ЧТА) (темно-синие столбцы) против фибринолитической терапии (светло-голубые столбцы) у пациентов с ОКС с элевацией сегмента ST. Результаты представлены для выборочных трайлов с рандомизацией как минимум 200 пациентов. Полные результаты основаны на всех 22 экспертизах, которые были проведены между 1990 и 2003 гг. (см. текст).
Длительная отсрочка в выполнении первичной ЧТА связана с плохими отдаленными клиническими результатами (рис. 16.32) [388, 389]. Различные отсрочки можно классифицировать следующим образом: время от появления симптоматики до первой медицинской помощи, время от первой медицинской помощи до прибытия в лабораторию, время от первой медицинской помощи до постановки баллона. "ЧТА-связанные задержки" являются разницей времени от первой медицинской помощи до раздувания баллона минус теоретическое время от первой медицинской помощи до начала проведения тромболитической терапии. Ситуации, при которых "ЧТА-связанные
задержки" уменьшают преимущества ЧТА по сравнению с тромболитической терапией, многократно анализировались и оспаривались. Так как не существует исследований, специализирующихся на данном аспекте, необходимо проявлять осторожность в интерпретации результатов вторичных анализов (post-hoc analyses). По данным ряда рандомизированных исследований можно сделать вывод об эффективности ЧТА между 60 и 110 мин [390, 391]. При анализе данных исследований эффективность выполнения ЧТА после проведенного тромболизиса колеблется в пределах 120 мин [392]. Среди 192 509 пациентов, участвующих в наблюдении NRMI 2-4 [393] после ЧТА, при котором уровень смертности при выполнении двух стратегий лечения был одинаков, составляет 114 мин. Это исследование указало тот факт, что промежуток времени в значительной степени зависит от возраста, характера клинической картины и локализации ИМ: до 1 ч у пациентов с передним ИМ в возрасте до 65 лет в течение 2 ч после появления симптомов и 3 ч для другой локализации пациентов в возрасте более 65 лет, после появления симптомов прошло более 2 ч. Данные этих исследований также подтверждают, что выбор метода реперфузии должен быть индивидуален в каждом случае, если выполнение ЧТА невозможно в короткие сроки.
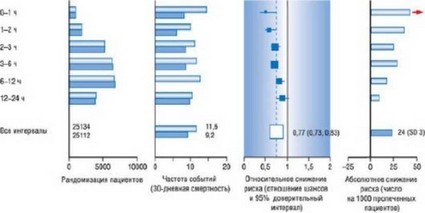
Рис. 16.32. Смерть при 30-дневном наблюдении в рандомизированных исследованиях фибринолитической терапии (темно-синие столбцы) против контроля (светло-голубые столбцы) у пациентов ОКС с элевацией ST в подгруппах согласно времени от начала симптома до лечения.
Суммируя все вышеизложенное, первичное ЧТА (раздувание баллона) должно выполняться в течение 2 ч после первого контакта с медицинским персоналом во всех случаях и в течение 90 мин у пациентов с повреждением большой зоны миокарда.
У пациентов с наличием противопоказаний к тромболитической терапии более высокая заболеваемость и смертность по сравнению с теми, которым выполнялась данная процедура. Первичная ЧТА показана данной категории больных [394], а также пациентам с кардиогенным шоком [395]. Пластика сосуда выполняется только в месте окклюзии (причинной бляшки) в остром периоде, за исключением пациентов, находящихся в состоянии шока. Полная реваскуляризация других поражений, не связанных с инфарктом, может быть осуществлена в более поздние сроки в зависимости от степени выраженности
Первичная ЧТА - это ангиопластика и/или стентирование без предшествующей или сопутствующей тромболитической терапии, является предпочтительной тактикой терапии, при условии возможности выполнения оперативно опытной командой, включающей интервенционных кардиологов и квалифицированный персонал. Это условие означает, что только стационары с развитой интервенционной программой (24 часовая/7-дневная) выполняют первичное вмешательство в качестве рутинного метода пациентам ОКС с подъемом сегмента ST. Низкий уровень смертности среди пациентов, которым была выполнена первичная ЧТА, наблюдается в центрах, в которых выполняется большой объем таких процедур [381, 382].
Первичная ЧТА эффективна в сохранении и поддержании проходимости венечных артерий и позволяет избежать некоторые риски кровотечений при проведение тромболизиса. В рандомизированных клинических исследованиях при сравнении своевременности выполнения первичной ЧТА в сочетании с проведением внутригоспитальной тромболитической терапии в полном объеме, в специализированных центрах с опытным персоналом было обнаружено более эффективное обеспечение проходимости венечных сосудов, меньше количество реокклюзии, увеличение ФВ ЛЖ и, что является самым важным, лучшие отдаленные результаты первичной ЧТА (рис. 16.31) [383]. Повседневное использование стентов при лечении пациентов с ИМ с подъемом сегмента St сократило необходимость проведения реваскуляризации области окклюзированной артерии, но не приводит к значительному снижению количества летальных исходов или развитию повторного ИМ (384) при сравнении с первичной ангиопластикой. Кроме того, по данным некоторых рандомизированных клинических исследований с участием пациентов с ИМ с подъемом сегмента ST, использование стентов с лекарственным покрытием снижает необходимость проведения повторного вмешательства по сравнению с простыми металлическими стентами, незначительно влияя на частоту возникновения тромбозов стентов, развития повторного ИМ и летального исхода [385-387]. Эти данные были опровергнуты крупномасштабным реестром, который продемонстрировал значительное снижение смертности у пациентов с имплантацией стентов с лекарственным покрытием по сравнению с простыми металлическими стентами [339].

Г 1 1 1 1 1 ^ г *
О МС- 1000 0 1C 20 0 0,5 1 Z -25 С SD
больним laciaid «бытии,! Ъ Сминнна оклеигимогв Дйсвиютясе
(пч(!птмас,г1. эgt; 30 гул ((ойтнпшвние лэнгоп плпибнш риска
* ДОДОТМЫ Ый {Ч1ЦЛ0 ч IWW
интервал) пзепвчгьыик naj,nSHite|i
Рис. 16.31. Смерть при 30-дневном наблюдении в рандомизированных исследованиях первичной чрескожной трансноминальной коронарной ангиопластики (ЧТА) (темно-синие столбцы) против фибринолитической терапии (светло-голубые столбцы) у пациентов с ОКС с элевацией сегмента ST. Результаты представлены для выборочных трайлов с рандомизацией как минимум 200 пациентов. Полные результаты основаны на всех 22 экспертизах, которые были проведены между 1990 и 2003 гг. (см. текст).
Длительная отсрочка в выполнении первичной ЧТА связана с плохими отдаленными клиническими результатами (рис. 16.32) [388, 389]. Различные отсрочки можно классифицировать следующим образом: время от появления симптоматики до первой медицинской помощи, время от первой медицинской помощи до прибытия в лабораторию, время от первой медицинской помощи до постановки баллона. "ЧТА-связанные задержки" являются разницей времени от первой медицинской помощи до раздувания баллона минус теоретическое время от первой медицинской помощи до начала проведения тромболитической терапии. Ситуации, при которых "ЧТА-связанные
задержки" уменьшают преимущества ЧТА по сравнению с тромболитической терапией, многократно анализировались и оспаривались. Так как не существует исследований, специализирующихся на данном аспекте, необходимо проявлять осторожность в интерпретации результатов вторичных анализов (post-hoc analyses). По данным ряда рандомизированных исследований можно сделать вывод об эффективности ЧТА между 60 и 110 мин [390, 391]. При анализе данных исследований эффективность выполнения ЧТА после проведенного тромболизиса колеблется в пределах 120 мин [392]. Среди 192 509 пациентов, участвующих в наблюдении NRMI 2-4 [393] после ЧТА, при котором уровень смертности при выполнении двух стратегий лечения был одинаков, составляет 114 мин. Это исследование указало тот факт, что промежуток времени в значительной степени зависит от возраста, характера клинической картины и локализации ИМ: до 1 ч у пациентов с передним ИМ в возрасте до 65 лет в течение 2 ч после появления симптомов и 3 ч для другой локализации пациентов в возрасте более 65 лет, после появления симптомов прошло более 2 ч. Данные этих исследований также подтверждают, что выбор метода реперфузии должен быть индивидуален в каждом случае, если выполнение ЧТА невозможно в короткие сроки.

Рис. 16.32. Смерть при 30-дневном наблюдении в рандомизированных исследованиях фибринолитической терапии (темно-синие столбцы) против контроля (светло-голубые столбцы) у пациентов ОКС с элевацией ST в подгруппах согласно времени от начала симптома до лечения.
Суммируя все вышеизложенное, первичное ЧТА (раздувание баллона) должно выполняться в течение 2 ч после первого контакта с медицинским персоналом во всех случаях и в течение 90 мин у пациентов с повреждением большой зоны миокарда.
У пациентов с наличием противопоказаний к тромболитической терапии более высокая заболеваемость и смертность по сравнению с теми, которым выполнялась данная процедура. Первичная ЧТА показана данной категории больных [394], а также пациентам с кардиогенным шоком [395]. Пластика сосуда выполняется только в месте окклюзии (причинной бляшки) в остром периоде, за исключением пациентов, находящихся в состоянии шока. Полная реваскуляризация других поражений, не связанных с инфарктом, может быть осуществлена в более поздние сроки в зависимости от степени выраженности
Источник: Кэмм А. Джон, Люшер Томас Ф., Серруис П.В., «Болезни сердца и сосудов.Часть 4 (Главы 16-19)» 2011
А так же в разделе « ЧРЕСКОЖНАЯ ТРАНСЛЮМИНАЛЬНАЯ АНГИОПЛАСТИКА ВЕНЕЧНЫХ АРТЕРИЙ »
- ГЕМОРРАГИЧЕСКИЕ ОСЛОЖНЕНИЯ
- ЛЕЧЕНИЕ ГЕМОРРАГИЧЕСКИХ ОСЛОЖНЕНИЙ
- ПОКАЗАНИЯ К ПЕРЕЛИВАНИЮ КРОВИ
- СРАВНЕНИЕ ИНВАЗИВНОЙ И КОНСЕРВАТИВНОЙ ТЕРАПИИ
- ЧРЕСКОЖНАЯ ТРАНСЛЮМИНАЛЬНАЯ АНГИОПЛАСТИКА ВЕНЕЧНЫХ АРТЕРИЙ
- АОРТОКОРОНАРНОЕ ШУНТИРОВАНИЕ
- ВЫБОР МЕЖДУ ЧРЕСКОЖНОЙ ТРАНСЛЮМИНАЛЬНОЙ АНГИОПЛАСТИКОЙ И АОРТОКОРОНАРНЫМ ШУНТИРОВАНИЕМ
- ПОДХОД К ЛЕЧЕНИЮ ОСТРОГО КОРОНАРНОГО СИНДРОМА БЕЗ ПОДЪЕМА СЕГМЕНТА ST
- СРОЧНОЕ ИНВАЗИВНОЕ ВМЕШАТЕЛЬСТВО
- РАННЕЕ ИНВАЗИВНОЕ ВМЕШАТЕЛЬСТВО
- ВЫБОР МЕТОДА РЕВАСКУЛЯРИЗАЦИИ
- ВЫПИСКА ИЗ СТАЦИОНАРА И ПОСЛЕДУЮЩЕЕ ЛЕЧЕНИЕ
- ЛЕЧЕНИЕ ОСТРОГО КОРОНАРНОГО СИНДРОМА С ПОДЪЕМОМ СЕГМЕНТА ST
- ТРОМБОЛИЗИС
- ТРОМБОЛИЗИС НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
- ОСЛОЖНЕНИЯ ТРОМБОЛИЗИСА
- ПРОТИВОПОКАЗАНИЯ К ТРОМБОЛИТИЧЕСКОЙ ТЕРАПИИ
- АНГИОГРАФИЯ ПОСЛЕ ТРОМБОЛИЗИСА
- ДОПОЛНИТЕЛЬНАЯ АНТИКОАГУЛЯНТНАЯ И АНТИАГРЕГАНТНАЯ ТЕРАПИЯ
- КОМБИНИРОВАННАЯ ЧРЕСКОЖНАЯ АНГИОПЛАСТИКА
- ДОПОЛНИТЕЛЬНОЕ ТРОМБОЛИТИЧЕСКОЕ ЛЕЧЕНИЕ