III. ВРОЖДЁННЫЕ ПОРОКИ СЕРДЦА
А. Введение
- Частота ВПС составляет приблизительно 3 на 1000 новорождённых.
- Этиология. В большинстве случаев этиология неизвестна.
а. Краснуха, перенесённая в первом триместре беременности, часто приводит к форм^о •
ванию ВПС у ребёнка {например, открытого артериального протока). Щ
б. Дефекты первичной межпредсердной перегородки (персистирующий гтрио^нтрику- Щ
лярный канал) часто встречают при синдроме Дауна. щ
- Типы ВПС (в убывающем по частоте порядке).
а. ДМЖП
б. Транспозиция магистральных сосудов
в. Тетрада Фалло
г. Синдром гипоплазии левых отделов сердца Д. ДМПП
е. Открытый артериальный проток
ж. Коарктация аорты
з. Дефекты первичной межпредсердной перегородки
- Анамнез
а. Следует расспросить мать о заболеваниях, перенесённых во время беременности, особенно в её I триместре.
б. Часто мать отмечает у ребёнка симптомы, указывающие на лёгочную гипертензию и сердечную недостаточность.
- Повышенная утомляемость и, слабость.
- Отсутствие аппетита и небольшая масса тела.
- Частые инфекции органов дыхания.
в. Следует выяснить, не было ли цианоза у ребёнка, поскольку одна из -причин цианоза — сброс крови справа налево.
- Физикальное исследование
а. Соответствие роста и развития возрасту.
б. Цианоз, деформация концевых фаланг пальцев (барабанные палочки).
в. Исследование сердца (у детей выполняют в том же объёме, что и у взрослых).
- Систолический шум, часто выслушиваемый у новорождённых и маленьких детей, обычно не имеет существенного клинического значения.
- Ритм галопа — важный клинический симптом.
- Сердечная недостаточность у детей прежде всего проявляется увеличением печени. Б. Открытый артериальный проток (рис. 7-5)
- Общие сведения
а. Обычно открытый артериальный проток закрывается в течение первых дней жизни.
б. Проходимость артериального протока может сохраняться при гипоксии новорождённого и высоком содержании прaстагландинaв.
в. Течение заболевания вариабельно.
- У небольшого количества больных уже на первом году жизни возникает сердечная недостаточность. У других патологические признаки появляются позже, когда развивается гипертензия в малом круге кровообращения.
- У многих больных открытый артериальный проток клинически не проявляется, его выявляют случайно.
- Открытый артериальный проток можно выявить в сочетании с другими пороками (ДМЖП, коарктация аорты).
г. Гемодинамика. При незаращении артериального протока под влиянием градиента давления между аортой и лёгочной артерией часть крови поступает через проток из аорты в лёгочную артерию и далее в лёгкие, левые камеры сердца и вновь в аорту. Дополнительный объём крови приводит к переполнению сосудистого русла лёгких, перегрузке и гипертрофии левого предсердия и левого желудочка. На отдалённых сроках наступает перестройка мелких сосудов лёгких (вплоть до необратимых склеротических изменений). Лёгочная гипертензия ведёт к гипертрофии правых желудочка и предсердия.
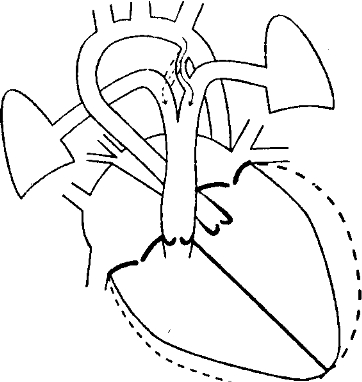
Рис. 7-5. Открытый артериальный проток [из: В.Н. Медведев и др. Клиника, диагностика и хирургическое лечение пороков сердца]
- Клинические проявления. Обычно предъявляют жалобы на одышку, утомляемость, сердцебиение. Возникают симптомы возрастающей сердечной недостаточности.
- Диагностика
а. Физикальное обследование u .
- Обычно слышен классический непрерывный систоло-диастолический машинный
шум, но его может и не быть на первом году жизни. „gt;
(а) При лёгочной гипертензии может выслушиваться лишь один (систолически компонент шума (поскольку диастолическое давление в аорте и лёгочной ар рии становится одинаковым).
(б) Эпицентр шума — И-Ш межреберье слева от грудины.
- Другие признаки: повышение АД и быстрый высокий периферический пульс.
- Открытый артериальный проток — ВПС бледного типа. Цианоз возникает
при развитии необратимых склеротических изменений в сосудах лёгких, когда крови меняет своё направление и идёт справа налево. пора.
б. Катетеризация полостей сердца полезна для диагностики сопутствуюши
жений сердца. Признаки открытого артериального протока. и10 с
- Повышенное насыщение крови кислородом в лёгочной артерии (по срав пробами, взятыми из правого желудочка).
- Возможность проведения зонда из лёгочной артерии через проток в аор У'
- Лечение пото
а. Хирургическое лечение — лигирование открытого артериального
Операции подлежат следующие больные.
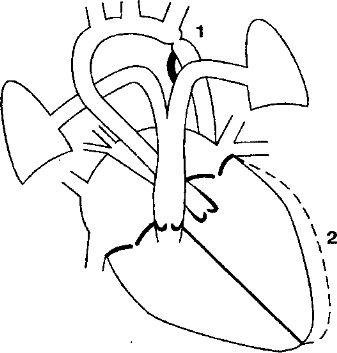
Рис. 7-6. Коарктация аорты. 1 — коарктация; 2 — гипертрофия левого желудочка [из: В.Н. Медведев и др. Клиника, диагностика и хирургическое лечение пороков сердца]
б. Альтернатива оперативного вмешательства — закрытие артериального протока чрескожным интравенозным доступом с применением специальных катетеров и устройств. Применяют клипирование протока с помощью эндоскопической техники.
в. Противопоказания к операции: сброс крови из лёгочной артерии в аорту, лёгочная гипертензия.
г. Индометацин, ингибитор простагландинов, используют для закрытия артериального протока у недоношенных детей, имеющих признаки неосложнённого открытого артериального протока.
В. Коарктация аорты (рис. 7-6)
1 Введение. Коарктация (сужение перешейка) аорты встречается у мальчиков в 2 раза чаще, чем у девочек.
а. Анатомические области коарктации аорты и открытого артериального протока примыкают друг к другу.
б. Иногда коарктация может привести к смерти ребёнка в первые месяцы его жизни.
в. Сопутствующие пороки сердца возможны в 60% случаев.
г. Гемодинамика. На уровне сужения аорты увеличивается сопротивление кровотоку. Возникает систолическая перегрузка левого желудочка и два гемодинамических режима:
- гипертонический — в дуге аорты и её ветвях;
- гипотонический — ниже места сужения (брюшная полость, нижние конечности).
Д- Возникают обходные пути кровотока вокруг коарктации: от уровня выше сужения
через подключичные артерии во внутреннюю грудную артерию и далее через межрё- берные артерии в аорту ниже сужения.
- Клинические проявления
а. У некоторых детей порок протекает бессимптомно в течение нескольких лет.
б. У других детей симптомы сердечно-сосудистой недостаточности возникают вскоре после рождения.
в. Головные боли, носовые кровотечения, слабость нижних конечностей, головокружения.
- Диагностика
а. Физикальное исследование
- Повышение АД на верхних конечностях.
- Слабый пульс или его отсутствие на нижних конечностях.
- Систолический шум выслушивается во всех точках сердца и проводится на ахуды шеи. Эпицентр шума — II—Ш межреберье слева от грудины. Иногда шум лучше можно выслушать в межлопаточном пространстве слева на уровне И—V грудных позвонков.
б. Рентгенологическое исследование грудной клетки. Узурация рёбер у старших детей. Этот симптом отражает наличие коллатеральных путей кровотока через систему межрёберных артерий.
в. Катетеризация сердца и аортография могут быть рекомендованы для выявления уровня коарктации и сопутствующих пороков сердца.
- Лечение
а. Операция показана, если градиент АД между верхними и нижними конечностями более 50мм рт.ст. Операция у новорождённый (до года) показана при выраженной артериальной гипертензии. При благоприятном течении порока оптимальный возрал’ для операции — 5-7 лет. Следует учесть, что у детей, оперированных в млаIKHЯзсксм возрасте, возможен рецидив сужения (отверстие анастомоза не расширяется, а диметр аорты с возрастом увеличивается). В случае рекоарктации рекомендуют щнпъ рование или чрескожную внутрипросветную ангиопластику.
б. Способы операций
- Резекция места коарктации и анастомоз конец в конец.
- При сужении аорты на протяжении более 2,5 см — резекция аорты с использованием сосудистого протеза (анастомоз конец в конец).
- Истмопластика лоскутом из левой подключичной артерии.
- Шунтирование.
в. Устранение сопутствующих пороков.
- Осложнения
а. Наиболее частое осложнение — послеоперационная гипертензия.
б. Интраоперационное ишемическое повреждение спинного мозга.
в. Послеоперационная ишемия кишечника — редкое, но очень грозное осложнение, связанное с послеоперационной гипертензией.
Г. Дефекты межпредсердной перегородки (рис. 7-7)
- Классификация. ДМПП у девочек встречают в 2 раза чаще, чем у мальчиков. В зависимости от того, с каким зачатком межпредсердной перегородки связаны ДМПЦ их разделяют на три типа.
а. Дефекты вторичной перегородки — наиболее распространённая форма порока, Расположены в средней части межпредсердной перегородки.
б. Дефекты венозного синуса (вторичной перегородки) локализованы в верхней части перегородки. Им часто сопутствует аномальный дренаж лёгочных вен.
в. Дефекты первичной перегородки бывают расположены в её нижней части. Могут переходить на створки митрального и трикуспидального клапанов, а также на межжелудочковую перегородку, создавая открытый атриовентрикулярный канал.
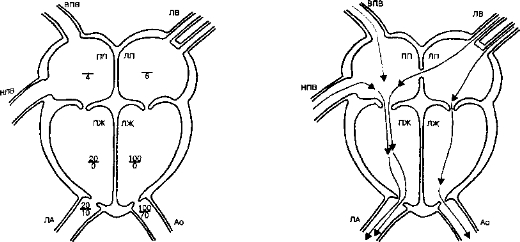
Рис. 7-7. Циркуляция крови в норме (слева) и ДМПП (справа). Обозначения: Ао — аорта, НПВ — нижняя полая вена, ВПВ — верхняя полая вена, ЛП — левое предсердие, ЛЖ — левый желудочек, ПП — правое предсердие, ПЖ — правый желудочек, ЛА — лёгочная артерия, ЛВ — лёгочные вены; слева в камерах и сосудах указаны величины давления: числитель — систолическое, знаменатель — диастолическое (в мм рт.ст) [Из: Merck Manual of Diagnosis and Therapy. 16 издание Merck Res. Lbs, 1992, c.2052, 2055]
г. Открытое овальное окно не рассматривают как ДМПП (в открытом овальном окне существует клапан, закрывающийся от разницы давления в предсердиях и препятствующий патологическому сбросу крови).
- Гемодинамические нарушения
а. При большом ДМПП давление одинаково в обоих предсердиях.
б. Поскольку опорожнение предсердий происходит во время диастолы желудочков, направление шунта на уровне предсердий зависит от растяжимости правого и левого желудочков {диастолтесшй феномен). Поскольку обычно растяжимость правого желудочка больше, чем левого, сброс крови через ДМПП происходит слева направо.
в. В результате умеренно усиливается лёгочный кровоток.
г. При некорригированном пороке может возникнуть поражение лёгочных сосудов, приводящее к развитию лёгочного сердца.
- Клинические проявления. ДМПП — порок бледного типа. Слабую одышку и лёгкую утомляемость наблюдают в младенчестве и раннем детстве. Эти симптомы нарастают с возрастом и в последующем проявляются в виде сердечной недостаточности, часто возникающей после эпизода фибрилляции предсердий.
- Диагностика
а. Аускультативно: систолический шум во И-Ш межреберье; II тон над лёгочной артерией усилен и расщеплён.
б. Рентгенологическое исследование грудной клетки, умеренное увеличение правого желудочка и усиление сосудистого рисунка лёгких.
в. ЭКГ. Признаки перегрузки правых отделов сердца, гипертрофия правого предсердия и правого желудочка, отклонение электрической оси сердца вправо и частичная блокада правой ножки пучка Хиса; возникают экстрасистолия, пароксизмальная тахикардия, мерцательная аритмия.
г Катетеризация сердца. Диагноз ставят на основании скачкообразного повыШеНй 8 Ш%) оксигенации крови при переходе зонда из полых вен в правое n p « * J Абсолют^ точное доказательство наличия ДМПП - прохождение 30НДа Из J подердия в левое. При введении контрастного вещества в левое предсерДИе а J холит его заброс в правое. Можно выиислить объем сброса крови слева напра б Лечение зависит от объёма сбрасываемой крови, а У детей старше 2 лет самопроизвольное закрыгтие дефекта происходит крайне б Хирургическое закрыгтие дефекта производят в том случае, если лёгочный крово^ ' превышает общий в 1,5-2 раза. Абсолютные показания к раннему оперативно! лечению: дефекты первичной перегородки, а также обширные дефекты вторичной пеП городки, особенно если вышвлен аномальный дренаж лёгочный вен. Р*
в Риск летального исхода не превышает 1%.
г. Оптимальный возраст ребёнка для проведения операции — 4-5 лет (до поступления в школу).
д. Операция заключается в ушивании ДМПП, либо его пластике; проводят в условиях искусственного кровообращения или гипотермии.
Д. Дефекты межжелудочковой перегородки (рис. 7-8)
- Классификация. ДМЖП — самый распространённый ВПС. ДМЖП часто сarрсеaж- дают другие ВПС (коарктация аорты и т.д.). Классификация дефектов основана на их локализации.
а. Дефекты, связанные с выкодным трактом правого желудочка.
- Высокие расположены выше наджелудочкового гребня.
- Низкие локализованы ниже наджелудочкового гребня (наиболее частые).
б. Дефекты, связанные с входным трактом.
- Высокие расположены ниже перегородковой створки трёхстворчатого клапана Иногда сочетаются с низким ДМПП и расщеплением створки клапана (атр^^нт- рикулярный канал).
- Низкие размещаются в мышечной части перегородки вблизи от верхушки желудочка
- Гемодинамические нарушения
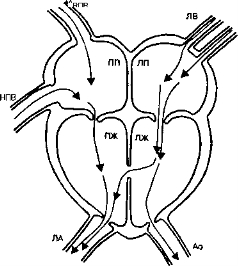 а. При большом ДМЖП давление в обоих желудочках одинаково.
а. При большом ДМЖП давление в обоих желудочках одинаково.
7-7 (И*
Рис. 7-8. ДМЖП. Обозначения см. рисунок / Merck Manual of Diagnosis and Therapy- 1° "" Merck Res. Lbs, 1992, c.2054)
б. Поскольку желудочки опорожняются во время систолы, направление шунта на их уровне определяет соотношение сопротивлений большого и малого кругов кровообращения (систолический феномен).
- Пока лёгочно-сосудистое сопротивление меньше сопротивления в большом круге, сброс через ДМЖП будет происходить слева направо. Следовательно, порок изначально бледного типа. Цианоз появляется при склерозировании сосудов малото круга (т.е. в терминальной стадии болезни).
- Это приводит к увеличению лёгочного кровотока, что в свою очередь увеличивает объёмную нагрузку левого желудочка и может привести к развитию ранней сердечной недостаточности.
в. Другие неблагоприятные последствия повышенного лёгочного кровотока.
- Отставание в физическом и умственном развитии.
- Частые инфекции дыхательных путей,
- Увеличение сосудистого сопротивления лёгких.
- Развитие необратимых склеротических изменений в сосудах лёгких.
(а) В результате сопротивления кровотоку в сосудах лёгких давление крови становится выше, чем в сосудах большого круга кровообращения, и возникает обратный сброс крови (синдром Айзенмёнгера).
(б) С этого момента больной становится неоперабельным.
- Клинические проявления
а. Небольшие ДМЖП редко вызывают выраженную симптоматику в младенчестве и раннем детстве. Часто они закрываются самопроизвольно.
б. Симптомы при ДМЖП хорошо выражены, когда диаметр дефекта приближен к диаметру корня аорты.
- Дети с большими дефектами обычно предъявляют жалобы на одышку при физической нагрузке, быструю утомляемость.
- Выраженную сердечную недостаточность можно наблюдать у новорождённых и гораздо реже у взрослых детей.
- Диагностика
а. Аускультативно: грубый систолический шум с эпицентром в Ш—IV межреберье у левого края грудины. Шум усиливается по направлению к мечевидному отростку. На сосуды шеи и на межлопаточную область шум не проводится. При выравнивании давлений в желудочках систолический шум исчезает. Для большого ДМЖП характерен акцент II тона над лёгочной артерией.
б. Рентгенологическое исследование грудной клетки и ЭКГ свидетельствуют
о гипертрофии обоих желудочков (особенно при больших дефектах).
в. Катетеризация сердца необходима для определения выраженности шунта слева направо, лёгочно-сосудистого сопротивления и локализации дефектов. При большом ДМЖП отмечают повышение оксигенации и давления в правом желудочке и лёгочной артерии.
- Лечение
а. Хирургическое закрытие дефектов показано в следующих случаях.
- Детям с выраженной сердечной недостаточностью или нарастающим сaпрaтив- лением в сосудах лёгких.
- При бессимптомно протекающей болезни (но значительном сбросе крови), если ДМЖП не закрылся до 2-х лет.
- Если сердечный выброс в малый круг кровообращения превышает выброс в большой в 1,5-2 раза.
Послеоперационная летальность менее 3%. Она зависит от тяжести имевшА
б. ДО
Z ZZ'Z^LJaso производят в условиях искусственного кровооб
В' ния иГ углублённой гипотермии. Оно заключается в ушивании Р%-
ГдГх (чтобы не прорезались швы) либо во вшивании заплаты. "Ро
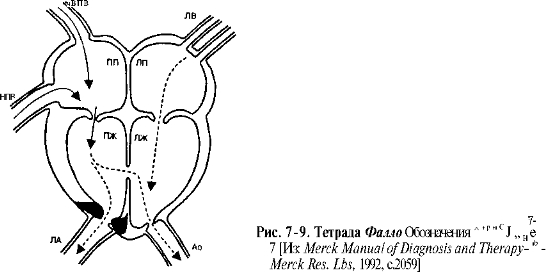
Е. Тетрада Фалло (рис. 7-9)
1 АТеТрадГфлш - один из распространённых пороков сердца синего типа, вю,Ючает четыре дефекта.
- Стеноз выходного отдела правого желудочка (инфундибулярныи, клапанный И1и комбинированный), в 50-70% случаев стеноз сочетается с гипоплазией лёгочной артерии и её ветвей.
- Большой ДМЖП, располагающийся под наджелудочковым гребнем.
- Гипертрофия правого желудочка.
- Декомпозиция аорты (дренирует оба желудочка).
б. Пентада Фалло — сочетание ДМПП с компонентами тетрады Фамд. С точки зрения патогенеза тетрада и пентада Фамд различаются незначительно.
в. Поскольку сопротивление правожелудочковому выбросу превышает системное аху- дистое сопротивление, сброс крови идёт справа налево. В результате понижается гаы- щение крови кислородом, возникает цианоз.
г. Толерантность больного к физической нагрузке ограничена (лёгочный кровоток невсв- можно увеличить).
2. Клинические признаки
а. Цианоз и одышка при физической нагрузке.
- Приседание повышает системное сосудистое сопротивление, что снижает величину сброса справа налево и приводит к увеличению лёгочного кровотока.
- Цианоз наблюдают в 30% случаев при рождении. У остальных больных цианоз возникает не позже 7 лет. Характерны полицитемия и симптом барабанных палочек.
б. Цереброваскулярные расстройства представляют основную угрозу жизни, тогда как саджая недостаточность редко приводит к гибели больного.
- Диагностика
а. Аускультативно выслушивают грубый скребущий систолический шум во И-Ш межреберье слева от грудины, занимающий всю систолу. Шум обусловлен стенозом лёгочной артерии. Похожий шум можно выслушать при ДМПП, но в отличие от последнего, ослаблен или отсутствует II тон на лёгочной артерии (поскольку давление в лёгочной артерии ниже обычного). I сердечный тон громкий.
б. ЭКГ. Правограмма. В правых груднык отведениях — симптомы гипертрофии правого желудочка; у 1 /3 больных — неполная блокада правой ножки пучка Хиса.
в. Рентгенологическое исследование. Лёгочный рисунок обеднён (у детей старшего возраста и у взрослых усилен за счёт коллатералей). Форма сердца в виде башмачка (нет II дуги). Увеличен размер правого желудочка.
г. Эхокардиоскопия. Нет перехода передней стенки аорты в межжелудочковую перегородку. Широкая аорта расположена над дефектом. Двухмерная эхокардиоскопия позволяет определить степень смещения аорты вправо, размеры ДМЖП, степень стеноза лёгочной артерии и гипертрофию правого желудочка.
д. Катетеризация сердца. Обнаруживают высокое давление в правом желудочке, равное левому, а также значительный градиент давления между лёгочной артерией и правыш желудочком. Зонд легко проходит в аорту, где регистрируется пониженная оксигенация крови.
е. Ангиокардиография имеет важное значение в распознавании уровня стеноза лёгочной
артерии, а также в определении размера ствола и ветвей лёгочной артерии.
- Лечение одышечно-цианотических приступов. Больным с тетрадой Фамо нельзя назначать сердечные гликозиды. Причина в том, что при инфундибулярном стенозе лёгочной артерии усиление сокращений правого желудочка способствует спазму стено- зированного отдела. Поэтому во время приступа назначают транквилизаторы или проме- дол, кордиамин. При отсутствии эффекта от проводимой терапии в/в струйно вводят 4% р-р бикарбоната натрия, 5% р-р глюкозы, р-р Рйнгера, реополиглюкин с добавлением эуфиллина, инсулина и витаминов. Если приступ не купируется, показана экстренная операция.
- Оперативное лечение многообразно и зависит от анатомии дефекта и возраста ребёнка.
а. Операция выбора — радикальная коррекция порока после 2-летнего возраста.
б. Вопрос, нужно ли корригировать порок до этого возраста, остаётся спорным. Новорождённым и детям раннего возраста с выфаженныш цианозом и частыми одышечно-цианотичес- кими приступами первоначально накладывают паллиативный системно-лёгочный шунт. Цель паллиативной операции — увеличить кровоток по лёгочной артерии. После такого вмешательства одышка и цианоз проходят. Окончательную коррекцию производят спустя 1-3 года, лучше всего в 6-7 лет. Виды паллиативнык операций.
- Операция Блёлока- Тауссиг — подключично-лёгочный анастомоз.
- Операция Уотерсшоуна-Кули — боковой анастомоз между нисходящей аортой и правой ветвью лёгочной артерии.
- Операция Потса-Смита — боковой анастомоз между нисходящей аортой и левой ветвью лёгочной артерии.
в. Радикальная операция при тетраде Фамо — закрытие ДМЖП заплатой и устранение стеноза лёгочной артерии. Операцию выполняют с использованием искусственного кровообращения и кардиоплегии или углублённой гипотермии.
ЙИ Транспозиция магистральных сосудов (рис. 7-10).
- Патогенез
лSfAoeaJjyjL
 Рис. 7-10. Транспозиция магистральных сосудов Обозначения см. рисунок 7-7 [Из: Merck Manual of Diagnosis and Therapy. 16 издание Merck Res. Lbs, 1992, c.2060]
Рис. 7-10. Транспозиция магистральных сосудов Обозначения см. рисунок 7-7 [Из: Merck Manual of Diagnosis and Therapy. 16 издание Merck Res. Lbs, 1992, c.2060]
а. При транспозиции магистральных сосудов аорта дренирует анатомически правый желудочек, а лёгочная артерия дренирует анатомически левый желудочек. В
результате возникают два независимых круга кровообращения.
б. Больной с таким пороком может жить лишь вследствие того, что между левыми и правыми отделами сердца существует сообщение, позволяющее смешиваться окие- нированной и неоксигенированной крови. Обычно смешение происходит через /^ТП либо через открытый артериальный проток, или же через ДМЖП. При трипозиции магистральных сосудов сброс крови через шунты осуществляется в обоих нтржш- ниях, и чем больше диаметр шунта, тем менее выражена гипоксемия. При ссчеЕнин транспозиции магистральных сосудов с ДМЖП лёгочный кровоток резко увеличен, развивается лёгочная гипертензия.
- Клиническая картина. Сразу же после рождения у ребёнка отмечают тотальный цианоз, вскоре возникают одышка, тахикардия, увеличение размеров сердца, гетакмеа- лия, отёки, асцит.
- Диагностика базируется на определении степени оксигенации артериальной ЩЩ рентгенологическом исследовании и эхокардиоскопии.
- Лечение
а. Закрытая баллонная атриосептотомия показана для увеличения размера мзпрг^ сердного сообщения и облегчает смешивание крови.
б. В последующем проводят окончательную хирургическую коррекцию.
- Инверсия предсердий (операции Сеннинга и Мастерда).
- Перемещение магистральных артерий (операция Жатене).
Источник: Лопухин Ю.М., Савельев В.С., «Хирургия» 1997