Аритмический шок.
У больных отмечается четкая связь падения АД и появления периферических симптомов шока с нарушениями ритма и проводимости. При восстановлении сердечного ритма, как правило, исчезают и признаки шока. Первостепенная задача лечения — восстановление нормальной частоты желудочковых сокращений.
В остром периоде инфаркта миокарда аритмии возникают практически у каждого больного. Для профилактики желудочковых аритмий наиболее эффективен лидокаин. Вводят его внутривенно в первоначальной дозе 100—120 мг (5—6 мл 2 % раствора), а затем внутривенно капельно со средней скоростью 1—4 мг/мин. При необходимости показано повторное струйное введение 60—100 мг лидокаина. Эту же дозу вводят при рецидиве экстрасистолии. Некоторые авторы указывают на прямое антигипоксическое действие лидокаина путем стабилизации клеточных мембран кардиоцитов. Лидокаин оказывает очень слабое отрицательное инотропное влияние, при этом АД и СВ существенно не меняются. Суточная доза — не более 2—3 г (у больных старше 70 лет при кардиогенном шоке, недостаточности кровообращения и нарушениях функции печени дозы лидокаина уменьшают вдвое).
При неэффективности лидокаина можно применить новокаинамид до 1 г под контролем ЭКГ и АД после каждых 100 мг (1 мл 10 % раствора) либо блокаторы бета-адренорецепторов (индерал из расчета 1 мг на 10 кг массы тела) внутривенно.
В последнее время считают, что лечение аритмий лучше начинать с быстрого определения и коррекции электролитных нарушений — гипокалиемии и гипомагнезиемии. При гипокалиемии (уровень К+ менее 3,5 ммоль/л) 10 ммоль хлорида калия растворяют в 50—100 мл раствора глюкозы и вводят внутривенно капельно в течение 30 мин. Введение этой дозы повторяется каждый час до достижения уровня K+ в плазме 4—4,5 ммоль/л. Меньшая степень гипокалиемии может быть скорригирована с помощью оральной терапии. При гипомагнезиемии (уровень Mg++ в плазме крови менее 0,7 ммоль/л) 1—2 г сульфата магния разводят в 50—100 мл изотонического раствора натрия хлорида и вводят в течение 50—60 мин, затем — от 0,5 до 1 г каждый час до 24 ч. Скорость и продолжительность инфузии зависят от клинической картины или степени магнезиемии. Введение раствора сульфата магния безопасно и сокращает частоту желудочковых аритмий.
Новый метод антиаритмической защиты миокарда при инфаркте миокарда — внутривенное лазерное облучение крови гелий-неоновым лазером. Его применяют в остром периоде заболевания. Лазерное облучение крови дает анальгетический эффект, уменьшает количество желудочковых экстрасистол более чем на 90 % и приводит к быстрой положительной динамике на ЭКГ.
Аритмии, наиболее опасные для жизни больного:
• желудочковая тахикардия (рис. 15.1), которая может перейти в ФЖ. При длительной ЖТ применяют препараты, дающие мембранный эффект. Препаратом выбора является лидокаин с последующей его комбинацией с пропранололом или проксинамидом. Если аритмия сохраняется и имеются нарушения гемодинамики, проводят электроимпульсную терапию (дефибрилляцию);
• фибрилляция (мерцание) желудочков (рис. 15.2). Для прекращения фибрилляции проводят немедленную электродефибрилляцию, которая эффективна лишь при тонической (высокоамплитудной) фибрилляции. С целью перевода атонической (низкоамплитудной фибрилляции) в тоническую внутривенно вводят адреналин в дозе 0,3—0,5 мл 0,1 % раствора. Для обеспечения хорошей оксигенации и перфузии миокарда перед дефибрилляцией необходимо проведение адекватной вентиляции кислородом и наружного массажа сердца. Кардиоверсия осуществляется постоянным током, начиная с 50 Дж, при отсутствии эффекта увеличивают разряд каждый раз на 50 Дж;
• желудочковые экстрасистолы очень опасны для жизни больного, так как могут переходить в мерцание и трепетание желудочков. Существует большая опасность развития ЖТ и ФЖ при выявлении одного или нескольких следующих критериев:
1) частота желудочковых экстрасистол 6 и более в 1 мин (рис. 15.3);
2) политопные экстрасистолы (рис. 15.4);
3) групповые желудочковые экстрасистолы (рис. 15.5; 15.6; 15.7);
4) ранние желудочковые экстрасистолы типа «R и Г» (рис. 15.8).
Внутривенное введение лидокаина является методом выбора при желудочковых экстрасистолиях и аритмиях. Препарат начинает действовать быстро и так же быстро исчезают его эффекты (в течение 15—20 мин после введения). Для быстрого достижения эффекта препарат вводят внутривенно болюсно из расчета 1 мг/кг. Для поддержания эффекта проводят постоянную инфузию лидокаина из расчета 2—4 мг/мин. Если аритмия сохраняется, то через 10 мин после введения первого болюса вводят второй в дозе 0,5 мг/кг. При застойной сердечной недостаточности дозу лидокаина уменьшают вдвое. Эффект наступает через 72—96 ч. Общая доза лидокаина до 2000 мг/сут.
Синусовая брадикардия. Мнения о значении брадикардии как фактора, предрасполагающего к развитию фибрилляции желудочков, противоречивы. Синусовая брадикардия, возникающая в первые часы острого инфаркта миокарда, может привести в последующем в отличие от брадикардии, возникающей в более поздние сроки острого инфаркта миокарда, к появлению эктопических желудочковых ритмов. Лечение синусовой брадикардии проводят в тех случаях, когда она вызывает нарушения гемодинамики или когда на ее фоне развивается выраженная эктопическая активность желудочков. Для ускорения синусового ритма используют атропин (внутривенно в дозе 0,4—0,6 мг). Если пульс сохраняется менее 60 в минуту, возможно повторное введение атропина по 0,2 мг до тех пор, пока общая доза не составит 2 мг. Но необходимо помнить, что атропин может усугублять ишемию или вызывать желудочковую тахикардию или фибрилляцию. При стойкой брадикардии (менее 40 в минуту), латентной к введению атропина, требуется проведение электрической стимуляции сердца. Временная терапия чрескожной или чреспищеводной кардиостимуляцией, инфузией допамина или эпинефрина может быть необходима при слишком медленном сердечном ритме для поддержания адекватного СВ. Наиболее эффективной у таких больных является трансвенозная электрокардиостимуляция.
Нарушения проводимости встречаются при инфаркте миокарда довольно часто, особенно в 1—2-й день болезни. Они могут возникать на различных уровнях проводящей системы сердца: в области предсердно-желудочкового узла, предсердно-желудочкового пучка (пучок Гиса) или в более дистальных отделах проводящей системы. Ишемия предсердно-желудочкового узла обычно встречается при инфаркте миокарда правого желудочка, потому что данный узел снабжается кровью через правую коронарную артерию. Это может привести к атриовентрикулярной блокаде разной степени, вплоть до полной, резистентной к атропину. В подобной ситуации необходима последовательная атриовентрикулярная электростимуляция, в то время как электростимуляции желудочка следует избегать из-за отсутствия эффекта и возможного вреда.
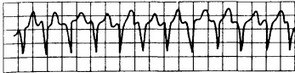
Рис. 15.1. Желудочковая тахикардия.
Зубцы Р не выявляются, комплексы QRS имеют патологическую форму.
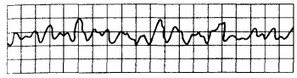
Рис. 15.2. Мерцание (фибрилляция) желудочков.
Синусоида нерегулярная, неритмичная; комплексы QRST отсутствуют, частота волн мерцания более 250 в минуту.
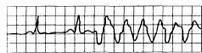
Рис. 15.3. Три и более (обычно до 9) последовательных желудочковых экстрасистол.
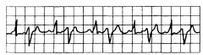
Рис. 15.4. Бигеминия: каждый синусовый импульс сопровождается преждевременным желудочковым комплексом (экстрасистолой).
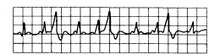
Рис. 15.5. Тригеминия: за каждыми двумя синусовыми сокращениями следует экстрасистола.
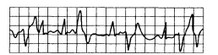
Рис. 15.6. Мультиформные желудочковые экстрасистолы.
Морфологически различные преждевременные желудочковые комплексы (экстрасистолы).
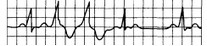
Рис. 15.7. Спаренные желудочковые экстрасистолы.
Две последовательные экстрасистолы за синусовым ритмом.
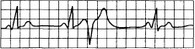
Рис. 15.8. Желудочковые экстрасистолы типа «R на Т».
Комплекс QRS экстрасистолы наслаивается на вершину или нисходящее колено предшествующего зубца Т.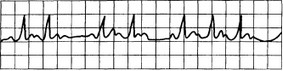
Рис. 15.9. АВ-блокада II степени (Венкебаха, Мобиц-1).
Постоянное удлинение интервала PQ с выпадением комплекса QRST; интервалы R—R прогрессивно укорачиваются; Р—Р — относительно постоянны.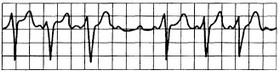
Рис. 15.10. АВ-блокада II степени (Мобиц-II).
Интервалы PQ постоянные, могут быть удлиненными, выпадение желудочковых комплексов QRST, длинные паузы равны удвоенному интервалу Р—Р; Р : QRS = 3:2; 4:3; 5:4.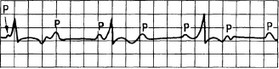
Рис. 15.11. АВ-блокада III степени (полная).
Интервалы R—R и Р—Р постоянные; частота Р больше частоты комплексов QRS, комплексы (?/?5'нормальной продолжительности или расширены и деформированы.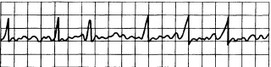
Рис. 15.12. Мерцание (фибрилляция) предсердий.
Отсутствие четких зубцов Р, комплексы QRS неправильной формы, частоты и вольтажа. Частота сокращения предсердий около 350 и более в минуту.
Наиболее опасные нарушения проводимости сердца:
• блокада сердца II степени (промежуточная атриовентрикулярная блокада) возникает в том случае, когда часть импульсов не достигает желудочков. АВ-блокада типа Мобиц I (АВ-блокада Венкебаха) является следствием нарушения проводимости на уровне предсердно-желудочкового узла (рис. 15.9). В редких случаях блокада типа Мобиц I может прогрессировать до полной блокады сердца.
АВ-блокада типа Мобиц II (рис. 15.10) имеет тенденцию к прогрессированию вплоть до полной блокады сердца. Подчиненный водитель ритма, включающийся в нижних отделах системы Гиса—Пуркинье вследствие ускользания, обладает нестабильным, медленным ритмом. Прогноз часто неблагоприятный. В этом случае показана имплантация кардиостимулятора.
• АВ-блокада III степени (рис. 15.11) характеризуется тем, что ни один предсердный импульс не поступает к желудочкам. Полная АВ-блокада представляет значительную опасность для жизни больного. Клинически может проявляться аритмогенным шоком или приступами Морганьи—Адамса—Стокса, одним из проявлений которого является потеря сознания. Приступы чаще всего возникают в результате длинной предавтоматической паузы при переходе от неполной АВ-блокады к полной. Происходит резкое замедление деятельности сердца до полной его остановки, наступает гипоксия мозга или появляются групповые политопные экстрасистолы с переходом в трепетание и мерцание желудочков. При АВ-блокаде III степени наиболее эффективна трансвенозная электрокардиостимуляция.
• Пароксизмальная предсердная тахикардия, трепетание и мерцание предсердий (рис. 15.12) при инфаркте миокарда встречаются редко. При мерцании (фибрилляции) предсердий могут возникать заметные расстройства гемодинамики, обмороки, сердечная недостаточность. При нестабильной гемодинамике показано устранение мерцания и трепетания предсердий путем срочной кардиоверсии или электростимуляции предсердий с частотой, превышающей частоту трепетания предсердий. Кардиоверсию проводят одиночным импульсом постоянного тока (заряд 200 Дж и менее).
В остром периоде инфаркта миокарда аритмии возникают практически у каждого больного. Для профилактики желудочковых аритмий наиболее эффективен лидокаин. Вводят его внутривенно в первоначальной дозе 100—120 мг (5—6 мл 2 % раствора), а затем внутривенно капельно со средней скоростью 1—4 мг/мин. При необходимости показано повторное струйное введение 60—100 мг лидокаина. Эту же дозу вводят при рецидиве экстрасистолии. Некоторые авторы указывают на прямое антигипоксическое действие лидокаина путем стабилизации клеточных мембран кардиоцитов. Лидокаин оказывает очень слабое отрицательное инотропное влияние, при этом АД и СВ существенно не меняются. Суточная доза — не более 2—3 г (у больных старше 70 лет при кардиогенном шоке, недостаточности кровообращения и нарушениях функции печени дозы лидокаина уменьшают вдвое).
При неэффективности лидокаина можно применить новокаинамид до 1 г под контролем ЭКГ и АД после каждых 100 мг (1 мл 10 % раствора) либо блокаторы бета-адренорецепторов (индерал из расчета 1 мг на 10 кг массы тела) внутривенно.
В последнее время считают, что лечение аритмий лучше начинать с быстрого определения и коррекции электролитных нарушений — гипокалиемии и гипомагнезиемии. При гипокалиемии (уровень К+ менее 3,5 ммоль/л) 10 ммоль хлорида калия растворяют в 50—100 мл раствора глюкозы и вводят внутривенно капельно в течение 30 мин. Введение этой дозы повторяется каждый час до достижения уровня K+ в плазме 4—4,5 ммоль/л. Меньшая степень гипокалиемии может быть скорригирована с помощью оральной терапии. При гипомагнезиемии (уровень Mg++ в плазме крови менее 0,7 ммоль/л) 1—2 г сульфата магния разводят в 50—100 мл изотонического раствора натрия хлорида и вводят в течение 50—60 мин, затем — от 0,5 до 1 г каждый час до 24 ч. Скорость и продолжительность инфузии зависят от клинической картины или степени магнезиемии. Введение раствора сульфата магния безопасно и сокращает частоту желудочковых аритмий.
Новый метод антиаритмической защиты миокарда при инфаркте миокарда — внутривенное лазерное облучение крови гелий-неоновым лазером. Его применяют в остром периоде заболевания. Лазерное облучение крови дает анальгетический эффект, уменьшает количество желудочковых экстрасистол более чем на 90 % и приводит к быстрой положительной динамике на ЭКГ.
Аритмии, наиболее опасные для жизни больного:
• желудочковая тахикардия (рис. 15.1), которая может перейти в ФЖ. При длительной ЖТ применяют препараты, дающие мембранный эффект. Препаратом выбора является лидокаин с последующей его комбинацией с пропранололом или проксинамидом. Если аритмия сохраняется и имеются нарушения гемодинамики, проводят электроимпульсную терапию (дефибрилляцию);
• фибрилляция (мерцание) желудочков (рис. 15.2). Для прекращения фибрилляции проводят немедленную электродефибрилляцию, которая эффективна лишь при тонической (высокоамплитудной) фибрилляции. С целью перевода атонической (низкоамплитудной фибрилляции) в тоническую внутривенно вводят адреналин в дозе 0,3—0,5 мл 0,1 % раствора. Для обеспечения хорошей оксигенации и перфузии миокарда перед дефибрилляцией необходимо проведение адекватной вентиляции кислородом и наружного массажа сердца. Кардиоверсия осуществляется постоянным током, начиная с 50 Дж, при отсутствии эффекта увеличивают разряд каждый раз на 50 Дж;
• желудочковые экстрасистолы очень опасны для жизни больного, так как могут переходить в мерцание и трепетание желудочков. Существует большая опасность развития ЖТ и ФЖ при выявлении одного или нескольких следующих критериев:
1) частота желудочковых экстрасистол 6 и более в 1 мин (рис. 15.3);
2) политопные экстрасистолы (рис. 15.4);
3) групповые желудочковые экстрасистолы (рис. 15.5; 15.6; 15.7);
4) ранние желудочковые экстрасистолы типа «R и Г» (рис. 15.8).
Внутривенное введение лидокаина является методом выбора при желудочковых экстрасистолиях и аритмиях. Препарат начинает действовать быстро и так же быстро исчезают его эффекты (в течение 15—20 мин после введения). Для быстрого достижения эффекта препарат вводят внутривенно болюсно из расчета 1 мг/кг. Для поддержания эффекта проводят постоянную инфузию лидокаина из расчета 2—4 мг/мин. Если аритмия сохраняется, то через 10 мин после введения первого болюса вводят второй в дозе 0,5 мг/кг. При застойной сердечной недостаточности дозу лидокаина уменьшают вдвое. Эффект наступает через 72—96 ч. Общая доза лидокаина до 2000 мг/сут.
Синусовая брадикардия. Мнения о значении брадикардии как фактора, предрасполагающего к развитию фибрилляции желудочков, противоречивы. Синусовая брадикардия, возникающая в первые часы острого инфаркта миокарда, может привести в последующем в отличие от брадикардии, возникающей в более поздние сроки острого инфаркта миокарда, к появлению эктопических желудочковых ритмов. Лечение синусовой брадикардии проводят в тех случаях, когда она вызывает нарушения гемодинамики или когда на ее фоне развивается выраженная эктопическая активность желудочков. Для ускорения синусового ритма используют атропин (внутривенно в дозе 0,4—0,6 мг). Если пульс сохраняется менее 60 в минуту, возможно повторное введение атропина по 0,2 мг до тех пор, пока общая доза не составит 2 мг. Но необходимо помнить, что атропин может усугублять ишемию или вызывать желудочковую тахикардию или фибрилляцию. При стойкой брадикардии (менее 40 в минуту), латентной к введению атропина, требуется проведение электрической стимуляции сердца. Временная терапия чрескожной или чреспищеводной кардиостимуляцией, инфузией допамина или эпинефрина может быть необходима при слишком медленном сердечном ритме для поддержания адекватного СВ. Наиболее эффективной у таких больных является трансвенозная электрокардиостимуляция.
Нарушения проводимости встречаются при инфаркте миокарда довольно часто, особенно в 1—2-й день болезни. Они могут возникать на различных уровнях проводящей системы сердца: в области предсердно-желудочкового узла, предсердно-желудочкового пучка (пучок Гиса) или в более дистальных отделах проводящей системы. Ишемия предсердно-желудочкового узла обычно встречается при инфаркте миокарда правого желудочка, потому что данный узел снабжается кровью через правую коронарную артерию. Это может привести к атриовентрикулярной блокаде разной степени, вплоть до полной, резистентной к атропину. В подобной ситуации необходима последовательная атриовентрикулярная электростимуляция, в то время как электростимуляции желудочка следует избегать из-за отсутствия эффекта и возможного вреда.

Рис. 15.1. Желудочковая тахикардия.
Зубцы Р не выявляются, комплексы QRS имеют патологическую форму.

Рис. 15.2. Мерцание (фибрилляция) желудочков.
Синусоида нерегулярная, неритмичная; комплексы QRST отсутствуют, частота волн мерцания более 250 в минуту.

Рис. 15.3. Три и более (обычно до 9) последовательных желудочковых экстрасистол.

Рис. 15.4. Бигеминия: каждый синусовый импульс сопровождается преждевременным желудочковым комплексом (экстрасистолой).

Рис. 15.5. Тригеминия: за каждыми двумя синусовыми сокращениями следует экстрасистола.

Рис. 15.6. Мультиформные желудочковые экстрасистолы.
Морфологически различные преждевременные желудочковые комплексы (экстрасистолы).

Рис. 15.7. Спаренные желудочковые экстрасистолы.
Две последовательные экстрасистолы за синусовым ритмом.

Рис. 15.8. Желудочковые экстрасистолы типа «R на Т».
Комплекс QRS экстрасистолы наслаивается на вершину или нисходящее колено предшествующего зубца Т.

Рис. 15.9. АВ-блокада II степени (Венкебаха, Мобиц-1).
Постоянное удлинение интервала PQ с выпадением комплекса QRST; интервалы R—R прогрессивно укорачиваются; Р—Р — относительно постоянны.

Рис. 15.10. АВ-блокада II степени (Мобиц-II).
Интервалы PQ постоянные, могут быть удлиненными, выпадение желудочковых комплексов QRST, длинные паузы равны удвоенному интервалу Р—Р; Р : QRS = 3:2; 4:3; 5:4.

Рис. 15.11. АВ-блокада III степени (полная).
Интервалы R—R и Р—Р постоянные; частота Р больше частоты комплексов QRS, комплексы (?/?5'нормальной продолжительности или расширены и деформированы.

Рис. 15.12. Мерцание (фибрилляция) предсердий.
Отсутствие четких зубцов Р, комплексы QRS неправильной формы, частоты и вольтажа. Частота сокращения предсердий около 350 и более в минуту.
Наиболее опасные нарушения проводимости сердца:
• блокада сердца II степени (промежуточная атриовентрикулярная блокада) возникает в том случае, когда часть импульсов не достигает желудочков. АВ-блокада типа Мобиц I (АВ-блокада Венкебаха) является следствием нарушения проводимости на уровне предсердно-желудочкового узла (рис. 15.9). В редких случаях блокада типа Мобиц I может прогрессировать до полной блокады сердца.
АВ-блокада типа Мобиц II (рис. 15.10) имеет тенденцию к прогрессированию вплоть до полной блокады сердца. Подчиненный водитель ритма, включающийся в нижних отделах системы Гиса—Пуркинье вследствие ускользания, обладает нестабильным, медленным ритмом. Прогноз часто неблагоприятный. В этом случае показана имплантация кардиостимулятора.
• АВ-блокада III степени (рис. 15.11) характеризуется тем, что ни один предсердный импульс не поступает к желудочкам. Полная АВ-блокада представляет значительную опасность для жизни больного. Клинически может проявляться аритмогенным шоком или приступами Морганьи—Адамса—Стокса, одним из проявлений которого является потеря сознания. Приступы чаще всего возникают в результате длинной предавтоматической паузы при переходе от неполной АВ-блокады к полной. Происходит резкое замедление деятельности сердца до полной его остановки, наступает гипоксия мозга или появляются групповые политопные экстрасистолы с переходом в трепетание и мерцание желудочков. При АВ-блокаде III степени наиболее эффективна трансвенозная электрокардиостимуляция.
• Пароксизмальная предсердная тахикардия, трепетание и мерцание предсердий (рис. 15.12) при инфаркте миокарда встречаются редко. При мерцании (фибрилляции) предсердий могут возникать заметные расстройства гемодинамики, обмороки, сердечная недостаточность. При нестабильной гемодинамике показано устранение мерцания и трепетания предсердий путем срочной кардиоверсии или электростимуляции предсердий с частотой, превышающей частоту трепетания предсердий. Кардиоверсию проводят одиночным импульсом постоянного тока (заряд 200 Дж и менее).
Источник: Под ред. В.Д. Малышева, «Интенсивная терапия. Реанимация. Первая помощь: Учебное пособие» 2000
А так же в разделе « Аритмический шок. »
- Амринон.
- Кортикостероиды
- Морфин.
- Фентанил.
- Дроперидол.
- Глава 13 ОТЕК ЛЕГКИХ
- КАРДИОГЕННЫЙ ОТЕК ЛЕГКИХ
- ОТЕК ЛЕГКИХ ПРИ ИЗМЕНЕНИЯХ КОЛЛОИДНО-ОСМОТИЧЕСКОГО ДАВЛЕНИЯ
- ОТЕК ЛЕГКИХ ПРИ ПОВЫШЕННОЙ ПРОНИЦАЕМОСТИ СОСУДИСТОЙ СТЕНКИ
- Глава 14 ТРОМБОЭМБОЛИЯ ЛЕГОЧНОЙ АРТЕРИИ
- Патофизиологические изменения.
- Клиническая картина.
- Диагностика.
- Раздел IIIШОК
- Глава 15 КАРДИОГЕННЫЙ ШОК
- Рефлекторный шок.
- Истинный кардиогенный шок.
- Ареактивный шок.
- Глава 16 ГИПОВОЛЕМИЧЕСКИЙ ШОК
- Патофизиологические изменения.
- Первичное возмещение кровопотери
- Окончательное возмещение кровопотери.
- Новые подходы к лечению гиповолемического шока.
- Гемодинамический мониторинг по технологии «МЕДАСС».
- Гидродинамический мониторинг по технологии «МЕДАСС».
- Глава 17 СЕПТИЧЕСКИЙ ШОК
- Клиническая картина.
- Рациональная коррекция гемодинамики.
- Глава 18 АНАФИЛАКТИЧЕСКИЙ ШОК
- Раздел IV ОСТРЫЕ НАРУШЕНИЯ ПОСТОЯНСТВА ВНУТРЕННЕЙ СРЕДЫ
- Глава 19 ВОДНО-ЭЛЕКТРОЛИТНОЕ РАВНОВЕСИЕ ВОДНЫЙ БАЛАНС ОРГАНИЗМА
- ВОДНЫЕ РАЗДЕЛЫ ОРГАНИЗМА
- ОСМОЛЯРНОСТЬ И КОЛЛОИДНО-ОСМОТИЧЕСКОЕ ДАВЛЕНИЕ
- Закон электронейтральности
- Закон изоосмолярности.
- ПОЧЕЧНАЯ РЕГУЛЯЦИЯ ВОДНО-ЭЛЕКТРОЛИТНОГО РАВНОВЕСИЯ
- ОСНОВНАЯ РОЛЬ ИОНОВ
- Глава 20 ДИСБАЛАНС ЖИДКОСТИ И ЭЛЕКТРОЛИТОВ
- КЛИНИЧЕСКИЕ И ЛАБОРАТОРНЫЕ ПРИЗНАКИ НАРУШЕНИЙ БАЛАНСА ВОДЫ И ЭЛЕКТРОЛИТОВ
- ВИДЫ НАРУШЕНИЙ БАЛАНСА ВОДЫ И ЭЛЕКТРОЛИТОВ
- Дефицит внеклеточной жидкости.
- Избыток внеклеточного объема жидкости
- НАРУШЕНИЕ ОСМОЛЯРНОСТИ (ГИПО- И ГИПЕРОСМОЛЯРНЫЕ СОСТОЯНИЯ)
- Гипоосмолярные нарушения.
- Гиперосмолярные нарушения.
- НАРУШЕНИЯ КОЛЛОИДНО-ОСМОТИЧЕСКОГО ДАВЛЕНИЯ ПЛАЗМЫ
- НАРУШЕНИЯ БАЛАНСА ЭЛЕКТРОЛИТОВ
- Нарушения баланса калия.
- Нарушения баланса кальция.
- Нарушения баланса магния.
- Нарушение баланса фосфора — гипофосфатемия.
- Нарушения баланса хлора.
- ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ
- Глава 21 КИСЛОТНО-ОСНОВНОЕ СОСТОЯНИЕ
- БУФЕРНЫЕ СИСТЕМЫ
- ПЕРВИЧНЫЕ ИЗМЕНЕНИЯ ПАРАМЕТРОВ КОС И КОМПЕНСАТОРНЫЕ РЕАКЦИИ
- Глава 22 НАРУШЕНИЯ КИСЛОТНО-ОСНОВНОГО СОСТОЯНИЯ
- ОСТРЫЙ ДЫХАТЕЛЬНЫЙ АЦИДОЗ
- ХРОНИЧЕСКИЙ ДЫХАТЕЛЬНЫЙ АЦИДОЗ
- ОСТРЫЙ ДЫХАТЕЛЬНЫЙ АЛКАЛОЗ
- ХРОНИЧЕСКИЙ ДЫХАТЕЛЬНЫЙ АЛКАЛОЗ
- МЕТАБОЛИЧЕСКИЙ АЦИДОЗ
- ЛАКТАТ-АЦИДОЗ
- КЕТОАЦИДОЗ
- Инсулин.
- Введение жидкости.
- Калий.
- АЛКОГОЛЬНЫЙ КЕТОАЦИДОЗ
- МЕТАБОЛИЧЕСКИЙ АЛКАЛОЗ
- Глава 23 РЕОЛОГИЧЕСКИЕ СВОЙСТВА КРОВИ И ИХ НАРУШЕНИЯ ПРИ ИНТЕНСИВНОЙ ТЕРАПИИ
- Физические основы гемореологии.
- Причина «неньютоновского поведения» крови.
- Основные детерминанты вязкости крови.
- Гемореологические нарушения и венозные тромбозы.
- Методы изучения реологических свойств крови.
- Глава 24 ДИССЕМИНИРОВАННОЕ ВНУТРИСОСУДИСТОЕ СВЕРТЫВАНИЕ (ДВС-СИНДРОМ)
- Патофизиологические аспекты.
- Лечение.