Лекция 50 АНТИКОАГУЛЯНТЫ
Антикоагулянты препятствуют образованию фибринных тромбов. Их классифицируют на антикоагулянты прямого и непрямого действия.
Антикоагулянты прямого действия инактивируют циркулирующие в крови факторы свертывания, эффективны in vitro и in vivo, применяются для консервирования крови, лечения и профилактики тромбоэмболических заболеваний и осложнений.
Антикоагулянты непрямого действия (оральные) являются антагонистами витамина К и нарушают зависимую от этого витамина активацию факторов свертывания в печени, эффективны только in vivo, применяются с лечебно-профилактической целью.
АНТИКОАГУЛЯНТЫ ПРЯМОГО ДЕЙСТВИЯ (ИНГИБИТОРЫ ТРОМБИНА)
Антикоагулянты прямого действия снижают ферментативную активность тромбина (фактор свертывания На) в крови. Различают две группы антикоагулянтов в зависимости от механизма ингибирования тромбина. Первая группа — селективные, специфические ингибиторы, независимые от антитромбина III (олигопептиды — гирудин, аргатробан; препарат для приема внутрь — ксимелагатран). Они нейтрализуют тромбин, блокируя его активный центр. Другую группу составляет гепарин — активатор антитромбина III.
ГИРУДИН — одноцепочечный полипептид (65 — 66 аминокислот) слюны пиявок (Hirudo medicinalis)[XX] с молекулярной массой около 7 кДа. Стабилизирован в характерной конформации тремя дисульфидными мостиками. В настоящее время гирудин получают методом генной инженерии. Гирудин избирательно и обратимо ингибирует тромбин, образуя с его активным центром стабильный комплекс, не влияет на другие факторы свертывания крови. Гирудин устраняет все эффекты тромбина — превращение фибриногена в фибрин, активацию факторов V (проакцелерин, Ас-глобулин плазмы), VIII (антигемофильный глобулин), XIII (фермент, вызывающий переплетение нитей фибрина), агрегацию тромбоцитов.
Рекомбинантный препарат гирудина — ЛЕПИРУДИН (РЕФЛЮДАН) получают из культуры дрожжевых клеток. При введении в вену он удлиняет активированное частичное тромбопластиновое время (АЧТВ) в 1,5 — 3 раза. Элиминируется почками (45% — в виде метаболитов). Период полуэлиминации в первой фазе — 10 мин, во второй фазе — 1,3 ч. Применяется в качестве дополнительного средства при тромболитической терапии острого инфаркта миокарда, для лечения нестабильной стенокардии и профилактики тромбоэмболических осложнений у ортопедических больных.
Аргатробан является N-замещенным производным аргинина, в большей степени инактивирует тромбин, чем трипсин, плазмин, фактор Ха, калликреин.
КСИМЕЛАГАТРАН (ЭКСАНТА) — единственный из доступных прямых ингибиторов тромбина, который можно назначать внутрь. Он является пролекарством, транспортной формой и после всасывания в кровь (биодоступность — 18 — 24%) подвергается метаболическим превращениям с образованием мелагатрана — прямого ингибитора тромбина. Трансформация ксимелагатрана в мелагатран происходит в два этапа. На первом этапе гидроксильная группа в молекуле ксимелагатрана восстанавливается с образованием этилового эфира мелагатрана. Реакция восстановления протекает в основном в печени, но также в слизистой оболочке кишечника и почках. На втором этапе эстеразы крови и тканей гидролизуют этиловую группу этилмелагатрана. В результате этой реакции появляется мелагатрана гидроксиамидин.
Мелагатран мало связывается с белками плазмы крови (20%), не метаболизируется и не взаимодействует с другими лекарственными средствами, выводится почками (80%). При острой почечной недостаточности дозу ксимелагатрана требуется снижать.
Ксимелагатран назначают внутрь для профилактики тромбоза глубоких вен голени и тромбоэмболических осложнений после ортопедических и хирургических операций. Доказана эффективность ксимелагатрана как средства профилактики ишемического инсульта и системных эмболий при хронической фибрилляции предсердий. Во время терапии ксимелагатраном не требуется проводить лабораторный контроль.
Ксимелагатран безопасен в плане кровотечений, у 5 — 10% пациентов вызывает бессимптомное повышение активности печеночных аминотрансфераз.
В 1916 г. американский студент-медик Джей МакЛен исследовал растворимый в эфире прокоагулянт, выделенный из печени. В этом эксперименте был открыт неизвестный ранее антикоагулянт фосфолипидной природы. В 1922 г. физиолог Уильям Генри Хауэлл получил гепарин
ГЕПАРИН (лат. hepar — печень) состоит из остатков К-ацетил^-глюкозамина и D- глюкуроновой кислоты (или ее изомера L-идуроновой кислоты), депонирован в секреторных гранулах тучных клеток. В одной грануле к белковому ядру присоединено 10 — 15 цепей, включающих 200 — 300 субъединиц моносахаридов (молекулярная масса пептидогликана — 750 — 1000 кДа). Внутри гранул моносахариды подвергается сульфатированию. Перед секрецией гепарин расщепляется до фрагментов с молекулярной массой 5 — 30 кДа (в среднем — 12 — 15 кДа) ферментом эндо-Р^-глюкуронидазой. В крови он не определяется, так как быстро разрушается. Только при системном мастоцитозе, когда происходит массивная дегрануляция тучных клеток, полисахарид появляется в крови и значительно снижает ее свертывание.
На поверхности клеток и во внеклеточном матриксе находятся гликозаминогликаны, близкие гепарину (гепариноиды), — гепарана сульфат и дерматана сульфат. Они обладают свойствами слабых антикоагулянтов. При распаде клеток злокачественных опухолей гепаран и дерматан освобождаются в кровоток и вызывают кровотечение.
Активный центр гепарина представлен пентасахаридом следующего состава:
N-ацетилглюкозамин-б-О-сульфат — D-глюкуроновая кислота — N-сульфатированный глюкозамин-3,6-О-дисульфат — L-идуроновая кислота — 2-О-сульфат — N-сульфатированный глюкозамин-б-О-сульфат.
Такой пентасахарид находится примерно в 30 % молекул гепарина, в меньшем количестве молекул гепарана, отсутствует в дерматане.
Гепарин обладает сильным отрицательным зарядом, который ему придают эфирносульфатные группы. Он связывается с гепаритиновыми рецепторами эндотелия сосудов и адсорбируется на тромбоцитах и других форменных элементах крови, что нарушает адгезию и агрегацию из-за отталкивания отрицательных зарядов. Концентрация гепарина в эндотелии в 1000 раз больше, чем в крови.
В 1939 г. К. Brinkhous и его сотрудники открыли, что противосвертывающий эффект гепарина опосредован эндогенным полипептидом плазмы крови. Спустя 30 лет этот фактор противосвертывающей системы был идентифицирован как антитромбин III. Он синтезируется в печени и представляет собой гликозилированный одноцепочечный полипептид с молекулярной массой 58 — 65 кДа, гомологичен ингибитору протеаз — а1-антитрипсину.
Сродством к антитромбину III и биологическим действием обладают только 30 % молекул гепарина, имеющие пентасахаридный активный центр. Этот центр связывается со специфическим катионным участком антитромбина III.
Гепарин служит матрицей для связывания антитромбина III с факторами свертывания и изменяет стереоконформацию его активного центра. В комплексе с гепарином антитромбин III инактивирует факторы свертывания группы сериновых протеаз — На (тромбин), ЕХа (аутопротромбин II), Ха (аутопротромбин III, фактор Стюарта — Прауэра), Х1а (плазменный предшественник тромбопластина), ХПа (фактор Хагемана), а также калликреин и плазмин. Гепарин ускоряет протеолиз тромбина в 1000 — 2000 раз.
Для деполимеризации тромбина гепарин должен иметь молекулярную массу 12 — 15 кДа, для деполимеризации фактора Ха достаточно молекулярной массы 7 кДа. Инактивация тромбина сопровождается антитромботическим и антикоагулянтным эффектами, инактивация фактора Ха — только антитромботическим действием.
При отсутствии антитромбина III возникает резистентность к гепарину. Различают врожденный и приобретенный (при длительной гепаринотерапии, гепатите, циррозе печени, нефротическом синдроме, беременности) дефицит антитромбина III.
Гепарин в большой концентрации активирует второй ингибитор тромбина — кофактор гепарина
Гепарин обладает противоатеросклеротическими свойствами:
В 1980-е годы было установлено, что гепарин и гепариноиды хорошо всасываются в тонком кишечнике пассивной диффузией, но в слизистой оболочке подвергаются частичному десульфатированию, что уменьшает противосвертывающий эффект. В крови гепарин связывается с гепарин-нейтрализующими белками (гликопротеины, фактор 4 тромбоцитов), а также с гепаритиновыми рецепторами на эндотелии и макрофагах. В этих клетках он деполимеризуется и лишается эфирносульфатных групп, затем в печени продолжает деполимеризоваться гепариназой. Нативный и деполимеризованный гепарины удаляются из организма почками. Период
полуэлиминации равен 50 — 60 мин. Этот показатель укорачивается при курении, тромбоэмболии легочной артерии, гепатоцеллюлярном некрозе, удлиняется при хронической почечной и печеночной недостаточности.
Лекарственный препарат гепарин получают из кишечника свиней и легких крупного рогатого скота Свиной гепарин более активен, так как сильнее и длительнее инактивирует фактор Ха, реже вызывает тромбоцитопению. Натриевая и кальциевая соли гепарина обладают одинаковой клинической эффективностью, однако натриевая соль приводит к образованию гематом в месте инъекции у 3,6 % больных, кальциевая соль — у 4,5 % Коммерческие препараты гепарина отличаются по
происхождению, степени очистки и содержанию воды, поэтому их дозы выражают не в граммах, а в международных единицах.
Спектр клинического использования гепарина широкий. Его применяют для профилактики и лечения тромбоза глубоких вен нижних конечностей, лечения острой тромбоэмболии легочной артерии, нестабильной стенокардии, острого инфаркта миокарда, периферических тромбозов, ишемического (тромбоэмболического) инсульта, синдрома диссеминированного внутрисосудистого свертывания крови.
Гепарин назначают с профилактической целью у ортопедических, хирургических, неврологических и терапевтических больных с высоким риском тромбоза сосудов нижних конечностей, а также при гемодиализе, операциях с искусственным кровообращением, ревматизме, бронхиальной астме, гломерулонефрите, фибрилляции предсердий до и после операции кардиоверсии.
С лечебной целью гепарин вливают в вену в виде болюса и капельно, для профилактики вводят под кожу. Контроль осуществляют измерением АЧТВ или времени свертывания крови. Эти показатели допустимо увеличивать соответственно в 1,5 — 2 раза (до 30 — 35 с) и 2 — 2,5 раза (до 11 — 14 мин). Исследуют также тромбоэластограмму.
Стабильный результат терапии достигается при непрерывном внутривенном капельном вливании гепарина с помощью автоматической капельницы (инфузомат). Действие при внутривенном введении наступает немедленно, после инъекции под кожу — через 30 мин. Продолжительность эффекта — 4 — 6 ч.
Натриевую соль гепарина в форме геля ЛИОТОН 1000 наносят на кожу при тромбофлебите поверхностных вен, хронической варикозной болезни, асептических инфильтратах, ушибах, подкожных гематомах. При местном действии гепарин подавляет воспаление, боль, уменьшает тромбообразование.
Самое частое осложнение терапии гепарином — кровотечения (при использовании гепарина в малых дозах — у 5 — 10 % больных, при введении в больших дозах — у 10 — 33%). Риск кровотечений повышается при частом прерывистом назначении, неадекватном контроле над
показателями свертывания крови, почечной и печеночной недостаточности, сочетании с кислотой ацетилсалициловой и тромболитическими средствами, у пожилых больных
Для остановки кровотечений используют химический антагонист гепарина — положительно заряженный белок ПРОТАМИНА СУЛЬФАТ. Этот препарат вводят в вену, 1 мг протамина связывает 100 ЕД гепарина Следует помнить, что протамина сульфат может вызывать анафилактический шок, при передозировке усиливает кровотечение. Комплекс гепарина и протамина, освобождая тромбоксан А2 вызывает легочную гипертензию и правожелудочковую сердечную недостаточность.
У 6 — 16 % больных, получающих гепаринотерапию, возможно развитие тромбоцитопении. Умеренная тромбоцитопения возникает на 2 — 4-й дни и обусловлена задержкой тромбоцитов в депо. Опасная тромбоцитопения появляется между 6-м и 12-м днями лечения. Ее патогенез — образование иммуноглобулинов IGG и IGM против тромбоцитов. Тромбоцитарные агрегаты вызывают некроз кожи, гангрену конечностей, инфаркт миокарда, эмболию сосудов легких. Гепаринотерапию отменяют, если количество тромбоцитов в крови снижается вдвое по отношению к исходному уровню.
Другие побочные эффекты гепарина — аллергические реакции (кожная сыпь, артралгия, миалгия), гематомы в месте инъекций, обратимая алопеция (облысение), остеопороз, гипоальдостеронизм, рост в крови активности ферментов печеночного происхождения.
Отмена гепарина у больных нестабильной стенокардией создает опасность острого инфаркта миокарда. Для профилактики этого осложнения рекомендуют после прекращения введения гепарина принимать кислоту ацетилсалициловую в малых дозах.
Антикоагулянты прямого действия противопоказаны при индивидуальной непереносимости, внутренних кровотечениях, недавнем (в течение 10 дней) кровотечении, геморрагическом инсульте (в том числе в анамнезе), недавней (в течение двух месяцев) травме или операции на головном и спинном мозге, недавней (в течение 10 дней) травме или операции с повреждением внутренних органов, геморрагическом диатезе, неконтролируемой артериальной гипертензии (АД выше 180/120 мм рт. ст.), ортостатической гипотензии, подозрении на расслаивающую аневризму аорты или острый панкреатит, остром перикардите, инфекционном эндокардите, диабетической геморрагической ретинопатии, тяжелой тромбоцитопении, печеночной и почечной недостаточности, лучевой терапии. Антикоагулянты этой группы с осторожностью применяются при беременности.
Преимущества по сравнению с нефракционированным гепарином (НФГ) имеет НИЗКОМОЛЕКУЛЯРНЫЙ ГЕПАРИН (НМГ). НМГ получают ионообменной и аффинной хроматографией, мембранной фильтрацией, частичной деполимеризацией НФГ.
НМГ обладает молекулярной массой меньше 7 кДа, поэтому способен инактивировать только фактор Ха, но не тромбин. Соотношение активности НМГ против фактора Ха и тромбина составляет 4:1 или 2:1, у НФГ — 1:1. Как известно, тромбогенное действие фактора Ха в 10 — 100 раз больше, чем тромбина. Фактор Ха совместно с фактором V, ионами кальция и фосфолипидами образует ключевой фермент превращения протромбина в тромбин — протромбокиназу; 1 ЕД фактора Ха участвует в образовании 50 ЕД тромбина.
НМГ не снижает агрегацию тромбоцитов, повышает эластичность эритроцитов, тормозит миграцию лейкоцитов в очаг воспаления, стимулирует секрецию эндотелием активатора плазминогена тканевого типа и липопротеин-ассоциированного ингибитора свертывания.
Особенности фармакокинетики НМГ следующие:
раза в сутки).
Лекарственные препараты НМГ имеют молекулярную массу 3,4 — 6,5 кДа и значительно отличаются по противосвертывающему эффекту (табл. 81).
НМГ применяют по тем же показаниям, что и НФГ. НМГ эффективнее предупреждает венозный тромбоз и эмболию легочной артерии у ортопедических больных, оказывает лечебное действие при нестабильной стенокардии и инфаркте миокарда без зубца Q. НМГ вводят под кожу без регулярного контроля показателей свертывания крови.
НМГ реже НФГ вызывает кровотечения и тромбоцитопению.
В последние годы созданы новые препараты гликозаминогликанов — сулодексид и данапароид.
СУЛОДЕКСИД (ВЕССЕЛ) содержит два гликозаминогликана слизистой оболочки кишечника свиней, — дерматана сульфат (20%) и быструю фракцию гепарина (80%). Быстро движущаяся при электрофорезе фракция гепарина имеет молекулярную массу около 7 кДа, но в отличие от НМГ богата эфирносульфатными группами. Препарат эффективен при приеме внутрь, введении в мышцы и вену (под контролем АЧТВ и протромбинового времени). Показан для профилактики тромбоэмболии легочной артерии у больных тромбозом глубоких вен нижних конечностей, вторичной профилактики после острого инфаркта миокарда, лечения облитерирующего атеросклероза нижних конечностей. Сулодексид вызывает геморрагические осложнения только у 0,5 — 1,3 % больных.
ДАНАПАРОИД (ЛОМОПАРИН, ОРГАРАН) — смесь гликозаминогликанов слизистой оболочки кишечника свиней: НМГ, гепарана сульфата (80%), дерматана сульфата и хондроитина. Средняя молекулярная масса данапароида — 6,5 кДа, соотношение активности против фактора Ха и тромбина равно 20:1. При введении под кожу препарат обладает биодоступностью 100%, его период полуэлиминации — 14 ч. Показания к применению данапароида такие же, как у сулодексида. Терапия протекает без геморрагических и тромбоцитопенических осложнений.
Таблица 81. Сравнительная характеристика препаратов низкомолекулярного гепарина
АНТИКОАГУЛЯНТЫ НЕПРЯМОГО ДЕЙСТВИЯ
Антикоагулянты непрямого действия (оральные антикоагулянты) устраняют активирующее влияние жирорастворимого витамина К на факторы свертывания крови.
Противосвертывающее действие кумаринов было открыто случайно. В начале XX в. в Северной Америке появилось новое заболевание крупного рогатого скота, для которого были характерны серьезные кровотечения. В 1924 г. Канадский ветеринар F. Schofield установил связь между кровотечениями у коров и кормлением их сеном с заплесневелым клевером. В 1939 г. К. Link и его сотрудники выделили вещество группы кумаринов — дикумарин и доказали, что он служил причиной кровотечений при «болезни сладкого клевера». С 1941 г. дикумарин применяется в медицинской практике. В 1947 г. препарат группы монокумаринов варфарин был успешно применен для лечения больных инфарктом миокарда. В настоящее время варфарин занимает четвертое место в мире среди выписываемых сердечно-сосудистых препаратов и 11-е место — среди всех назначаемых препаратов.
Витамин К — объединенное название для группы производных нафтохинона:
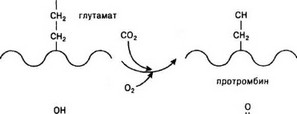
Витамин К находится в печени в виде гидрохинона, эпоксида и хинона. В момент окисления гидрохинона в эпоксид активируется фермент эндоплазматического ретикулума гепатоцитов, карбоксилирующий остатки глутаминовой кислоты. При карбоксилировании активируются факторы свертывания — II (протромбин), VII (проконвертин, аутопротромбин I), IX (аутопротромбин II) и X
(аутопротромбин III, фактор Стюарта — Прауэра). Эпоксид витамина К восстанавливается в хинон ферментом НАД»Н-зависимой эпоксидредуктазой, затем хинон восстанавливает в гидрохинон при участии хинонредуктазы (рис. 12).
При авитаминозе факторы свертывания синтезируются, но остаются неактивными (акарбоксифакторы II, VII, IX, X). Акарбоксифактор II является антагонистом протромбина и получил название PIVKA — protein induced by vitamin K absence.
Витамин К карбоксилирует также факторы противосвертывающей системы — протеины С и S. Комплекс этих протеинов инактивирует факторы свертывания V (проакцелерин, Ас-глобулин плазмы) и VIII (антигемофильный глобулин), усиливает фибринолиз.
Таким образом, витамин К необходим для активации факторов свертывающей и противосвертывающей систем. Витамин К1 обладает антигипоксическим влиянием, так как способствует транспорту водорода от НАД»Н к КоО, минуя флавопротеин II (НАД»Н-дегидрогеназа); усиливает синтез альбуминов, белков миофибрилл, фактора эластичности сосудов, поддерживает активность АТФ-азы, креатинкиназы, ферментов поджелудочной железы и кишечника.
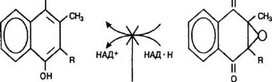
Антикоагулянты непрямого действия являются стереоструктурными аналогами витамина К. По конкурентному принципу они блокируют НАД»Н-эпоксидредуктазу и, возможно, хинонредуктазу. При этом нарушается восстановление неактивного окисленного эпоксида витамина К в активный гидрохинон. Прекращается карбоксилирование II, VII, IX, X факторов свертывания, а также противосвертывающих протеинов С и ?(рис. 12). Период полуэлиминации факторов свертывания длительный, поэтому антикоагулянты действуют после латентного периода (8 — 72 ч). На протяжении латентного периода элиминируются факторы свертывания, активированные ранее, до приема антикоагулянтов.
В латентном периоде свертывание крови может даже возрастать из-за быстро возникающего дефицита эндогенного антикоагулянта протеина С, так как его период полуэлиминации короче, чем у факторов свертывания II, IX и X (табл. 82). После отмены антикоагулянтов непрямого действия свертывание крови возвращается к исходному уровню спустя 24 — 72 ч.
Антикоагулянты непрямого действия являются производными 4-оксикумарина и фенилиндандиона (табл. 83).
 соо- -оос соо-
соо- -оос соо-
Рис. 12. Влияние штсикоагошггов непрямого действия на метаболизм витамина К
Таблнца 82. Кинетика факторов свертывания крови и противосвертывающих протеинов
Таблица 83. Антикоагулянты непрямого действия
Антикоагулянты непрямого действия хорошо (80 — 90%) всасываются из кишечника, в значительной степени (90%) связываются с альбуминами, окисляются цитохромом Р-450 печени с образованием неактивных метаболитов, выводимых из организма с мочой. Варфарин представляет собой рацемическую смесь равных количеств R- и S-изомеров. S-варфарин в 4 — 5 раз активнее R-изомера, окисляется в печени и выводится с желчью; R-варфарин экскретируется почками. Период полуэлиминации S-варфарина — 54 ч, R-варфарина — 32 ч
Антикоагулянты непрямого действия являются средствами выбора для профилактики и лечения тромбоза глубоких вен нижних конечностей и связанных с ним тромбоэмболических осложнений; профилактики тромбоэмболии после протезирования клапанов сердца и при фибрилляции предсердий; вторичной профилактики ишемической болезни сердца у Пациентов, перенесших инфаркт миокарда при наличии высокого риска системных тромбоэмболий.
Существуют два подхода к назначению антикоагулянтов непрямого действия. Если нет экстренной необходимости в противосвертывающей терапии (например, при постоянной форме фибрилляции предсердий), антикоагулянты назначают в средней поддерживающей дозе, обеспечивающей стабильное удлинение протромбинового времени через 4 — 7 дней. В начале терапии протромбиновое время определяют ежедневно, пока оно не увеличится до терапевтического уровня, затем три раза в неделю на протяжении одной-двух недель.
В неотложных ситуациях, когда необходимо получить быстрый противосвертывающий эффект, применяют гепарин и антикоагулянты непрямого действия в большой дозе. После повышения протромбинового времени до желаемого уровня гепарин отменяют.
Результаты определения протромбинового времени выражают в виде протромбинового индекса — отношения среднего протромбинового времени нормальной плазмы (11 — 14 с) к протромбиновому времени у больного. Для предупреждения венозного тромбоза протромбиновое время необходимо увеличивать в 1,5 — 2,5 раза, для профилактики артериального тромбоза — в 2,5 — 4,5 раза. Протромбиновый индекс снижают до 30 — 50%.
В период лечения антикоагулянтами непрямого действия следует избегать колебаний свертывания крови. Для этого из диеты исключают продукты, богатые витамином К, не назначают лекарственные средства, как ослабляющие действие антикоагулянтов (препараты витамина К, индукторы метаболизма ксенобиотиков, адсорбенты), так и усиливающие их эффект (ингибиторы метаболизма, антибиотики широкого спектра). Противосвертывающее влияние антикоагулянтов уменьшается при гипотиреозе, гиперлипидемии, синдроме мальабсорбции и, напротив, возрастает при заболеваниях печени, нарушении секреции желчи, лихорадке, тиреотоксикозе, хронической сердечной недостаточности, злокачественных опухолях.
При терапии антикоагулянтами непрямого действия у 3 — 8 % больных возникают кровотечения, при этом у 1 % пациентов они становятся фатальными. Антикоагулянты вызывают также диспепсические расстройства, синдром «пурпурных пальцев», геморрагические некрозы кожи и гепатит. При приеме неодикумарина больные отмечают его неприятный вкус. У 1,5 — 3 % людей наблюдается повышенная чувствительность к фенилину в виде сыпи, лихорадки, лейкопении,
головной боли, нарушений зрения, токсического поражения почек.
При кровотечениях применяют витамин К1 (ФИТОМЕНАДИОН)
внутрь, в мышцы или в вену, чтобы повысить протромбиновый индекс до 40 — 60 %. В случае массивных кровотечений и у больных с тяжелым нарушением функций печени, когда витамин К малоэффективен, вводят свежезамороженную плазму. Витамин К внутрь по 1 — 2 мг можно использовать для профилактики кровотечений.
ВИКАСОЛ оказывает тромбогенное действие при приеме внутрь через 12 — 24 ч, после внутримышечной инъекции — спустя 2 — 3 ч, так как в печени предварительно преобразуется в витамин К1. Викасол обладает свойствами сильного окислителя и может вызывать гемолиз и образование метгемоглобина, особенно при дефектах метгемоглобинредуктазы, глюкозо-6- фосфатдегидрогеназы и глутатионредуктазы. Фитоменадион таких нарушений не вызывает.
Противопоказания к назначению антикоагулянтов непрямого действия такие же, как у гепарина. Следует обратить внимание на недопустимость приема антикоагулянтов непрямого действия при беременности. Варфарин и другие препараты этой группы могут вызывать в 5 % случаев «варфариновый синдром плода». Его признаки — выступающая форма лба, седловидный нос, обструкция верхних дыхательных путей вследствие недоразвития хрящей трахеи и бронхов, кальцификация эпифизов. Наиболее опасно лечение антикоагулянтами непрямого действия женщин на 6 — 9-й неделях беременности.
Антикоагулянты прямого действия инактивируют циркулирующие в крови факторы свертывания, эффективны in vitro и in vivo, применяются для консервирования крови, лечения и профилактики тромбоэмболических заболеваний и осложнений.
Антикоагулянты непрямого действия (оральные) являются антагонистами витамина К и нарушают зависимую от этого витамина активацию факторов свертывания в печени, эффективны только in vivo, применяются с лечебно-профилактической целью.
АНТИКОАГУЛЯНТЫ ПРЯМОГО ДЕЙСТВИЯ (ИНГИБИТОРЫ ТРОМБИНА)
Антикоагулянты прямого действия снижают ферментативную активность тромбина (фактор свертывания На) в крови. Различают две группы антикоагулянтов в зависимости от механизма ингибирования тромбина. Первая группа — селективные, специфические ингибиторы, независимые от антитромбина III (олигопептиды — гирудин, аргатробан; препарат для приема внутрь — ксимелагатран). Они нейтрализуют тромбин, блокируя его активный центр. Другую группу составляет гепарин — активатор антитромбина III.
ГИРУДИН — одноцепочечный полипептид (65 — 66 аминокислот) слюны пиявок (Hirudo medicinalis)[XX] с молекулярной массой около 7 кДа. Стабилизирован в характерной конформации тремя дисульфидными мостиками. В настоящее время гирудин получают методом генной инженерии. Гирудин избирательно и обратимо ингибирует тромбин, образуя с его активным центром стабильный комплекс, не влияет на другие факторы свертывания крови. Гирудин устраняет все эффекты тромбина — превращение фибриногена в фибрин, активацию факторов V (проакцелерин, Ас-глобулин плазмы), VIII (антигемофильный глобулин), XIII (фермент, вызывающий переплетение нитей фибрина), агрегацию тромбоцитов.
Рекомбинантный препарат гирудина — ЛЕПИРУДИН (РЕФЛЮДАН) получают из культуры дрожжевых клеток. При введении в вену он удлиняет активированное частичное тромбопластиновое время (АЧТВ) в 1,5 — 3 раза. Элиминируется почками (45% — в виде метаболитов). Период полуэлиминации в первой фазе — 10 мин, во второй фазе — 1,3 ч. Применяется в качестве дополнительного средства при тромболитической терапии острого инфаркта миокарда, для лечения нестабильной стенокардии и профилактики тромбоэмболических осложнений у ортопедических больных.
Аргатробан является N-замещенным производным аргинина, в большей степени инактивирует тромбин, чем трипсин, плазмин, фактор Ха, калликреин.
КСИМЕЛАГАТРАН (ЭКСАНТА) — единственный из доступных прямых ингибиторов тромбина, который можно назначать внутрь. Он является пролекарством, транспортной формой и после всасывания в кровь (биодоступность — 18 — 24%) подвергается метаболическим превращениям с образованием мелагатрана — прямого ингибитора тромбина. Трансформация ксимелагатрана в мелагатран происходит в два этапа. На первом этапе гидроксильная группа в молекуле ксимелагатрана восстанавливается с образованием этилового эфира мелагатрана. Реакция восстановления протекает в основном в печени, но также в слизистой оболочке кишечника и почках. На втором этапе эстеразы крови и тканей гидролизуют этиловую группу этилмелагатрана. В результате этой реакции появляется мелагатрана гидроксиамидин.
Мелагатран мало связывается с белками плазмы крови (20%), не метаболизируется и не взаимодействует с другими лекарственными средствами, выводится почками (80%). При острой почечной недостаточности дозу ксимелагатрана требуется снижать.
Ксимелагатран назначают внутрь для профилактики тромбоза глубоких вен голени и тромбоэмболических осложнений после ортопедических и хирургических операций. Доказана эффективность ксимелагатрана как средства профилактики ишемического инсульта и системных эмболий при хронической фибрилляции предсердий. Во время терапии ксимелагатраном не требуется проводить лабораторный контроль.
Ксимелагатран безопасен в плане кровотечений, у 5 — 10% пациентов вызывает бессимптомное повышение активности печеночных аминотрансфераз.
В 1916 г. американский студент-медик Джей МакЛен исследовал растворимый в эфире прокоагулянт, выделенный из печени. В этом эксперименте был открыт неизвестный ранее антикоагулянт фосфолипидной природы. В 1922 г. физиолог Уильям Генри Хауэлл получил гепарин
- водорастворимый антикоагулянт, сульфатированный гликозаминогликан. МакЛен в то время был сотрудником лаборатории, руководимой Хауэллом в медицинской школе Джона Хопкинса в Балтиморе.
ГЕПАРИН (лат. hepar — печень) состоит из остатков К-ацетил^-глюкозамина и D- глюкуроновой кислоты (или ее изомера L-идуроновой кислоты), депонирован в секреторных гранулах тучных клеток. В одной грануле к белковому ядру присоединено 10 — 15 цепей, включающих 200 — 300 субъединиц моносахаридов (молекулярная масса пептидогликана — 750 — 1000 кДа). Внутри гранул моносахариды подвергается сульфатированию. Перед секрецией гепарин расщепляется до фрагментов с молекулярной массой 5 — 30 кДа (в среднем — 12 — 15 кДа) ферментом эндо-Р^-глюкуронидазой. В крови он не определяется, так как быстро разрушается. Только при системном мастоцитозе, когда происходит массивная дегрануляция тучных клеток, полисахарид появляется в крови и значительно снижает ее свертывание.
На поверхности клеток и во внеклеточном матриксе находятся гликозаминогликаны, близкие гепарину (гепариноиды), — гепарана сульфат и дерматана сульфат. Они обладают свойствами слабых антикоагулянтов. При распаде клеток злокачественных опухолей гепаран и дерматан освобождаются в кровоток и вызывают кровотечение.
Активный центр гепарина представлен пентасахаридом следующего состава:
N-ацетилглюкозамин-б-О-сульфат — D-глюкуроновая кислота — N-сульфатированный глюкозамин-3,6-О-дисульфат — L-идуроновая кислота — 2-О-сульфат — N-сульфатированный глюкозамин-б-О-сульфат.
Такой пентасахарид находится примерно в 30 % молекул гепарина, в меньшем количестве молекул гепарана, отсутствует в дерматане.
Гепарин обладает сильным отрицательным зарядом, который ему придают эфирносульфатные группы. Он связывается с гепаритиновыми рецепторами эндотелия сосудов и адсорбируется на тромбоцитах и других форменных элементах крови, что нарушает адгезию и агрегацию из-за отталкивания отрицательных зарядов. Концентрация гепарина в эндотелии в 1000 раз больше, чем в крови.
В 1939 г. К. Brinkhous и его сотрудники открыли, что противосвертывающий эффект гепарина опосредован эндогенным полипептидом плазмы крови. Спустя 30 лет этот фактор противосвертывающей системы был идентифицирован как антитромбин III. Он синтезируется в печени и представляет собой гликозилированный одноцепочечный полипептид с молекулярной массой 58 — 65 кДа, гомологичен ингибитору протеаз — а1-антитрипсину.
Сродством к антитромбину III и биологическим действием обладают только 30 % молекул гепарина, имеющие пентасахаридный активный центр. Этот центр связывается со специфическим катионным участком антитромбина III.
Гепарин служит матрицей для связывания антитромбина III с факторами свертывания и изменяет стереоконформацию его активного центра. В комплексе с гепарином антитромбин III инактивирует факторы свертывания группы сериновых протеаз — На (тромбин), ЕХа (аутопротромбин II), Ха (аутопротромбин III, фактор Стюарта — Прауэра), Х1а (плазменный предшественник тромбопластина), ХПа (фактор Хагемана), а также калликреин и плазмин. Гепарин ускоряет протеолиз тромбина в 1000 — 2000 раз.
Для деполимеризации тромбина гепарин должен иметь молекулярную массу 12 — 15 кДа, для деполимеризации фактора Ха достаточно молекулярной массы 7 кДа. Инактивация тромбина сопровождается антитромботическим и антикоагулянтным эффектами, инактивация фактора Ха — только антитромботическим действием.
При отсутствии антитромбина III возникает резистентность к гепарину. Различают врожденный и приобретенный (при длительной гепаринотерапии, гепатите, циррозе печени, нефротическом синдроме, беременности) дефицит антитромбина III.
Гепарин в большой концентрации активирует второй ингибитор тромбина — кофактор гепарина
- Гепарана сульфат повышает активность антиплазмина III, дерматана сульфат — кофактора гепарина П.
Гепарин обладает противоатеросклеротическими свойствами:
- активирует липопротеидлипазу (этот фермент катализирует гидролиз триглицеридов в составе хиломикронов и липопротеинов очень низкой плотности);
- тормозит пролиферацию и миграцию эндотелиальных и гладкомышечных клеток сосудистой стенки.
- Клиническое значение имеют и другие фармакологические эффекты гепарина:
- иммунодепрессивное действие (нарушает кооперацию Т- и 6-лимфоцитов, ингибирует систему комплемента);
- связывание гистамина и активация гистаминазы;
- ингибирование гиалуронидазы со снижением проницаемости сосудов;
- торможение избыточного синтеза альдостерона;
- повышение функции паратиреоидина (выполняет функцию тканевого кофактора этого гормона);
- обезболивающее, противовоспалительное, коронарорасширяющее, гипотензивное, мочегонное, калийсберегающее, гипогликемическое действие.
В 1980-е годы было установлено, что гепарин и гепариноиды хорошо всасываются в тонком кишечнике пассивной диффузией, но в слизистой оболочке подвергаются частичному десульфатированию, что уменьшает противосвертывающий эффект. В крови гепарин связывается с гепарин-нейтрализующими белками (гликопротеины, фактор 4 тромбоцитов), а также с гепаритиновыми рецепторами на эндотелии и макрофагах. В этих клетках он деполимеризуется и лишается эфирносульфатных групп, затем в печени продолжает деполимеризоваться гепариназой. Нативный и деполимеризованный гепарины удаляются из организма почками. Период
полуэлиминации равен 50 — 60 мин. Этот показатель укорачивается при курении, тромбоэмболии легочной артерии, гепатоцеллюлярном некрозе, удлиняется при хронической почечной и печеночной недостаточности.
Лекарственный препарат гепарин получают из кишечника свиней и легких крупного рогатого скота Свиной гепарин более активен, так как сильнее и длительнее инактивирует фактор Ха, реже вызывает тромбоцитопению. Натриевая и кальциевая соли гепарина обладают одинаковой клинической эффективностью, однако натриевая соль приводит к образованию гематом в месте инъекции у 3,6 % больных, кальциевая соль — у 4,5 % Коммерческие препараты гепарина отличаются по
происхождению, степени очистки и содержанию воды, поэтому их дозы выражают не в граммах, а в международных единицах.
Спектр клинического использования гепарина широкий. Его применяют для профилактики и лечения тромбоза глубоких вен нижних конечностей, лечения острой тромбоэмболии легочной артерии, нестабильной стенокардии, острого инфаркта миокарда, периферических тромбозов, ишемического (тромбоэмболического) инсульта, синдрома диссеминированного внутрисосудистого свертывания крови.
Гепарин назначают с профилактической целью у ортопедических, хирургических, неврологических и терапевтических больных с высоким риском тромбоза сосудов нижних конечностей, а также при гемодиализе, операциях с искусственным кровообращением, ревматизме, бронхиальной астме, гломерулонефрите, фибрилляции предсердий до и после операции кардиоверсии.
С лечебной целью гепарин вливают в вену в виде болюса и капельно, для профилактики вводят под кожу. Контроль осуществляют измерением АЧТВ или времени свертывания крови. Эти показатели допустимо увеличивать соответственно в 1,5 — 2 раза (до 30 — 35 с) и 2 — 2,5 раза (до 11 — 14 мин). Исследуют также тромбоэластограмму.
Стабильный результат терапии достигается при непрерывном внутривенном капельном вливании гепарина с помощью автоматической капельницы (инфузомат). Действие при внутривенном введении наступает немедленно, после инъекции под кожу — через 30 мин. Продолжительность эффекта — 4 — 6 ч.
Натриевую соль гепарина в форме геля ЛИОТОН 1000 наносят на кожу при тромбофлебите поверхностных вен, хронической варикозной болезни, асептических инфильтратах, ушибах, подкожных гематомах. При местном действии гепарин подавляет воспаление, боль, уменьшает тромбообразование.
Самое частое осложнение терапии гепарином — кровотечения (при использовании гепарина в малых дозах — у 5 — 10 % больных, при введении в больших дозах — у 10 — 33%). Риск кровотечений повышается при частом прерывистом назначении, неадекватном контроле над
показателями свертывания крови, почечной и печеночной недостаточности, сочетании с кислотой ацетилсалициловой и тромболитическими средствами, у пожилых больных
Для остановки кровотечений используют химический антагонист гепарина — положительно заряженный белок ПРОТАМИНА СУЛЬФАТ. Этот препарат вводят в вену, 1 мг протамина связывает 100 ЕД гепарина Следует помнить, что протамина сульфат может вызывать анафилактический шок, при передозировке усиливает кровотечение. Комплекс гепарина и протамина, освобождая тромбоксан А2 вызывает легочную гипертензию и правожелудочковую сердечную недостаточность.
У 6 — 16 % больных, получающих гепаринотерапию, возможно развитие тромбоцитопении. Умеренная тромбоцитопения возникает на 2 — 4-й дни и обусловлена задержкой тромбоцитов в депо. Опасная тромбоцитопения появляется между 6-м и 12-м днями лечения. Ее патогенез — образование иммуноглобулинов IGG и IGM против тромбоцитов. Тромбоцитарные агрегаты вызывают некроз кожи, гангрену конечностей, инфаркт миокарда, эмболию сосудов легких. Гепаринотерапию отменяют, если количество тромбоцитов в крови снижается вдвое по отношению к исходному уровню.
Другие побочные эффекты гепарина — аллергические реакции (кожная сыпь, артралгия, миалгия), гематомы в месте инъекций, обратимая алопеция (облысение), остеопороз, гипоальдостеронизм, рост в крови активности ферментов печеночного происхождения.
Отмена гепарина у больных нестабильной стенокардией создает опасность острого инфаркта миокарда. Для профилактики этого осложнения рекомендуют после прекращения введения гепарина принимать кислоту ацетилсалициловую в малых дозах.
Антикоагулянты прямого действия противопоказаны при индивидуальной непереносимости, внутренних кровотечениях, недавнем (в течение 10 дней) кровотечении, геморрагическом инсульте (в том числе в анамнезе), недавней (в течение двух месяцев) травме или операции на головном и спинном мозге, недавней (в течение 10 дней) травме или операции с повреждением внутренних органов, геморрагическом диатезе, неконтролируемой артериальной гипертензии (АД выше 180/120 мм рт. ст.), ортостатической гипотензии, подозрении на расслаивающую аневризму аорты или острый панкреатит, остром перикардите, инфекционном эндокардите, диабетической геморрагической ретинопатии, тяжелой тромбоцитопении, печеночной и почечной недостаточности, лучевой терапии. Антикоагулянты этой группы с осторожностью применяются при беременности.
Преимущества по сравнению с нефракционированным гепарином (НФГ) имеет НИЗКОМОЛЕКУЛЯРНЫЙ ГЕПАРИН (НМГ). НМГ получают ионообменной и аффинной хроматографией, мембранной фильтрацией, частичной деполимеризацией НФГ.
НМГ обладает молекулярной массой меньше 7 кДа, поэтому способен инактивировать только фактор Ха, но не тромбин. Соотношение активности НМГ против фактора Ха и тромбина составляет 4:1 или 2:1, у НФГ — 1:1. Как известно, тромбогенное действие фактора Ха в 10 — 100 раз больше, чем тромбина. Фактор Ха совместно с фактором V, ионами кальция и фосфолипидами образует ключевой фермент превращения протромбина в тромбин — протромбокиназу; 1 ЕД фактора Ха участвует в образовании 50 ЕД тромбина.
НМГ не снижает агрегацию тромбоцитов, повышает эластичность эритроцитов, тормозит миграцию лейкоцитов в очаг воспаления, стимулирует секрецию эндотелием активатора плазминогена тканевого типа и липопротеин-ассоциированного ингибитора свертывания.
Особенности фармакокинетики НМГ следующие:
- биодоступность при инъекции под кожу достигает 90 % (у препаратов НФГ - 15-20 %);
- связь с гепарин-нейтрализующими белками крови, эндотелием и макрофагами незначительная;
- период полуэлиминации составляет 1,5 — 4,5 ч, длительность действия — 8 — 12 ч (вводят 1 — 2
раза в сутки).
Лекарственные препараты НМГ имеют молекулярную массу 3,4 — 6,5 кДа и значительно отличаются по противосвертывающему эффекту (табл. 81).
НМГ применяют по тем же показаниям, что и НФГ. НМГ эффективнее предупреждает венозный тромбоз и эмболию легочной артерии у ортопедических больных, оказывает лечебное действие при нестабильной стенокардии и инфаркте миокарда без зубца Q. НМГ вводят под кожу без регулярного контроля показателей свертывания крови.
НМГ реже НФГ вызывает кровотечения и тромбоцитопению.
В последние годы созданы новые препараты гликозаминогликанов — сулодексид и данапароид.
СУЛОДЕКСИД (ВЕССЕЛ) содержит два гликозаминогликана слизистой оболочки кишечника свиней, — дерматана сульфат (20%) и быструю фракцию гепарина (80%). Быстро движущаяся при электрофорезе фракция гепарина имеет молекулярную массу около 7 кДа, но в отличие от НМГ богата эфирносульфатными группами. Препарат эффективен при приеме внутрь, введении в мышцы и вену (под контролем АЧТВ и протромбинового времени). Показан для профилактики тромбоэмболии легочной артерии у больных тромбозом глубоких вен нижних конечностей, вторичной профилактики после острого инфаркта миокарда, лечения облитерирующего атеросклероза нижних конечностей. Сулодексид вызывает геморрагические осложнения только у 0,5 — 1,3 % больных.
ДАНАПАРОИД (ЛОМОПАРИН, ОРГАРАН) — смесь гликозаминогликанов слизистой оболочки кишечника свиней: НМГ, гепарана сульфата (80%), дерматана сульфата и хондроитина. Средняя молекулярная масса данапароида — 6,5 кДа, соотношение активности против фактора Ха и тромбина равно 20:1. При введении под кожу препарат обладает биодоступностью 100%, его период полуэлиминации — 14 ч. Показания к применению данапароида такие же, как у сулодексида. Терапия протекает без геморрагических и тромбоцитопенических осложнений.
Таблица 81. Сравнительная характеристика препаратов низкомолекулярного гепарина
|
Препарат |
Коммерческие названия |
Молекулярная масса, кДа |
Отношение активности против фактора Ха и против тромбина |
Период полуэлиминации, мин |
|
ДАЛЬТЕПАРИН-НАТРИИ |
ФРАГМИН |
5 |
2:1 |
119 — 139 |
|
НАДРОПАРИН- КАЛЬЦИЙ |
ФРАКСИПАРИН |
4,5 |
3,2:1 |
132 — 162 |
|
РЕВИПАРИН-НАТРИИ |
КЛИВАРИН |
4 |
3,5:1 |
? |
|
ЭНОКСАПАРИН- НАТРИЙ |
КЛЕКСАН |
4,5 |
3,7:1 |
129 — 180 |
|
АРДЕПАРИН |
|
6,2 |
2:1 |
200 |
|
ЛОГИПАРИН |
|
4,85 |
1,9:1 |
111 |
|
ПАРНАПАРИН |
|
5 |
2,4:1 |
? |
|
САНДОПАРИН |
|
6,3 |
? |
? |
АНТИКОАГУЛЯНТЫ НЕПРЯМОГО ДЕЙСТВИЯ
Антикоагулянты непрямого действия (оральные антикоагулянты) устраняют активирующее влияние жирорастворимого витамина К на факторы свертывания крови.
Противосвертывающее действие кумаринов было открыто случайно. В начале XX в. в Северной Америке появилось новое заболевание крупного рогатого скота, для которого были характерны серьезные кровотечения. В 1924 г. Канадский ветеринар F. Schofield установил связь между кровотечениями у коров и кормлением их сеном с заплесневелым клевером. В 1939 г. К. Link и его сотрудники выделили вещество группы кумаринов — дикумарин и доказали, что он служил причиной кровотечений при «болезни сладкого клевера». С 1941 г. дикумарин применяется в медицинской практике. В 1947 г. препарат группы монокумаринов варфарин был успешно применен для лечения больных инфарктом миокарда. В настоящее время варфарин занимает четвертое место в мире среди выписываемых сердечно-сосудистых препаратов и 11-е место — среди всех назначаемых препаратов.
Витамин К — объединенное название для группы производных нафтохинона:
- витамин К} содержится в растениях (шпинат, цветная капуста, плоды шиповника, хвоя, зеленые помидоры, корка апельсина, зеленые листья каштана, крапива), выпускается под названием фитоменадион;
- витамин К2 синтезируется микрофлорой толстого кишечника;
- Витамин К3 — синтетическое соединение (его бисульфитное производное — водорастворимый препарат викасол).
Витамин К находится в печени в виде гидрохинона, эпоксида и хинона. В момент окисления гидрохинона в эпоксид активируется фермент эндоплазматического ретикулума гепатоцитов, карбоксилирующий остатки глутаминовой кислоты. При карбоксилировании активируются факторы свертывания — II (протромбин), VII (проконвертин, аутопротромбин I), IX (аутопротромбин II) и X
(аутопротромбин III, фактор Стюарта — Прауэра). Эпоксид витамина К восстанавливается в хинон ферментом НАД»Н-зависимой эпоксидредуктазой, затем хинон восстанавливает в гидрохинон при участии хинонредуктазы (рис. 12).
При авитаминозе факторы свертывания синтезируются, но остаются неактивными (акарбоксифакторы II, VII, IX, X). Акарбоксифактор II является антагонистом протромбина и получил название PIVKA — protein induced by vitamin K absence.
Витамин К карбоксилирует также факторы противосвертывающей системы — протеины С и S. Комплекс этих протеинов инактивирует факторы свертывания V (проакцелерин, Ас-глобулин плазмы) и VIII (антигемофильный глобулин), усиливает фибринолиз.
Таким образом, витамин К необходим для активации факторов свертывающей и противосвертывающей систем. Витамин К1 обладает антигипоксическим влиянием, так как способствует транспорту водорода от НАД»Н к КоО, минуя флавопротеин II (НАД»Н-дегидрогеназа); усиливает синтез альбуминов, белков миофибрилл, фактора эластичности сосудов, поддерживает активность АТФ-азы, креатинкиназы, ферментов поджелудочной железы и кишечника.
Антикоагулянты непрямого действия являются стереоструктурными аналогами витамина К. По конкурентному принципу они блокируют НАД»Н-эпоксидредуктазу и, возможно, хинонредуктазу. При этом нарушается восстановление неактивного окисленного эпоксида витамина К в активный гидрохинон. Прекращается карбоксилирование II, VII, IX, X факторов свертывания, а также противосвертывающих протеинов С и ?(рис. 12). Период полуэлиминации факторов свертывания длительный, поэтому антикоагулянты действуют после латентного периода (8 — 72 ч). На протяжении латентного периода элиминируются факторы свертывания, активированные ранее, до приема антикоагулянтов.
В латентном периоде свертывание крови может даже возрастать из-за быстро возникающего дефицита эндогенного антикоагулянта протеина С, так как его период полуэлиминации короче, чем у факторов свертывания II, IX и X (табл. 82). После отмены антикоагулянтов непрямого действия свертывание крови возвращается к исходному уровню спустя 24 — 72 ч.
Антикоагулянты непрямого действия являются производными 4-оксикумарина и фенилиндандиона (табл. 83).

 соо- -оос соо-
соо- -оос соо-
Рис. 12. Влияние штсикоагошггов непрямого действия на метаболизм витамина К
Таблнца 82. Кинетика факторов свертывания крови и противосвертывающих протеинов
|
Факторы |
Название |
Период полуэлиминации, ч |
|
II |
Протромбин |
50 — 60 |
|
VII |
Проконвертин, аутопротромбин I |
6 — 7 |
|
IX |
Аутопротромбин II |
18 — 30 |
|
X |
Аутопротромбин III, фактор Стюарта — Прауэра |
48 — 72 |
|
Протеин С |
|
6 — 8 |
Таблица 83. Антикоагулянты непрямого действия
|
Препарат |
Коммерческие названия |
Период полуэлиминации, ч |
Начало действия, ч |
Продолжительность действия после отмены, ч |
|
Производные 4-оксикумарина |
||||
|
ВАРФАРИН |
КУМАДИН ПАНВАРФИН |
42 |
12 — 72 |
36 — 72 |
|
НЕОДИКУМАРИН (ЭТИЛ БИСКУМАЦЕГАТ) |
ПЕЛЕНТАН ТРОМЕКСАН |
2 |
12 — 24 |
24 — 48 |
|
СИНКУМАР (АЦЕНОКУМАРОЛ) |
НИТРОФАРИН ТРОМБОСТОП |
9 |
24 — 48 |
48 — 72 |
|
Производные фенилиндандиона |
||||
|
АНИЗИНДИОН |
МАРАДОН |
11 |
24 — 72 |
1 — 6 дней |
|
ФЕНИЛИН (ФЕНИНДИОН) |
ДАНИЛОН |
10 |
8 — 10 |
24 — 72 |
Антикоагулянты непрямого действия хорошо (80 — 90%) всасываются из кишечника, в значительной степени (90%) связываются с альбуминами, окисляются цитохромом Р-450 печени с образованием неактивных метаболитов, выводимых из организма с мочой. Варфарин представляет собой рацемическую смесь равных количеств R- и S-изомеров. S-варфарин в 4 — 5 раз активнее R-изомера, окисляется в печени и выводится с желчью; R-варфарин экскретируется почками. Период полуэлиминации S-варфарина — 54 ч, R-варфарина — 32 ч
Антикоагулянты непрямого действия являются средствами выбора для профилактики и лечения тромбоза глубоких вен нижних конечностей и связанных с ним тромбоэмболических осложнений; профилактики тромбоэмболии после протезирования клапанов сердца и при фибрилляции предсердий; вторичной профилактики ишемической болезни сердца у Пациентов, перенесших инфаркт миокарда при наличии высокого риска системных тромбоэмболий.
Существуют два подхода к назначению антикоагулянтов непрямого действия. Если нет экстренной необходимости в противосвертывающей терапии (например, при постоянной форме фибрилляции предсердий), антикоагулянты назначают в средней поддерживающей дозе, обеспечивающей стабильное удлинение протромбинового времени через 4 — 7 дней. В начале терапии протромбиновое время определяют ежедневно, пока оно не увеличится до терапевтического уровня, затем три раза в неделю на протяжении одной-двух недель.
В неотложных ситуациях, когда необходимо получить быстрый противосвертывающий эффект, применяют гепарин и антикоагулянты непрямого действия в большой дозе. После повышения протромбинового времени до желаемого уровня гепарин отменяют.
Результаты определения протромбинового времени выражают в виде протромбинового индекса — отношения среднего протромбинового времени нормальной плазмы (11 — 14 с) к протромбиновому времени у больного. Для предупреждения венозного тромбоза протромбиновое время необходимо увеличивать в 1,5 — 2,5 раза, для профилактики артериального тромбоза — в 2,5 — 4,5 раза. Протромбиновый индекс снижают до 30 — 50%.
В период лечения антикоагулянтами непрямого действия следует избегать колебаний свертывания крови. Для этого из диеты исключают продукты, богатые витамином К, не назначают лекарственные средства, как ослабляющие действие антикоагулянтов (препараты витамина К, индукторы метаболизма ксенобиотиков, адсорбенты), так и усиливающие их эффект (ингибиторы метаболизма, антибиотики широкого спектра). Противосвертывающее влияние антикоагулянтов уменьшается при гипотиреозе, гиперлипидемии, синдроме мальабсорбции и, напротив, возрастает при заболеваниях печени, нарушении секреции желчи, лихорадке, тиреотоксикозе, хронической сердечной недостаточности, злокачественных опухолях.
При терапии антикоагулянтами непрямого действия у 3 — 8 % больных возникают кровотечения, при этом у 1 % пациентов они становятся фатальными. Антикоагулянты вызывают также диспепсические расстройства, синдром «пурпурных пальцев», геморрагические некрозы кожи и гепатит. При приеме неодикумарина больные отмечают его неприятный вкус. У 1,5 — 3 % людей наблюдается повышенная чувствительность к фенилину в виде сыпи, лихорадки, лейкопении,
головной боли, нарушений зрения, токсического поражения почек.
При кровотечениях применяют витамин К1 (ФИТОМЕНАДИОН)
внутрь, в мышцы или в вену, чтобы повысить протромбиновый индекс до 40 — 60 %. В случае массивных кровотечений и у больных с тяжелым нарушением функций печени, когда витамин К малоэффективен, вводят свежезамороженную плазму. Витамин К внутрь по 1 — 2 мг можно использовать для профилактики кровотечений.
ВИКАСОЛ оказывает тромбогенное действие при приеме внутрь через 12 — 24 ч, после внутримышечной инъекции — спустя 2 — 3 ч, так как в печени предварительно преобразуется в витамин К1. Викасол обладает свойствами сильного окислителя и может вызывать гемолиз и образование метгемоглобина, особенно при дефектах метгемоглобинредуктазы, глюкозо-6- фосфатдегидрогеназы и глутатионредуктазы. Фитоменадион таких нарушений не вызывает.
Противопоказания к назначению антикоагулянтов непрямого действия такие же, как у гепарина. Следует обратить внимание на недопустимость приема антикоагулянтов непрямого действия при беременности. Варфарин и другие препараты этой группы могут вызывать в 5 % случаев «варфариновый синдром плода». Его признаки — выступающая форма лба, седловидный нос, обструкция верхних дыхательных путей вследствие недоразвития хрящей трахеи и бронхов, кальцификация эпифизов. Наиболее опасно лечение антикоагулянтами непрямого действия женщин на 6 — 9-й неделях беременности.
Источник: Венгеровский А.И., «Лекции по фармакологии» 2007