ВИСЦЕРАЛЬНАЯ ПАТОЛОГИЯ У РАНЕНЫХ
История человечества неразрывно связана с историей войн. Параллельно с совершенствованием поражающих средств и утяжелением ранений накапливался опыт лечения раненых. Наличие висцеральной патологии при травмах отмечалось врачами-хирургами еще в XVII— XVIII веках. Они описывали общую реакцию организма на тяжелое механическое повреждение, развитие аневризмы сердца после ушиба груди, пневмонию, плеврит, пиоторакс, абсцесс легкого как осложнения ран грудной клетки.
В середине XIX века Н. И. Пирогов, обобщая собственные наблюдения и полученный хирургами опыт лечения раненых, заложил основы учения о патологии внутренних органов при травме. В «Началах общей военно-полевой хирургии» (1865) он писал, что «...после травматических повреждений часто замечаются и местные страдания внутренних органов, сопровождающиеся лихорадкой или без нее. К самым обыкновенным из них принадлежат бленнорея кишечного канала и альбуминорея». Он впервые обратил внимание врачей на тот факт, что исход ранения зависит не только от результата взаимодействия ранящего снаряда и макроорганизма, но и от общих реакций и осложнений, сопровождающих травму и превращающих местный раневой процесс в общее заболевание, а раненого — в больного. В развитие высказанных положений он описал клиническую картину легочных кровотечений, указал на своеобразие течения «острого туберкулеза» у раненых, описал клиническую картину «травматической чахотки», разработал практические рекомендации по диагностике и лечению патологии внутренних органов при травме в условиях эвакуационной системы того времени.
Во время русско-турецкой войны (1877—1878) С. П. Боткин, будучи главным врачом штаб-квартиры, фактически исполнял обязанности нештатного главного терапевта действующей армии. Принимая непосредственное участие в лечебно-диагностическом процессе, он подчеркивал необходимость постоянного контакта между хирургами и терапевтами в повседневной работе, обращая внимание на то, что независимо от локализации ранения каждый из раненых должен рассматриваться как больной, со своими «клинико-физиологическими особенностями».
Учащение военных конфликтов в первой половине XX столетия привело к значительному росту актуальности проблемы висцеральной патологии у раненых. Так, в период боев у озера Хасан М. П. Ахутин обнаружил пневмонию у 7,5% раненых в грудь, а во время войны с белофиннами (зимний период) — у 18%.
За годы Великой Отечественной войны опубликовано более 400 работ, посвященных клиническим проявлениям и лечению висцеральной патологии у раненых. Основываясь на анализе этих материалов, Н. С. Молчанов впервые сформулировал основные положения новой главы внутренней медицины — учения о патологии внутренних органов при травме.
Интенсивное развитие реаниматологии в послевоенные годы позволило в значительной степени увеличить выживаемость пострадавших с тяжелыми травмами и ранениями, у которых уже в ранние сроки стали регистрироваться разнообразные изменения в организме, напрямую не связанные с ранением. В этой связи была выдвинута теория гиповолемического шока, которая долгое время служила концептуальной моделью, объясняющей многообразие органной патологии в разные сроки после ранения.
Однако опыт Корейской и Вьетнамской войн показал, что не все изменения во внутренних органах после ранения можно объяснить с позиций данной теории. В 1973 году Tiney сформулировал концепцию полиорганной недостаточности, механизм которой в общих чертах может быть представлен следующим образом. Тяжелые травмы сопровождаются кровопотерей и поступлением из очагов повреждений, а также из тканей, страдающих от гипоксии, продуктов деструкции клеток, микротромбов, капель жира, приобретающих свойства микроэмболов. Происходит эмбо- лизация сначала легочных капилляров, а после прохождения эмболов через малый круг кровообращения — капилляров почек, печени, сердца и головного мозга. Массивная кровопотеря с диссеминированным внутрисосудистым свертыванием усугубляет микроэмболические процессы и способствует нарушению капиллярного кровообращения, повышению шунтирования крови в жизненно важных органах. При несоответствии патологических и защитно-приспособительных процессов нарушаются функции органов. Развивается сначала моноорганная, а затем и полиор- ганная недостаточность.
Дальнейшее изучение висцеральных последствий как боевой травмы, так и травм мирного времени связано с именами М. М. Кириллова, Е. В. Гембицкого, Ф. И. Комарова, А. А. Новицкого и др. Было изучено влияние предшествующих и сопутствующих заболеваний внутренних органов (хронический бронхит, ишемическая болезнь сердца, гипертоническая болезнь и т. д.) на течение раневого процесса. Принципиально новым направлением явилось изучение воздействия на организм неблагоприятных факторов военного труда и экологически обусловленной висцеральной патологии. К таким состояниям относятся невротизация личности, утомление, синдром дегидратации, перегревание, переохлаждение, трофическая недостаточность, развитие вторичного иммунодефицита и т. д. Большое внимание было уделено изучению интеркуррентной патологии — инфекционных заболеваний, последствий оперативного лечения, лекарственной болезни.
Детерминированность и причинно-следственная связь между процессами, развивающимися в организме в разные периоды после травмы, и травмой явились теоретическими предпосылками для смены концепции травматического шока на концепцию травматической болезни. По определению И. И. Дерябина и С. А. Селезнева, травматическая болезнь — это совокупность эффектов повреждения и компенсаторных реакций организма, определяющих его жизнедеятельность от момента травмы до выздоровления или гибели.
Основной причиной развития висцеральных осложнений у раненых является собственно травма, ее характер, локализация и тяжесть. Общие реакции организма при ранении в значительной степени обусловлены рефлекторными влияниями из области пораженных тканей, опосредованными через эндокринную и центральную нервную системы. Кроме того, большое значение имеет кровопотеря и связанные с ней расстройства центральной гемодинамики и микроциркуля
ции. В дальнейшем заметную роль в патогенезе заболеваний внутренних органов играет раневая инфекция, которая в ряде случаев обусловливает развитие осложнений (эндокардиты, нефриты, пневмонии и др.).
Существенное значение имеет часто наблюдаемая у раненых гипоксия. С малокровием и гипоксией в значительной степени связаны дистрофические изменения паренхиматозных органов.
В настоящее время в течении травматической болезни выделяют четыре периода:
- Острый (шоковый) — первые часы (сутки).
- Период неустойчивой адаптации и ранних осложнений — до 7 сут. Длительность его определяется степенью и продолжительностью нарушений специфических функций поврежденных органов и отклонений ведущих параметров гомеостаза, что создает условия для развития ранних (инфекционных) осложнений.
- Период устойчивой адаптации — продолжается несколько суток или недель.
- Период выздоровления (реабилитации) — продолжительность его зависит от тяжести травмы и течения травматической болезни и составляет недели и месяцы.
В первые двое суток, соответствующих острому периоду травмы, абсолютно преобладающими причинами смерти пострадавших являются шок, острая кровопотеря или тяжелые повреждения жизненно важных органов. На протяжении первой недели (2-й период) отмечается выраженное разнообразие осложнений, определяющих тяжесть состояния раненого, но все они связаны с проявлением полиорганной недостаточности. В третьем периоде (до нескольких недель) главной причиной смерти являются тяжелые формы местной или генерализованной инфекции. Если же развития тяжелых форм инфекции удается избежать, то на первый план выступают трофические расстройства, т. е. нарушения, связанные с глубокой разбалансировкой функциональной системы питания и биологической защиты тканей организма. Клинически это может выражаться в прогрессирующем раневом истощении, задержке пролиферативных процессов в ранах, их эпителизации и репарации. Одним из относительно ранних проявлений таких расстройств нередко бывают эрозивно-язвенные кровотечения.
Далее формируется четвертый период болезни — период выздоровления, который нередко затягивается на несколько месяцев или даже лет. Этому периоду свойственны свои специфические проявления, такие как дистрофия, астенизация, снижение резистентности к неблагоприятным внешним воздействиям. В этой связи, необходимо с большой осторожностью констатировать выздоровление пострадавших. В результате перенесенной функциональной дезинтеграции в ходе долговременной адаптации организма долгое время сохраняются предпосылки для развития эндогенных расстройств и заболеваний — метаболических и эндокринных. Отсюда — необходимость проведения комплекса реабилитационных мероприятий и длительного диспансерного наблюдения за лицами, перенесшими тяжелую политравму или ранение.
Однако концепция травматической болезни соотносится только с тяжелой шокогенной, преимущественно сочетанной травмой.
Первичное Вторичное
Наряду с этим, многочисленные исследования при травмах (ранениях) мирного времени, проводимые в клинических условиях с использованием более тонких методов, показали, что даже при легких ранениях регистрируются значительные изменения функций наиболее реактивных систем организма (нейроэндокринной, внешнего дыхания, кровообращения), требующие специальной коррекции.
Все это диктует необходимость более глубокого изучения механизмов возникновения патологических процессов при разных степенях тяжести поражения, активного участия терапевтов с ранних этапов лечения раненых и особенно в период восстановления и реабилитации пострадавших.
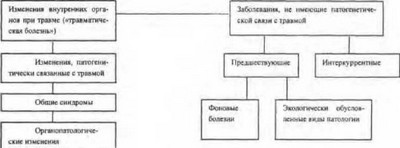
Существующая классификация патологических изменений внутренних органов у раненых [Клячкин Л. М., Кириллов М. М., 1972] систематизирует имеющиеся у них изменения в разные сроки заболевания, выделяет патогенетически обусловленные изменения и заболевания, не имеющие прямой связи с травмой, а также способствует оптимизации терапевтической помощи и индивидуализации подхода к лечению раненых.
Основу предлагаемой классификации составляет последовательное разделение патологических состояний и процессов, наблюдающихся у раненых, во-первых, по принципу их патогенетической связи с травмой, во-вторых, по вовлечению отдельных органов или систем и возникновению общих синдромов болезни.
Основные общие патологические синдромы — травматический шок, гнойно-резорбтивная лихорадка, раневой сепсис, раневое истощение достаточно подробно излагаются в курсе военнополевой хирургии. В данном разделе будут подробно рассмотрены органопатологические изменения у раненых.
Первичные изменения возникают как следствие непосредственного повреждения того или иного органа при ранении (ушиб сердца, почек, баротравма легких; пульмонит при огнестрельной ране легкого и т. д.). В последующем первичные изменения могут трансформироваться в развитие воспалительных, гнойно-септических, дистрофических, склеротических процессов.
По мере совершенствования огнестрельного оружия в значительной степени утяжеляются местные (первичные) изменения в органах и системах, а также становится гораздо шире диапазон так называемых вторичных изменений, т. е. повреждение органов и систем вне зоны ранения.
Эти изменения имеют вполне определенную, хотя и косвенную, связь с травмой. Изменения в неповрежденных органах обусловлены нарушением в системах нейро-эндокринной регуляции, внешнего дыхания и кровообращения, развитием вторичной гипоксии и эндотоксикоза, раневой инфекции, тромбоэмболии, обменных нарушений и т. д.
К заболеваниям, патогенетически не связанным с травмой, относятся предшествующие и интеркуррентные заболевания. Первые в свою очередь подразделяют на фоновые болезни и экологически обусловленные виды патологии. Любые хронические болезни (язвенная болезнь желудка и двенадцатиперстной кишки, бронхиальная астма, хроническая ишемическая болезнь сердца и т. п.) могут оказаться фоном для травмы. Необходимо учитывать возможные особенности их патогенетического взаимодействия с раневым процессом (синдром «взаимного отягощения»). На практике можно выделить две подгруппы фоновых заболеваний — с обострением и без обострения после травмы.
Самостоятельное значение имеет группа патологических состояний, в основе которых лежат изменения реактивности организма, обусловленные воздействием неблагоприятных факторов среды обитания и повседневной деятельности. Экстремальные влияния среды, резкие колебания температуры воздуха, атмосферного давления, содержания кислорода, запыленности, влажности и другие могут привести к выраженным нарушениям гомеостаза, перенапряжению адаптационного процесса и его срывам, что создает крайне неблагоприятный фон для течения раневого процесса и обусловливает изменение клинических проявлений. Возможно развитие таких патологических состояний, как перегревание или переохлаждение, дефицит массы тела, алиментарная дистрофия, дегидратация, обессоливание, горная болезнь и т. д.
Интеркуррентные заболевания — это в основном острые инфекционные болезни (эпидемические, спорадические, внутригоспитальные), которые отягощают течение травматической болезни у раненого. Наиболее типичными среди них являются острые респираторные вирусные инфекции, вирусные гепатиты. К интеркуррентным заболеваниям относят также аллергические
заболевания, включая лекарственную болезнь. Отсутствие их патогенетической связи с раневым процессом надо понимать условно: не будучи причинно детерминированы последним, интеркур- рентные заболевания тем не менее могут значительно отягощать его течение и исход.
Таким образом, комплекс синдромов вторичной патологии, протекающих на фоне механической травмы в условиях нарушения регуляторно-трофических процессов, является сутью травматической болезни.
Источник: А. Л. Раков А. Е. Сосюкин, «Внутренние болезни. Военно-полевая терапия: Учебное пособие» 2003
А так же в разделе «ВИСЦЕРАЛЬНАЯ ПАТОЛОГИЯ У РАНЕНЫХ »
- ОСОБЕННОСТИ ВОЗНИКНОВЕНИЯ, ТЕЧЕНИЯ И ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ ВНУТРЕННИХ ОРГАНОВ В ВОЕННОЕ ВРЕМЯ
- Заболевания органов дыхания
- Заболевания сердечно-сосудистой системы
- Особенности заболеваний почек
- Особенности заболеваний системы пищеварения и обмена веществ
- Трофическая недостаточность и гиповитаминозы
- Организация этапного лечения заболеваний внутренних органов
- Патология органов дыхания
- Патология сердечно-сосудистой системы
- Заболевания почек
- Патология системы пищеварения
- Изменения системы крови
- ОСОБЕННОСТИ ВИСЦЕРАЛЬНОЙ ПАТОЛОГИИ У ОБОЖЖЕННЫХ
- ОРГАНИЗАЦИЯ ТЕРАПЕВТИЧЕСКОЙ ПОМОЩИ РАНЕНЫМ И ОБОЖЖЕННЫМ