Концепция хирургической реанимации и этапы лечения политравм
Основной смысл концепции «ортопедической» (А.Р. Бургесс) или «хирургической» (Е.К. Гуманенко) реанимации заключается в том, что все хирургические проблемы лечения пострадавшего с политравмой, в т.ч. остеосинтез длинных костей конечностей и таза, должны быть решены в процессе реанимации и интенсивной терапии. При этом каждая последующая операция выполняется по мере стабилизации функции жизненно важных органов и систем на определенном уровне компенсации, который определяется с помощью объективных шкал: ВПХ-СГ или ВПХ-СС.
С позиций концепции хирургической реанимации (и с учетом периодизации травматической болезни 29) весь процесс лечения пострадавших с политравмами подразделяется на 5 этапов:
5 ЭТАПОВ ЛЕЧЕНИЯ
Рис. 24.2. Периоды травматической болезни и этапы лечения политравм в функциональных отделениях травматологического центра 1-го уровня
В то же время, следует учитывать то обстоятельство, что значительная часть специализированных травматологических и нейрохирургических операций (срочные и отсроченные хирургические вмешательства) уже выполнена на втором этапе лечения пострадавших.
Последовательность прохождения тяжелопострадавшим функциональных отделений травматологического центра 1-го уровня в сопоставлении с периодами течения травматической болезни и этапами лечения политравм представлены на рис. 24.2.
При сочетанных травмах выделяется 2 основные группы операций. В первую группу входят операции, осуществляемые по поводу повреждений органов (и систем организма) и их последствий с целями: спасения жизни, стабилизации жизненно важных функций, предупреждения развития осложнений и восстановления структуры и функций поврежденных органов и органных систем (первичные операции). Во вторую группу включаются операции, осуществляемые по поводу уже развившихся осложнений, которые в зависимости от их характера и тяжести преследуют практически те же цели, что и операции первой группы (вторичные операции). Удельный вес первичных операций при сочетанных травмах составляет 93,6%, вторичных — 2,3%. В 4,1% случаев пострадавшим выполняются как первичные, так и вторичные операции.
Внутри каждой из этих двух групп выделяются 4 типа операций, направленных на:
развития опасных для жизни осложнений — срочные;
осложнений - отсроченные;
и систем организма — плановые.
Неотложные — операции, невыполнение которых ведет к смерти пострадавших, и поэтому их отсрочка недопустима. Они выполняются немедленно при поступлении пострадавших в лечебное учреждение, причем реанимационные мероприятия и диагностика повреждений осуществляются в ходе оперативного вмешательства. С этих позиций неотложные операции в комплексном лечении сочетанных травм рассматриваются как основное противошоковое мероприятие.
Срочные — операции, невыполнение которых угрожает жизни пострадавших, но отсрочка их в пределах 2—6 ч оправдана устранением жизнеугрожающих состояний, проведением предоперационной подготовки и активной инструментальной, в т.ч. инвазивной диагностики.
Отсроченные — операции, невыполнение которых с большой вероятностью ведет к развитию ПОН и тяжелых ИО. Отсроченные операции выполняются до развития осложнений и являются лучшим способом их профилактики. С позиции концепции травматической болезни, отсроченные операции должны выполняться настолько рано, насколько позволяет общее состояние пострадавших. Поэтому обязательными условиями их проведения являются: активная оценка тяжести состояния, интенсивная терапия, мониторинг тяжести состояния и коррекция жизненно важных функций пострадавшего в предоперационном периоде, во время и после операции.
Плановые - операции, выполняемые в заранее намеченном порядке для улучшения функциональных результатов лечения и создания наиболее благоприятных условий консолидации переломов, функционирования суставов, заживления ран и восстановления функций поврежденных органов. Они по своей сути являются реконструктивновосстановительными операциями и выполняются после полной стабилизации жизненно важных функций и основных параметров гомеостаза, то есть после ликвидации опасности развития осложнений или после их излечения. В зависимости от состояния репаративных процессов и сроков выполнения, плановые операции могут быть ранними, которые производятся до развития рубцов или костной мозоли обычно в период с 7-х по 21-е сут, и поздними, выполняемыми в условиях формирующейся костной мозоли или рубцово-спаечного процесса спустя 3-4 нед после травмы.
Представленная система операций является лечебно-тактической классификацией оперативных вмешательств, выполняемых при сочетанных травмах (рис. 24.3).
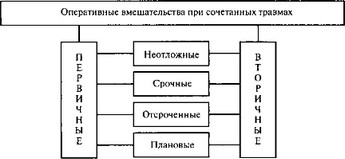
Рис. 24.3. Лечебно-тактическая классификация оперативных вмешательств, выполняемых при сочетанных травмах
Исследование частоты проведения операций различных типов при сочетанных травмах показало, что удельный вес неотложных операций составляет 59,3%, срочных — 29,1%, отсроченных — 5,5% и плановых — 6,1%.
Вторым принципиальным положением методологии хирургического лечения сочетанных травм является соотношение показаний к выполнению оперативных вмешательств и тяжести состояния пострадавших. Поскольку полная нормализация функциональных параметров организма у тяжелопострадавших наступает поздно (иногда через несколько недель после травмы), то оперативные вмешательства на этапе интенсивной терапии, как правило, приходится выполнять в условиях относительной стабилизации жизненно важных функций, на фоне мониторинга состояния и интенсивной терапии как в ходе операции, так и в ближайшем послеоперационном периоде. В то же время, нем раньше устранены жизнеугрожающие последствия травмы, ликвидированы источники ферментативной агрессии, эндотоксикоза и избыточного афферентного воздействия, чем раньше стали мобильными пострадавшие с сочетанными травмами — тем лучше результаты лечения.
Стремлению хирургов следовать активной тактике постоянно противостоит вопрос о переносимости пострадавшими очередной хирургической агрессии. Переоценка возможностей организма ведет к необоснованному увеличению летальности, а недооценка - к потере оптимального времени хирургического лечения, т.к. в последующем
развиваются ПОН и тяжелые ИО, значительно утяжеляющие состояние пострадавших и отодвигающие время спасительных операций на неопределенный срок.
Следовательно, основной задачей реанимации и интенсивной терапии при лечении сочетанных травм следует считать выведение жизненно важных функций организма на уровень, достаточный для обеспечения возможности выполнения срочных и отсроченных оперативных вмешательств, в идеале — вплоть до полного решения всех хирургических проблем профилактического профиля на этапе интенсивной терапии.
Анализ взаимосвязей между тяжестью состояния пострадавших, летальностью и частотой развития осложнений продемонстрировал линейную зависимость летальности и частоты развития осложнений от тяжести общего состояния. Это дает возможность, в определенном приближении, использовать график зависимости в качестве номограммы при оценке степени операционного риска. Установлено, что при утяжелении состояния пострадавших от 12 до 50 баллов по шкале ВПХ-СП и от 16 до 55 баллов по шкале ВПХ-СГ летальность и частота развития осложнений возрастают от 0 до 100% (рис. 24.4).
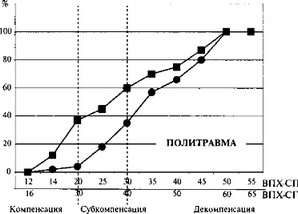
—•—Летальность —¦— Частота развития осложнений
Рис. 24.4. Летальность и частота развития осложнений в зависимости от тяжести состояния пострадавших
Систематизация результатов анализа взаимосвязей между летальностью, частотой развития осложнений и тяжестью состояния показывает, что достоверное разделение групп возможно по летальности между значениями 3,5% и 38% (рlt;0,001). Таким образом, все пострадавшие по тяжести состояния делятся на 3 группы.
Анализ исходов хирургического лечения пострадавших с сочетанными травмами в зависимости от тяжести их состояния перед операцией показал, что компенсированное состояние позволяет выполнять любые оперативные вмешательства.
Субкомпенсированное состояние перед операцией является наиболее типичным именно для тех пострадавших с сочетанными травмами, которым выполнение оперативных вмешательств
на опорно-двигательной системе крайне необходимо для их мобилизации, послеоперационного лечения полостных повреждений, ликвидации источников эндотоксикоза и по другим причинам. Это объясняется тем, что обездвиженность пострадавших с сочетанными повреждениями опорно-двигательной системы, нефизиологичное положение в кровати, постоянное функционирование очагов эндотоксикоза, ферментативной агрессии и патологической афферентной импульсации при консервативном лечении — не позволяют вывести состояние пострадавших на уровень компенсации. Более того, при таких условиях оно прогрессивно ухудшается.
Поэтому хирургическую фиксацию переломов длинных трубчатых костей, костей таза и позвоночника при тяжелых сочетанных травмах следует считать единственным способом, позволяющим довольно быстро разорвать порочный круг патологических процессов, стабилизировать состояние жизненно важных функций, предотвратить развитие тяжелых осложнений и приступить к ранней реабилитации.
В то же время, операции, выполняемые на фоне субкомпенсиро- ванного состояния, требуют хорошего оборудования и оснащения, а также большого опыта от хирургов по скорости и атравматичности проведения оперативных вмешательств, а от анестезиологов — современного уровня знаний и опыта по предупреждению и коррекции жизнеугрожающих расстройств во время и после операций. Большое значение имеет срок выполнения оперативных вмешательств на фоне субкомпенсированного состояния. Наилучшие результаты получены в период от 12 до 48 ч после травмы, а наихудшие — в период 3—6-х сут. Это объясняется тем, что именно на 3—6-е сут приходится пик развития полиорганной дисфункции и таких тяжелых осложнений, как жировая эмболия, пневмония, тромбоэмболия и ОПН, являющихся следствием длительного функционирования уже запущенных патологических процессов, причем шансы разорвать их хирургическим путем в этот период становятся минимальными. Следовательно, хирургическое лечение на фоне субкомпенсированного состояния целесообразно осуществлять как можно раньше — оптимально в течение первых 2-х сут после травмы; в последующие сроки оно сопровождается высоким риском возникновения летальных исходов либо тяжелых осложнений.
Большие операции, выполненные на фоне декомпенсированного состояния, как правило, завершаются плохими исходами. И, если в
Симультанные операции при политравмах. При политравмах до 19% среди всех операций, выполненных на нескольких областях тела, проводятся симультанно, то есть одномоментно; 59,4% выполняются последовательно в ходе одного наркоза и 21,6% — последовательно в разные сроки.
Симультанные операции выполняются реже других, поскольку являются серьезной агрессией и требуют объективного обоснования. Кроме того, они требуют «идеальных» условий, опыта работы хирургов и анестезиологов. Поэтому симультанно должны выполняться только однотипные операции. Разнотипные операции выполняются последовательно.
Таким образом, количественная методика объективизирует оценку тяжести состояния и может служить основой единства в понимании целого ряда лечебно-тактических вопросов, а обязательный набор высокоинформативных симптомов, используемый в процессе оценки состояния, — диагностическим алгоритмом, позволяющим не только констатировать нарушения жизненно важных функций, но определять их характер и выявлять системы организма, в которых они происходят. В свою очередь, это позволяет проводить целенаправленную коррекцию нарушений или более детальную диагностику с применением специальных методов исследования.
В целом последовательность оказания специализированной медицинской помощи при политравме на основе концепций травматической болезни, хирургической реанимации, а также объективной оценки тяжести состояния представлена на табл. 24.1.
с политравмам
676 Глава 24. Боевые сочетанные ранения и травмы
Последние десятилетия характеризуются интенсивным внедрением новых диагностических и лечебных технологий в хирургию повреждений. Опыт работы клиники военно-полевой хирургии за этот период времени позволяет оценить эффективность внедрения новых диагностических и лечебных технологий в хирургию политравм.
На сегодняшний день диагностическими технологиями, наиболее существенно влияющими на точность диагностики, облегчение и оптимизацию диагностического процесса, являются СКТ, УЗИ груди и живота и видеолапароскопия.
СКТ является обязательным методом круглосуточного исследования поступающих пострадавших с политравмами. СКТ отличается от обычной КТ значительно большей скоростью исследования, лучшим качеством изображения, возможностью построения изображения в виде многоплоскостных и объемных реконструкций (рис. 24.5).
Метод позволяет добиться 95—97% точности постановки диагноза и сократить время диагностики с 40 до 4—8 мин, то есть в 5—Ю раз.
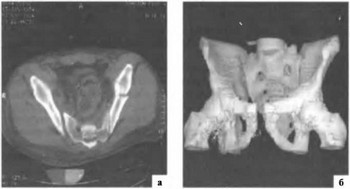
Рис. 24.5. СКТ у пострадавшего с множественным нестабильным переломом костей таза, разрывом правого крестцово-подвздошного сочленения: а - плоскостная томограмма; б — трехмерная реконструкция
УЗИ органов груди и живота является обязательным методом круглосуточного исследования пострадавших с политравмами. Метод УЗИ отличается высокой точностью, позволяет выявить до 50 мл жидкости в грудной или брюшной полостях и поэтому является альтернативой устаревшим и менее точным инвазивным методам: лапароцентезу и плевральной пункции.
Диагностическая видеолапароскопия является инвазивным методом, который входит в алгоритм диагностики повреждения органов брюшной полости при сомнительных данных УЗИ, СКТ, а также точным методом диагностики повреждения полых органов. Метод позволяет полностью избежать диагностических лапаротомий, в особенности при тяжелых сопутствующих повреждениях таза и поясничного отдела позвоночника, а в 23% случаев — выполнить исчерпывающее оперативное вмешательство на поврежденных органах брюшной полости.
Технологиями в интенсивной терапии пострадавших с политравмами, наиболее существенно влияющими на исходы лечения, являются: использование аппаратов ИВЛ III—IV поколений и санационные ФБС. Аппараты типа «Серво-300», «Пуритан-Беннет-760» позволяют проводить длительную ИВЛ с контролем по давлению, инверсию фаз дыхательного цикла, синхронизированную вспомогательную вентиляцию легких, что существенно снижает частоту развития легочных осложнений. Санационные ФБС являются важнейшим мероприятием интенсивной терапии, поскольку каждый пациент, находящийся на ИВЛ, нуждается в многократных ФБС.
Новые технологии в лечении политравм, оказавшие наиболее значительное воздействие на улучшение исходов лечения, — это методы объективной оценки тяжести состояния при определении лечебной тактики, запрограммированное многоэтапное хирургическое лечение («damage control»), использование в хирургии политравм эндовидеохирургических методов.
Наибольшее влияние на улучшение исходов лечения политравм оказало внедрение методов объективной оценки тяжести состояния при определении лечебной тактики, в частности, определении показаний к выполнению срочных и отсроченных оперативных вмешательств (в результате отмечено снижение летальности в равнозначных группах на 36%).
Второй по значимости технологией, существенно улучшившей исходы лечения пострадавших с политравмой, явилось внедрение тактики многоэтапных запрограммированных оперативных вмешательств, получившей в зарубежной литературе обозначение тактики
«damage control» (см. гл. 10). Она начала внедряться в хирургию повреждений по мере повышения догоспитальной выживаемости, когда в стационары стали поступать пострадавшие с крайне тяжелыми множественными и сочетанными травмами в критическом состоянии, что полностью соответствует определению политравм.
Третьей технологией, существенно улучшившей исходы лечения политравм, явилось внедрение в хирургию политравм эндовидеохирургических (ЭВХ) методов.
В ходе контртеррористических операций на Северном Кавказе 1994—1996, 1999—2002 гг., благодаря постоянной работе в МВГ 1-го эшелона многопрофильных специализированных групп медицинского усиления из ВМедА под руководством сотрудников кафедры военно-полевой хирургии, вышеперечисленные принципы оказания хирургической помощи и новые технологии удалось широко реализовать при лечении раненых с боевыми сочетанными ранениями.
С позиций концепции хирургической реанимации (и с учетом периодизации травматической болезни 29) весь процесс лечения пострадавших с политравмами подразделяется на 5 этапов:
- й этап — догоспитальный. При хорошо налаженной системе скорой медицинской помощи (как, например, в Санкт-Петербурге) догоспитальную помощь пострадавшим с политравмами оказывают реани- мационно-хирургические бригады в составе врача, имеющего специализацию по реаниматологии и хирургии, фельдшера и санитара. При таком подходе догоспитальная помощь имеет отчетливые элементы специализации и может называться специализированной. В настоящее время около 96% пострадавших с политравмами доставляются в клинику военно-полевой хирургии в течение I ч после травмы, причем 89% из них — с эффективно оказанной реаниматологической помощью, что свидетельствует о практической реализации концепции «золотого часа».
- й этап — госпитальный реанимационный. Он начинается с момента поступления пострадавших в лечебное учреждение и продолжается в течение 6-12 ч, то есть на всем протяжении первого (острого) периода травматической болезни. На этом этапе осуществляется спасение жизни пострадавших в противошоковой операционной, что включает: осуществление активной инструментальной диагностики, восстановление жизненно важных функций, в т.ч. выведение пострадавшего из состояния травматического шока как посредством проведения реаниматологических мероприятий, так и путем выполнения неотложных и срочных оперативных вмешательств.
- й этап - этап интенсивной терапии. Он соответствует 2-му и 3-му периодам ТБ. В течение 2-го периода на фоне относительной стабилизации жизненно важных функций и проводимой интенсивной терапии выполняются отсроченные хирургические вмешательства, направленные на профилактику тяжелых осложнений ТБ. Интенсивная терапия направлена на восстановление и стабилизацию жизненно важных функций. Этот этап лечения, смыслом которого является интенсивная терапия, продолжается и в Ill-ем периоде ТБ, если формируются полиорганная дисфункция, ПОН и развиваются ИО.
- й этап — этап специализированного лечения. Он соответствует четвертому периоду травматической болезни. На этом этапе осуществляется восстановление структуры и функций поврежденных органов и тканей в специализированных отделениях (нейротравматологическом, торако- абдоминальном, травматологическом и отделении раневых инфекций) с помощью хирургических и консервативных лечебных мероприятий. реабилитационный
5 ЭТАПОВ ЛЕЧЕНИЯ
Рис. 24.2. Периоды травматической болезни и этапы лечения политравм в функциональных отделениях травматологического центра 1-го уровня
В то же время, следует учитывать то обстоятельство, что значительная часть специализированных травматологических и нейрохирургических операций (срочные и отсроченные хирургические вмешательства) уже выполнена на втором этапе лечения пострадавших.
- й этап — этап реабилитации. Он также соответствует четвертому периоду травматической болезни. На этом этапе продолжается восстановление структуры и функций поврежденных систем и органов, но уже за пределами стационаров — в реабилитационных центрах и поликлиниках.
Последовательность прохождения тяжелопострадавшим функциональных отделений травматологического центра 1-го уровня в сопоставлении с периодами течения травматической болезни и этапами лечения политравм представлены на рис. 24.2.
- Лечебно-тактическая классификация оперативных вмешательств. Тяжесть состояния пострадавших как критерий выбора хирургической тактики при политравме
При сочетанных травмах выделяется 2 основные группы операций. В первую группу входят операции, осуществляемые по поводу повреждений органов (и систем организма) и их последствий с целями: спасения жизни, стабилизации жизненно важных функций, предупреждения развития осложнений и восстановления структуры и функций поврежденных органов и органных систем (первичные операции). Во вторую группу включаются операции, осуществляемые по поводу уже развившихся осложнений, которые в зависимости от их характера и тяжести преследуют практически те же цели, что и операции первой группы (вторичные операции). Удельный вес первичных операций при сочетанных травмах составляет 93,6%, вторичных — 2,3%. В 4,1% случаев пострадавшим выполняются как первичные, так и вторичные операции.
Внутри каждой из этих двух групп выделяются 4 типа операций, направленных на:
- — спасение жизни пострадавших — неотложные;
- — стабилизацию жизненно важных функций и предупреждение
развития опасных для жизни осложнений — срочные;
- -предупреждение тяжелых, но менее опасных для жизни
осложнений - отсроченные;
- —восстановление структуры и функций поврежденных органов
и систем организма — плановые.
Неотложные — операции, невыполнение которых ведет к смерти пострадавших, и поэтому их отсрочка недопустима. Они выполняются немедленно при поступлении пострадавших в лечебное учреждение, причем реанимационные мероприятия и диагностика повреждений осуществляются в ходе оперативного вмешательства. С этих позиций неотложные операции в комплексном лечении сочетанных травм рассматриваются как основное противошоковое мероприятие.
Срочные — операции, невыполнение которых угрожает жизни пострадавших, но отсрочка их в пределах 2—6 ч оправдана устранением жизнеугрожающих состояний, проведением предоперационной подготовки и активной инструментальной, в т.ч. инвазивной диагностики.
Отсроченные — операции, невыполнение которых с большой вероятностью ведет к развитию ПОН и тяжелых ИО. Отсроченные операции выполняются до развития осложнений и являются лучшим способом их профилактики. С позиции концепции травматической болезни, отсроченные операции должны выполняться настолько рано, насколько позволяет общее состояние пострадавших. Поэтому обязательными условиями их проведения являются: активная оценка тяжести состояния, интенсивная терапия, мониторинг тяжести состояния и коррекция жизненно важных функций пострадавшего в предоперационном периоде, во время и после операции.
Плановые - операции, выполняемые в заранее намеченном порядке для улучшения функциональных результатов лечения и создания наиболее благоприятных условий консолидации переломов, функционирования суставов, заживления ран и восстановления функций поврежденных органов. Они по своей сути являются реконструктивновосстановительными операциями и выполняются после полной стабилизации жизненно важных функций и основных параметров гомеостаза, то есть после ликвидации опасности развития осложнений или после их излечения. В зависимости от состояния репаративных процессов и сроков выполнения, плановые операции могут быть ранними, которые производятся до развития рубцов или костной мозоли обычно в период с 7-х по 21-е сут, и поздними, выполняемыми в условиях формирующейся костной мозоли или рубцово-спаечного процесса спустя 3-4 нед после травмы.
Представленная система операций является лечебно-тактической классификацией оперативных вмешательств, выполняемых при сочетанных травмах (рис. 24.3).

Рис. 24.3. Лечебно-тактическая классификация оперативных вмешательств, выполняемых при сочетанных травмах
Исследование частоты проведения операций различных типов при сочетанных травмах показало, что удельный вес неотложных операций составляет 59,3%, срочных — 29,1%, отсроченных — 5,5% и плановых — 6,1%.
Вторым принципиальным положением методологии хирургического лечения сочетанных травм является соотношение показаний к выполнению оперативных вмешательств и тяжести состояния пострадавших. Поскольку полная нормализация функциональных параметров организма у тяжелопострадавших наступает поздно (иногда через несколько недель после травмы), то оперативные вмешательства на этапе интенсивной терапии, как правило, приходится выполнять в условиях относительной стабилизации жизненно важных функций, на фоне мониторинга состояния и интенсивной терапии как в ходе операции, так и в ближайшем послеоперационном периоде. В то же время, нем раньше устранены жизнеугрожающие последствия травмы, ликвидированы источники ферментативной агрессии, эндотоксикоза и избыточного афферентного воздействия, чем раньше стали мобильными пострадавшие с сочетанными травмами — тем лучше результаты лечения.
Стремлению хирургов следовать активной тактике постоянно противостоит вопрос о переносимости пострадавшими очередной хирургической агрессии. Переоценка возможностей организма ведет к необоснованному увеличению летальности, а недооценка - к потере оптимального времени хирургического лечения, т.к. в последующем
развиваются ПОН и тяжелые ИО, значительно утяжеляющие состояние пострадавших и отодвигающие время спасительных операций на неопределенный срок.
Следовательно, основной задачей реанимации и интенсивной терапии при лечении сочетанных травм следует считать выведение жизненно важных функций организма на уровень, достаточный для обеспечения возможности выполнения срочных и отсроченных оперативных вмешательств, в идеале — вплоть до полного решения всех хирургических проблем профилактического профиля на этапе интенсивной терапии.
Анализ взаимосвязей между тяжестью состояния пострадавших, летальностью и частотой развития осложнений продемонстрировал линейную зависимость летальности и частоты развития осложнений от тяжести общего состояния. Это дает возможность, в определенном приближении, использовать график зависимости в качестве номограммы при оценке степени операционного риска. Установлено, что при утяжелении состояния пострадавших от 12 до 50 баллов по шкале ВПХ-СП и от 16 до 55 баллов по шкале ВПХ-СГ летальность и частота развития осложнений возрастают от 0 до 100% (рис. 24.4).

—•—Летальность —¦— Частота развития осложнений
Рис. 24.4. Летальность и частота развития осложнений в зависимости от тяжести состояния пострадавших
Систематизация результатов анализа взаимосвязей между летальностью, частотой развития осложнений и тяжестью состояния показывает, что достоверное разделение групп возможно по летальности между значениями 3,5% и 38% (рlt;0,001). Таким образом, все пострадавшие по тяжести состояния делятся на 3 группы.
- я группа описываеется интервалом тяжести состояния 12— 20 баллов по шкале ВПХ-СП и 16—30 баллов по шкале ВПХ-СГ. Поскольку летальность в группе низкая — до 3,5%, а частота развития осложнений не превышает 34%, то такое состояние обозначается как компенсированное. Компенсированное состояние предполагает полную стабилизацию жизненно важных функций и основных параметров гомеостаза.
- я группа описывается интервалом тяжести состояния 21—30 баллов по шкале ВПХ-СП и 31—40 баллов по шкале ВПХ-СГ. Поскольку летальность в группе достигает 38%, но не превышает 50%-й рубеж, а, следовательно, не является закономерной, такое состояние обозначено как субкомпенсированное. Субкомпенсированное состояние предполагает относительную стабилизацию жизненно важных функций и основных параметров гомеостаза; частота развития осложнений при нем достигает 66%.
- я группа описывается индексами тяжести состояния, превышающими 30 баллов по шкале ВПХ-СП и 40 баллов по шкале ВПХ-СГ. Поскольку летальность в группе, начиная с 35 баллов по шкале ВПХ-СП и с 43 баллов по шкале ВПХ-СГ, превышает 50%, а частота развития осложнений — 75%, т.е. возникновение их приближается к закономерному явлению, такое состояние обозначается как декомпенсированное. Декомпенсированное состояние предполагает нестабильность жизненно важных функций и основных параметров гомеостаза. Декомпенсированное состояние пострадавших при поступлении с учетом объективной балльной оценки тяжести травмы (шкала ВПХ-Пgt;11 баллов, ВПХ-СПgt;30 баллов) полностью соответствует понятию «политравма».
Анализ исходов хирургического лечения пострадавших с сочетанными травмами в зависимости от тяжести их состояния перед операцией показал, что компенсированное состояние позволяет выполнять любые оперативные вмешательства.
Субкомпенсированное состояние перед операцией является наиболее типичным именно для тех пострадавших с сочетанными травмами, которым выполнение оперативных вмешательств
на опорно-двигательной системе крайне необходимо для их мобилизации, послеоперационного лечения полостных повреждений, ликвидации источников эндотоксикоза и по другим причинам. Это объясняется тем, что обездвиженность пострадавших с сочетанными повреждениями опорно-двигательной системы, нефизиологичное положение в кровати, постоянное функционирование очагов эндотоксикоза, ферментативной агрессии и патологической афферентной импульсации при консервативном лечении — не позволяют вывести состояние пострадавших на уровень компенсации. Более того, при таких условиях оно прогрессивно ухудшается.
Поэтому хирургическую фиксацию переломов длинных трубчатых костей, костей таза и позвоночника при тяжелых сочетанных травмах следует считать единственным способом, позволяющим довольно быстро разорвать порочный круг патологических процессов, стабилизировать состояние жизненно важных функций, предотвратить развитие тяжелых осложнений и приступить к ранней реабилитации.
В то же время, операции, выполняемые на фоне субкомпенсиро- ванного состояния, требуют хорошего оборудования и оснащения, а также большого опыта от хирургов по скорости и атравматичности проведения оперативных вмешательств, а от анестезиологов — современного уровня знаний и опыта по предупреждению и коррекции жизнеугрожающих расстройств во время и после операций. Большое значение имеет срок выполнения оперативных вмешательств на фоне субкомпенсированного состояния. Наилучшие результаты получены в период от 12 до 48 ч после травмы, а наихудшие — в период 3—6-х сут. Это объясняется тем, что именно на 3—6-е сут приходится пик развития полиорганной дисфункции и таких тяжелых осложнений, как жировая эмболия, пневмония, тромбоэмболия и ОПН, являющихся следствием длительного функционирования уже запущенных патологических процессов, причем шансы разорвать их хирургическим путем в этот период становятся минимальными. Следовательно, хирургическое лечение на фоне субкомпенсированного состояния целесообразно осуществлять как можно раньше — оптимально в течение первых 2-х сут после травмы; в последующие сроки оно сопровождается высоким риском возникновения летальных исходов либо тяжелых осложнений.
Большие операции, выполненные на фоне декомпенсированного состояния, как правило, завершаются плохими исходами. И, если в
- е сут такая тактика оправдывается тяжелыми, рефрактерными к
интенсивной терапии, нарушениями жизненно важных функций[34], то в последующие сроки декомпенсированное состояние пострадавших должно являться противопоказанием к хирургическому лечению (т.е. отсроченные и плановые оперативные вмешательства не выполняются до улучшения состояния).
Симультанные операции при политравмах. При политравмах до 19% среди всех операций, выполненных на нескольких областях тела, проводятся симультанно, то есть одномоментно; 59,4% выполняются последовательно в ходе одного наркоза и 21,6% — последовательно в разные сроки.
Симультанные операции выполняются реже других, поскольку являются серьезной агрессией и требуют объективного обоснования. Кроме того, они требуют «идеальных» условий, опыта работы хирургов и анестезиологов. Поэтому симультанно должны выполняться только однотипные операции. Разнотипные операции выполняются последовательно.
Таким образом, количественная методика объективизирует оценку тяжести состояния и может служить основой единства в понимании целого ряда лечебно-тактических вопросов, а обязательный набор высокоинформативных симптомов, используемый в процессе оценки состояния, — диагностическим алгоритмом, позволяющим не только констатировать нарушения жизненно важных функций, но определять их характер и выявлять системы организма, в которых они происходят. В свою очередь, это позволяет проводить целенаправленную коррекцию нарушений или более детальную диагностику с применением специальных методов исследования.
В целом последовательность оказания специализированной медицинской помощи при политравме на основе концепций травматической болезни, хирургической реанимации, а также объективной оценки тяжести состояния представлена на табл. 24.1.
|
Периоды травматической болезни |
|||||
|
I |
II | III |
IV |
||
|
Период острых нарушений жизненно важных функций |
Период относительной стабилизации жизненно важных сЬункпий | Период максимальной вероятности развития осложнений |
Период полной стабилизации жизненно важных функций |
||
|
Этапы лечения политравм |
|||||
| I | II |
III |
IV | V | |
| Догоспитальный |
Госпитальные этапы |
||||
|
Восстановление жизненно важных функций реанимационно- хирургическими бригадами (РХБ):
|
Реанимационный |
Интенсивной терапии |
Специализи
рованного лечения |
Реабилита
ции |
|
|
Мероприятия хирургической помощи |
|||||
Выполнение операций:
|
• Без развития осложнений:
— выполнение отсроченных операций в операционной ОРИТ |
• При развитии осложнений:
— выполнение всех типов вторичных операций в специализированной операционной |
Выполнение плановых операций в операционных специализированных отделений |
||
|
Мероприятия интенсивной терапии |
Консервативное лечение |
||||
|
Восстановление жизненно важных функций:
|
Стабилизация жизненно важных функций |
Реабилитация |
|||
| • Без развития осложнений:
— синдромальная интенсивная терапия |
• При развитии осложнений:
— этиотропная и синдромальная интенсивная терапия |
|
|||
|
Декомпенсированное |
Субкомпенсированное |
Компенсированное |
|||
|
Тяжесть состояния пациентов |
|||||
с политравмам
676 Глава 24. Боевые сочетанные ранения и травмы
- Значение новых технологий в улучшении исходов политравм
Последние десятилетия характеризуются интенсивным внедрением новых диагностических и лечебных технологий в хирургию повреждений. Опыт работы клиники военно-полевой хирургии за этот период времени позволяет оценить эффективность внедрения новых диагностических и лечебных технологий в хирургию политравм.
На сегодняшний день диагностическими технологиями, наиболее существенно влияющими на точность диагностики, облегчение и оптимизацию диагностического процесса, являются СКТ, УЗИ груди и живота и видеолапароскопия.
СКТ является обязательным методом круглосуточного исследования поступающих пострадавших с политравмами. СКТ отличается от обычной КТ значительно большей скоростью исследования, лучшим качеством изображения, возможностью построения изображения в виде многоплоскостных и объемных реконструкций (рис. 24.5).
Метод позволяет добиться 95—97% точности постановки диагноза и сократить время диагностики с 40 до 4—8 мин, то есть в 5—Ю раз.

Рис. 24.5. СКТ у пострадавшего с множественным нестабильным переломом костей таза, разрывом правого крестцово-подвздошного сочленения: а - плоскостная томограмма; б — трехмерная реконструкция
УЗИ органов груди и живота является обязательным методом круглосуточного исследования пострадавших с политравмами. Метод УЗИ отличается высокой точностью, позволяет выявить до 50 мл жидкости в грудной или брюшной полостях и поэтому является альтернативой устаревшим и менее точным инвазивным методам: лапароцентезу и плевральной пункции.
Диагностическая видеолапароскопия является инвазивным методом, который входит в алгоритм диагностики повреждения органов брюшной полости при сомнительных данных УЗИ, СКТ, а также точным методом диагностики повреждения полых органов. Метод позволяет полностью избежать диагностических лапаротомий, в особенности при тяжелых сопутствующих повреждениях таза и поясничного отдела позвоночника, а в 23% случаев — выполнить исчерпывающее оперативное вмешательство на поврежденных органах брюшной полости.
Технологиями в интенсивной терапии пострадавших с политравмами, наиболее существенно влияющими на исходы лечения, являются: использование аппаратов ИВЛ III—IV поколений и санационные ФБС. Аппараты типа «Серво-300», «Пуритан-Беннет-760» позволяют проводить длительную ИВЛ с контролем по давлению, инверсию фаз дыхательного цикла, синхронизированную вспомогательную вентиляцию легких, что существенно снижает частоту развития легочных осложнений. Санационные ФБС являются важнейшим мероприятием интенсивной терапии, поскольку каждый пациент, находящийся на ИВЛ, нуждается в многократных ФБС.
Новые технологии в лечении политравм, оказавшие наиболее значительное воздействие на улучшение исходов лечения, — это методы объективной оценки тяжести состояния при определении лечебной тактики, запрограммированное многоэтапное хирургическое лечение («damage control»), использование в хирургии политравм эндовидеохирургических методов.
Наибольшее влияние на улучшение исходов лечения политравм оказало внедрение методов объективной оценки тяжести состояния при определении лечебной тактики, в частности, определении показаний к выполнению срочных и отсроченных оперативных вмешательств (в результате отмечено снижение летальности в равнозначных группах на 36%).
Второй по значимости технологией, существенно улучшившей исходы лечения пострадавших с политравмой, явилось внедрение тактики многоэтапных запрограммированных оперативных вмешательств, получившей в зарубежной литературе обозначение тактики
«damage control» (см. гл. 10). Она начала внедряться в хирургию повреждений по мере повышения догоспитальной выживаемости, когда в стационары стали поступать пострадавшие с крайне тяжелыми множественными и сочетанными травмами в критическом состоянии, что полностью соответствует определению политравм.
Третьей технологией, существенно улучшившей исходы лечения политравм, явилось внедрение в хирургию политравм эндовидеохирургических (ЭВХ) методов.
В ходе контртеррористических операций на Северном Кавказе 1994—1996, 1999—2002 гг., благодаря постоянной работе в МВГ 1-го эшелона многопрофильных специализированных групп медицинского усиления из ВМедА под руководством сотрудников кафедры военно-полевой хирургии, вышеперечисленные принципы оказания хирургической помощи и новые технологии удалось широко реализовать при лечении раненых с боевыми сочетанными ранениями.
Источник: Под ред. Е.К. Гуманенко, «Военно-полевая хирургия : учебник» 2008
А так же в разделе « Концепция хирургической реанимации и этапы лечения политравм »
- 23.1. ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ, ПЕРЕЛОМЫ КОСТЕЙ И ПОВРЕЖДЕНИЯ КРУПНЫХ СУСТАВОВ КОНЕЧНОСТЕЙ
- Терминология и классификация повреждений конечностей
- Диагностика и лечение огнестрельных ранений конечностей
- Диагностика и лечение неогнестрельной травмы конечностей
- Ампутации конечностей при боевой травме
- Помощь раненным в конечности на этапах медицинской эвакуации
- Легкораненые и их лечение на этапах медицинской эвакуации
- ПОВРЕЖДЕНИЯ МАГИСТРАЛЬНЫХ СОСУДОВ КОНЕЧНОСТЕЙ
- Помощь на этапах медицинской эвакуации
- 23.3. ПОВРЕЖДЕНИЯ ПЕРИФЕРИЧЕСКИХ НЕРВОВ
- Глава 24 БОЕВЫЕ СОЧЕТАННЫЕ РАНЕНИЯ И ТРАВМЫ
- СОВРЕМЕННОЕ СОСТОЯНИЕ ПРОБЛЕМЫ ПОЛИТРАВМ В ХИРУРГИИ ПОВРЕЖДЕНИЙ МИРНОГО ВРЕМЕНИ
- СОЧЕТАННЫЕ РАНЕНИЯ И ТРАВМЫ В СОВРЕМЕННЫХ ЛОКАЛЬНЫХ ВОЙНАХ И ВООРУЖЕННЫХ КОНФЛИКТАХ
- Помощь на этапах медицинской эвакуации
- Глава 25 МИННО-ВЗРЫВНЫЕ РАНЕНИЯ И ВЗРЫВНЫЕ ТРАВМЫ
- ТЕРМИНОЛОГИЯ И КЛАССИФИКАЦИЯ МИННОВЗРЫВНЫХ РАНЕНИЙ И ВЗРЫВНЫХ ТРАВМ
- МЕХАНИЗМ МИННО-ВЗРЫВНЫХ РАНЕНИЙ И ВЗРЫВНЫХ ТРАВМ
- КЛИНИЧЕСКАЯ ХАРАКТЕРИСТИКА МИННО-ВЗРЫВНЫХ РАНЕНИЙ И ТРАВМ
- ЖИЗНЕУГРОЖАЮЩИЕ ПОСЛЕДСТВИЯ И ПАТОГЕНЕТИЧЕСКИЕ ФАКТОРЫ МИННО-ВЗРЫВНЫХ РАНЕНИЙ И ВЗРЫВНЫХ ТРАВМ
- ПРИНЦИПЫ ЛЕЧЕНИЯ МИННО-ВЗРЫВНЫХ РАНЕНИЙ И ВЗРЫВНЫХ ТРАВМ
- ПОМОЩЬ НА ЭТАПАХ МЕДИЦИНСКОЙ ЭВАКУАЦИИ