СОЧЕТАННЫЕ РАНЕНИЯ И ТРАВМЫ В СОВРЕМЕННЫХ ЛОКАЛЬНЫХ ВОЙНАХ И ВООРУЖЕННЫХ КОНФЛИКТАХ
Частота, структура и характер боевых сочетанных ранений
В период второй мировой войны частота множественных и сочетанных ранений достигала 14%; во время войны во Вьетнаме (1964— 1973 гг.) доля множественных и сочетанных пулевых ранений среди умерших на поле боя составляла 36%, среди раненых — 7%. Удельный вес сочетанных ранений в структуре санитарных потерь в Афганистане и на Северном Кавказе существенно не различался и составил 23—24%. Доля множественных и сочетанных ранений в структуре санитарных потерь ВС США в Афганистане и Ираке достигает 49,7%.
Характеристика сочетанных ранений по виду, характеру и ведущей локализации, по материалам контртеррористических операций на Северном Кавказе, представлена в табл. 24.2.
В табл. 24.3 приведена структура боевых сочетанных ранений по тяжести повреждений. Среди сочетанных ранений в обоих вооруженных конфликтах преобладали тяжелые и крайне тяжелые повреждения — 94,1% и 98,4%, соответственно.
Таблица 24.2. Структура сочетанных ранений по виду, характеру и ведущей локализации повреждения (%)
Таблица 24.3. Структура сочетанных ранений по тяжести повреждений (%)
Основная сложность диагностики сочетанных ранений обусловлена наличием повреждений нескольких областей тела, при этом в пределах каждой из областей могут быть множественные ранения. Как правило, некоторые из повреждений легко выявляются даже при поверхностном осмотре раненого, выявление других требует проведения тщательного методичного обследования. При этом далеко не всегда тяжесть состояния раненого определяют, казалось бы, очевидные причины и наиболее тяжелые на вид ранения.
При тяжелых сочетанных ранениях сбору жалоб и установлению анамнеза часто препятствует нарушение словесного контакта с раненым (ранения головы, расстройства сознания). Вследствие этого главной особенностью диагностики боевой политравмы является максимальная объективизация диагностических методов с целью получения однозначных результатов, на основании которых строится лечебная программа. Усложняет диагностику необходимость одновременного оказания неотложной помощи в связи с тяжестью общего состояния раненых (травматический шок развивается в 90,2% случаев) и вызванных этим ограничений спектра применяемых диагностических методов.
Кроме того, подавляющее число практических врачей плохо знают принципы диагностики и лечения сочетанных ранений вследствие недостаточной освещенности этой проблемы в учебной литературе. Поэтому какой бы перечень диагностических методов ни предлагался — он будет неэффективен в силу вышеизложенных причин. Большой опыт работы авторов по этой проблеме показал, что нужен другой подход к повышению эффективности диагностики сочетанных ранений, особенно в полевых условиях. Таким методом является алгоритмизация деятельности хирурга и реаниматолога, оказывающих помощь раненым с сочетанными ранениями, и формализация медицинской документации (историй болезни).
Алгоритмизация достигается обязательным применением шкал объективной оценки тяжести состояния раненых ВПХ-СП (при поступлении их в лечебное учреждение) и ВПХ-СГ (в процессе последующей интенсивной терапии). Формализация медицинской документации достигается путем тщательного представления информации в истории болезни по принципу «вопрос — ответ» с обязательным введением в общую структуру критериев шкал ВПХ-СП и ВПХ-СГ,
выделив их жирным шрифтом. Образец такого формализованного бланка истории болезни, используемого в клинике военно-полевой хирургии ВМедА им. С.М. Кирова, приведен в Приложении 2.
Благодаря использованию подобных историй болезни, специалисты, обследующие раненого (пострадавшего) с сочетанным ранением или травмой, получают и фиксируют в истории болезни всю необходимую информацию, анализ которой «наводит» врачей на рациональную тактику неотложной медицинской помощи и многопрофильного лечения в стационаре (т.е. делает очевидным алгоритм диагностики и лечения).
Оказание хирургической помощи раненым с боевыми сочетанными ранениями на этапах медицинской эвакуации, безусловно, имеет ряд отличий от системы лечения политравм мирного времени, что определяется спецификой современных вооруженных конфликтов.
Особенности движения раненых с сочетанными ранениями по этапам медицинской эвакуации были специально прослежены на материалах контртеррористической операции на Северном Кавказе 1994-1996 гг. (рис. 24.6).
Большинство раненых с сочетанными ранениями (65,3%) в ближайшие сроки после ранения получили догоспитальную медицинскую помощь в объеме первой, доврачебной или первой врачебной помощи. Еще около */з всех раненых с сочетанными ранениями (34,7%) было доставлено непосредственно на этап оказания КХП, что обусловлено близостью развертывания МОСН к боевым порядкам войск либо получением ранений в межбоевые периоды (подрывы на минах, обстрелы и др.). Таким образом, входящий поток раненых с сочетанными ранениями на этап оказания КХП (74,3% от общего числа) формировался наполовину за счет эвакуации раненых, получивших догоспитальную помощь и наполовину — как первичное поступление раненых после оказания только первой помощи. Если первичное поступление раненых в МОСН из боевых порядков войск в ряде случаев можно считать оправданным, то транспортировка раненых в МОСН из медр в условиях вооруженного конфликта, как правило, нецелесообразна (поскольку сроки авиамедицинской эвакуации в МВГ 1-го эшелона практически такие же, как и в МОСН). Однако, лишь менее половины раненых с сочетанными ранениями после оказания догоспитальной помощи сразу были эвакуированы на этап оказания СХП.
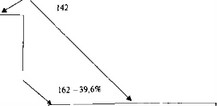
Раненые с сочетанными ранениями-409 раненых (100,0%)
 Квалифицированная хирургическая помощь (МОСН)
Квалифицированная хирургическая помощь (МОСН)
304 раненых (74,3%)
КХП оказана 95,7% раненых Выписано 3 - 1,0 % раненых
Умерло 6 - 2,0 % раненых
Эвакуировано 295—97,0%
Сроки пребывания на этапе -1,3 сут
45-11,0
13-3,3%
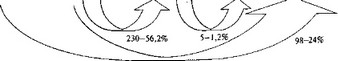
Рис. 24.6. Схема этапного лечения раненых с сочетанными ранениями в контртеррористической операции на Северном Кавказе 1994—1996 гг.
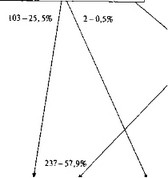
Входящий поток раненых с сочетанными ранениями в МВГ 1-го эшелона (83,1% от общего числа 409 раненых) формировался на четверть как «первичный», т.е. минуя этап оказания КХП (25,5% раненых). Еще 57,9% было эвакуировано из МОСН.
После оказания СХП в МВГ 1-го эшелона подавляющее большинство раненых с сочетанными ранениями (56,2%) были эвакуированы в МВГ 2-го эшелона, где они и долечивались до определения исхода (только 1,2% были впоследствии эвакуированы в МВГ 3-го эшелона). Наиболее тяжелые раненые, требующие длительного лечения, либо раненые, нуждавшиеся в применении специальных методов и новых технологий, сразу эвакуировались в МВГ 3-го эшелона (24,0%). Прооперированные раненые с сочетанными ранениями последних категорий эвакуировались авиатранспортом в тыловые лечебно-профилактические учреждения и из медицинских частей этапа оказания КХП: 11,0% — в МВГ 2-го эшелона и 3,3% — в МВГ
Таким образом, в контртеррористической операции на Северном Кавказе 1994—1996 гг. впервые у четверти раненых с сочетанными ранениями - 25,5% (в 1999-2002 гг. - 28,0%) была реализована концепция ранней СХП (Гуманенко Е.К., 1996).
В целом проблема боевой политравмы при этапном лечении раненых характеризуется дополнительными сложностями.
Во-первых, это связано с трудностью обеспечения преемственности процессов диагностики и лечения при их вынужденном разделении между несколькими лечебными учреждениями (эшелонирование), во- вторыхдиагностические и лечебные возможности передовых этапов медицинской эвакуации существенно уступают последующим.
Анализ качества оказания догоспитальной помощи (первой, доврачебной, первой врачебной) показывает, что их роль с точки зрения предэвакуационной подготовки при тяжелых сочетанных ранениях не всегда оказывается реализованной. Улучшение качества предэвакуационной подготовки реально достижимо при совершенствовании технических средств проведения инфузионной терапии (с обеспечением возможности ее продолжения в пути следования, в т.ч. в салоне вертолета), принятии на снабжение более удобных и легко накладываемых средств транспортной иммобилизации, замене промедола на более эффективные и безопасные ненаркотические анальгетики.
Серьезным недостатком является многоэтапность хирургической помощи: 74,3% раненых с сочетанными ранениями в первом конфликте и 73,8% — во втором конфликте первоначально были доставлены в МОСН (омедб). В результате первичные хирургические вмешательства этим раненым были выполнены только в объеме КХП, со значительным числом осложнений, а СХП они получили в более поздние сроки (через сутки после ранения). Практически при общих целях и задачах оказания специализированной медицинской помощи в мирное время и в условиях этапного лечения система оказания специализированной медицинской помощи при боевых сочетанных ранениях остается многоэтапной (табл. 24.4).
Таблица 24.4. Этапы лечения политравм в мирнрое время и в вооруженных конфликтах
Вынужденное расчленение этапов лечения, прерываемое эвакуацией, затрудняет своевременную диагностику осложнений, ухудшает преемственность лечения тяжелораненых.
Перспективы улучшения этой системы кроются в реализации оказания неотложной хирургической помощи по принципам «damage control» в течение первого («золотого») часа после ранения и быстрой авиамедицинской эвакуации в МВГ 1-го эшелона, функционирующих по технологиям травматологического центра 1-го уровня.
Оказание хирургической помощи раненым с сочетанными ранениями в МВГ 1-го эшелона должно организовываться на принципах работы специализированных многопрофильных стационаров, занимающихся хирургией политравм мирного времени.
Такой подход обеспечивается выдвижением в эти госпитали специализированных многопрофильных групп медицинского усиления, состоящих из опытных специалистов ВМедА и центральных военных госпиталей. Например, в МВГ во Владикавказе (1994—1996 гг.) и в МВГ в Моздоке (1999—2002 гг.) постоянно работали группы наиболее подготовленных врачей из клиники военно-полевой хирургии и других клиник ВМедА им. С.М. Кирова. Именно в этих ВГ был выполнен максимальный объем работы и получены хорошие результаты по лечению тяжелораненых.
В результате медицинской сортировки все раненые с сочетанными ранениями уже из приемного отделения ВГ формируются в отдельный поток, помощь которому оказывается только специалистами групп усиления. Диагностический процесс при боевой политравме осуществляется с применением как эффективных неинвазивных методов (рентгенография, УЗИ, фиброэндоскопия и др.), так и малоинвазивных технологий (лапароцентез, диагностический перитонеальный лаваж, видеолапароскопия и др.).
В хирургическом лечении тяжелых сочетанных ранений используются принципы хирургии политравм мирного времени: объективная оценка тяжести травмы, хирургическая реанимация, «запрограммированное многоэтапное хирургическое лечение», современные технологии хирургических вмешательств при сочетанных ранениях разной локализации. Так, ранние реконструктивные операции у раненых с сочетанными ранениями на Северном Кавказе осуществлялись с применением наиболее эффективного оборудования и инструментария, привозившегося с собой группами усиления. Для лечебно-транспортной иммобилизации нестабильных переломов таза и переломов
длинных костей применяются стержневые аппараты комплекта КСТ-1 (рис. 24.7, 24.8 цв. илл.).
Специально для применения в МВГ 1-го эшелона разработан первый в мире «Полевой эндовидеохирургический комплекс», созданный специалистами клиники военно-полевой хирургии ВМедА им. С.М. Кирова совместно с предприятием «Эфа», Санкт- Петербург (рис. 24.9а, б, в цв. илл.). Интенсивная терапия в ОРИТ МВГ 1-го эшелона предусматривает использование наиболее действенных современных методик, таких как расширенный мониторинг тяжести состояния раненых и микробиологический мониторинг, продленная (6—24 ч) и длительная ИВЛ, многоуровневое обезболивание, интенсивная энтеральная терапия, иммуноориен- тированная терапия.
Благодаря применению новых диагностических и лечебных технологий достигнуто существенное улучшение исходов лечения боевой политравмы. Непосредственные результаты лечения сочетанных ранений в ходе контртеррористических операций на Северном Кавказе представлены в табл. 24.5.
Таблица 24.5. Исходы лечения сочетанных ранений и травм военного и мирного времени
По сравнению с войной в Афганистане, летальность при боевых сочетанных ранениях снизилась втрое (с 32% до 10—11%). Частота осложнений у раненых при проведении контртеррористических операций на Северном Кавказе, напротив, несколько возросла (с 34% до 42%), что является закономерным результатом более длительного лечения выживших тяжелораненых. Интерес представляет сравнение результатов лечения боевых сочетанных ранений и сочетанных травм мирного времени (использованы данные клиники воен- но-полевой хирургии). Благодаря вчетверо более быстрым срокам доставки тяжелопострадавших в специализированный стационар мегаполиса (1,1 ч), в 1,5 раза возрастает тяжесть травм, что сопровождается неизбежным увеличением уровня летальности (43,1%) и осложнений (52,0%). Кроме того, нужно учитывать качественные отличия структуры политравмы мирного времени, где преобладают тяжелые черепно-мозговые повреждения, сопровождающиеся максимальной летальностью.
Сравнительная оценка зависимости уровня летальности при боевых сочетанных ранениях и сочетанной травме мирного времени от тяжести повреждений по шкале ВПХ-П представлена на рис. 24.10.
Показано, что при сочетанных ранениях практически 100% летальность отмечается у раненых с тяжестью ранения, равной 16 баллов. В то же время, у пострадавших с сочетанными травмами мирного времени 100% уровень летальности наблюдается только при 19 баллах.
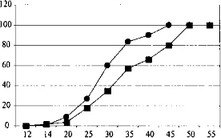
Та же неблагоприятная тенденция отмечается и при сопоставлении с летальностью тяжести состояния (рис. 24.11).
Для боевых сочетанных ранений 100% летальность достигается уже при 45 баллах по шкале ВПХ-СП, тогда как при сочетанных травмах мирного времени эта граница достигает 50 баллов. Таким образом, боевые сочетанные ранения протекают тяжелееgt; чем политравма мирного времени (рис. 24.12, 24.13 цв. илл.).
Тем не менее, реализация концепции ранней специализированной хирургической помощи обеспечивает улучшение качества оказания догоспитальной медицинской помощи и сокращает количество этапов эвакуации, что в совокупности позволяет максимально быстро оказывать неотложные мероприятия многопрофильной специализированной хирургической помощи и способствует улучшению исходов лечения раненых с боевой политравмой.
Тяжесть состояния в баллах по шкале ВПХ-СП Механические травмы -^Огнестрельные ранения
Рис. 24.11. Зависимость летальности от тяжести состояния у раненых с боевыми сочетанными ранениями и сочетанной травмой мирного времени
В период второй мировой войны частота множественных и сочетанных ранений достигала 14%; во время войны во Вьетнаме (1964— 1973 гг.) доля множественных и сочетанных пулевых ранений среди умерших на поле боя составляла 36%, среди раненых — 7%. Удельный вес сочетанных ранений в структуре санитарных потерь в Афганистане и на Северном Кавказе существенно не различался и составил 23—24%. Доля множественных и сочетанных ранений в структуре санитарных потерь ВС США в Афганистане и Ираке достигает 49,7%.
Характеристика сочетанных ранений по виду, характеру и ведущей локализации, по материалам контртеррористических операций на Северном Кавказе, представлена в табл. 24.2.
В табл. 24.3 приведена структура боевых сочетанных ранений по тяжести повреждений. Среди сочетанных ранений в обоих вооруженных конфликтах преобладали тяжелые и крайне тяжелые повреждения — 94,1% и 98,4%, соответственно.
Таблица 24.2. Структура сочетанных ранений по виду, характеру и ведущей локализации повреждения (%)
|
Способ распределения раненых |
Контртеррористические операции на Северном Кавказе |
|
|
1994-1996 гг. |
1999-2002 гг. |
|
|
1. По виду ранения: — пулевые |
27,8 |
32,5 |
|
— осколочные |
48,2 |
31,5 |
|
— минно-взрывные |
24,0 |
36,0 |
|
Всего |
100,0 |
100,0 |
|
2. По ведущей локализации повреждения: |
|
6,7 |
|
- голова |
20,0 |
1,9 |
|
— шея |
2,0 |
1,9 |
|
— позвоночник |
2,0 |
19,9 |
|
- грудь |
13,9 |
36,3 |
|
- живот |
28,9 |
5,1 |
|
- таз |
4,2 |
25,8 |
|
— конечности |
24,4 |
2,4 |
|
- сочетание ранений одинаковой тяжести |
4,6 |
|
|
Всего |
100,0 |
100,0 |
|
3. По характеру ранения: - ранение 2-х областей |
59,2 |
60,2 |
|
- ранение 3-х областей |
31,3 |
27,2 |
|
- ранение 4-х и более областей |
9,5 |
12,6 |
|
Всего |
100,0 |
100,0 |
Таблица 24.3. Структура сочетанных ранений по тяжести повреждений (%)
|
Тяжесть повреждения по шкале ВПХ-П (ОР) |
Контртеррористические операции на Северном Кавказе |
|
|
1994-1996 гг. |
1999-2002 гг. |
|
|
Легкие (lt;0,5 баллов) |
3,9 |
0 |
|
Средней тяжести (0,5—0,9 баллов) |
2,0 |
1,6 |
|
Тяжелые (1-12 баллов) |
72,8 |
79,6 |
|
Крайне тяжелые (13 и более баллов) |
21,3 |
18,8 |
|
Всего |
100,0 |
100,0 |
- Особенности диагностического алгоритма при боевых сочетанных ранениях
Основная сложность диагностики сочетанных ранений обусловлена наличием повреждений нескольких областей тела, при этом в пределах каждой из областей могут быть множественные ранения. Как правило, некоторые из повреждений легко выявляются даже при поверхностном осмотре раненого, выявление других требует проведения тщательного методичного обследования. При этом далеко не всегда тяжесть состояния раненого определяют, казалось бы, очевидные причины и наиболее тяжелые на вид ранения.
При тяжелых сочетанных ранениях сбору жалоб и установлению анамнеза часто препятствует нарушение словесного контакта с раненым (ранения головы, расстройства сознания). Вследствие этого главной особенностью диагностики боевой политравмы является максимальная объективизация диагностических методов с целью получения однозначных результатов, на основании которых строится лечебная программа. Усложняет диагностику необходимость одновременного оказания неотложной помощи в связи с тяжестью общего состояния раненых (травматический шок развивается в 90,2% случаев) и вызванных этим ограничений спектра применяемых диагностических методов.
Кроме того, подавляющее число практических врачей плохо знают принципы диагностики и лечения сочетанных ранений вследствие недостаточной освещенности этой проблемы в учебной литературе. Поэтому какой бы перечень диагностических методов ни предлагался — он будет неэффективен в силу вышеизложенных причин. Большой опыт работы авторов по этой проблеме показал, что нужен другой подход к повышению эффективности диагностики сочетанных ранений, особенно в полевых условиях. Таким методом является алгоритмизация деятельности хирурга и реаниматолога, оказывающих помощь раненым с сочетанными ранениями, и формализация медицинской документации (историй болезни).
Алгоритмизация достигается обязательным применением шкал объективной оценки тяжести состояния раненых ВПХ-СП (при поступлении их в лечебное учреждение) и ВПХ-СГ (в процессе последующей интенсивной терапии). Формализация медицинской документации достигается путем тщательного представления информации в истории болезни по принципу «вопрос — ответ» с обязательным введением в общую структуру критериев шкал ВПХ-СП и ВПХ-СГ,
выделив их жирным шрифтом. Образец такого формализованного бланка истории болезни, используемого в клинике военно-полевой хирургии ВМедА им. С.М. Кирова, приведен в Приложении 2.
Благодаря использованию подобных историй болезни, специалисты, обследующие раненого (пострадавшего) с сочетанным ранением или травмой, получают и фиксируют в истории болезни всю необходимую информацию, анализ которой «наводит» врачей на рациональную тактику неотложной медицинской помощи и многопрофильного лечения в стационаре (т.е. делает очевидным алгоритм диагностики и лечения).
- Принципы организации оказания хирургической помощи при боевых сочетанных ранениях
Оказание хирургической помощи раненым с боевыми сочетанными ранениями на этапах медицинской эвакуации, безусловно, имеет ряд отличий от системы лечения политравм мирного времени, что определяется спецификой современных вооруженных конфликтов.
Особенности движения раненых с сочетанными ранениями по этапам медицинской эвакуации были специально прослежены на материалах контртеррористической операции на Северном Кавказе 1994-1996 гг. (рис. 24.6).
Большинство раненых с сочетанными ранениями (65,3%) в ближайшие сроки после ранения получили догоспитальную медицинскую помощь в объеме первой, доврачебной или первой врачебной помощи. Еще около */з всех раненых с сочетанными ранениями (34,7%) было доставлено непосредственно на этап оказания КХП, что обусловлено близостью развертывания МОСН к боевым порядкам войск либо получением ранений в межбоевые периоды (подрывы на минах, обстрелы и др.). Таким образом, входящий поток раненых с сочетанными ранениями на этап оказания КХП (74,3% от общего числа) формировался наполовину за счет эвакуации раненых, получивших догоспитальную помощь и наполовину — как первичное поступление раненых после оказания только первой помощи. Если первичное поступление раненых в МОСН из боевых порядков войск в ряде случаев можно считать оправданным, то транспортировка раненых в МОСН из медр в условиях вооруженного конфликта, как правило, нецелесообразна (поскольку сроки авиамедицинской эвакуации в МВГ 1-го эшелона практически такие же, как и в МОСН). Однако, лишь менее половины раненых с сочетанными ранениями после оказания догоспитальной помощи сразу были эвакуированы на этап оказания СХП.
Раненые с сочетанными ранениями-409 раненых (100,0%)

 Квалифицированная хирургическая помощь (МОСН)
Квалифицированная хирургическая помощь (МОСН)
304 раненых (74,3%)
КХП оказана 95,7% раненых Выписано 3 - 1,0 % раненых
Умерло 6 - 2,0 % раненых
Эвакуировано 295—97,0%
Сроки пребывания на этапе -1,3 сут
|
Специализированная хирургическая |
1 помощь | |
| МВГ 1 -го эшелона
340 раненых (83,1%) СХП оказана 60,6% Выписано 5-1,5% Умерло 7-2,0% Эвакуировано 328-96,5% Сроки пребывания—2,3 сут |
МВГ 2-го эшелона
277 раненых (67,7%) СХП оказана 59,3% Выписано 257—92,8% Умерло 15-5,4% Эвакуировано 5 -1,8% Сроки пребывания -62,5 сут |
МВГ 3-го эшелона
116 раненых (28,4%) СХП оказана 81,0% Выписано 105 “90,5% Умерло 11 ~ 9,5% Сроки пребывания — 101 сут |
45-11,0
13-3,3%

Рис. 24.6. Схема этапного лечения раненых с сочетанными ранениями в контртеррористической операции на Северном Кавказе 1994—1996 гг.
Входящий поток раненых с сочетанными ранениями в МВГ 1-го эшелона (83,1% от общего числа 409 раненых) формировался на четверть как «первичный», т.е. минуя этап оказания КХП (25,5% раненых). Еще 57,9% было эвакуировано из МОСН.
После оказания СХП в МВГ 1-го эшелона подавляющее большинство раненых с сочетанными ранениями (56,2%) были эвакуированы в МВГ 2-го эшелона, где они и долечивались до определения исхода (только 1,2% были впоследствии эвакуированы в МВГ 3-го эшелона). Наиболее тяжелые раненые, требующие длительного лечения, либо раненые, нуждавшиеся в применении специальных методов и новых технологий, сразу эвакуировались в МВГ 3-го эшелона (24,0%). Прооперированные раненые с сочетанными ранениями последних категорий эвакуировались авиатранспортом в тыловые лечебно-профилактические учреждения и из медицинских частей этапа оказания КХП: 11,0% — в МВГ 2-го эшелона и 3,3% — в МВГ
- го эшелона. Тяжесть их ранений характеризуется и максимальным уровнем летальности (в МВГ 2-го эшелона — 5,4%, в МВГ 3-го эшелона — 9,5%).
Таким образом, в контртеррористической операции на Северном Кавказе 1994—1996 гг. впервые у четверти раненых с сочетанными ранениями - 25,5% (в 1999-2002 гг. - 28,0%) была реализована концепция ранней СХП (Гуманенко Е.К., 1996).
В целом проблема боевой политравмы при этапном лечении раненых характеризуется дополнительными сложностями.
Во-первых, это связано с трудностью обеспечения преемственности процессов диагностики и лечения при их вынужденном разделении между несколькими лечебными учреждениями (эшелонирование), во- вторыхдиагностические и лечебные возможности передовых этапов медицинской эвакуации существенно уступают последующим.
Анализ качества оказания догоспитальной помощи (первой, доврачебной, первой врачебной) показывает, что их роль с точки зрения предэвакуационной подготовки при тяжелых сочетанных ранениях не всегда оказывается реализованной. Улучшение качества предэвакуационной подготовки реально достижимо при совершенствовании технических средств проведения инфузионной терапии (с обеспечением возможности ее продолжения в пути следования, в т.ч. в салоне вертолета), принятии на снабжение более удобных и легко накладываемых средств транспортной иммобилизации, замене промедола на более эффективные и безопасные ненаркотические анальгетики.
Серьезным недостатком является многоэтапность хирургической помощи: 74,3% раненых с сочетанными ранениями в первом конфликте и 73,8% — во втором конфликте первоначально были доставлены в МОСН (омедб). В результате первичные хирургические вмешательства этим раненым были выполнены только в объеме КХП, со значительным числом осложнений, а СХП они получили в более поздние сроки (через сутки после ранения). Практически при общих целях и задачах оказания специализированной медицинской помощи в мирное время и в условиях этапного лечения система оказания специализированной медицинской помощи при боевых сочетанных ранениях остается многоэтапной (табл. 24.4).
Таблица 24.4. Этапы лечения политравм в мирнрое время и в вооруженных конфликтах
|
Этапы лечения политравм |
Система скорой медицинской помощи |
Система этапного лечения раненых |
|
Догоспитальный |
Реанимационно-хирургические бригады |
Врачебно-сестринские бригады медр (МПп) |
|
Реанимационный |
Травматологический центр 1-го уровня
|
омедо СпН или МВГ 1-го эшелона
|
|
Интенсивной терапии |
Эвакуация МВГ 2—3-го эшелонов
|
|
|
Специализированного лечения |
||
|
Реабилитационный |
Реабилитационные учреждения |
Военные реабилитационные учреждения |
Вынужденное расчленение этапов лечения, прерываемое эвакуацией, затрудняет своевременную диагностику осложнений, ухудшает преемственность лечения тяжелораненых.
Перспективы улучшения этой системы кроются в реализации оказания неотложной хирургической помощи по принципам «damage control» в течение первого («золотого») часа после ранения и быстрой авиамедицинской эвакуации в МВГ 1-го эшелона, функционирующих по технологиям травматологического центра 1-го уровня.
Оказание хирургической помощи раненым с сочетанными ранениями в МВГ 1-го эшелона должно организовываться на принципах работы специализированных многопрофильных стационаров, занимающихся хирургией политравм мирного времени.
Такой подход обеспечивается выдвижением в эти госпитали специализированных многопрофильных групп медицинского усиления, состоящих из опытных специалистов ВМедА и центральных военных госпиталей. Например, в МВГ во Владикавказе (1994—1996 гг.) и в МВГ в Моздоке (1999—2002 гг.) постоянно работали группы наиболее подготовленных врачей из клиники военно-полевой хирургии и других клиник ВМедА им. С.М. Кирова. Именно в этих ВГ был выполнен максимальный объем работы и получены хорошие результаты по лечению тяжелораненых.
В результате медицинской сортировки все раненые с сочетанными ранениями уже из приемного отделения ВГ формируются в отдельный поток, помощь которому оказывается только специалистами групп усиления. Диагностический процесс при боевой политравме осуществляется с применением как эффективных неинвазивных методов (рентгенография, УЗИ, фиброэндоскопия и др.), так и малоинвазивных технологий (лапароцентез, диагностический перитонеальный лаваж, видеолапароскопия и др.).
В хирургическом лечении тяжелых сочетанных ранений используются принципы хирургии политравм мирного времени: объективная оценка тяжести травмы, хирургическая реанимация, «запрограммированное многоэтапное хирургическое лечение», современные технологии хирургических вмешательств при сочетанных ранениях разной локализации. Так, ранние реконструктивные операции у раненых с сочетанными ранениями на Северном Кавказе осуществлялись с применением наиболее эффективного оборудования и инструментария, привозившегося с собой группами усиления. Для лечебно-транспортной иммобилизации нестабильных переломов таза и переломов
длинных костей применяются стержневые аппараты комплекта КСТ-1 (рис. 24.7, 24.8 цв. илл.).
Специально для применения в МВГ 1-го эшелона разработан первый в мире «Полевой эндовидеохирургический комплекс», созданный специалистами клиники военно-полевой хирургии ВМедА им. С.М. Кирова совместно с предприятием «Эфа», Санкт- Петербург (рис. 24.9а, б, в цв. илл.). Интенсивная терапия в ОРИТ МВГ 1-го эшелона предусматривает использование наиболее действенных современных методик, таких как расширенный мониторинг тяжести состояния раненых и микробиологический мониторинг, продленная (6—24 ч) и длительная ИВЛ, многоуровневое обезболивание, интенсивная энтеральная терапия, иммуноориен- тированная терапия.
Благодаря применению новых диагностических и лечебных технологий достигнуто существенное улучшение исходов лечения боевой политравмы. Непосредственные результаты лечения сочетанных ранений в ходе контртеррористических операций на Северном Кавказе представлены в табл. 24.5.
Таблица 24.5. Исходы лечения сочетанных ранений и травм военного и мирного времени
|
Сравниваемые показатели |
Общая тяжесть повреждений по шкале ВПХ-П, баллы |
Сроки оказания хирургической помощи, ч |
Частота развития осложнений, % |
Летальность, % |
|
Афганистан, 1979-1989 гг. (Хрупкин В.И., 1994) |
|
6,2+0,5 |
34,1 |
32,4 |
|
Северный Кавказ, 1994-1996 гг. |
7,3+0,3 |
4,2+0,2 |
41,8 |
9,5 |
|
Северный Кавказ, 1999-2002 гг. |
6,5+0,3 |
3,6+0,5 |
42,2 |
11,0 |
|
Сочетанная травма мирного времени |
9,2+0,2 |
1,2+0,1 |
52,0 |
43,1 |
По сравнению с войной в Афганистане, летальность при боевых сочетанных ранениях снизилась втрое (с 32% до 10—11%). Частота осложнений у раненых при проведении контртеррористических операций на Северном Кавказе, напротив, несколько возросла (с 34% до 42%), что является закономерным результатом более длительного лечения выживших тяжелораненых. Интерес представляет сравнение результатов лечения боевых сочетанных ранений и сочетанных травм мирного времени (использованы данные клиники воен- но-полевой хирургии). Благодаря вчетверо более быстрым срокам доставки тяжелопострадавших в специализированный стационар мегаполиса (1,1 ч), в 1,5 раза возрастает тяжесть травм, что сопровождается неизбежным увеличением уровня летальности (43,1%) и осложнений (52,0%). Кроме того, нужно учитывать качественные отличия структуры политравмы мирного времени, где преобладают тяжелые черепно-мозговые повреждения, сопровождающиеся максимальной летальностью.
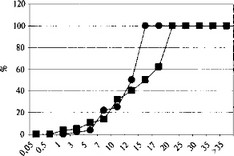
Сравнительная оценка зависимости уровня летальности при боевых сочетанных ранениях и сочетанной травме мирного времени от тяжести повреждений по шкале ВПХ-П представлена на рис. 24.10.
Показано, что при сочетанных ранениях практически 100% летальность отмечается у раненых с тяжестью ранения, равной 16 баллов. В то же время, у пострадавших с сочетанными травмами мирного времени 100% уровень летальности наблюдается только при 19 баллах.
Та же неблагоприятная тенденция отмечается и при сопоставлении с летальностью тяжести состояния (рис. 24.11).
Для боевых сочетанных ранений 100% летальность достигается уже при 45 баллах по шкале ВПХ-СП, тогда как при сочетанных травмах мирного времени эта граница достигает 50 баллов. Таким образом, боевые сочетанные ранения протекают тяжелееgt; чем политравма мирного времени (рис. 24.12, 24.13 цв. илл.).
Тем не менее, реализация концепции ранней специализированной хирургической помощи обеспечивает улучшение качества оказания догоспитальной медицинской помощи и сокращает количество этапов эвакуации, что в совокупности позволяет максимально быстро оказывать неотложные мероприятия многопрофильной специализированной хирургической помощи и способствует улучшению исходов лечения раненых с боевой политравмой.

Тяжесть состояния в баллах по шкале ВПХ-СП Механические травмы -^Огнестрельные ранения
Рис. 24.11. Зависимость летальности от тяжести состояния у раненых с боевыми сочетанными ранениями и сочетанной травмой мирного времени

Источник: Под ред. Е.К. Гуманенко, «Военно-полевая хирургия : учебник» 2008
А так же в разделе «СОЧЕТАННЫЕ РАНЕНИЯ И ТРАВМЫ В СОВРЕМЕННЫХ ЛОКАЛЬНЫХ ВОЙНАХ И ВООРУЖЕННЫХ КОНФЛИКТАХ »
- 23.1. ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ, ПЕРЕЛОМЫ КОСТЕЙ И ПОВРЕЖДЕНИЯ КРУПНЫХ СУСТАВОВ КОНЕЧНОСТЕЙ
- Терминология и классификация повреждений конечностей
- Диагностика и лечение огнестрельных ранений конечностей
- Диагностика и лечение неогнестрельной травмы конечностей
- Ампутации конечностей при боевой травме
- Помощь раненным в конечности на этапах медицинской эвакуации
- Легкораненые и их лечение на этапах медицинской эвакуации
- ПОВРЕЖДЕНИЯ МАГИСТРАЛЬНЫХ СОСУДОВ КОНЕЧНОСТЕЙ
- Помощь на этапах медицинской эвакуации
- 23.3. ПОВРЕЖДЕНИЯ ПЕРИФЕРИЧЕСКИХ НЕРВОВ
- Глава 24 БОЕВЫЕ СОЧЕТАННЫЕ РАНЕНИЯ И ТРАВМЫ
- СОВРЕМЕННОЕ СОСТОЯНИЕ ПРОБЛЕМЫ ПОЛИТРАВМ В ХИРУРГИИ ПОВРЕЖДЕНИЙ МИРНОГО ВРЕМЕНИ
- Концепция хирургической реанимации и этапы лечения политравм
- Помощь на этапах медицинской эвакуации
- Глава 25 МИННО-ВЗРЫВНЫЕ РАНЕНИЯ И ВЗРЫВНЫЕ ТРАВМЫ
- ТЕРМИНОЛОГИЯ И КЛАССИФИКАЦИЯ МИННОВЗРЫВНЫХ РАНЕНИЙ И ВЗРЫВНЫХ ТРАВМ
- МЕХАНИЗМ МИННО-ВЗРЫВНЫХ РАНЕНИЙ И ВЗРЫВНЫХ ТРАВМ
- КЛИНИЧЕСКАЯ ХАРАКТЕРИСТИКА МИННО-ВЗРЫВНЫХ РАНЕНИЙ И ТРАВМ
- ЖИЗНЕУГРОЖАЮЩИЕ ПОСЛЕДСТВИЯ И ПАТОГЕНЕТИЧЕСКИЕ ФАКТОРЫ МИННО-ВЗРЫВНЫХ РАНЕНИЙ И ВЗРЫВНЫХ ТРАВМ
- ПРИНЦИПЫ ЛЕЧЕНИЯ МИННО-ВЗРЫВНЫХ РАНЕНИЙ И ВЗРЫВНЫХ ТРАВМ
- ПОМОЩЬ НА ЭТАПАХ МЕДИЦИНСКОЙ ЭВАКУАЦИИ