ЗАКЛЮЧЕНИЕ
Анализируя материалы, освещающие этиологические и патогенетические факторы АФП, следует отметить, что при обоснованности каждой из существующих теорий (микробной, иммунологической и механической) зачастую возникновение поражений является следствием одновременного воздействия нескольких причинных факторов. Мы не склонны очень категорично настаивать на превосходстве любой из теорий, поскольку и возникновение, и течение каждой из атипичных форм имеет свои особенности, а факторы, играющие главную роль при одной форме, становятся лишь второстепенными при другой. Например, в случаях РПП или ППП, которые возникают у детей сразу после прорезывания зубов, есть все основания говорить о доминирующем влиянии поражения факторов местной и общей защиты. Это подтверждается и тем, что такие дети вообще очень подвержены общим инфекционным заболеваниям, у них выявляются дефекты ПМЯЛ и моноцитов, нарушен их хемотаксис и прочие механизмы функционирования. Поражения пародонта в таких случаях можно с полным основанием рассматривать лишь как одно из многочисленных проявлений общих поражений. Поскольку при этом не доминирует агрессивная микрофлора, то и лечение сводится к максимальному контролю ее общего количества с помощью механической обработки и антисептических средств, системному и местному применению антибактериальных и иммунорегулирующих препаратов (причем иммунокоррекцию осуществляют специалисты общего профиля). Кстати, и надежды специалистов на успех связаны с тем, что в процессе роста ребенка может нормализоваться состояние иммунной системы [Page R. С., 1986; Shroeder, 1987].
Юношеский пародонтит (ЮП) — локализованная форма — имеет специфичность по нескольким параметрам: возраст (с 13 до 17 лет), локализация поражений; состав микрофлоры (преобладание Actinobacillus actino- mycetemcomitans)', нарушения местных факторов защиты
(дефекты рецепторного аппарата нейтрофилов, сниженный их хемотаксис и фагоцитоз, тогда как у моноцитов структура рецепторов и фагоцитарная активность нормальные, но снижен хемотаксис). Именно этим обусловлена специфичность клинического течения ЮП: как правило, количество зубных отложений минимально, а воспаление клинически иногда почти не определяется. Видимо, поэтому ЮП специалисты зачастую выявляют случайно при рентгенологическом исследовании прикуса либо когда подросток обращается по поводу резкой подвижности зубов (обычно резцов и первых моляров).
Наличие специфической флоры позволяет стоматологу более направленно и результативно проводить лечение, которое складывается из тщательной механической обработки ПК, местного и общего применения антимикробных средств и профессионального гигиенического контроля. Нормализация системы клеточной защиты — это обязанность врача общего профиля. Эффект лечения определяется адекватными действиями стоматолога и активным сотрудничеством последнего с терапевтом и иммунологом, а прогноз зависит, в первую очередь, от возможности медикаментозной либо чисто физиологической нормализации защитной системы после периода полового созревания подростка. При этом следует подчеркнуть, что выделение ЮП, особенно его генерализованной формы, правомерно лишь в том случае, если у подростка нет серьезных общих заболеваний, что можно установить только после тщательного обследования состояния всех органов и систем. Поэтому даже в отношении структуры ЮП более резонно говорить об очаговой форме поражения. В случае же его генерализованной распространенности такое утверждение о специфичности заболевания имеет достаточно много слабых мест.
Быстропрогрессирующий пародонтит в качестве отличительных черт имеет, во-первых, возраст (от 17 до 35 лет), а во-вторых, специфичность микрофлоры, в которой (при ее смешанном характере) обязательно присутствует группа так называемых пародонтопатогенных видов: А.а., P.g., P.i., F. nucleatum, Spirochettes, соотношение которых индивидуально варьирует. Закономерны нарушения функциональной активности нейтрофилов и моноцитов, прослеживается фактор наследственности, преобладание БПП у лиц женского пола. Что касается клинических проявлений, то главной чертой является быстрое разрушение структур периодонта и альвеолярной кости. При этом процесс может протекать двояко: как с минимальной воспалительной реакцией, так и с выраженной. Кстати, при выраженном воспалительном компоненте эта форма и раньше, и чаще выявляется в клинике и обычно характеризуется как “пародонтит с частыми обострениями”. Мы обращаем на этот факт внимание в связи с разделением БПП на постювениль- ный, тип А (с 17 до 25 лет) и тип Б (с 25 до 35 лет). Такое разделение, на наш взгляд, является элементарным заблуждением, и вот почему. Если воспаление слабое, то и заболевание диагностируется позже: либо когда уже возникает подвижность зубов, либо при рентгенологическом исследовании по поводу поражений твердых тканей и осложнений кариеса, либо в связи с некротическим язвенным гингивитом, который приводит пациента к врачу. Кстати, язвенный гингивит при этом обычно оказывается симптомом хронического пародонтита.
Если же пародонтит протекает с активным воспалением, абсцедированием, то, соответственно, он раньше и диагностируется.
По нашим наблюдениям и данным ряда авторов, к другим существенным причинам, которые определяют и клиническую картину БПП, и возраст, в котором БПП выявляют, относятся местные факторы. Во-первых, это патологические воздействия со стороны мягких тканей; во-вторых, анатомические особенности зубов и их корневой системы, формы прикуса; в-третьих, физиологическая стираемость эмали, особенно при наличии травматических узлов и супраконтактов. Очень существенно влияют и другие морфологические особенности пародонтальных структур: истонченная слизистая оболочка прикрепленной десны; истонченная компактная кость, ее дефекты в виде локального (фенестрация) либо генерализованного
отсутствия на наружной поверхности; ширина межзубных альвеолярных перегородок.
Попытки отдифференцировать БПП от заболеваний пародонта, обусловленных поражением внутренних органов, так называемого “системно обусловленного пародонтита” , понятны, так как это определяет врачебную тактику. Но, на наш взгляд, такие аргументы очень уязвимы, хотя бы по нескольким очевидным причинам. Во-первых, даже из имеюшихся общих заболеваний у пациента обычно выявляются лишь те, которые имеют явно выраженные клинические симптомы. Их доклинические или малосимптоматические формы, даже диабета, тиреотоксикоза и иммунных нарушений, чаще всего остаются в “тени” для специалистов, привлекая внимание, в первую очередь. пародонтологов, которые, как правило, впервье акцентируют внимание общих терапевтов, эндокринологов и иммунологов на необходимость более тщательного обследования таких пациентов.
Во-вторых, практически никогда не учитывается тип нервной системы пациентов, а это очень существенно, поскольку от этого зависит зачастую и интенсивность влияния местных травматических факторов, особенно су- праконтактов. Даже при их идентичной выраженности патогенное воздействие у разных пациентов разное в силу различия типов нервной системы. Так, некоторые пациенты достаточно спокойно относятся к неудобствам смыкания зубов при наличии у них супраконтактов. Другие же, наоборот, бессознательно стараются устранить эти неудобства усиленным нажатием на данные зубы вплоть до их сильного расшатывания и даже полного удаления, если отсутствует выраженная стираемость эмалевых бугров.
Кроме того, к категории абсолютно здоровых относят людей, действительно не имеющих системных заболеваний, но подвергающихся, в силу специфики их деятельности. очень частым, если не постоянным, воздействиям стресса. Это, в первую очередь, военнослужащие, работники правоохранительных органов, спортсмены, артисты, т. е. люди, работа которых постоянно связана с интенсивным нервным напряжением. В общем, категория таких людей очень обширна, и вряд ли их можно вычленить из группы пациентов, у которых заболевания пародонта обусловлены системными поражениями. Таким образом, можно говорить о том, что БПП принципиально отличается только относительной специфичностью микрофлоры, ее устойчивостью к антимикробным средствам, нарушением локальных факторов защиты, поражением общих защитных механизмов, более-менее прослеживающейся наследственностью, которая сказывается и на микробном компоненте, и на особенностях морфологической и анатомической структур зубочелюстной системы.
Сами же клинические проявления далеко не всегда и не так значительно отличаются от таковых при типичной форме пародонтита взрослых.
Следовательно, принципы обследования, планирования лечебных вмешательств и самого лечения пациентов с БПП и ТФП в своей основе являются общими.
Перечисленные же особенности оказываются именно теми факторами, которые специалист должен дополнительно изучить, на которые он должен направленно воздействовать и которые затем должен постоянно контролировать в ходе как основного лечения, так и ПТ у лиц с БПП, как, впрочем, и улице другими агрессивными формами поражения.
В настоящее время при лечении АФП придерживаются принципа этиотропной терапии, т. е. чаще всего используются антибиотики. Однако, воздействуя на те или иные виды микроорганизмов, антибиотики способны коренным образом изменять и извращать общую картину заболевания. Под действием антибиотиков микроорганизмы приобретают нозые свойства, становясь устойчивыми к этим препаратам. Следовательно, “рефрактерный пародонтит”, или “резистентный пародонтит", который некоторые авторы относят к АФП [Newman М.. 2000], — это болезнь современного человека, часто и неоправданно использующего антимикробные препараты; это болезнь, вызванная сложными явлениями лекарственного патоморфоза. Таким образом, индивидуальные ответные
реакции организма на использование лекарственных препаратов часто служат основанием для открытия “новых нозологических форм”, которые излишне усложняют классификации. Существование в современной пародон- тологии термина “пародонтит, резистентный к лечению”, на наш взгляд, свидетельствует, во-первых, об отсутствии адекватного применения антимикробных препаратов при недостаточно четком распознавании этиологических факторов и, во-вторых, об актуальности разработки новых методов и средств терапии ВЗП.
Как бы ни были значительны успехи современной лекарственной терапии АФП, главным направлением в развитии современной медицины вообще и пародонтологии в частности является профилактика. При этом необходимо учитывать, что воспалительные заболевания пародонта у человека тесно связаны с его профессиональной деятельностью, образом жизни, наследственностью, с особой реактивностью в отношении факторов внешней среды.
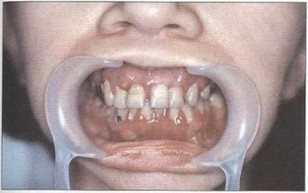
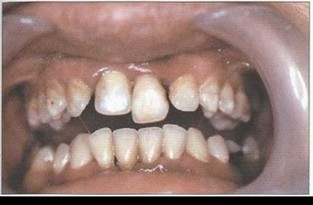
Рис. 1. Пациент А. (15 лет). ПОП (стадия абсцедирования). Выраженные явления воспаления в тканях пародонта. неудовлетворительная гигиена полости рта
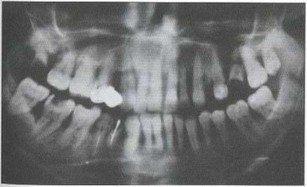
Рис. 1а. Ортопантомограмма пациента А. Генерализованное поражение костной ткани альвеолярных отростков, зоны резорбции не имеют четких границ, что свидетельствует об активности процесса; убыль костной ткани составляет более 2/3 длины корней, подцесневые зубные отложения
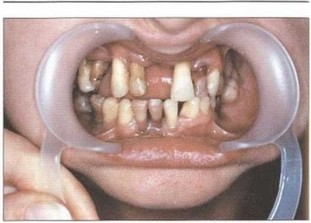
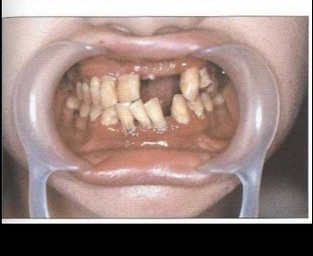
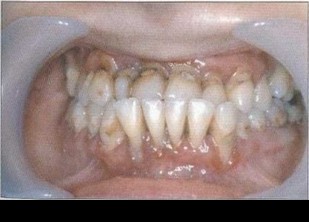
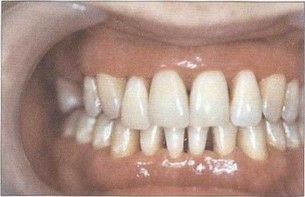
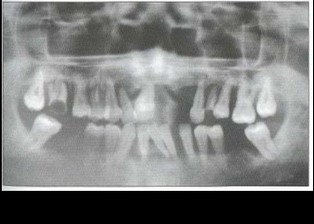 Рис. 2. Пациент Б. (16 лет). ГЮП (стадия ремиссии). Отсутствуют гиперемия и отек тканей пародонта, удовлетворительная гигиена полости рта, оголение на 7г длуны корней зубов
Рис. 2. Пациент Б. (16 лет). ГЮП (стадия ремиссии). Отсутствуют гиперемия и отек тканей пародонта, удовлетворительная гигиена полости рта, оголение на 7г длуны корней зубов
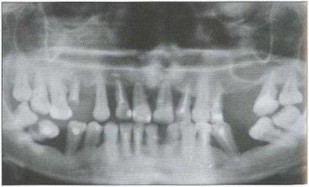
Рис. 2а. Ортопантомограмма пациента Б. Генерализованное поражение костной ткани альвеолярных отростков, убыль костной ткани составляет более 2/3 длины корней зубов, очаги деструкции имеют четкие границы
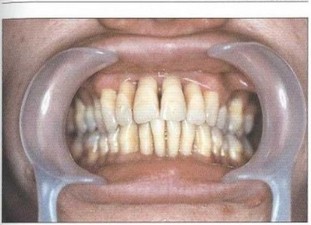
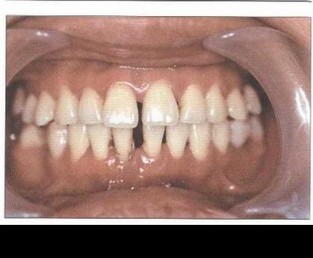 Рис. 5. Пациент Д. (25 лет). БПП (стадия ремиссии). Слизистая оболочка десневого края бледно-розового цвета, плотно прилегает к шейкам зубов. Гигиена полости рта удовлетворительная. Оголение более V2 длины корней зубов
Рис. 5. Пациент Д. (25 лет). БПП (стадия ремиссии). Слизистая оболочка десневого края бледно-розового цвета, плотно прилегает к шейкам зубов. Гигиена полости рта удовлетворительная. Оголение более V2 длины корней зубов
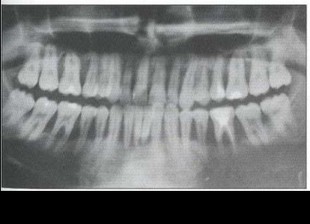 Рис. 4а. Ортопантомограмма пациента Г. Генерализованная де струкция костной ткани альвеолярных отростков, глубокие костные карманы Особенности анатомической формы зубов: корни зубов короткие, у моляров — шиловидной формы, на верхней челюсти — сходящиеся верхушки корней моляров
Рис. 4а. Ортопантомограмма пациента Г. Генерализованная де струкция костной ткани альвеолярных отростков, глубокие костные карманы Особенности анатомической формы зубов: корни зубов короткие, у моляров — шиловидной формы, на верхней челюсти — сходящиеся верхушки корней моляров
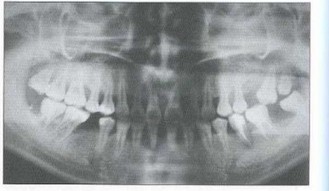
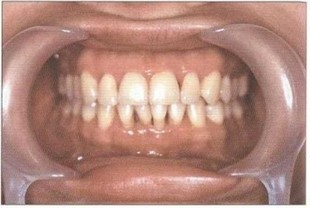
Рис. 6. Пациент Е. (30 лет). БПП (стадия ремиссии). Отсутствие признаков активного воспаления на фоне удовлетворительной гигиены полости рта
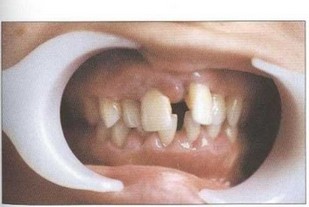
Рис. 8. Генерализованный гипертрофический гингивит
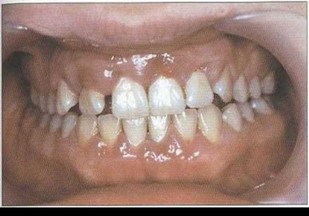
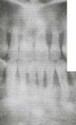
 Рис. 6а. Ортопантомограмма пациента Е. Генерализованное поражение костной ткани альвеолярных отростков челюстей, более выраженное на верхней челюсти; отсутствие признаков активности: зоны деструкции имеют четкие границы
Рис. 6а. Ортопантомограмма пациента Е. Генерализованное поражение костной ткани альвеолярных отростков челюстей, более выраженное на верхней челюсти; отсутствие признаков активности: зоны деструкции имеют четкие границы
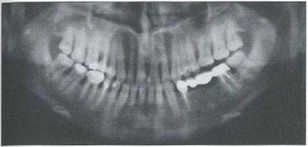
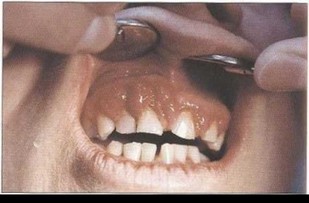
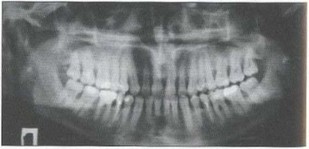

Рис. 1Са. Ортопантомограмма пациента И. с БПП через год после лечения. Стабилизация воспалительно-деструктивного процесса: увеличена четкость границ очагов деструкции
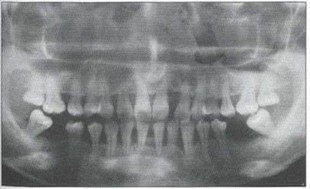
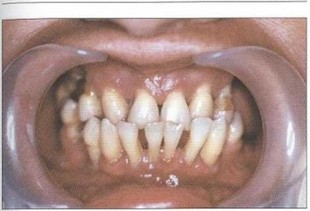
Рис. 13. Передний перекрестный прикус, мезиальная окклюзия (III класс Энгля), веерообразное расхождение фронтальных зубов нижней челюсти
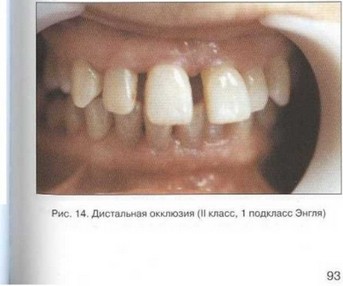
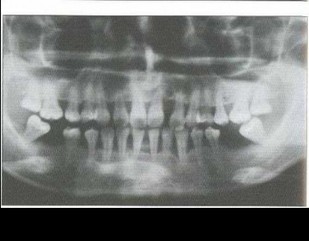
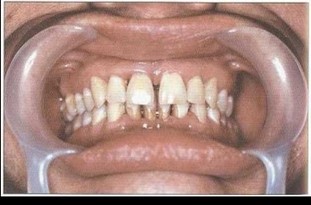
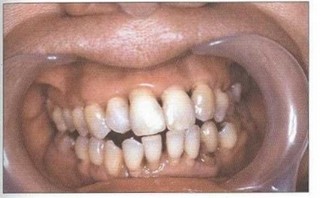
Рис. 17. Передняя дизокклюзия, протрузия 11, 12, 21, 22, тесное положение фронтальных зубов нижней челюсти
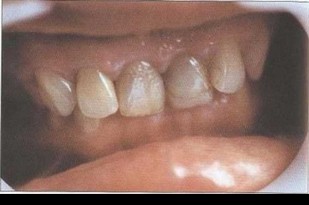
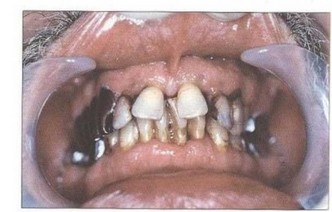
Рис. 16. Глубокая резцовая окклюзия (II класс, 2 подкласс Энгля), протрузия и поворот по оси 11, 12. 21, 22
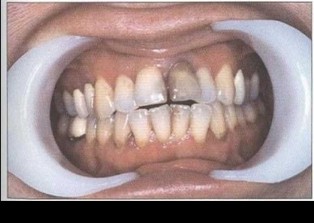
Рис. 20. Тесное положение зубов на нижней челюсти Щ Рис. 22. Тесное положение зубов на нижней челюсти
(III класс Энгля) (III класс Энгля)
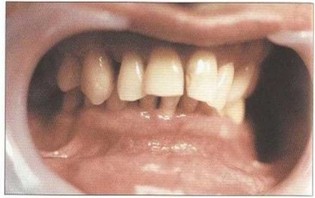
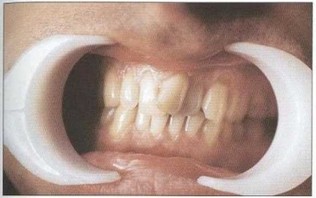
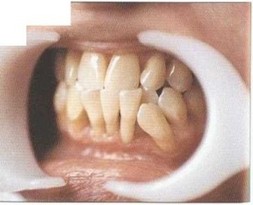
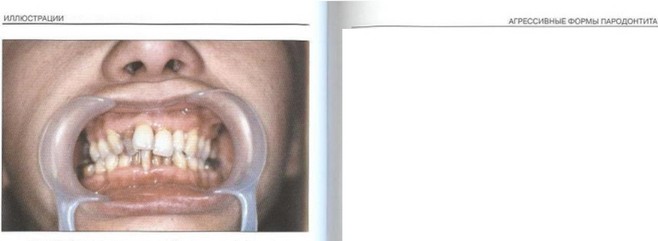
Рис. 23. Тесное положение зубов на нижней челюсти (III класс Энгля)
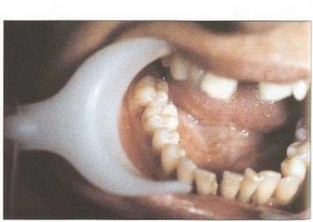
Рис. 24. Отсутствие стираемости эмалевых бугров
ИЛЛЮСТРАЦИИ
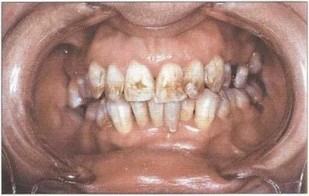
Рис. 27. Флюороз 1-11 степени, тесное положение зубов на верхней и нижней челюсях
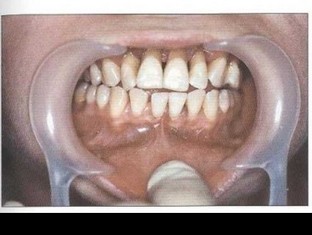
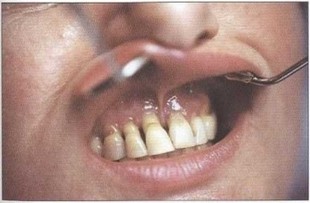
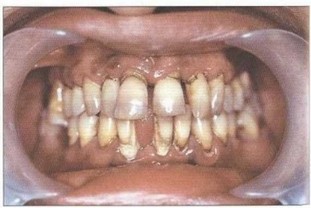
Рис. 28. Флюороз l-И степени, множественный пришеечный кариес, аномалия положения зубов на верхней и нижней челюстях, отсутствие 31
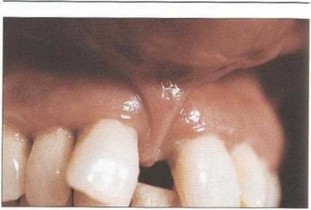
Рис. 31. Низкое прикрепление уздечки верхней губы
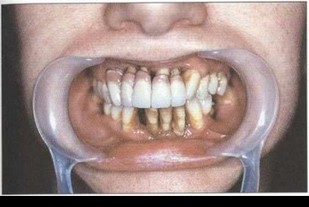
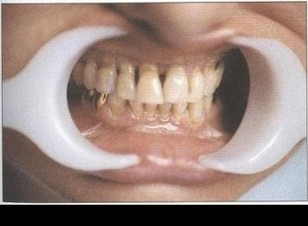
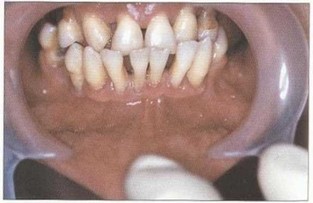
Рис. 32. Высокое прикрепление уздечки нижней губы, мелкое преддверие полости рта, прямая окклюзия, протрузия фронтальных зубов нижней челюсти, вторичная дизокклюзия зубов на нижней челюсти
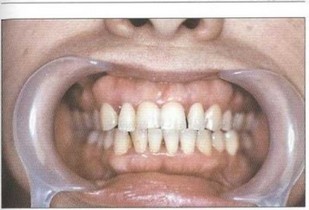
Рис. 37. Пациент Ж. (30 лет) с БПП. Удовлетворительная гигиена полости рта
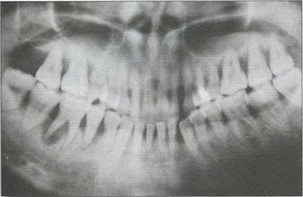
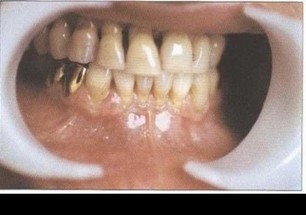
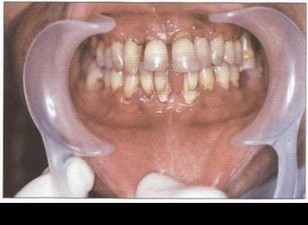 Рис. 37а. Пациент Ж. (30 лет) с БПП. Удовлетворительная гигиена полости рта, на ортопантомограмме — глубокие активные генерализованные деструктивные изменения
Рис. 37а. Пациент Ж. (30 лет) с БПП. Удовлетворительная гигиена полости рта, на ортопантомограмме — глубокие активные генерализованные деструктивные изменения
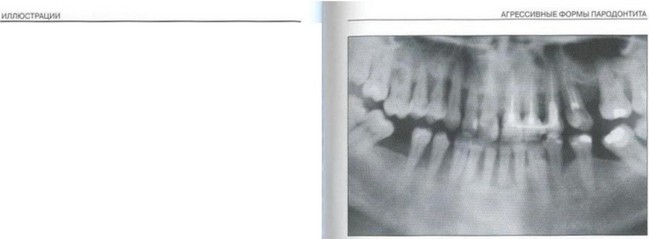
Рис. 38. Временное шинирование зубов верхней Рис. 40. Временное шинирование предварительно
челюсти эвикролом депульпированных зубов с помощью проволочной шины
с внутриканальной фиксацией
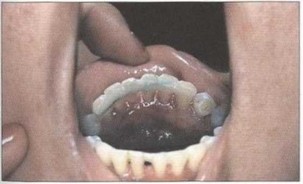
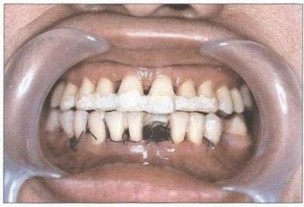
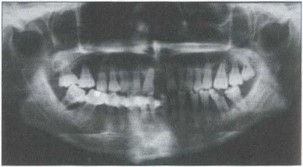 Рис. 39. Временное шинирование моляров нижней челюсти ' Рис. 41. Временное шинирование фронтальных зубов нижней балочной шиной с использованием фотополимера “Spectrum" j челюсти лигатурной шиной, облицованной жидким
Рис. 39. Временное шинирование моляров нижней челюсти ' Рис. 41. Временное шинирование фронтальных зубов нижней балочной шиной с использованием фотополимера “Spectrum" j челюсти лигатурной шиной, облицованной жидким
фотополимером
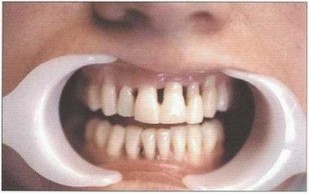
Рис. 42. Временное шинирование фронтальных зубов верхней и нижней челюстей с использованием “Fiber Splint” и жидкого фотополимера “Revolution”
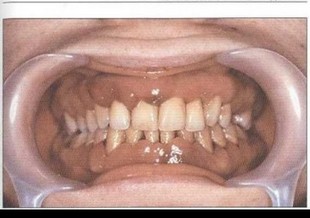
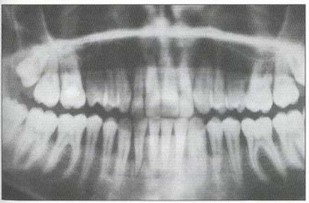
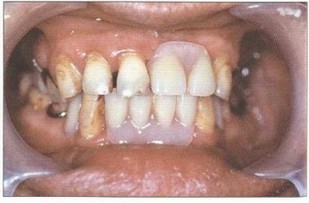
Рис. 43. Иммидиат-протезирование удаленных фронтальных зубов верхней и нижней челюстей
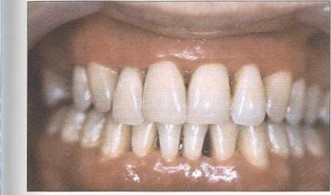
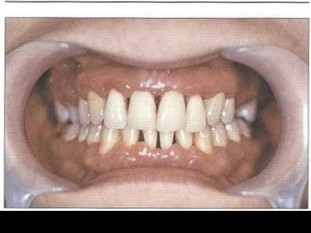
Рис. 48. Пациент Г. через 6 мес. после лечения. Слизистая оболочка бледно-розового цвета, из ПК отдельных зубов (24, 25) выделяется гной, зубы I-II степени подвижности. Кровоточивость при зондировании отсутствует. Глубина ПК 4,0-5,5 мм
Источник: Безрукова И.В., Грудянов А.И., «Агрессивные формы пародонтита» 2002