Глава 8 ФАРМАКОТЕРАПИЯ АНАФИЛАКСИИ
Фармакотерапия анафилаксии проводится в целях подавления выработки и высвобождения медиаторов аллергии и блокады тканевых рецепторов для предотвращения их взаимодействия с медиаторами или извращения влияния физиологически активных веществ на органы- мишени (рис. 18). При анафилаксии и других реакциях гиперчувствительности немедленного типа используют препараты главным образом четырех групп лекарственных средств, а именно катехоламины, ингибиторы фосфо- диэстеразы, антигистаминныё средства и кортикостероиды. Экспериментальные данные говорят о том, что в определенных случаях для лечения таких реакций можно использовать и другие средства. В табл. 14 приведен обзор лекарственных средств, используемых для лечения анафилаксии.
» Бронхоспазм »Отен воздухоносных путей Адреналин Изопротеренол Эуфиллин Нортиностероиды
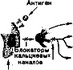
 Вазодилатация
Вазодилатация
- Отек
- Повышенная проницаемость
Рис. 18. Лечение анафилаксии. Действие лекарственных средств при анафилаксии направлено на подавление высвобождения или синтеза медиаторов, блокирование тканевых рецепторов, опосредующих высвобождение медиаторов, или изменение их специфического влияния на орган-мишень. Идеальное в этом плане лекарственное средство — адреналин. Лекарственные средства, использованные при исследовании анафилаксии в опытах на животных,— блокатора кальциевых каналов, нестероидные противовоспалительные средства (НПВС) и антагонисты лейкотриенов — могут впоследствии быть использованы в клинике.
По Frick [127].
КАТЕХОЛАМИНЫ
Наибольшее значение среди лекарственных средств, применяемых для лечения анафилактических и анафи- лактоидных реакций, имеют катехоламины (адреналин, норадреналин, изопротеренол). При блокаде р-адреноре- цепторов на тучных клетках и базофилах в последних увеличивается количество циклического аденозинмоно- фосфата (3',5'-цАМФ), что приводит к подавлению высвобождения гистамина и синтеза метаболитов арахидоновой кислоты. Механизм действия каждого катехоламина расматривается ниже. Специфические адренергические реакции, возникающие в ответ на введение разных катехоламинов, описаны в табл. 15.
Адреналин
Адреналин — один из самых сильных среди известных ныне сосудосуживающих средств, является катехоламином прямого действия и секретируется в мозговом веществе надпочечников и адренергических нервных окончаниях. Адреналин стимулирует а-, рг и Рг-адренорецепто- ры. Адреналин оказывает комбинированное действие (по-
Ингибитор
фосфодиэсте-
разы
Аминофил-
лин
Бронходила-
татор
\ Высвобождение медиатора
Антигистамин- ные средства
Дифенгидра-
мин
Блокатор
цепторов
Конкурентная блокада гиста- миновых рецепторов на клетках-мишенях
Все формы анафилаксии
Хлорфени-
рамин
Циметидин
Ранитидин
Кортикосте
роиды
Не установлены
Продолжение
|
Лекарственное средство |
Действие на рецептор |
Фармакологическое действие |
Показания |
|
Гидрокор |
|
\ Метаболиты |
Стойкий |
|
тизон |
|
арахидоновой |
бронхо |
|
|
|
кислоты |
спазм или |
|
|
|
|
гипотензия |
|
Метилпред- |
|
fP-Адренерги |
Смягчает |
|
низолон |
|
ческие эффекты |
поздние |
|
|
|
|
реакции |
Таблица 15. Фармакологическое действие катехоламинов
|
|
Рецептор |
|
||
|
Препарат |
а |
Pi |
Pi |
Механизм действия |
Адреналин + -J- + ++ Прямой
Изопротеренол 0 +++ +++ Прямой
Норадреналин +++ ++ 0 Прямой
Обозначения: 0 — без изменений; + — небольшая стимуляция, ++ —заметная стимуляция, +++ —выраженная стимуляция. Возможно, что адреналин в больших дозах воздействует на а-адренорецепторы сильнее.
По данным Stoelting [381].
давление высвобождения медиатора, повышение артериального давления во время шока, расширение бронхов) и является главным средством для устранения кардиопульмонального коллапса. Стимуляция Pi-адренорецеп- торов на сердце оказывает положительное воздействие на число сердечных сокращений и автоматизм, а также на сократимость миокарда и поглощение им кислорода. Стимуляция р2-адренорецепторов останавливает процесс дегрануляции и вызывает расширение бронхов [26]. Воздействие адреналина на а-адренорецепторы вызывает обширное сужение сосудов, в том числе прекапиллярных сосудов кожи, слизистых оболочек и почек, а также выраженное сужение вен [422].
У взрослых внутривенное введение адреналина в дозе
- 2 мкг/мин вызывает стимуляцию преимущественно p-адренорецепторов и может вызвать снижение артериального давления. Внутривенное введение адреналина в дозах 3—10 мкг/мин вызывает стимуляцию как а-, так и
p-адренорецепторов, что выражается в увеличении пульсового давления (рост систолического давления опережает рост диастолического давления) [81]. Дозы, превышающие 10 мкг/мин, стимулируют главным «образом а-адренорецепторы, вызывая сужение легочных сосудов разной степени, а также системное сужение сосудов.
По установившейся практике адреналин вводят внутривенно во время и после операций на сердце для достижения стабильности гемодинамики [228]. Steen и соавт. изучали гемодинамику в коронарных сосудах у больных, выздоравливающих после кардиопульмонального шунтирования [375]. Оказалось, что внутривенное введение норадреналина в дозе 0,04 мкг/кг/мин повышало сердечный индекс на 30%, среднее артериальное давление — на 27%, а пульсовое давление — на 75%- Аритмии отмечались только при манипуляциях непосредственно на сердце. Авторы считают, что при введении адреналина в указанных дозах а- и Р-адренергические эффекты были выражены в равной мере. Ранее было показано, что при введении адреналина в дозах 0,1—0,18 мкг/кг/мин сердечный индекс возрастал на 40%, а при введении 0,15—
- 3 мкг/кг/мин — на 78—98% [20, 138].
Изопротеренол
Изопротеренол является синтетическим катехоламином, обладающим средством к Pi- и рг-адренорецепторам и практически неактивным по отношению к а-адреноре- цепторам. Воздействие на Рг-адренорецепторы легких вызывает расширение бронхов и стимуляцию внутриклеточного 3',5'-цАМФ, что приводит к торможению активации тучных клеток и базофилов. Влияние изопротеренола на сердце проявляется увеличением частоты сердечных сокращений, приростом сократимости, изменением автоматизма и увеличением потребности миокарда в кислороде. Так как последнее может привести к ишемии миокарда и желудочковой аритмии, применение изопротеренола требует осторожности. Изопротеренол не следует вводить больным с гипотензией или гиповолемией, потому что его влияние на р2-адренорецешоры сопровождается выраженным расширением сосудов скелетных мышц, кишечника и почек. Кроме того, изопротеренол вызывает сильное расширение легочной артерии и бронхов, что позволяет использовать его при бронхоспазмах, резистентных к стандартной терапии, при легочной гипертензии и дисфункции правого желудочка.
Норадреналин
Норадреналин (Levarterenol) представляет собой натуральный катехоламин, синтезируемый в постгйнглио- нарных адренергических волокнах и высвобождаемый окончаниями этих волокон. Влияние норадреналина реализуется главным образом через а- и Pi-адренорецепторы, почти не затрагивая р2-адренорецепторы. Норадреналин повышает периферическое сопротивление в большинстве сосудов и снижает кровоток в кишечнике, почках и печени путем сужения мезентериального сосудистого русла. Малые дозы норадреналина в противоположность адреналину не вызывают расширения сосудов из-за слабовы- раженного сродства к р2-адренорецепторам.
У взрослых введение норадреналина в дозах 1— 2 мкг/мин увеличивает сердечный выброс, а при возрастании дозы свыше 3 мкг/мин наблюдается увеличение системного сопротивления сосудов [81]. Применение норадреналина показано при стойкой гипотонии или низком системном сопротивлении сосудов ( т. е. при гипотензии на фоне увеличенного сердечного выброса). У больных с легочной гипертензией норадреналин может увеличить сопротивление сосудов легочного русла и этим усугубить дисфункцию правого желудочка.
Антигистаминные средства
Антигистаминные средства являются конкурентными блокаторами Hi-рецепторов органов-мишеней, так как эффект антигистаминных средств реализуется через те же рецепторы, которые опосредуют эффект гистамина [307]. На высвобождение гистамина они влияют лишь незначительно. Блокаторы Hi-рецепторов (дифенгидра- мин) предотвращают нежелательное действие гистамина только частично. Для эффективной профилактики принято вводить как Нр, так и Н2-антигистаминные средства. Хотя роль антагонистов Н2-рецепторов в лечении анафилаксии не выяснена, их введение может при отсутствии бронхоспазма служить полезным дополнением к обычной терапии. В табл. 16 приведен список парентерально вводимых антигистаминных средств. Дифенгидра- мин и другие антигистаминные средства, действующие на Hi-рецепторы, обладают также некоторым антихоли- нергическим и антисеротонинергическим действием, усиливающим их противорвотное действие [307].
Таблица 16. Перечень парентерально вводимых антигистаминных средств
|
Лекарственное средство |
Структура |
Коммерческое название |
|
Блокаторы Нррецеп- торов |
|
|
|
Дифенгидрамин |
Этаноламин |
Бенадрил (Benadryl) |
|
Хлорфенирамин |
Алкиламин |
Хлор-Триметон (Chlor-Trimeton) |
|
Гидроксизин |
Пиперазин |
Вистарил (Vistaril) А гар а кс (Atarax) |
|
Прометазин Блокаторы Н2-рецепто- ров |
Фенотиазин |
Фенерган (Phenergan) |
|
Циметидин |
Имидазол |
Тагамет (Ta-gamet) * |
|
Ранитидин |
Фуран |
Ксантак (Xantac) |
Антигистаминные средства неспособны полностью предотвратить нежелательные физиологические эффекты анафилаксии [390]. Это может объясняться двумя обстоятельствами. Во-первых, целый ряд анафилактических медиаторов, включая лейкотриены и простагландины, продолжают вызывать клинический синдром и после того, как выводится гистамин. Во-вторых, может оказаться, что имеющиеся ныне антигистаминные средства недостаточно прочно блокируют рецепторы сердечно-сосудистой системы или кожных покровов [298]. Зависимость между концентрацией антигистаминных средств в плазме и выраженностью их эффекта изучена недостаточно. Однако антигистаминные средства могут оказать специфическое терапевтическое действие, потому что начальные проявления анафилаксии, по всей видимости, опосредуются гистамином. *
ЭУФИЛЛИН
Эуфиллин (аминофиллин) традиционно считается ингибитором фосфодиэстеразы, вследствие чего он предот
вращает расщепление цАМФ, уменьшая таким образом высвобождение метаболитов гистамина и арахидоновой кислоты и оказывая действие, направленное против бронхоспазма, вызванного антигеном или гистамином [419]. Новые данные свидетельствуют о том, что расширение бронхов не является самым важным эффектом действия эуфиллина [182]. Под воздействием эуфиллина возникает целый ряд изменений в процессе дыхания, в том числе стимуляция его центров, увеличение амплитуды сокращений диафрагмы и сердечного выброса [247]. Теофиллин действует на клеточном уровне, блокируя рецепторы аде- нозина, опосредующие стимулирующее центральную нервную систему, диуретическое и треморогенное действие [182]. Микромолярные концентрации аденозина тормозят высвобождение гистамина из базофильных гранулоцитов человека, а в больших концентрациях аденозин тормозит деятельность тучных клеток [338]. При острых приступах астмы эуфиллин может оказать менее сильное бронхорасширяющее действие, чем симпа- томиметические средства [286].
КОРТИКОСТЕРОИДЫ
Кортикостероиды являются мощным противовоспалительным средством, но их действие не проявляется в первые минуты анафилаксии. Показано, что действие кортикостероидов опосредуется рецепторами, расположенными в цитоплазме клетки, и обязательно приводит к изменениям в синтезе протеинов. Стероиды оказывают разнообразное действие; их способность ограничивать и приостанавливать аллергические реакции реализуется разными путями. Кортикостероиды тормозят разрушение фосфолипидов клеточной мембраны, которому сопутствует высвобождение свободной арахидоновой кислоты [171]. Кроме того, они вызывают синтез специфических протеинов (например, макрокортина), тормозящих активность фосфолипазы А2 и лимитирующих таким образом субстрат для циклооксигеназы и липооксигеназы [14]. Эти и некоторые другие эффекты действия кортикостероидов проявляются не сразу, а спустя часы или дни [219].
Другими исследователями было показано, что применение кортикостероидов в терапии анафилактических реакций оправдано, во-первых, усилением действия р-ад- ренергических средств на мембраны тучных клеток,
базофилов и других клеток; во-вторых, увеличением сопротивления эндотелия сосудов и снижением проницаемости капилляров; в-третьих, торможением перехода ионов кальция в клетку и их утилизации; в-четвертых, восстановлением нормального кровотока в капиллярах; в-пятых, подавлением поздних фаз воспаления, зависящих от наличия факторов хемотаксиса. Установлено также, что большие дозы кортикостероидов (30 мг/кг) тормозят агрегацию полиморфно-ядерных лейкоцитов под влиянием комплемента (С5а) и предотвращают микроваскулярный лейкостаз [158]. Агрегацию лейкоцитов тормозят метил- преднизолон и гидрокортизон; дексаметазон такого действия не оказывает.
Убедительных данных об эффективности кортикостероидов в лечении острых анафилактических реакций нет. Кортикостероиды не считаются средствами первой помощи, но их применение показано в целях борьбы со стойкой дисфункцией органов, а также для ослабления вторичных явлений (запаздывающих реакций) [374].
Источник: Леви Дж. X., «Анафилактические реакции при анестезии и интенсивной терапии» 1990
А так же в разделе «Глава 8 ФАРМАКОТЕРАПИЯ АНАФИЛАКСИИ »
- ПОДГОТОВКА БОЛЬНОГО С АЛЛЕРГИЧЕСКОЙ РЕАКЦИЕЙ В АНАМНЕЗЕ
- Пассивный перенос кожной реакции (тест Прауснитца— Кюстнера)
- ПРОФИЛАКТИКА АНАФИЛАКТИЧЕСКИХ И АНАФИЛАКТОИДНЫХ РЕАКЦИЙ
- Глава 7 ОБЩИЕ ПРИНЦИПЫ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ АНАФИЛАКТИЧЕСКИХ РЕАКЦИИ
- ЭКСПЕРИМЕНТАЛЬНЫЕ СРЕДСТВА Блокаторы кальциевых каналов
- Глава 9 СХЕМА ПРОВЕДЕНИЯ ЛЕЧЕБНЫХ МЕРОПРИЯТИЙ ПРИ ОСТРЫХ АНАФИЛАКТИЧЕСКИХ РЕАКЦИЯХ
- ВТОРИЧНАЯ ТЕРАПИЯ
- ЛЕЧЕНИЕ ОСЛОЖНЕНИИ В ОТДЕЛЕНИИ ИНТЕНСИВНОЙ ТЕРАПИИ
- Электрокардиографический мониторинг
- Глава 11 КОРРЕКЦИЯ НАРУШЕНИИ ДЫХАНИЯ ПОСЛЕ АНАФИЛАКСИИ
- ПЕРВИЧНАЯ КОРРЕКЦИЯ ДЫХАНИЯ В ОТДЕЛЕНИИ ИНТЕНСИВНОЙ ТЕРАПИИ Переход на искусственную, вентиляцию легких
- Поддержание деятельности сердечно-сосудистой системы
- Глава 12 ФИЗИОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ВО ВРЕМЯ АНАФИЛАКТИЧЕСКИХ ИЛИ АНАФИЛАКТОИДНЫХ РЕАКЦИЙ
- АНАФИЛАКТИЧЕСКАЯ РЕАКЦИЯ НА ВВЕДЕНИЕ МЕПЕРИДИНА[*]
- ПОДОЗРЕНИЕ НА АНАФИЛАКСИЮ ПРИ ВВЕДЕНИИ ПРОТАМИНА
- ЗАКЛЮЧЕНИЕ