ЭПИДЕМИЧЕСКИЙ ПАРОТИТ
Эпидемический паротит — острая инфекционная болезнь, вызываемая РНК-содержащим вирусом, который относится к семейству Paramyxoviridae, роду Paramyxovirus. В этот же род включены вирусы парагриппа человека и ряд вирусов животных. Впервые вирус паротита выделен в 1934 г. (Yohnson и Goodpasture). В СССР он выделен в 1949 г. А. К. Шубладзе и М. А. Селимовым.
Клинически заболевание характеризуется поражением околоушных и других слюнных желез, иногда половых желез, поджелудочной железы и нервной системы. Инкубационный период 12—26 дней (в среднем 18 дней).
Механизм развития эпидемического процесса. Популяции вируса паротита однородны по антигенной структуре, но неоднородны по -целому ряду других признаков, включая вирулентность. При пассировании на куриных эмбрионах наблюдается снижение инфекционных свойств вируса. Изменение вирулентности вируса выявлено в процессе пассажа через восприимчивые (повышение) и иммунные (снижение) организмы. Следствием неоднородности популяции вируса по вирулентности является получение живой вакцины. Неоднородность людей по степени восприимчивости к вирусу выражается в многообразии форм проявления инфекции — от бессимптомных до манифестных с неодинаковой тяжестью последних. В целом на манифестные формы приходится около 70%. Однако в возрасте 10 лет и старше превалируют бессимптомные формы.
Патогенез инфекции точно не установлен. По одним авторам, вирус первично репродуцируется в клетках эпителия респираторного тракта, откуда проникает в кровь, слюнные железы и другие органы. Согласно другой точке зрения, первичная репродукция вируса происходит в клетках околоушной железы. Отсюда вирус проникает в кровь и разносится по всему организму, фиксируясь в яичках, поджелудочной и щитовидной железах и в мозге. Заболевание приводит к развитию иммунитета. По одним авторам, он поддерживается сохранением вируса в организме, а по другим — реинфицированием.
Больные заразительны с последних дней инкубации, весь период продрома и первые дни болезни. Вирус выделяется со слюной. Преимущественное значение имеет капельная передача, но допускается передача и через инфицируемые предметы (игрушки).
Механизмы внутренней регуляции эпидемического процесса на основе инфекционно-иммунологических взаимоотношений обосновываются фактическими материалами, характеризующими проявления эпидемического процесса.
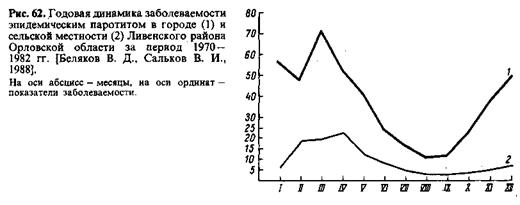
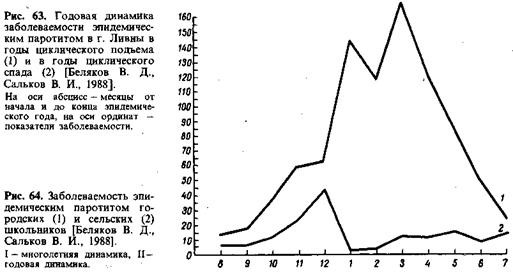
Проявления эпидемического процесса. Эпидемический паротит распространен повсеместно с характерной для него неравномерностью распределения по территории, среди различных групп населения и во времени. В доприви- вочный период была выявлена четкая связь уровня заболеваемости с плотностью населения, в связи с чем заболеваемость в городах в 2,5—4 раза выше, чем в сельской местности (табл. 57). Неодинаковы при этом и проявления эпидемического процесса в многолетней и годовой динамике (рис. 62—64). Не только на селе, но и в городе в годы эпидемического спада встречаются периоды длительностью 1—3 мес без заболеваний. Вновь возникающие заболевания после перерыва, как правило, невозможно связать с заносом инфекции извне. Наступление и прекращение эпидемических подъемов заболеваемости нельзя объяснить только количественными изменениями уровня коллективного иммунитета. Ко времени окончания подъема заболеваемости при возрастающем числе источников инфекции имеется еще достаточно восприимчивых людей. Для объяснения наступающего спада заболеваемости требуется признать снижение вирулентности возбудителя. Точно так же для очередного подъема заболеваемости необходим наряду с достаточным количеством неиммунных лиц возбудитель, способный вызвать заболевание.
Эпидемический паротит издавна считается детской инфекцией и инфекцией организованных коллективов (см. табл. 57). В СССР на детей моложе 15 лет приходится около 95% всех заболеваний. Мальчики болеют в 1,5 раза чаще, чем девочки. Однако в 20 лет и старше наблюдается сравнительное увеличение заболеваний женщин (контакты с детьми?). В течение длительного времени эпидемический паротит считался «солдатской болезнью». Последую-
 |
 |
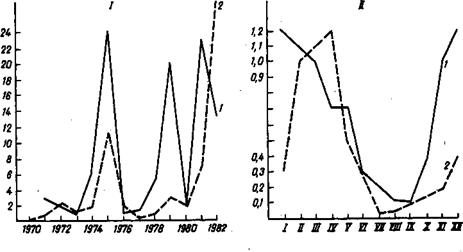 |
Таблица 57. Заболеваемость (°/оо) эпидемическим паротитом организованных и неорганизованных детей в городе и на селе (В. Д. Беляков, В. И. Сальков, 1988)
|
|||||||||||||||||||||||||||||
щее снижение заболеваемости паротитом в войсках объясняется сдвигом ее на младшие возрастные группы населения в связи с урбанизацией и увеличением числа дошкольных детских учреждений (увеличение доли иммунных призывников).
Для объяснения данных табл. 57 следует иметь в виду, что в городе 3522 ребенка дошкольного возраста посещали 20 дошкольных учреждений, а на селе 884 ребенка — 38 дошкольных детских учреждений. 6757 школьников в городе учились в 8 школах, а 3004 школьника на селе — в 48. Заболеваемость пропорциональна численности организованных коллективов. Особенности городских и сельских дошкольных учреждений и школ сказываются не только на показателях заболеваемости, но и на проявлениях эпидемического процесса в многолетней и годовой динамике. При меньшей численности школ наблюдается замедление сезонного подъема и удлинение периодов в проявлениях цикличности.
Изложенные проявления заболеваемости эпидемическим паротитом находят объяснение при учете механизмов внутренней регуляции эпидемического процесса.
Проявления эпидемического процесса в современных условиях определяются организацией прививочного дела. При общесоюзных показателях заболеваемости 150— 180°/оооо в отдельных городах она снижена до 50—80°/00оо и ниже, а в других составляет 500°/оОоо и более (см. табл. 32).
Противоэпидемические мероприятия. Традиционно для профилактики эпидемического паротита рекомендуются общие санитарно-гигиенические мероприятия, а также изоляционные и режимно-ограничительные мероприятия. Характер проявлений эпидемического процесса свидетельствует об отсутствии потенциальной эффективности этих мероприятий. Однако в конкретных условиях очага проведение их оправдано.
Основным противоэпидемическим мероприятием с выраженной потенциальной эффективностью является вакцинация детей живой паротитной вакциной (ЖПВ). В СССР плановые прививки против эпидемического паротита введены с 1980 г. и внедрялись на разных территориях постепенно. В контролируемых эпидемиологических опытах показана высокая эпидемиологическая эффективность вакцины (снижение заболеваемости среди привитых по сравнению с непривитыми в несколько десятков раз). При проведении массовой вакцинации более выраженный эффект наблюдался в случае начала прививок на спаде циклического подъема заболеваемости. Выраженное снижение заболеваемости эпидемическим паротитом наступает при охвате прививками 30% детей в возрасте 1 — 14 лет в больших городах и 15-20% в малых городах. Однако этой иммунной прослойки недостаточно для длительного поддержания эпидемического благополучия. На начальном этапе рекомендуется массовая вакцинация детей с последующим проведением прививок детей в 15 — 18 месяцев. Разрабатывается ассоциированная паротитно-коревая вакцина.
Эпидемиологический надзор. Успехи в профилактике эпидемического паротита ниже тех возможностей, которые имеются. Поэтому целью эпидемиологического надзора за эпидемическим паротитом в современных условиях является дальнейшее снижение заболеваемости. Эта общая цель конкретизируется применительно к условиям эпидемической обстановки и возможностям обеспечения прививок. Достижение цели последовательного снижения заболеваемости эпидемическим паротитом обеспечивается проведением плановой иммунизации и своевременным выявлением очагов с искоренением инфекции в них с помощью вакцинации. Порядок проведения эпидемиологического надзора такой же, как при кори.
Источник: Беляков В. Д., Яфаев Р. X., «Эпидемиология: Учебник» 1989