III. ПОВРЕЖДЕНИЯ ПИЩЕВОДА
А. Повреждения пищевода — нарушения целостности стенки органа.
- Классификация
а. Внутренние (закрытые), со стороны слизистой оболочки;
б. Наружные (открытые), со стороны соединительнотканной оболочки или брюшины. Как правило, сопровождаются повреждением кожных покровов тела при ранениях шеи, грудной клетки и живота.
- Этиология
а. Ятрогенные диагностические и лечебные манипуляции (эзофагоскопия, бужирование; кар- диодилатация и назогастральная интубация ЖКТ), трахеостомия, интубация трахеи.
б. Травма пищевода во время операций на органах грудной клетки, шеи и живота.
в. Инородные тела.
г. Заболевания пищевода, ведущие к перфорации его стенки (опухоли, язвы, химические ожоги и т. п.).
д. Разрывы пищевода чаще всего происходят после рвоты (75% случаев), напряжения и кашля.
- Синдром Мэллори-Вейсс (разрыв слизистой оболочки пищевода) проявляется кровотечением после сильного приступа рвоты. Хирургическое вмешательство требуется в 10% случаев.
Пищевод 307
- Спонтанный разрыв пищевода (синдром Бурхаее) обычно происходит выше места перехода пищевода в желудок. Диагноз подтверждается присутствием воздуха в левом средостении. Показано немедленное хирургическое вмешательство. с. Нарушения координации ВСП и НСП в результате алкогольного опьянения, заболеваний ЦНС.
ж. Ранения шеи, грудной клетки, живота, нанесённые холодным или огнестрельным оружием.
з. Разрывы пищевода при закрыпых повреждениях тела.
Два последних повреждения сочетаются с множественными повреждениями соседних органов.
- Патологическая анатомия
а. Неполные повреждения пищевода в пределах одной или нескольких оболочек, но не всей стенки органа.
б. Полные повреждения пищевода на всю глубину стенки органа. При локализации:
в шейном отделе развивается около- или запищеводная гнойно-некротическая флегмона шеи;
в грудном отделе — медиастинит, а при повреждениях плевры — плеврит, перикарда — перикардит; в брюшном отделе — перитонит.
- Клиническая картина
а. Боль по ходу пищевода.
б. Ощущение инородного тела в пищеводе.
в. Гиперсаливация.
г. Кровавая рвота.
д. Подкожная эмфизема.
е. Выделение слюны через рану.
- Диагностика
а. Рентгенологическое исследование начинают с обзорной рентгенографии. Она позволяет выявить эмфизему средостения или клетчатки шеи, гидропневмоторакс, пнев- моперитонеум. Рентгеноскопия пищевода с водорастворимым контрастным веществом в различных положениях тела (на спине, на боку, на животе) позволяет определить локализацию и размер дефекта.
б. Эзофагоскопия жёстким эзофагоскопом под наркозом.
- Лечение
а. Консервативное лечение лишь дополняет оперативное.
- Полное исключение энтерального питания.
- Медикаментозная коррекция нарушений гомеостаза.
- Антибиотикотерапия направленного действия.
б. Хирургическое лечение. Перед хирургическим методом лечения стоит задача ликвидации дефекта в стенке пищевода.
- Радикальная операция возможна в течение первых 12-24 ч с момента повреждения. Широкое эффективное дренирование околопищеводной клетчатки тем или иным доступом.
- Паллиативные операции
(а) В зависимости от уровня повреждения пищевода, выполняют дренирование флегмоны.
- В шейном и верхнегрудном отделах пищевода до уровня Th^Th, — шейная боковая медиасгинaгaмия (рис. 11-2).
- В нижней части грудного отдела пищевода — нижняя трансабдоминальная медиастинотaмия по Савиных (рис. 11-3).
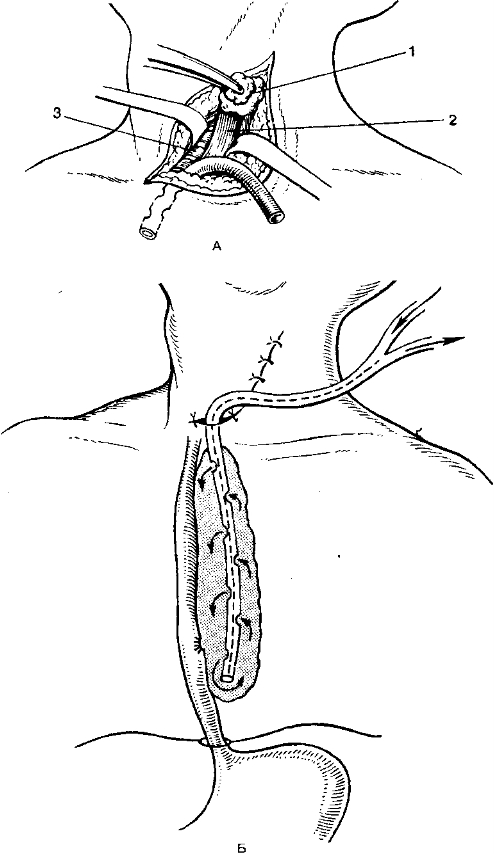
Рис И-2 Шейная боковая медиастинотомия. А - вскрытие гнойника: 1 - щитовидная
железа 2 - пищевод, 3 - трахея; Б - чресшейное дренирование заднего средостения по ЛД« шину [из: ВКГостищев «Оперативная гнойная хирургия», М.: Медицина, 1996]
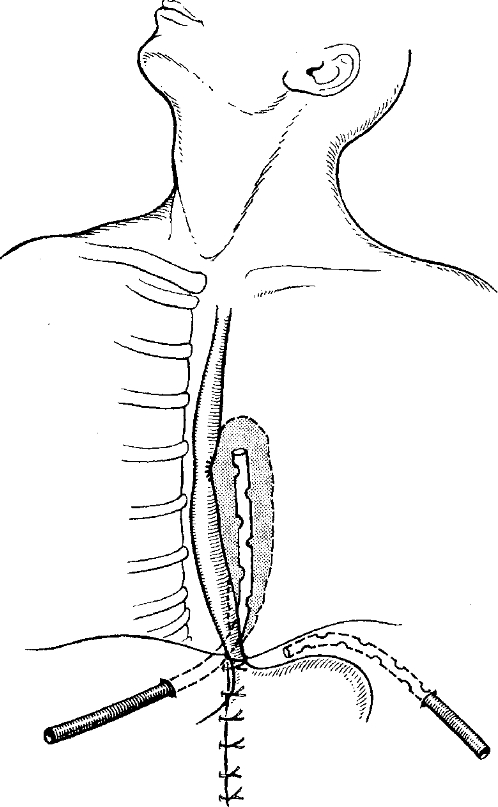
л Н-3. Нижняя трансабдоминальная медиастинотомия по Савиных [из: ВК Гостшцев “Ративная гнойная хирургия», М.: Медицина, 1996]
(б) Гастростомия для облегчения питания больного в послеоперационном периоде. Б. Инородные тела пищевода (ИТ)
- Причины попадания ИТ в пищевод
а. Непреднамеренные (случайное проглатывание).
- Привычка держать различные предметы во рту (дети, работники некоторых профессий).
- Поспешный приём пищи.
б. Преднамеренное проглатывание ИТ психически больными.
- Уровень задержки ИТ в пищеводе
а. Острые инородные тела застревают в начальном отделе пищевода.
б. Крупные и без острых углов предметы — в местах физиологических сужений.
- Причины, способствующие задержке инородного тела
а. Спазм мускулатуры пищевода в ответ на раздражение слизистой оболочки ИТ.
б. Патологические изменения стенки пищевода.
- Опухоли.
- Стриктуры.
- Дивертикулы.
- Степень повреждения стенки пищевода
а. Ранняя перфорация стенки возможна при попадании острых ИТ.
б. Некроз, пролежень и поздняя перфорация стенки при больших ИТ без острых углов.
- Клиническая картина. Симптомы зависят от характера ИТ, уровня его задержки в пищеводе, степени повреждения стенки органа.
а. Симптомы
- Чувство страха.
- Боль, постоянная или при глотании, локализующаяся:
(а) в горле,
(б) в области ярёмной ямки,
(в)за грудиной.
- Дисфагия обусловлена спазмом мускулатуры пищевода и воспалительным отёком его слизистой оболочки.
- Регургитация, вплоть до полной непроходимости пищевода.
б. Осложнения
- Кровотечение из повреждённых сосудов различной степени выраженности.
- Травматический эзофагит и перфорация стенки вследствие длительного пребывания ИТ.
- Диагностика
а. Многоосевое рентгенологическое исследование рентгенскатрастных ИТ псз- воляет уточнить диагноз и определить их расположение.
б. Эзофагоскопия показана во всех случаях, т.к. даёт возможность не только верифицировать ИТ, но и удалить его.
- Лечение
а. Консервативное. Удаление ИТ с помощью жёсткого эзофагоскопа.
б. Хирургическое лечение заключается в эзофаготомии, удалении ИТ, зашивании стенки пищевода.
Показания
Пищевод З П
(а) Осложнения
- Перфорация стенки (И) Кровотечение
(б) Неудачная попытка эндоскопического удаления.
В. Химические ожоги пищевода. Едкие вещества (щёлочи и кислоты) вызывают тяжёлые ожоги пищевода. Часты суицидальные попытки среди взрослых и несчастные случаи у детей, связанные с приёмом уксусной эссенции, щелочей или детергентов {например, хлорной извести). Наиболее опасны крепкие щёлочи, применяемые в быту. Меньшим повреждающим действием обладают аммиаксодержащие моющие, отбеливающие и дезинфицирующие.- вещества, некоторые медикаментозные средства. Кислоты вызывают больше повреждений в желудке, чем в пищеводе. Раннее появление ожогов полости рта (или их отсутствие) и наличие дисфагии не отражает степени повреждения пищевода. Оценка степени повреждения требует срочного проведения эндоскопии. При лечении ожогов пищевода рекомендуют немедленно назначить кортикостероиды и антибиотики широкого спектра действия. У выживших возможно развитие стриктур и карциномы пищевода на отдалённых сроках.
- Этиология. Случайный или преднамеренный (с суицидальной целью) приём внутрь концентрированных кислот (уксусная эссенция, аккумуляторный электролит) или щелочей (нашатырный спирт, каустическая сода).
- Патогенез
а. Кислоты вызывают коагуляционный некроз тканей с образованием плотного струпа, который препятствует проникновению вещества вглубь и уменьшает попадание его в кровь.
б. Щёлочи вызывают колликвационный некроз, который способствует переносу и распространению щёлочи на здоровые участки. Ожоги щелочами характеризуются более глубоким и распространённым поражением стенки пищевода.
в. Принятое внутрь вещество, помимо местного, оказывает и общетоксическое действие с развитием полиорганной недостаточности (прежде всего печёночно-почечной).
- Патологическая анатомия. Наиболее выраженные изменения возникают е местах физиологических сужений. Выделяют четыре стадии патологоанатомических изменений:
- — гиперемия и отёк слизистой оболочки,
- — некроз и изъязвление слизистой оболочки,
- — образование грануляционной ткани,
- — рубцевание.
Степень морфологических изменений зависит от концентрации едкого вещества, его количества, степени наполнения желудка, сроков оказания первой помощи, характера принятого вещества.
- Клинически различают три степени ожога пищевода, определяющие симптоматику и лечебную тактику.
а. Гиперемия и отёк слизистой оболочки.
б. Поражение слизистой оболочки и подслизистой основы.
в. Поражение всех оболочек пищевода.
- Клиническая картина зависит от стадии заболевания.
а. I (острая) стадия (5-10 суток).
- Боль в области рта, глотки, за грудиной, в эпигастральной области.
- Гиперсаливация.
- Дисфагия.
- Шок в ближайшие часы после травмы.
- Ожоговая токсемия через несколько часов начинает превалировать.
б. II стадия (мнимого благополучия) (7-30 сут). В результате отторжения некроти- зированных тканей пищевода приблизительно с конца 1-й недели глотание становится несколько более свободным.
Осложнения
(а) Пищеводные кровотечения.
(б) Перфорации стенки пищевода.
(в) При наличии обширных раневых поверхностей развивается сепсис.
в. III стадия (образование стриктуры) от 2 до 6 мес (иногда годами). На стенке пищевода различной протяжённости вялозаживающие участки. Раневые поверхности покрыты струпом, легко кровоточат. Дисфагия может дойти до степени полной непроходимости пищевода. При высокорасположенных стриктурах ларингоспазм, кашель, удушье обусловлены попаданием пищи в дыхательные пути.
- Лечение
а. Ожоги
- Промывание полости рта и желудка растворами антидотов.
- Обильное питьё (вода, молоко) с последующим вызыванием рвоты.
- Обязательное раннее (в первые часы) промывание желудка (объём жидкости по возрасту — от 1 до 5 л).
- Интенсивная противошоковая терапия.
(.5) Седативные препараты (пипольфен, супрастин).
- Дезинтоксикационная терапия.
- При развитии острой почечной недостаточности — методы экстракорпорального очищения крови (вплоть до гемодиализа).
- Инфузионная терапия под контролем диуреза (по показаниям — форсированный диурез), антибиотикотерапия.
- Кортикостероидная терапия.
- Питьё рыбьего жира, растительного масла.
- При ожогах Н-Ш степени раннее (с 7-8 дня) бужирование соответствующим возрастному просвету пищевода бужом.
б. Лечение осложнений
- Раннее бужирование пищевода в течение 1-1,5 мес в сочетании с кортикостероидами и лидазой
- 'В стадии образования стриктуры основной метод лечения — бужирование.
(а) Показания. Бужирование показано всем больным с послеожоговыми стриктурами пищевода (если удаётся провести через сужение металлический проводник).
(б) Противопоказания: медиастинит, бронхопищеводный свищ.
(в) Виды бужирования
- «Слепое» — через рот.
- Полыми рентгеноконтрастными бужами по металлическому проводнику (наиболее частое).
- Под контролем эзофагоскопа. Показано, когда возникают затруднения при проведении проводника.
- По принципу «бужирование без конца» (при наличии гастростомы у больных с извитыми и множественными стриктурами).
- Ретроградное (через гастростому).
в. Показания к оперативному лечению
- Полная облитерация просвета пищевода.
- (2) Неоднократные неудачные попытки проведения бужа через стриктуру.
- Рецидив стриктуры после бужирования.
- Пищеводно-трахеальные, пищеводно-бронхиальные свищи.
(б) Перфорация пищевода при бужировании.
(в) Более двух лет с момента ожога.
г. Типы операций
- При сегментарных стриктурах — частичная пластика пищевода.
- При обширных стриктурах — тотальная пластика пищевода с предгрудинным или внутригрудинным расположением трансплантата из тонкой или толстой кишки.
Источник: Лопухин Ю.М., Савельев В.С., «Хирургия» 1997