Проблема эта относительно новая, ибо опытом первой мировой войны задача эта не только не была решена в положительном смысле, но до самого конца военных действий к активному хирургическому вмешательству в обширных ранах с флоридной инфекцией большинство хирургов Относилось или сдержанно, или вовсе отрицательно. Ныне вопрос этот решен с полной уверенностью в положительном смысле: раны мягких ча
стей, а огнестрельные переломы в особенности, следует оперировать даже в весьма поздние сроки на тех же основаниях, как и свежие ранения. И в разгар нагноения оказалось лучше и безопасней иссечь омертвевшие обрывки и целые пласты некротических тканей, чем оставлять их выгнаи- ваться и отторгаться самостоятельно.
Были опасения, что повреждение защитного барьера, который организм выдвигает против бурного распространения инфекции, причинит двоякие неприятности — локальные и общие. Нет сомнения, что обширная операционная травма во многих местах разрушит намечавшийся демаркационный вал и оборонительные сооружения на границе между погибающими и здоровыми тканями. Бесспорно также, что при этом погибнут многие уже организовавшиеся защитные элементы и напрасно пропадут уже затраченные и выставленные факторы защиты, будь то клеточные или гуморальные. Таким образом, операция, несомненно, внесет новую значительную травму в рану, где борьба между микробами и организмом находится в полном разгаре и где не смогли еще достаточно выявиться ни линия фронта в этом сражении, ни силы и боевые средства, уже введенные в действие, ни резервы. В итоге организм в целом ответит на операцию более или менее бурной температурой и общей реакцией, а местно все оперированные ткани и раневые поверхности должны будут заново начать постройку защитных барьеров и мобилизацию сил против оставшейся инфекции.
Так оно и получается в действительности. Однако опасения, что общая реакция окажется чрезмерно тяжелой и может повести к сепсису, по счастью, не оправдались. Точно также боязнь, что местная травма тканей явится причиной дальнейшего прогрессивного распространения флегмонозного процесса вглубь и вширь, тоже оказалась напрасной. Механическая очистка раневой полости и возможно полное удаление флегмонозных и некротических тканей настолько улучшают условия борьбы организма в целом и обстановку для заживления внутри самой раны, что неизбежная общая и местная реакция с лихвой окупаются выигрышами, и общим, и локальным. Лишь бы такая хирургическая очистка раны была произведена действительно основательно, т. е. чтобы по окончании операции оказались удалены все обширные пласты некротических мышц и фасций и все очаги гнойной инфильтрации межтканевой клетчатки.
Идеалом явилось бы, чтобы все плоскости иссечений, производимые скальпелем и ножницами, прошли сквозь совершенно здоровые неповрежденные ткани таким образом, что после сделанного иссечения вся поверхность раны станет чистой, ярко-красной, обильно кровоточащей.
Но идеал этот редко осуществим в обширных гноящихся ранах и особенно при огнестрельных переломах бедра. Здесь обилие мышечных групп и их причудливое расположение, сложная топография фасций и апоневротических футляров — все это затрудняет широкое иссечение уходящих вглубь некротических прослоек. Полное удаление этих секвестрирующихся фасциальных пластов потребовало бы слишком больших жертв здоровыми мышечными элементами. Равным образом и бережливое отношение к костным отломкам понуждает ограничиваться лишь поверхност ной очисткой их.
Итак, объем операции поневоле ограничивается, и речи быть не может о том, чтобы гноящийся огнестрельный перелом бедра мог быть пол- ностью очищен как в части костных отломков, так и в отношении некротических фасций и сухожильных растяжений. Тем настоятельней и тем серьезней выдвигается задача: обеспечить широкий, долго
срочный отток для неизбежного, порой обильного раневого отделяемого. То, что нельзя сразу убрать ножом или ку
сачками в момент операции, должно найти себе свободный выход из раны под гипсовую повязку.
Резюмирую: операция в разгар нагноения при огнестрельных переломах может быть выполнена без опасения развития сепсиса или ухудшения локального процесса. Хотя невозможно полностью удалить все некротические фасции и очистить костные фрагменты, тем не менее иссечение большинства омертвевших тканей существенно улучшает обстановку общей борьбы организма и местные условия для заживления. Сульфамидные препараты в ране и вводимые через рот служат отличной дополнительной гарантией против местной инфекции в ране и против сепсиса. Непременным требованием является полная иммобилизация всей раневой конечности в глухой гипсовой повязке на длительный срок.
Таким же категорическим условием является и продуманно созданный отток для раневого отделяемого. Этот пункт при операциях гноящихся переломов является самым главным. В этих случаях он превышает по своему значению даже полноту производимого иссечения некротических тканей, заменяя собой то, что нельзя выполнить в полной мере по анатомическим ограничениям.
Рассмотрим технические приемы, обеспечивающие такой надежный отток для раневого отделяемого при огнестрельных переломах бедер. Их можно схематизировать тремя основными условиями: 1) типическим наружным разрезом и операционным доступом через m. vastus lateralis;
- воронкообразным иссечением этой мышцы вплоть до самого места перелома; 3) подшиванием кожных краев операционной раны к глубоким фасциям.
Остановимся вкратце на каждом из этих трех требований.
Место разреза для оперативных доступов к месту перелома мы выбираем всегда по латеральной стороне бедра сквозь наружную мускула- туру. Здесь на путях к кости мы не встретимся с крупными сосудами и нервами ни на одном из уровней от вертела и до наружного мыщелка бедра. Поэтому латеральные разрезы могут быть избраны как типические для огнестрельных переломов бедра на любых уровнях. Из мышц только при чрезвертельных переломах и для доступов к шейке и головке внутрч сустава придется частично рассечь m. glutaeus et tensor fasciae latae. Отсюда книзу вдоль всей длины бедра единственной мышцы, сквозь которую проходят доступы к кости, окажется m. vastus lateralis. И лишь при самых обширных разрушениях в нижней трети на латеральных доступах окажется заинтересованным и передний край m. bicipitis femoris.
Эти латеральные доступы настолько хорошо обеспечивают и широкий осмотр очага костных раздроблений, и выгодные условия для последующего раневого оттока, что при операциях гноящихся переломов эти операционные разрезы следует избирать независимо не только от уровня перелома, но также и направления раневого канала, т. е. где бы ни располагались входное и выходное отверстия. Последние должны быть обследованы и умеренно иссечены. Но использовать их как главные доступы к месту перелома и как основные пути для последующего раневого оттока невозможно, если эти раневые отверстия располагаются на передней, внутренней или даже задней поверхности. Анатомические условия ие позволят на этих путях ни делать достаточно большие разрезы по длине конечности, ни тем более производить широкие воронкообразные иссечения мускулатуры.
Если раневое отверстие не проходит точно посредине наружной стороны бедра, а располагается либо в передне-латеральной, либо в заднебоковой четверти окружности, то такие раневые ходы можно использовать. Для этого имеющийся раневой ход принимают как отправной пункт
при иссечении мышечной воронки, но расположится этот раневой ход не в центре основания и не по оси конуса, а у одного из краев того овала, очертания которого придется приноравливать и перемещать либо несколько кпереди, либо больше кзади, дабы захватить и использовать имеющийся раневой ход. Смещенные кзади воронкообразные иссечения окажутся особо выгодными с точки зрения обеспечения послеоперационного оттока. Тем не менее их нельзя рекомендовать как нормальные доступы при любых переломах бедра по двум соображениям: 1) эти доступы трудны в силу неудобства оперировать, продвигаясь снизу вверх, причем хирургу самому приходится выгибаться и работать в очень утомительной позе; 2) перемещение воронки кзади затрагивает либо ягодичную мышцу, либо двуглавый сгибатель; это все же нежелательно, за исключением тех случаев, когда ходом ранящего снаряда названные мышцы уже были побиты и надорваны.
Вынужденное перемещение мышечной воронки несколько кпереди очень невыгодно с точки зрения последующего раневого оттока. Необходимо будет раньше начать и чаще производить переворачивание раненого в гипсовой повязке лицом и животом книзу или на больной бок. Об этом надо сделать соответствующую пометку на самой гипсовой повязке, а последнюю сделать особо прочной, чтобы она выдержала частые перекладывания раненого на живот.
Все вышеизложенное касалось сразу двух из условленных технических требований операции — типического местоположения и обязательной формы главной операционной раны. Добавлю очень немногое, касающееся костных отломков. Конусовидное иссечение мышц и последующее подшивание кожи к глубоким фасциям (к чему я скоро вернусь в своем изложении) обеспечивают надлежащее поле зрения и отличные условия для последующего отхождения костных секвестров, так как некоторые из оставляемых костных фрагментов в последующем некротизируются частично или полностью. В ходе иссечения мышечной воронки, по мере приближения вершины ее к центру перелома, не следует слишком суживать и заострять угол этого конуса, чтобы условия для ревизии костных разрушений и отхождения возможных секвестров были действительно обеспечены. Зато, подходя к району костного раздробления, надо очень бережно сохранять мышечные пласты, прилегающие к костным осколкам и особенно к основным концам — дистальному и проксимальному. Через эти мышечные слои могут итти кровеносные сосуды в надкостницу, которая окажется главным источником кровоснабжения кости для очень значительных участков кости, прилегающих к месту перелома, ибо в момент ранения внутри кости часто разрушаются крупные, питающие ее магистрали. Поэтому надо непременно избегать пользоваться распатором и никоим образом не отслаивать мышц и надкостницы от концов сломанной кости. Подходя к последним, необходимо прекратить иссечение мышц, хотя бы в ущерб ровным краям и правильности форм воронкообразной раны.
Что касается отделившихся костных осколков, еще связанных с надкостницей, то их надо удалять наравне с теми, которые отскочили полностью. На приживление таких отломков, болтающихся внутри раны на мышечных или надкостничных обрывках, надежды почти нет даже в случаях с менее развившейся и скромно протекающей инфекцией. Зато необходимо возможно полнее сохранить их надкостницу, являющуюся главным источником регенерации кости.
Обращаясь к третьему из выдвинутых технических условий — подшиванию краев кожи внутри сделанной мышечной воронки к глубоким межмышечным фасциальным прослойкам, замечу следующее. Прием этот
имеет главной своей целью предотвратить преждевременное смыкание не только наружных, но и глубоких мышечных слоев раны и тем самым обеспечить действительно длительный, ничем не стесняемый раневой отток. Края кожи насильственно подтягивают зубчатым пинцетом в глубину раны и там подшивают к подходящим фасциальным элементам или даже мышцам с помощью 2—3 отдельных кетгутов ых швов на каждой стороне воронки. После завязывания швов эластическая тяга кожи будет выворачивать глубокие мышечные слои наружу и тем самым не только сможет препятствовать их преждевременному смыканию, но даже обеспечит некоторое зияние внутренней части раны, что и требуется.
Прежде чем затягивать проведенные через края кожи и глубокие фасции кетгутовые швы, мы обильно присыпаем белым стрептоцидом век* полость раны и особенно те мышечные поверхности, которые укроются натягиваемой кожей. Это должно служить дополнительной гарантией против возможности развития инфекции в этих подкожных щелях, хотя, повторяю, швов мы проводим всего лишь 2—3 на каждом крае кожи, что не создает герметизма. К тому же швы накладываются обязательно кетгутовые, а потому они неизбежно рассосутся, после чего кожные края смогут отойти обратно на свои места, ближе кнаружи. Таким образом, роль этих подшиваний и эластической тяги кожи только временная, т. е. до того момента, когда швы или прорежутся, или рассосутся. Но именно ie 7—12 дней, в течение которых кетгутовые швы держатся, и решают успех всего дела: в течение этой 1 — 17г недели полный беспрепятственный отток настолько улучшит состояние глубокой раневой полости, позволит так успешно мобилизовать и использовать местные и общие защитные факторы, что в основном победа над инфекцией окажется уже достаточно обеспеченной.
Замечу кстати, что Это прорезывание швов и рассасывание кетгута с последующим отхождением подшитой кожи обратно на поверхность уменьшают глубину воронкообразного углубления и втянутого рубца, получающихся после окончательного заживления и эпителизации раны. Как внешний вид, так и форма рубца в косметическом отношении оказываются вполне удовлетворительными.
Иллюстрируем все изложенное несколькими примерами.
Случай 1. Огнестрельный перелом бедра в верхней трети, тотчас ниже межвертельной линии. Направление раневого канала поперечное. Выходное отверстие на наружной стороне бедра. Таким образом, одно из раневых отверстии удачно совпадает с наиболее выгодным доступом к кости и направлением для оттока.
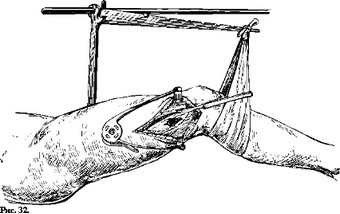
Рис. 24 показывает на поперечной схеме направление и размер необходимых иссечений кожи и мышц. Главный доступ к перелому на наружной поверхности потребует не только иссечения кожной раны в пределах неповрежденной кожи, но и увеличения разреза кожи вверх и вниз, так, чтобы длина всего разреза достигла 15—20 см. Широкую фасцию и мышцы иссекают так, как это было показано на рис. 24. Проксимальный край мышечной воронки здесь будет менее глубоким, ибо вертельная зона кости залегает неглубоко. Дистальный край мышечного конуса придется делать более обширным, ибо ему надо будет спуститься на большую глубину. После ревизии костного отдела раны, туалета и заключительного промывания и припудривания стрептоцидом кожные края подошьются 1—2—3 швами каждый к глубоким межмышечным фасциям, как то показано на рис. 25.
Медиальная рана и раневой ход иссекаются много экономнее. И здесь кожный разрез придется продолжить вверх и вниз, чтобы можно было осмотреть и иссечь побитые мышцы вплоть до самой зоны перелома. Эти мобильные кожные края тоже следует подшить каждый одним кетгутовым швом к глубоким фасциям, после чего верхний и нижний углы кожных разрезов можно частично сшить тоже кетгутом.
После такой обработки оба раневых хода останутся зияющими. Раневую полость и оба канала обильно присыпают стрептоцидом. Конечность растягивают
винтовой тягой. Кости ренонируют и конечность загипсовывают в повязку с высоким корсетом.
Случай 2. Огнестрельный перелом бедра в средней трети. Сквозное ранение спереди назад.
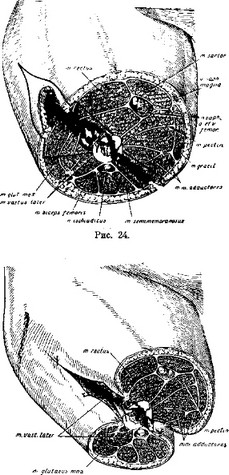
Рис. 25.
Как видно на поперечной схеме (рис. 26), спереди широкое иссечение затрудняется близостью главного сосудистого пучка, а сзади — непосредственным соседством седалищного нерва. Поэтому оба эти раневые хода подвергнутся умеренной обработке и иссечению из небольших продольных разрезов, а главна п ревизия и основное отверстие для оттока обеспечиваются через новый типический разрез по наружной стороне бедра, сквозь m. vastus lateralis.
Схема этих кожных разрезов представлена на рис. 27.
После подшивания краев кожи к глубоким фасциям получатся три раневых хода, ведущие к месту перелома. Если слегка раздвинуть крючками эти раневые отверстия, то широкие сквозные ходы позволят переглядываться сквозь бедро с
одной стороны на другую (рис. 28). На первый взгляд может показаться, что произведенная распрепаровка бедра на три кожно-мышечных лоскута является мероприятием чрезмерным, расслаивающим этот отдел конечности и оголяющим костные концы. Стоит взглянуть на рис. 29, где эта же оперированная конечность
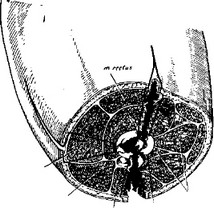
 заключена в нормальную бесподкладочную гипсовую повязку, чтобы убедиться, что все зпявшие ходы сомкнулись и что в глубжележащих мышечных слоях прилегание смежных частей может вызвать опасение даже о преждевременном срастании их.
заключена в нормальную бесподкладочную гипсовую повязку, чтобы убедиться, что все зпявшие ходы сомкнулись и что в глубжележащих мышечных слоях прилегание смежных частей может вызвать опасение даже о преждевременном срастании их.
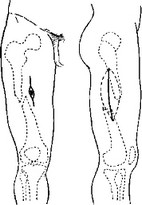
Рис. 27.
Перед гипсованием все раневые проходы и центральная полость в зоне перелома обильно припудриваются стрептоцидом из пульверизатора (рис. 30).
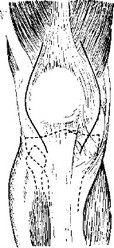
Случай 3. Огнестрельный перелом в нижней трети бедра. Сквозное поперечное ранение. Кость сломана в надмыщелковой зоне. Коленный сустав не затронут.
Схема кожных и мышечных иссечений показана на поперечном распиле (рис. 31). Детали видны на рис. 32, где показано иссечение наружной раны. Здесь скальпель очерчивает овальное окно в tractus ilio-tibialis.
Сквозь начатый разрез видны волокна m. vastus lateralis, которые на этом
уровне идут не продольно, а веерообразно склоняются кпереди. Таким образом, мышечное иссечение будет совершаться не вдоль волокон, а в значительной мере поперечно к ним. Это понуждает делать самое иссечение много экономнее, ибо пересекаемые поперечно волокна расскочатся и тем самым обеспечится достаточное зияние мышечной раны.
То же самое мы встретим и на внутренней стороне, где волокна m. vastus lateralis идут почти поперечно к продольной оси бедра. Тут иссечение надо делать тоже очень умеренно вследствие сокращения волокон, перерезаемых поперечно. К тому же надо лимитировать операционное поле и потому еще, что ближе кпе
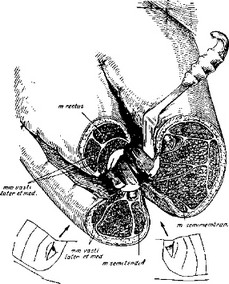
Рис. 28.
реди создается риск вскрыть верхний заворот коленного сустава, поднимающийся высоко вверх от края patellae (рис. 33). Надо остерегаться нечаянного надреза суставной сумки и в боковых ее отделах, куда на поверхности мышелков синовиальная оболочка круто спускается от основания верхнего заворота.
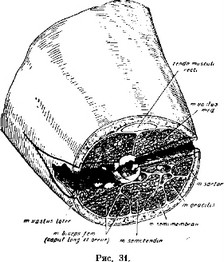
После подшивания кожных краев к мышцам внутри раны на обеих сторонах получается сквозное окно, через которое видно с одной сторопы на другую {рис. 34). Для удержания достигнутой репозиции костных отломков чаще всего придется вытяжение делать при согнутом колене. В такой согнутой позе ногу и загипсовывают.
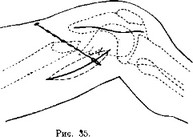
Случай 4. Слепое ранение бедра в нижней трети. Надмыщелковый пере- лом с повреждением и инфекцией коленного сустава (рис. 35).
Доступ к перелому по раневому каналу, т. е. спереди, через ш: rectus femoris
противопоказан по двум соображениям. Во-первых, этот разрез и послеоперационная рана совершенно не удовлетворяют требованиям оттока для раневого отделяемого иначе, как при положении раненого лицом вниз. Во-вторых, обширная рана и последующее ее рубцевание прошли бы сквозь мышцу, от эластичности которой больше всего зависит возможность сгибания и разгибания в колене. Особенно худо, если прямая мышца повреждается и прирастает к костной мозоли близ самого сустава, у места своего перехода в сухожилие надколенника.
Поэтому нормальный доступ к месту перелома следует избрать путем нового наружного разреза, т. е. сквозь m. vastus lateralis. Операция производится, как описано выше, и кожа подшивается в глубине раны. Но этой раневой воронки
будет недостаточно для дренажа коленного сустава.
Последнее достигается путем двусторонней боковой артротомии, как то показано на рис. 36. Здесь мы видим, что оба боковых разреза должны иметь дваж
ды изогнутую форму, что вызывается следующими соображениями^ По стороналг колена, на мыщелках бедра, разрез должен спускаться как можно больше кзади, дабы здесь не получилось бортовины, препятствующей вытеканию эксудата из:
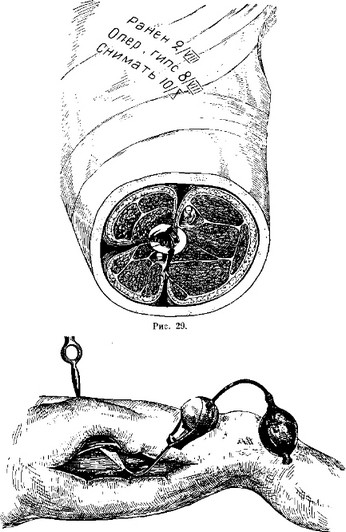
Рис. 30.
суставной щели. Отсюда все четыре конца обоих разрезов должны подняться довольно круто кпереди соответственно линии прикрепления суставной сумки. В самом деле, для раскрытия верхнего заворота концы обоих разрезов должны под
няться иногда довольно высоко; при этом надо загибать эти разрезы впереди, ближе к lig. patellare, чтобы по возможности не рассекать веерообразных массивов m. vastus medialis et lateralis.
 Точно также и нижние концы разрезов круто выгибаются тоже кпереди, подходя вплотную к собственной надколенниковой жиле и располагаясь парал-
Точно также и нижние концы разрезов круто выгибаются тоже кпереди, подходя вплотную к собственной надколенниковой жиле и располагаясь парал-
лельно краям последней до самого ее прикрепления к бугристости большого бер- ца. Необходимо помнить, что линия суставной щели при выпрямленной ноге проходит всегда ниже нижнего края надколенника и что для обнажения суставной щели этими боковыми разрезами необходимо рассечь порой объемистые жировые скопления внутри крыловидных связок (lig. alaris). Иногда, когда крыловидные связки слишком замыкают собой доступы к суставной щели, следует сделать частичное иссечение этих жировых тел, после чего удастся легче подшить края
синовиальной оболочки к краям кожных разрезов. Нужно добиться, чтобы послamp; такого подшивания синовии к коже в обоих нижних углах разрезов можно было видеть суставную линию без разведения резрезов крючками. Если lig. alaris были иссечены достаточно, то после сделанного подшивания синовии к коже суставная линия окажется открытой на обеих сторонах. Условия для оттока отделяемого будут достаточны.
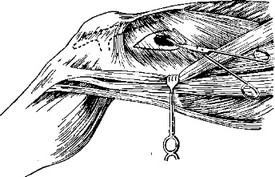
Рис. 33.
Рис. 34.
Подшивание синовии вдоль всей остальной длины по четырем краям сделан- пых разрезов не представляет никаких трудностей, и пояснений (к рис. 37) не* требуется. Шьют кетгутом, редкими швами.
Промежутки между отдельными швами начнут гранулировать под гипсовой повязкой и смыкаться с грануляциями соседнего края. Потом эти сомкнувшиеся грануляции эпителизируются. Смыкание грануляций наступит тем скорее, чем быстрее затухнет инфекция внутри сустава и чем меньше станет эксудата. Зато описанное подшивание синовии к коже гарантирует от преждевременного смыкания и герметического сращения артротомических отверстий (рис. 38).
Случай 5. Как исправить то, чего не надо было делать?
Рис. 39 изображает поперечный распил через раненое бедро с входным отверстием спереди через m. rectus. Вместо необходимого иссечения раневого*
хода и широкий контрапертуры сквозь латеральный разрез раневому было сделано только рассечение раневого отверстия, через которое к месту перелома поставлен тампон, смоченный антисептическим раствором или масляной эмульсией. В зоне перелома инфекция стала бурно развиваться среди некротических об- \\ рывков и кровоизлияний. Введенный туго через мышцы тампон закупоривал выход гнойного отделяемого.
 Помимо общего лихорадочного состояния, у раненого наступило заметное при- пухание всей конечности и значительный отек подкожной клетчатки, почти неизбежный в подобных случаях.
Помимо общего лихорадочного состояния, у раненого наступило заметное при- пухание всей конечности и значительный отек подкожной клетчатки, почти неизбежный в подобных случаях.
На одном из следующих этапов эвакуации эта припухлость ноги и нарастающий отек были расценены как несомненные признаки прогрессирующей газовой флег-
моны, а потому сделаны обширные «лампасные», или «ослабляющие», разрезы Тампон в ране или оставляли, или сменяли новым, заменив прежнее пропитывание его хлорамином, смачиванием масляно-дегтярной жидкостью (или наоборот).
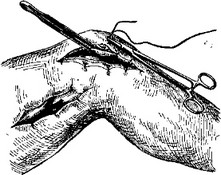
Рис. 37.
Так как особо заметного ухудшения в общем состоянии раненого не наступило, а отек не пошел выше пупартовой связки, то раненый через несколько дней признан «транспортабельным» и эвакуирован, а случай зарегистрирован как спасение жизни и конечности от газовой гангрены путем «своевременных» «лампас- ных» разрезов. Раненый прибывает на следующий этап в транспортной шине или в размокшей и сломанной задней гипсовой лонгете.
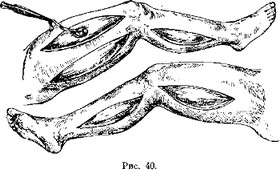
Сквозь кожные разрезы и рассеченную широкую фасцию бедра выпирают мышечные грыжи (рис. 40). Поверхность этих мышц, в зависимости от срока
предшествовавшего переезда, окажется или слегка гранулирующей, или же покрытой толстым слоем грануляций. Вынув тампон, мы опорожняем обильное гнойное скопление с отвратительным запахом. Может оказаться, что, вопреки имевшемуся тампону, поверхность раневого хода через мышцу уже тоже кое-где неплохо гранулирует.
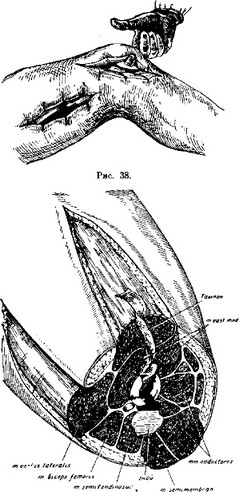
Рис. 39.
Очистку центрального очага инфекции лучше делать через широкую наружную контрапертуру, сквозь m. vastus lateralis, как это уже описано в случае 2. Передний раневой ход будет обработан весьма экономно, и края кожного разреза на уровне мышечной раны подшиты вглубь кетгутовыми швами. Остальная поверхность переднего разреза выше и ниже мышечной раны может быть ушита редкими кетгутовыми швами. Для этого пышные грануляции счищают ложкой,
кожные края следует подсечь для мобильности, если они схвачены уже начавшейся эпителизацией.
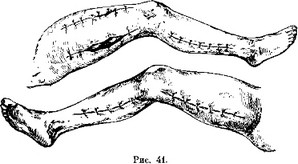 Точно так же зашивают и все остальные ненужные гранулирующие поверхности (рис. 41). В латеральном разрезе тоже ушивают углы и оба конца вплоть до кожно-мышечной воронки, оставляемой в центре для главного оттока. Большая глухая гипсовая повязка с полукорсетом.
Точно так же зашивают и все остальные ненужные гранулирующие поверхности (рис. 41). В латеральном разрезе тоже ушивают углы и оба конца вплоть до кожно-мышечной воронки, оставляемой в центре для главного оттока. Большая глухая гипсовая повязка с полукорсетом.

Рис. 42.
После заживления всех ран и снятия гипсовой повязки остаются довольно тонкие рубцы на коже и весьма умеренные втяжения на местах мышечных изъянов (рис. 42).
РЕЗЮМЕ
Таковы задачи и техника операций огнестрельных переломов бедер nppi разных сроках и степенях развития инфекции.
Мы видели, что в ранние сроки вмешательства размер производимых мышечных иссечений строго ограничивается удалением бесспорно разби
тых и обреченных на гибель тканей и что обильным, настойчивым промыванием раны можно лучше выявить нежизнеспособные элементы, а тем еще сэкономить в масштабах иссечения. Зашивание ран и в этих случаях совершенно недопустимо, но отдельные контрапертуры понадобятся редко.
Совсем иные расчеты в случаях запоздалых или уже гноящихся. Тут требования максимальной очистки раны от загрязнений и некротических элементов дополняются не менее важной задачей — обеспечить д о л- госрочныйсвободный отток для неизбежного раневого отделяемого. Это достигается тремя условиями: соответствующим расположением операционных разрезов и контрапертур, воронкообразной формой производимого мышечного иссечения и подшиванием кожи внутри раны к глубоким фасциям. Выше это изложено подробно.
Единственный пункт, по которому необходимо заключительное разъяснение, — это конусообразное иссечение раны сквозь мышцы, вернее, размеры потребного иссечения здоровой мышечной ткани. Высказы - вались опасения, что излишне широкие иссечения мышц поведут не только к невозместимым потерям силы и объема мышечных сокращений и функций конечности, но что девитализация костных отломков вследствие иссечения прилегающих мышц грозит образованием ложных суставов.
Я никогда не предлагал делать излишне широких иссечений и особо предостерегал от удаления мышц с идущими сквозь них сосудами по мере приближения ккости. По тем же соображениям я предостерегал злоупотреблять распатором.
Я на 350 случаях тяжелых гноящихся переломов бедер, оперированных по изложенной выше методике, ложных суставов не имел ни разу.
Второе, что я замечу, — это то, что предлагаемая мною методика временных подшиваний краев кожи кетгутом внутрь раны для выворачивания последней и есть тот прием, который не только наилучшим образом предотвращает преждевременное смыкание и сращение глубоких мышечных пластов, но этим способом уменьшаются размеры мышечных иссечений с целью улучшения оттока. Благодаря подшиванию кожи можно экономить в иссечении самих мышц. Наконец, типические доступы к бедренной кости проходят всегда через наружную боковую мускулатуру; иссечения и рубцы в этой зоне менее пагубны для функции колена, чем иссечения и приращения к кости переднего квадрицепса.
Ни разу еще на три с половиной сотни оперированных огнестрельных переломов бедер мы не получили значительных воронкообразных втянутых рубцов, а тем более ограничений движений, кои можно бы приписать послеоперационным дефектам мышц.
В заключение напомню еще раз, что, начиная с тех этапов, на которых возможна надлежащая хирургическая помощь в условиях современной войны, основная задача до сих пор еще стоит в том, чтобы спасать жизни и конечности от смертельной инфекции. Вся изложенная методика операций ориентируется именно на эту главную задачу. В основном она решается операцией. Но последующая полная иммобилизация в бесподкладочных гипсовых повязках, защищающих также и от вторичной инфекции, является столь же первостепенной гарантией успеха лечения.
Наше предложение планировать операцию, ориентируясь на необходимость глухой гипсовой повязки, не должно быть истолковано худо.
Ни операция, ни гипсовая повязка не являются самоцелью, а лишь средствами наилучшего лечения раненого, мерами, одна другую добав ляющими. Ныне нельзя отказаться ни от той, ни от другой. Иссекать ра
ны научились к концу первой мировой войны. А в гипсовой повязке
Н. И. Пирогов получал замечательные исходы при лечении огнестрельных переломов в Севастополе без операций и даже без антисептики. Сочетание операции, гипсовых повязок и сульфамидных препаратов местно и внутрь ныне решает всю проблему весьма удовлетворительно.
- *
*
Мне приходилось слышать и другого рода критические замечания: «Предлагаемая вами методика операций и иммобилизации превосходна, ко она применима только при небольшом потоке раненых. При большом наплыве такое лечение недопустимо, ибо нельзя потратить целый день на обработку 15 раненых с переломами бедер и оставить без помощп 150 других раненых». Возражение в высшей степени серьезное. Его иногда высказывали другими тоже вполне дружественными, но не менее твердыми суждениями: «Интересно бы поглядеть, что бы вы сами избрали как метод лечения, если бы вам довелось взять на себя персональную ответственность за весь значительный поток раненых?!».
Здесь не место для подробностей расстановки сил и средств, обеспечивающих сортировку раненых, эвакуацию по назначению и оказание квалифицированной помощи всем категориям раненых. Замечу только, что любая лапаротомия, краниотомия или пневморрафия с надлежащей реберно-мышечной пластикой потребуют времени не меньше, а больше, чем операция и гипсование перелома бедра.
Никто же не пытается ни отменять, ни заменять эти необходимые операции, вопреки их далеко не утешительным результатам! Как же можно снижать требования к действительно трудоемким и несколько громоздким, но совершенно незаменимым операциям и гипсованию переломов бедра, колена и тазобедренного сустава, когда эта методика спасает жизнь и конечность не менее 95% таких раненых?! Повторяю, подменить это лечение нечем, ибо «рассечения» мышц бедра никак не смогут выполнить роль необходимых иссечений раны, а шины, будь то Дитерихса или Томаса — Ларденуа, будучи превосходными фиксаторами для транспортировки, совершенно не пригодны для лечебной иммобилизации на этапах эвакуации и никак не заменят глухую гипсовую повязку. Примитивные «рассечения» и временное шинирование оправдано только на самых первых этапах хирургической помощи. В дальнейшем ни то, ни другое недопустимо. Оно не оправдывается ни качеством такого лечения, ни расчетом времени. О первом мною достаточно высказано выше. Обращусь к последнему.
• «Глубокие рассечения» и «лампасные разрезы», большею частью ненужные, а тем более калечащие (сверху донизу, со всех четырех сторон), вместе с каким-нибудь обезболиванием возьмут не менее получаса времени. А разбинтовать шинированную конечность и снова прибинтовать надлежащим образом шину Дитерихса потребует шести марлевых бинтов и не менее получаса времени у двух сестер. На каждом последующем этапе столько же бинтов и столько же труда и времени будет тратиться не только понапрасну, но с мучениями для раненого при прогрессирующем ухудшении нагноения раны и перелома.
Взамен этого я предлагаю изложенный в настоящей брошюре метод полного, широкого иссечения раны с обеспеченным раневым оттоком и немедленную глухую гипсовую повязку на долгий срок.
Вот расчет времени.
На первый цугаппарат или, лучше, ортопедический стол четыре санитара подают раненого. Спинномозговая анестезия, пристегивание ман-
жетон, укладывание и растягивание в аппарате, а затем тщательное отмывание конечности — все вместе потребует полчаса.
На втором таком же столе хирург оперирует, имея одного ассистента (или опытную сестру) и фельдшерицу, подающую инструменты. Артротомия или частичная резекция колена потребует минут 20—25. Резекция тазобедренного сустава — 40—45 минут. Обработка любого диафизарного перелома бедра (если не было ранее сделано неуместных рассечений) легко заканчивается в полчаса. Итак, средняя продолжительность самой операции может исчисляться в 30 минут на круг.
На третьем столе гипсуют после законченной операции. Тут работают две опытные сестры-гипсовалыцицы, санитарка смачивает бинты и раскатывает гипсовые лонгеты. Наложение большой тазобедренной повязки с корсетом берет 20—25 минут плюс 5—10 минут на обрезку, надписи и сушку.
Итак, непрерывный поток обеспечивается тремя столами, на которых работа производится одновременно. Каждый из этапов обработки берет времени примерно поровну — 30 минут. Прохождение каждого раненого займет около полутора часов, зато каждые полчаса с такого конвейера будет сходить превосходно соперированный и окончательно загипсованный раненый.
При 16-часовом рабочем дне (с часовым перерывом на обед) такой конвейер пропустит от 25 до 35 раненых (в зависимости от числа раненных в коленный и тазобедренный суставы).
Вот максимальная, но вполне достижимая продукция такого конвейера и такой системы. В какой мере она может решить собой задачу при большом потоке раненых и какие людские и материальные ресурсы необходимо для этого выделить?
Разумеется, этот конвейер обслужит только раненых с переломами бедер и двух больших суставов. Обслуживание всего остального потока должно проводиться силами госпиталя по заведенному порядку, совер- шенно независимо от работы вышепоименованной «бедренной бригады». Сама эта бригада состоит из 9 человек, работающих одновременно на 3 столах. Но в числе их имеется только один хирург высокой квалификации и 2—3 специализированные сестры. Весь остальной персонал подбирается на месте и обучается в течение первых суток работы.
Для бесперебойной работы «бедренной бригады» совершенно необходимо, чтобы гипсовые бинты, изготовленные строго по стандарту (15 см X 5 м, вес с гипсом 400 г и 20 см X 5 м, вес с гипсом 500 г) заготовлялись и подавались в достаточном количестве. На эту работу ставят 3—4 дружинниц. Точно так же совершенно необходимо иметь врача-ди- спетчера из состава данного госпиталя для отбора раненых, направления их в рентгеновский кабинет, а оттуда на очередной освобождающийся ортопедический стол. Этот же врач должен во-время сделать спинномозговую анестезию, если допускает общее состояние раненого, ориентируясь на то, сколько времени потребуют два предыдущих раненых, уже находящихся в обработке.
Как видно из сказанного, выделение особой «бедренной бригады» не требует каких-либо чрезвычайных дополнительных
