Спинномозговая анестезия (люмбальная, спинальная, субарахноидальная)
Введение местноанестезирующего раствора в суба-* рахноидальное пространство спинномозгового канала приводит к блокаде нервной проводимости в корешках спинного мозга.
Инструменты: 1-граммовый шприц с тонкой иглой для местной анестезии кожи и подкожной клетчатки, 5-граммовый шприц, игла с внутренним диаметром около 1 мм и мандреном.
Подготовка больного и его положение. Зг. 10—15 мин до начала процедуры вводят подкожно 0,5—1 мл 0,5% раствора эфедрина. Подкожное введение эфедрина позволяет предупредить существенное снижение артериального давления, возможное в период спинномозговой анестезии. Положение больного нг столе — сидя или лежа. В положении сидя ноги больно го согнуты под прямым углом. Спина максимально
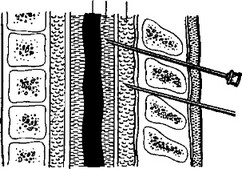
Рис. 4. Спинномозговой канал и эпидуральное пространство.
1 — эпидуральное пространство, 2—спинномозговой канал, 3 — спинной мозг.
выгнута и подбородок по возможности касается груди, что увеличивает расстояние между остистыми отростками позвонков. Уровень спинномозговой пункции в грудном или поясничном отделах зависит от области операции (см. табл. 4).
Техника спинномозговой анестезии. Уровень пункции и положение больного в зависимости от удельного веса анестезирующего раствора должны быть выбраны заранее. Область предполагаемой пункции обрабатывается последовательно спиртом, йодом и вновь спиртом. Пальпаторно определяют остистые отростки, между которыми кожу и подкожную клетчатку инфильтрируют 0,25% раствором новокаина. Затем иглу с мандреном проводят последовательно через кожу и подкожную клетчатку, связки (lig. supras- pinale, lig. interspinale) между остистыми отростками. После этого мандрен из иглы удаляют и продолжают медленное и плавное продвижение иглы вперед. Когда игла достигает субарахноидального пространства, из ее просвета начинает каплями поступать спинномозговая жидкость (рис. 4).
Через иглу в субарахноидальное пространство вводя i какой-либо анестезирующий раствор: совкаин 0,4—
- 8 мл 1% раствора, дикаин (до 2 мл 1% раствора), новокаин (до 3 мл 5% раствора). Иглу удаляют и место пункции закрывают асептической марлевой наклейкой. Дальнейшие действия йр.ача зависят от удельного веса
применяемого анестезирующего раствора [Щелкунов В. С., 1976]. Дикаин и совкаин имеют удельный вес меньше, чем спинномозговая жидкость, а новокаин — более высокий удельный вес. В положении больного лежа на спине «тяжелый» раствор (новокаин) опускается к задним чувствительным корешкам и вызывает полную анестезию с неполной мышечной релаксацией. «Легкий» раствор распространяется вверху у передних моторных корешков, и наступает релаксация мышц без полной анестезии. Анестезия (блокада задних корешков) достигается при повороте больного на живот. В этом положении он должен находиться 8—10 мин.
Спинномозговая анестезия развивается в течение первых 2—3 мин после введения анестезирующего раствора, длительность ее зависит от выбранного препарата: при новокаине — около 1 ч, при совкаине — до
- 3 ч. Спинномозговая анестезия приводит к исчезновению болевой, температурной и тактильной чувствительности, вызывает мышечную релаксацию ниже уровня пункции.
Показания и противопоказания. Спинномозговая анестезия применяется при операциях на органах, расположенных ниже уровня диафрагмы. Она особенно эффективна при оперативных вмешательствах на органах малого таза и нижних конечностях. Проведение спинномозговой анестезии противопоказано при острой кровопотере, гипотонии, шоке, сепсисе, а также при гипертонической болезни.
Противопоказания к проведению спинномозговой анестезии связаны прежде всего с гипотонией и гиповолемией, так как блокада спинномозговых корешков сопровождается снижением артериального давления.
Осложнения. При развитии «высокой» спинномозговой анестезии (выше уровня диафрагмы) либо при блокаде более 8—10 сегментов иннервации возможны острая недостаточность кровообращения и острая дыхательная недостаточность. Релаксация диафрагмы и межреберных мышц затрудняет дыхательные движения грудной клетки. В период спинномозговой анестезии, особенно в течение первых 30—40 мин, необходимо контролировать уровень артериального давления, частоту сердечных сокращений, частоту дыхания и его адекватность, общее состояние пациента. Своевременное внутривенное введение сердечно-сосудистых препа ратов и плазмозамещающих растворов позволяет избе жать резкого снижения артериального давления. Пр1 появлении признаков дыхательной недостаточности (ча стое поверхностное дыхание, чувство нехватки воздуха
цианоз) следует проводить вспомогательную вентиляцию легких с помощью маски дыхательного аппарата или произвести интубацию трахеи и начать искусственную вентиляцию легких.
Головная боль — наиболее частое осложнение, связанное с проведением спинномозговой анестезии. Она возникает значительно реже при сохранении пациентом горизонтального положения в послеоперационном периоде в течение 10—12 ч.
А так же в разделе «Спинномозговая анестезия (люмбальная, спинальная, субарахноидальная) »
- Местная анестезия
- Общая анестезия
- Гпава V МЕТОДЫ АНЕСТЕЗИИ В УСЛОВИЯХ БОЛЬНИЦЫ ЗАГОРОДНОЙ ЗОНЫ
- Эпидуральная анестезия
- Комбинированная общая анестезия с сохранением спонтанной вентиляции легких
- Эндотрахеальная общая анестезия
- Осложнения при общей анестезии
- РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ В ОЧАГЕ ПОРАЖЕНИЯ И В ОПМ
- Противошоковая терапия
- Простейшие методы дыхательной реанимации
- Простейшие методы сердечно-легочной реанимации