АРИТМОГЕННАЯ КАРДИОМИОПАТИЯ ПРАВОГО ЖЕЛУДОЧКА
КЛИНИЧЕСКАЯ КАРТИНА И ВЕДЕНИЕ
Аритмогенная кардиомиопатия ПЖ (см. главу 18) в большинстве случаев является аутосомно- доминантным заболеванием, которое характеризуется дегенерацией миокарда и фиброзножировой инфильтрацией свободной стенки, субтрикуспидального региона и выносящего тракта ПЖ (см. главу 30). Также описан редкий аутосомно-рецессивный вариант (болезнь Наксоса), характеризующийся типичным поражением миокарда, пальмарным кератозом и шерстистыми кучерявыми волосами.
Типичным является манифестация заболевания с обморока или внезапной сердечной смерти (ВСС) вследствие желудочковых нарушений ритма, часто спровоцированных физической активностью. Случаи прогрессирования заболевания с исходом в СН, напротив, редки. Диагноз основывается на морфологических признаках (дилатация ПЖ, жировая инфильтрация, аномалии движения) и ЭКГ-признаках (инверсия волны Т в отведениях V1-V3, е-волна, поздние потенциалы; рис. 9.3). Европейским обществом кардиологов были установлены большие и малые диагностические критерии заболевания (табл. 9.5) [28]. Клинически эти критерии являются очень востребованными, хотя необходимо отметить, что вследствие неполной пенетрантности (четко продемонстрированной после идентификации аритмогенной кардиомиопатии ПЖ) некоторые пациенты могут иметь "пограничные", или неубедительные фенотипические проявления, несмотря на носительство патогенных аритмогенных кардиомиопатий ПЖ. В действительности, клиническая картина может включать:
субклиническую фазу без симптомов и с наличием ФЖ в качестве первого проявления;
развитие типичных органических изменений только на поздних стадиях заболевания;
значительные органические изменения (правожелудочковые или бивентрикулярные), приводящие к недостаточности насосной функции, и в редких случаях - к необходимости проведения трансплантации сердца.
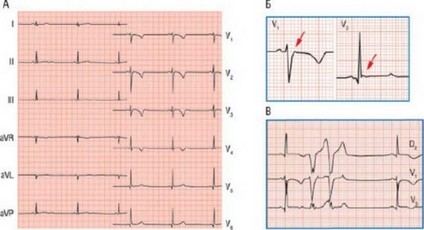
Рис. 9.3. ЭКГ пациента с аритмогенной кардиомиопатией ПЖ. Инверсия зубца Т в грудных отведениях (A) и с-волна (Б) являются наиболее типичными чертами, хотя и не всегда присутствуют. Желудочковые аритмии имеют морфологию, подобную морфологии при БЛНПГ, что указывает на ПЖ.
Таблица 9.5. Генетические локусы и гены, вовлеченные в развитие дилатационной кардиомиопатии
Примечание: * - также вызывает семейную частичную липодистрофию и мандибулосакральную дисплазию; ** - возможно, наиболее часто идентифицируемый вариант; *** - также вызывает тибиальную мышечную дистрофию(600334); # - также вызывает изолированную дистальную мышечную миопатию без дилатационной кардиомиопатии; идентифицируется у пациентов с некомпактным миокардом ЛЖ.
Аритмогенная кардиомиопатия ПЖ является важной причиной ВСС в молодом возрасте [29]. Пациенты обычно жалуются на сердцебиение и обмороки часто до того, как начинают определяться развернутые клинические признаки и изменения ПЖ. Желудочковые аритмии имеют правожелудочковое происхождение (по морфологии, как из выходного тракта ПЖ так и из его верхушки), поэтому важным является проведение дифференциального диагноза с идиопатической тахикардией из выходного тракта ЛЖ (доброкачественное состояние), что часто может быть затруднено.
При аритмогенной кардиомиопатии ПЖ идентифицированы несколько факторов риска, хотя до сих пор не существует эпидемиологических данных, полученных на большой когорте пациентов. К факторам риска относятся: молодой возраст, "злокачественный" семейный анамнез, дисперсия QRS gt;40 мс, инверсия зубца Т в отведениях помимо V1, вовлечение в процесс ЛЖ, документированная ЖТ, обморок или предшествующий эпизод остановки сердца [30, 31]. С другой стороны, индуцибельность при ЭФИ не является предиктором последующих неблагоприятных событий [1].
Фармакологическое лечение аритмогенной кардиомиопатии в качестве препаратов первого ряда включает p-адреноблокаторы, соталол и амиодарон. Установка ИКД показана всем больным с предшествующим эпизодом остановки сердца и может рассматриваться в качестве первичной профилактики у всех пациентов высокого риска. Соталол и амиодарон также показаны пациентам с высокой степенью риска в случае, когда постановка ИКД не представляется возможной [1]. Пациентам с повторяющимися эпизодами ЖТ на фоне проводимой терапии также показана катетерная абляция, хотя нельзя отрицать значительную частоту возобновления симптомов [1].
ГЕНЕТИЧЕСКИЕ ОСНОВЫ И ПАТОФИЗИОЛОГИЯ
В основе аритмогенной кардиомиопатии ПЖ лежит первичный дефект белков десмосом - структур, которые представляют собой плотные контакты между клетками миокарда. Понимание генетических причин, лежащих в основе аутосомно-доминантных форм аритмогенной кардиомиопатии ПЖ, значительно возросло после открытия мутаций в гене плакофилина-2 (РКР2), кодирующем десмосомный белок, который приводит к развитию заболевания в 30-40% случаев
. Будучи десмосомными белками, десмоплакин (DSP) и плакоглобин (JUP) также в редких случаях ассоциированы с аритмогенной кардиомиопатией ПЖ. Существуют также несколько дополнительных хромосомных локусов, для которых соответствующий ген еще не идентифицирован.
Основываясь на имеющихся данных, молекулярный патогенез аритмогенной кардиомиопатии ПЖ включает в себя нарушение механических контактов вследствие мутаций и дестабилизации десмосом с последующим ремоделированием вставочных дисков. Это приводит к делокализации из десмосом и перемещению в ядро плакоглобина, что отражается на процессах сигнальной трансдукции. Сниженная толерантность к механическому стрессу неизбежно ведет к апоптозу и фиброзно-жировой инфильтрации миокарда. Это состояние создает предпосылки для замедления и негомогенности электрического проведения, приводящих к развитию аритмий по типу повторного входа (re-entry). Преимущественно правожелудочковая локализация аритмогенной кардиомиопатии ПЖ объясняется естественно более низкой устойчивостью ПЖ к механическому растяжению, поскольку он является камерой с низким давлением и тонкими стенками. Важно подчеркнуть, что в особо тяжелых случаях аритмогенной кардиомиопатии ПЖ также может вовлекаться ЛЖ.
Аритмогенная кардиомиопатия ПЖ (см. главу 18) в большинстве случаев является аутосомно- доминантным заболеванием, которое характеризуется дегенерацией миокарда и фиброзножировой инфильтрацией свободной стенки, субтрикуспидального региона и выносящего тракта ПЖ (см. главу 30). Также описан редкий аутосомно-рецессивный вариант (болезнь Наксоса), характеризующийся типичным поражением миокарда, пальмарным кератозом и шерстистыми кучерявыми волосами.
Типичным является манифестация заболевания с обморока или внезапной сердечной смерти (ВСС) вследствие желудочковых нарушений ритма, часто спровоцированных физической активностью. Случаи прогрессирования заболевания с исходом в СН, напротив, редки. Диагноз основывается на морфологических признаках (дилатация ПЖ, жировая инфильтрация, аномалии движения) и ЭКГ-признаках (инверсия волны Т в отведениях V1-V3, е-волна, поздние потенциалы; рис. 9.3). Европейским обществом кардиологов были установлены большие и малые диагностические критерии заболевания (табл. 9.5) [28]. Клинически эти критерии являются очень востребованными, хотя необходимо отметить, что вследствие неполной пенетрантности (четко продемонстрированной после идентификации аритмогенной кардиомиопатии ПЖ) некоторые пациенты могут иметь "пограничные", или неубедительные фенотипические проявления, несмотря на носительство патогенных аритмогенных кардиомиопатий ПЖ. В действительности, клиническая картина может включать:
субклиническую фазу без симптомов и с наличием ФЖ в качестве первого проявления;
развитие типичных органических изменений только на поздних стадиях заболевания;
значительные органические изменения (правожелудочковые или бивентрикулярные), приводящие к недостаточности насосной функции, и в редких случаях - к необходимости проведения трансплантации сердца.

Рис. 9.3. ЭКГ пациента с аритмогенной кардиомиопатией ПЖ. Инверсия зубца Т в грудных отведениях (A) и с-волна (Б) являются наиболее типичными чертами, хотя и не всегда присутствуют. Желудочковые аритмии имеют морфологию, подобную морфологии при БЛНПГ, что указывает на ПЖ.
Таблица 9.5. Генетические локусы и гены, вовлеченные в развитие дилатационной кардиомиопатии
|
Назван ие локуса |
Символ гена |
Функциональный класс |
Фенотип |
Тип наследова ния |
Локус хромосо мы |
Белок |
OMI M ID |
|
Назван ие локуса |
Символ гена |
Функциональный класс |
Фенотип |
Тип наследова ния |
Локус хромосо мы |
Белок |
OMI M ID |
|
CMD1A и LGMD1 B |
Ламин А * |
Ядерная оболочка/ ламина |
ДКМП с нарушениям и функции проведения, мышечная дистрофия конечностно -поясная мышечная дистрофия |
Аутосомно доминантн ый |
1q21.2 |
Ламин A/C |
1152 и 1590 и 6079 20 |
|
CMD1B |
Неизвес тно |
|
ДКМП |
Аутосомно доминантн ый |
9q13 |
' |
6008 84 |
|
CMD1 C |
LDB3 |
Цитоскелет/ кластеризация белков |
ДКМП |
Аутосомно доминантн ый |
10q21- q23 |
Белок, связывающи й LIM домен- 3 (сайфер/ ZASP белок) |
6014 93 |
|
CMD1 D |
TNNT2f |
Система сокращения |
ДКМП** |
Аутосомно доминантн ый |
1q32 |
Сердечный тропонин T |
6014 94 |
|
CMD1E |
SCN5A |
Ионный канал |
ДКМП, дефекты системы проведения, дисфункция синусо- предсердног о узла |
Аутосомно доминантн ый |
3p25- p22 |
Гены сердечных натриевых каналов |
6011 54 |
|
CMD1F or LDMD1 E |
LAMA2 |
Цитоскелет/внеклет очный матрикс |
ДКМП, дефекты системы проведения, конечностно -поясная мышечная дистрофия |
Аутосомно доминантн ый |
6q23 |
Ламинин а-2 |
6020 67 |
|
CMD1 G |
TTN*** |
Цитоскелет |
ДКМП/ ГКМП |
Аутосомно |
2q24.3 |
Титин |
6041 45 |
|
|
|
|
|
доминантн ый |
|
|
|
|
CMD1 H |
Неизвес тно |
|
ДКМП с нарушением системы проведения |
Аутосомно доминантн ый |
2q14- q22 |
|
6042 88 |
|
CMD1I |
DES |
Цитоскелет |
ДКМП со скелетной миопатией |
Аутосомно доминантн ый |
2q35 |
Десмин |
6047 65 |
|
CMD1K |
Неизвес тно |
|
ДКМП |
Аутосомно доминантн ый |
6q12- q16 |
|
6055 82 |
|
CMD1J |
EYA4 |
Развитие |
ДКМП с нейросенсор ной глухотой |
Аутосомно рецессивн ый |
6q23- q24 |
|
6053 62 |
|
CMD1L или LGMD1 F |
SGCD |
Цитоскелет/адгезио нные контакты |
ДКМП, конечностно -поясная мышечная дистрофия |
Аутосомно доминантн ый |
5q33 |
6- Саркогликан |
6066 85 |
|
CMD1 M |
CSRP3 |
Адгезионные контакты |
ДКМП |
Аутосомно доминантн ый |
11p15.1 |
Цистеин- и глицин- богатый белок-3 (сердечный LIM-белок) |
6008 24 |
|
CMD1 N |
TCAP |
Система сокращения |
ДКМП, конечностно -поясная мышечная дистрофия |
Аутосомно доминантн ый |
17q12 |
Телетонин |
6074 87 |
|
CMD1 O |
ABCC9 |
Регулятор K каналов |
ДКМП с ЖТ |
Аутосомно доминантн ый |
12p12.1 |
Семейство белков ABC- АТФ- связывающи е кассеты, подсемейств о С |
6085 69 |
|
CMD1P |
PLN |
Транспорт кальция/ система сокращения |
- |
- |
6q22.1 |
Фосфоламба н |
- |
|
CMD1 Q |
Неизвес тно |
|
ДКМП |
- |
7q22.3- q31.1 |
- |
- |
|
CMD1S |
MYH7 |
Система сокращения |
ДКМП |
Аутосомно доминантн ый |
14q12 |
Тяжелые цепи сердечного миозина |
1152 00 и 1607 60 |
|
CMD1 R |
ACTC |
Система сокращения/ цитоскелет |
ДКМП |
Аутосомно доминантн ый |
15q14 |
Сердечный актин |
1025 40 |
|
CMD1T |
TMPO |
Ядерная оболочка/ ламина |
ДКМП |
Аутосомно доминантн ый |
12q22 |
Тимопоэтин |
1883 80 |
|
CMD1 U |
PSEN1 |
Ядерная оболочка/ ламина,клеточный транспорт |
ДКМП, болезнь Альцгеймер а |
Аутосомно доминантн ый |
14q24.3 |
Презенелин 1 |
1043 11 |
|
CMD1V |
PSEN2 |
Ядерная оболочка/ ламина,клеточный транспорт/рост |
ДКМП, болезнь Альцгеймер а |
Аутосомно доминантн ый |
1q31- q42 |
Презенелин 2 |
6007 59 |
|
CMD1X |
Fukutin |
Цитоскелет/ внеклеточный матрикс |
ДКМП, конечностно -поясная мышечная дистрофия |
Аутосомно доминантн ый |
9q31 |
Фукутин |
6074 40 |
|
CMD1Y |
TPM1 |
Система сокращения |
ДКМП/ ГКМП |
Аутосомно доминантн ый |
15q22.1 |
Тропомиозин I |
1910 10 |
|
CMD1Z |
TNNC1 |
Система сокращения |
ДКМП |
Аутосомно доминантн ый |
3p21.3- p14.3 |
Тропонин C |
1910 40 |
|
CMD1A A |
ACTN2 |
Система сокращения/ цитоскелет |
ДКМП |
Аутосомно доминантн ый |
1q42-43 |
а-актинин |
1025 73 |
|
CMD2A |
TNNI3 |
Система сокращения |
ДКМП/ ГКМП |
Аутосомно рецессивн ый |
19q13.4 |
Тропонин I |
1910 44 |
|
EDMD1 |
EMD |
Ядерная оболочка/ ламина |
ДКМП, АВ- блокада, миопатия |
X- сцепленны й рецессивн ый |
Xq28 |
Эмерин |
3103 00 |
|
CMD3B -XLCM |
DMD |
Цитоскелет |
ДКМП |
X- сцепленны й доминантн ый |
Xp21.2 |
Дистрофин |
3020 45 |
|
CMD3A |
TAZ (G4.5) |
Цитоскелет |
ДКМП/ГКМП, скелетная миопатия |
X- сцепленны й рецессивн ый |
Xq28 |
Тафаззин |
3000 69 и 3020 60 |
|
DSP |
DCWHK |
Адгезионные контакты |
ДКМП, синдром Карвайала |
Аутосомно рецессивн ый |
6p24 |
Десмоплакин |
6056 76 |
|
CMD1 W |
VCL |
Адгезионные контакты |
ДКМП |
- |
10q22.1- q23 |
Метавинкули н |
1930 65 |
|
|
MTTH |
|
ДКМП/ГКМП |
По материнск ой линии |
mtDNA |
Гистидинова я транспортна я РНК |
5900 40 |
|
' |
TRMI |
|
ДКМП/ГКМП, энцефалопа тия |
По материнск ой линии |
mtDNA |
Изолейцинов ая транспортна я РНК |
5100 00 |
|
LVNC1 |
DTNA |
Цитоскелет/ внеклеточный матрикс |
ДКМП, некомпактн ый миокард ЛЖ |
Аутосомно доминантн ый |
18q12.1- q12.2 |
а- Дистробреви н |
6012 39 |
|
LVNC |
LDB3 |
Цитоскелет |
ДКМП, некомпактн ый миокард ЛЖ |
Аутосомно доминантн ый |
10q22.2- q23.3 |
Белки Z- диска, полученные в результате альтернатив ного сплайсинга |
6059 06 |
Примечание: * - также вызывает семейную частичную липодистрофию и мандибулосакральную дисплазию; ** - возможно, наиболее часто идентифицируемый вариант; *** - также вызывает тибиальную мышечную дистрофию(600334); # - также вызывает изолированную дистальную мышечную миопатию без дилатационной кардиомиопатии; идентифицируется у пациентов с некомпактным миокардом ЛЖ.
Аритмогенная кардиомиопатия ПЖ является важной причиной ВСС в молодом возрасте [29]. Пациенты обычно жалуются на сердцебиение и обмороки часто до того, как начинают определяться развернутые клинические признаки и изменения ПЖ. Желудочковые аритмии имеют правожелудочковое происхождение (по морфологии, как из выходного тракта ПЖ так и из его верхушки), поэтому важным является проведение дифференциального диагноза с идиопатической тахикардией из выходного тракта ЛЖ (доброкачественное состояние), что часто может быть затруднено.
При аритмогенной кардиомиопатии ПЖ идентифицированы несколько факторов риска, хотя до сих пор не существует эпидемиологических данных, полученных на большой когорте пациентов. К факторам риска относятся: молодой возраст, "злокачественный" семейный анамнез, дисперсия QRS gt;40 мс, инверсия зубца Т в отведениях помимо V1, вовлечение в процесс ЛЖ, документированная ЖТ, обморок или предшествующий эпизод остановки сердца [30, 31]. С другой стороны, индуцибельность при ЭФИ не является предиктором последующих неблагоприятных событий [1].
Фармакологическое лечение аритмогенной кардиомиопатии в качестве препаратов первого ряда включает p-адреноблокаторы, соталол и амиодарон. Установка ИКД показана всем больным с предшествующим эпизодом остановки сердца и может рассматриваться в качестве первичной профилактики у всех пациентов высокого риска. Соталол и амиодарон также показаны пациентам с высокой степенью риска в случае, когда постановка ИКД не представляется возможной [1]. Пациентам с повторяющимися эпизодами ЖТ на фоне проводимой терапии также показана катетерная абляция, хотя нельзя отрицать значительную частоту возобновления симптомов [1].
ГЕНЕТИЧЕСКИЕ ОСНОВЫ И ПАТОФИЗИОЛОГИЯ
В основе аритмогенной кардиомиопатии ПЖ лежит первичный дефект белков десмосом - структур, которые представляют собой плотные контакты между клетками миокарда. Понимание генетических причин, лежащих в основе аутосомно-доминантных форм аритмогенной кардиомиопатии ПЖ, значительно возросло после открытия мутаций в гене плакофилина-2 (РКР2), кодирующем десмосомный белок, который приводит к развитию заболевания в 30-40% случаев
. Будучи десмосомными белками, десмоплакин (DSP) и плакоглобин (JUP) также в редких случаях ассоциированы с аритмогенной кардиомиопатией ПЖ. Существуют также несколько дополнительных хромосомных локусов, для которых соответствующий ген еще не идентифицирован.
Основываясь на имеющихся данных, молекулярный патогенез аритмогенной кардиомиопатии ПЖ включает в себя нарушение механических контактов вследствие мутаций и дестабилизации десмосом с последующим ремоделированием вставочных дисков. Это приводит к делокализации из десмосом и перемещению в ядро плакоглобина, что отражается на процессах сигнальной трансдукции. Сниженная толерантность к механическому стрессу неизбежно ведет к апоптозу и фиброзно-жировой инфильтрации миокарда. Это состояние создает предпосылки для замедления и негомогенности электрического проведения, приводящих к развитию аритмий по типу повторного входа (re-entry). Преимущественно правожелудочковая локализация аритмогенной кардиомиопатии ПЖ объясняется естественно более низкой устойчивостью ПЖ к механическому растяжению, поскольку он является камерой с низким давлением и тонкими стенками. Важно подчеркнуть, что в особо тяжелых случаях аритмогенной кардиомиопатии ПЖ также может вовлекаться ЛЖ.
Источник: Кэмм А. Джон, Люшер Томас Ф., Серруис П.В., «Болезни сердца и сосудов.Часть 2 (Главы 6-10)» 2011
А так же в разделе « АРИТМОГЕННАЯ КАРДИОМИОПАТИЯ ПРАВОГО ЖЕЛУДОЧКА »
- РЕЗЮМЕ
- МОНОГЕННЫЕ МЕНДЕЛЕВСКИЕ ЗАБОЛЕВАНИЯ: ОБЩИЙ ОБЗОР
- МОНОГЕННЫЕ ЗАБОЛЕВАНИЯ С ПОРАЖЕНИЕМ МИОКАРДА
- СВЯЗЬ ГЕНОТИП-ФЕНОТИП
- КЛИНИЧЕСКИЙ ПОДХОД К ГЕНЕТИЧЕСКОМУ ТЕСТИРОВАНИЮ
- ГЕНЕТИЧЕСКИЕ ОСНОВЫ И ПАТОФИЗИОЛОГИЯ
- НЕКОМПАКТНЫЙ МИОКАРД ЛЕВОГО ЖЕЛУДОЧКА
- СИНДРОМ МАРФАНА
- ГЕНЕТИЧЕСКИЕ ЗАБОЛЕВАНИЯ БЕЗ ОРГАНИЧЕСКИХ ИЗМЕНЕНИЙ СЕРДЦА
- СИНДРОМ УДЛИНЕННОГО ИНТЕРВАЛА Q-T КЛИНИЧЕСКАЯ КАРТИНА
- ГЕНЕТИКА И ПАТОФИЗИОЛОГИЯ
- ГЕН-СПЕЦИФИЧЕСКИЙ ПОДХОД К ЛЕЧЕНИЮ
- СИНДРОМ БРУГАДА
- ОЦЕНКА РИСКА И ЛЕЧЕНИЕ
- ПРОГРЕССИРУЮЩИМ ДЕФЕКТ ПРОВОДИМОСТИ И СИНДРОМ СЛАБОСТИ СИНУСОВОГО УЗЛА
- ГЕНЕТИЧЕСКИЕ ДЕФЕКТЫ И ПАТОФИЗИОЛОГИЯ
- СИНДРОМ УКОРОЧЕННОГО ИНТЕРВАЛА Q-T КЛИНИЧЕСКАЯ КАРТИНА
- КАТЕХОЛАМИНЕРГИЧЕСКАЯ ПОЛИМОРФНАЯ ЖЕЛУДОЧКОВАЯ ТАХИКАРДИЯ
- ДОПОЛНИТЕЛЬНЫЕ ЛОКУСЫ И ФЕНОКОПИИ
- ГЕНЫ-МОДИФИКАТОРЫ В НАСЛЕДСТВЕННЫХ АРИТМОГЕННЫХНАРУШЕНИЯХ