Методика газовой цистографии
После сонографии мочевой пузырь опорожняют с помощью катетера. Затем, используя двухходовой катетер №7 Ch, наполняют мочевой пузырь пациента в положении лежа. Скорость наполнения близка к физиологической (5-10 мл/мин) до появления у пациент» первого и максимального позывов. Количество вводимого кислорода должно соответствовать возрастной норме объема мочевого пузыря.
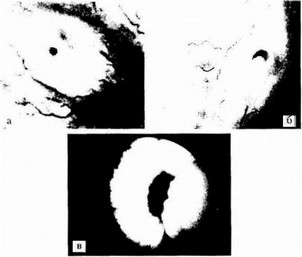
Рис. 15.13. Цистоскопия: а, б — нормальное устье (разные формы); в — реф- люксирующее устье
Последний рассчитывают по формуле Тишера:
146 + (6Д X на возраст ребенка)
Сканирование почек выполняется в течение всего периода инстилляции кислорода, в том числе и в момент появления первого позыва. Абсолютным признаком ПМР служит появление большего или меньшего количества кислорода (в зависимости от степени рефлюкса) в чашечно-лоханочной системе пораженной почки, дающего четкую акустическую тень. На рефлюкс указывает дилатация чашечно-лоханочной системы.
При установлении ПМР с помошыо газовой цистографии последующие исследования направлены не на подтверждение диагноза, а на выработку патогенетически обоснованной лечебной тактики.
К дополнительным исследованиям в первую очередь относятся радионуклидные, позволяющие ие только подтвердить диагноз, но и определить степень потери функции почки на стороне рефлюкса и функцию контрлатеральной почки. С помощью специальных математических методов определения константы скорости прохождения меченых соединений (в первою очередь гиппурана) через сосуд истое русло почки, а также интенсивности клубочковой фильтрации и канальцевой секреции определяется степени потери функции почки (рис. 15.14 а-г).
Экскреторная урография позволяет определить функцию клубочкового аппарата почки. При выделении контрастного вещества в чашечно-лоханочную систему позже 5-10 мин после его внутривенного введения можно думать об удов летворительной функции этого аппарата почки, позже 12—30 мин — об умеренно сниженной и через 30-120 мин — о значительно сниженной функции.
Косвенными симптомами ПМР являются расширение дистального отдела мочеточника, заполнение контрастным веществом мочеточника на всем протяжении в сочетании с его расширением и дилатацией лоханки и чашечек, удвоение почки и верхних мочевых путей.
При установлении диагноза ПМР на газовой цистограмме л*ик- ционную цистоуретрографию делают только для определения лечебной тактики, выбора оперативной коррекции рефлюкса и диагностики сопутствующих пороков развития: уретероцеле, инфраве- зикалыюй обструкции, клапанов уретры (рис. 15.15-15.17 ).
Техника выполнения цистограммы
Необходимо учитывать следующие факторы:
а) четкое определение количества вводимого контрастного вещества с учетом объема мочевого пузыря для ребенка данного возраста;
б) контрастное вещество должно быть подогретым до температуры тела;
в) контрастное вещество должно вводиться в мочевой пузырь медленно, желательно капельным путем, что позволяет исключить быстрое повышение внутрипузырного давления.
По катетеру вводится необходимое количество 1.5-2% раствора рентгеновского контрастного вещества (расчет по формуле Тишера— см. «Газовая цветография») до возникновения позыва на мочеиспускание. Катетер удаляют и делают рентгеновский снимок брюшной полости и малого таза. Второй снимок выполняют на пике мочеиспускания (рис. 15.18). Желательно выполнять микционную
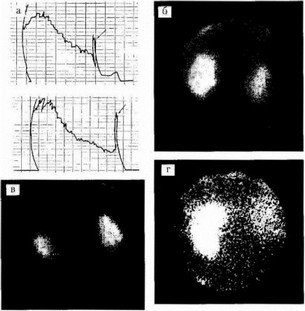
Рис. 15.14. а — реносцинтш рамма. ПМР (указано стрелкой); 6 — иефрос- циптиграмма, ПМР справа; в — нсфросцинтиграмма, ПМР справа, уменьшение почки; г — нефросцинтиграмма, ПМР слева, резкое снижение накопительной функции почки
цистоуретрограмму под контролем электронно-оптического преобразователя.
При подозрении на инфравсзикальпую обструкцию необходимо выполнение урофлоуметрин и по показаниям цистометрии и определение профиля уретрального давления (см. гл. «Уродинампческие исследования») (рис. 15.19-15.21).
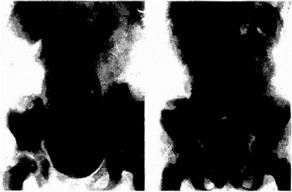
Рис. 15.15, Цистоуретрограмма. ПМР Рис. 15.16. Цистоуретрограмма. ПМР слева у ребенка 4 лет справа у ребенка 6 лет

При установлении ПМР на газовой цистограмме всем детям показана уретроцистоскопия с целью уточнения генеза ПМР, локализации и функции устья мочеточника, состояния слизистой оболочки мочевого пузыря, других пороков развития мочевого пузыря и уретры. При эндоскопическом исследовании измеряют длину интрамурального отдела мочеточника: катетер № 3-4 с сантиметровой маркировкой вводят через устье в мочеточник; при его выведении обращают внимание на задержку катетером в области складки пузырной мышцы. Последняя проксимальная часть интрамурального отдела. Длину определяют по сантиметровой маркировке между этим местом и устьем уретры.
Таким образом, в плане обследования ребенка с подозрением на ПМР на первом месте стоит газовая цистография. При подтверждении диагноза или его неясности целесообразно выполнить радиоизотопное исследование для определения степени потери функции почки. И только ?ipu убежденности в наличии рефлюкса продолжается дальнейшее обследование ребенка с позиции определения генеза возникновения ПМР и выбора его консервативного или оперативного лечения.

Рис, 15.18. Цистограмма ребенка 10 лет. Г1МР рефлюкс справа, нерезко выраженная форма
12 Детская урология

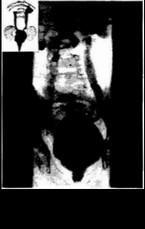
Рис. 15.21. Микдионная цистоуретро- грамма. Стеноз шейки мочевого пузыря и меатальный стеноз уретры воспалительного характера у девочки лет. Правосторонний ПМР
 Лечение. Дискуссии о лечении ПМР не стихают. В конце XVIII в. рассчитывали на матурацию интрамурального отдела мочеточника в процессе роста и развития всего организма и мочевого пузыря. Лечение было направлено только на ликвидацию мочевой инфекции. Нотифицированный же ПМР, по данным клиницистов того времени, не влияет на функцию почки.
Лечение. Дискуссии о лечении ПМР не стихают. В конце XVIII в. рассчитывали на матурацию интрамурального отдела мочеточника в процессе роста и развития всего организма и мочевого пузыря. Лечение было направлено только на ликвидацию мочевой инфекции. Нотифицированный же ПМР, по данным клиницистов того времени, не влияет на функцию почки.
Последующие исследования, относящиеся к XX в., объективно показали, что даже неиифици- рованный ПМР в 40-60% наблюдений приводит к сморщиванию почки (Smellie J., Edwards, 1957; Пугачев Л.Г., Гусев Б.С., 1986, идр). Аналогичные данные были получены не только у детей, но и у взрослых пациентов с ПМР (Ogawa А., 1974; Анохин Г1.К., 1975; Бабминдра В.П., Брагина Т.А., 1982, идр.), т.е. ликвидация инфекции не исключает дальнейшего отрицательного влияния пузырно-мочеточникового рефлюкса на функцию почек в условиях так называемой «стерильной» мочи
Большой процент неудовлетворительных резучьтатов консервативной тактики стал основой обязательной оперативной коррекции ПМР К сожалению, на этом этапе нс учитывалась причина возникновения этого патологического состояния и степень потери функции почки. В практику стало внедряться большое число антирефлнженых операций. Параллельно оставались и сторонники консервативного направления Ими было доказано, что консервативное лечение дает положительный результат у 47-50% больных; ликвидируется ПМР, а через 6-18 месяцевимочеваяинфекцияfWoodar, 1981; Терещенко А В., 1981; идр.). При тщательном анализе этих работ положительный результат устанавливается в основном у пациентов с ПМР Т—III степени, т.е. консервативная терапия быта эффективной в случае отсутствия дилатации мочеточника и лоханочно-чашечной систс- 12*
мы или при ее незначительной выраженности. При IV-V степенях процент положительных результатов оказался очень низким. Среди пациентов с ПМР I-III степени преобладали девочки, у которых, как указывает большинство клиницистов, причиной возникновения ПМР является длительная хроническая инфекция нижних мочевых путей (Терещенко А.В., 1981; Пугачев А,Г., Ешмухаметов С.И., 1983, и др.). По-видимому, этим можно объяснить и относительно высокий процент положительных результатов лечения ПМР консервативным методом. Следовательно, в выборе метода лечения значительную роль играет причина ПМР.
В связи с этим при выборе вида лечения важную роль играют цистоскопические исследования. Порок развития устья мочеточника, короткие суомукозный и интрамуральный отделы, а также аномальная локализация устья свидетельствуют в пользу порока развития этих отделов мочеточника. При отсутствии показателей критической оценке подлежит строение слизистой оболочки мочевого пузыря. Длительный, хронический процесс в стенке мочевого пузыря может свидетельствовать в пользу воспалительного генеза ПМР, для которого характерно изменение конфигурации нормально расположенного устья, его слабое сокращение или полное отсутствие такого сокращения.
В работах А.Г. Пугачева, Б.С. Гусева, С.И. Алферова (1984, 1986, 1989, 2000) доказано, что при пороке развития устья мочеточника и его интрамурального отдела, а также пороке инфравезикальиой области, явившемся причиной внутриутробного развития пузырно- мочеточникового рефлюкса, у этих пациентов констатируется значительная потеря функции почки. При воспалительном генезе ПМР эти потери значительно меньше, поэтому при определении выбора вида лечения важную, если не решающую роль играют результаты радиоизотопного исследования функции почки.
Итак, на сегодняшний день лечение ПМР зависит в первую очередь от сведения: каков генез ПМР, степени и нарушения функции почки и длительность заболевания, При пороках развития дистального отдела мочеточника и его устья, а также инфравезикальиой области (анамнез, уретроцистоскопия, экскреторная урограсЬия, радионуклидное исследование функции почки) в большинстве случаев целесообразна одна из антирефлюксных операций. При утрате менее 30% функции почки в качестве первого этапа возможна эндоскопическая коррекция (см. соответствующий раздел), а при отрицательном результате данного вида лечения — оперативное вмешательство
При диагностировании хронического воспалительного процесса в мочевом пузыре, явившегося причиной развития ПМР, и отсутствии пороков развития устья мочеточника и инфравезикальной области в случае регистрации потери функции почки до 30% показана консервативная тактика. Ее неэффективность может стать показанием к эндоскопическому или оперативному вмешательству. При потере более 30% функции почки выполняют только антиреф- люксную операцию.
Для выбора вида лечения ПМР у детей его выраженность на мик* цион ной цистограмме не играет решающей роли. Необходимо у читывать, что ПМР IV-V степеней чаще всего характерен для рефлюкса врожденного характера.
При диагностических исследованиях необходимо учитывать возможность сочетания ПМР с обструкцией пузырно-мочеточникового и лоханочно-мочеточникового сегментов, удвоенной почкой, нефро- птозом и дистопией почки, с подковообразной почкой, неврогенным мочевым пузырем (рис. 15.22) (см соответствующие разделы).

Рис. 15.13. Цистоскопия: а, б — нормальное устье (разные формы); в — реф- люксирующее устье
Последний рассчитывают по формуле Тишера:
146 + (6Д X на возраст ребенка)
Сканирование почек выполняется в течение всего периода инстилляции кислорода, в том числе и в момент появления первого позыва. Абсолютным признаком ПМР служит появление большего или меньшего количества кислорода (в зависимости от степени рефлюкса) в чашечно-лоханочной системе пораженной почки, дающего четкую акустическую тень. На рефлюкс указывает дилатация чашечно-лоханочной системы.
При установлении ПМР с помошыо газовой цистографии последующие исследования направлены не на подтверждение диагноза, а на выработку патогенетически обоснованной лечебной тактики.
К дополнительным исследованиям в первую очередь относятся радионуклидные, позволяющие ие только подтвердить диагноз, но и определить степень потери функции почки на стороне рефлюкса и функцию контрлатеральной почки. С помощью специальных математических методов определения константы скорости прохождения меченых соединений (в первою очередь гиппурана) через сосуд истое русло почки, а также интенсивности клубочковой фильтрации и канальцевой секреции определяется степени потери функции почки (рис. 15.14 а-г).
Экскреторная урография позволяет определить функцию клубочкового аппарата почки. При выделении контрастного вещества в чашечно-лоханочную систему позже 5-10 мин после его внутривенного введения можно думать об удов летворительной функции этого аппарата почки, позже 12—30 мин — об умеренно сниженной и через 30-120 мин — о значительно сниженной функции.
Косвенными симптомами ПМР являются расширение дистального отдела мочеточника, заполнение контрастным веществом мочеточника на всем протяжении в сочетании с его расширением и дилатацией лоханки и чашечек, удвоение почки и верхних мочевых путей.
При установлении диагноза ПМР на газовой цистограмме л*ик- ционную цистоуретрографию делают только для определения лечебной тактики, выбора оперативной коррекции рефлюкса и диагностики сопутствующих пороков развития: уретероцеле, инфраве- зикалыюй обструкции, клапанов уретры (рис. 15.15-15.17 ).
Техника выполнения цистограммы
Необходимо учитывать следующие факторы:
а) четкое определение количества вводимого контрастного вещества с учетом объема мочевого пузыря для ребенка данного возраста;
б) контрастное вещество должно быть подогретым до температуры тела;
в) контрастное вещество должно вводиться в мочевой пузырь медленно, желательно капельным путем, что позволяет исключить быстрое повышение внутрипузырного давления.
По катетеру вводится необходимое количество 1.5-2% раствора рентгеновского контрастного вещества (расчет по формуле Тишера— см. «Газовая цветография») до возникновения позыва на мочеиспускание. Катетер удаляют и делают рентгеновский снимок брюшной полости и малого таза. Второй снимок выполняют на пике мочеиспускания (рис. 15.18). Желательно выполнять микционную

Рис. 15.14. а — реносцинтш рамма. ПМР (указано стрелкой); 6 — иефрос- циптиграмма, ПМР справа; в — нсфросцинтиграмма, ПМР справа, уменьшение почки; г — нефросцинтиграмма, ПМР слева, резкое снижение накопительной функции почки
цистоуретрограмму под контролем электронно-оптического преобразователя.
При подозрении на инфравсзикальпую обструкцию необходимо выполнение урофлоуметрин и по показаниям цистометрии и определение профиля уретрального давления (см. гл. «Уродинампческие исследования») (рис. 15.19-15.21).

Рис. 15.15, Цистоуретрограмма. ПМР Рис. 15.16. Цистоуретрограмма. ПМР слева у ребенка 4 лет справа у ребенка 6 лет

При установлении ПМР на газовой цистограмме всем детям показана уретроцистоскопия с целью уточнения генеза ПМР, локализации и функции устья мочеточника, состояния слизистой оболочки мочевого пузыря, других пороков развития мочевого пузыря и уретры. При эндоскопическом исследовании измеряют длину интрамурального отдела мочеточника: катетер № 3-4 с сантиметровой маркировкой вводят через устье в мочеточник; при его выведении обращают внимание на задержку катетером в области складки пузырной мышцы. Последняя проксимальная часть интрамурального отдела. Длину определяют по сантиметровой маркировке между этим местом и устьем уретры.
Таким образом, в плане обследования ребенка с подозрением на ПМР на первом месте стоит газовая цистография. При подтверждении диагноза или его неясности целесообразно выполнить радиоизотопное исследование для определения степени потери функции почки. И только ?ipu убежденности в наличии рефлюкса продолжается дальнейшее обследование ребенка с позиции определения генеза возникновения ПМР и выбора его консервативного или оперативного лечения.

Рис, 15.18. Цистограмма ребенка 10 лет. Г1МР рефлюкс справа, нерезко выраженная форма
12 Детская урология


Рис. 15.21. Микдионная цистоуретро- грамма. Стеноз шейки мочевого пузыря и меатальный стеноз уретры воспалительного характера у девочки лет. Правосторонний ПМР
 Лечение. Дискуссии о лечении ПМР не стихают. В конце XVIII в. рассчитывали на матурацию интрамурального отдела мочеточника в процессе роста и развития всего организма и мочевого пузыря. Лечение было направлено только на ликвидацию мочевой инфекции. Нотифицированный же ПМР, по данным клиницистов того времени, не влияет на функцию почки.
Лечение. Дискуссии о лечении ПМР не стихают. В конце XVIII в. рассчитывали на матурацию интрамурального отдела мочеточника в процессе роста и развития всего организма и мочевого пузыря. Лечение было направлено только на ликвидацию мочевой инфекции. Нотифицированный же ПМР, по данным клиницистов того времени, не влияет на функцию почки.
Последующие исследования, относящиеся к XX в., объективно показали, что даже неиифици- рованный ПМР в 40-60% наблюдений приводит к сморщиванию почки (Smellie J., Edwards, 1957; Пугачев Л.Г., Гусев Б.С., 1986, идр). Аналогичные данные были получены не только у детей, но и у взрослых пациентов с ПМР (Ogawa А., 1974; Анохин Г1.К., 1975; Бабминдра В.П., Брагина Т.А., 1982, идр.), т.е. ликвидация инфекции не исключает дальнейшего отрицательного влияния пузырно-мочеточникового рефлюкса на функцию почек в условиях так называемой «стерильной» мочи
Большой процент неудовлетворительных резучьтатов консервативной тактики стал основой обязательной оперативной коррекции ПМР К сожалению, на этом этапе нс учитывалась причина возникновения этого патологического состояния и степень потери функции почки. В практику стало внедряться большое число антирефлнженых операций. Параллельно оставались и сторонники консервативного направления Ими было доказано, что консервативное лечение дает положительный результат у 47-50% больных; ликвидируется ПМР, а через 6-18 месяцевимочеваяинфекцияfWoodar, 1981; Терещенко А В., 1981; идр.). При тщательном анализе этих работ положительный результат устанавливается в основном у пациентов с ПМР Т—III степени, т.е. консервативная терапия быта эффективной в случае отсутствия дилатации мочеточника и лоханочно-чашечной систс- 12*
мы или при ее незначительной выраженности. При IV-V степенях процент положительных результатов оказался очень низким. Среди пациентов с ПМР I-III степени преобладали девочки, у которых, как указывает большинство клиницистов, причиной возникновения ПМР является длительная хроническая инфекция нижних мочевых путей (Терещенко А.В., 1981; Пугачев А,Г., Ешмухаметов С.И., 1983, и др.). По-видимому, этим можно объяснить и относительно высокий процент положительных результатов лечения ПМР консервативным методом. Следовательно, в выборе метода лечения значительную роль играет причина ПМР.
В связи с этим при выборе вида лечения важную роль играют цистоскопические исследования. Порок развития устья мочеточника, короткие суомукозный и интрамуральный отделы, а также аномальная локализация устья свидетельствуют в пользу порока развития этих отделов мочеточника. При отсутствии показателей критической оценке подлежит строение слизистой оболочки мочевого пузыря. Длительный, хронический процесс в стенке мочевого пузыря может свидетельствовать в пользу воспалительного генеза ПМР, для которого характерно изменение конфигурации нормально расположенного устья, его слабое сокращение или полное отсутствие такого сокращения.
В работах А.Г. Пугачева, Б.С. Гусева, С.И. Алферова (1984, 1986, 1989, 2000) доказано, что при пороке развития устья мочеточника и его интрамурального отдела, а также пороке инфравезикальиой области, явившемся причиной внутриутробного развития пузырно- мочеточникового рефлюкса, у этих пациентов констатируется значительная потеря функции почки. При воспалительном генезе ПМР эти потери значительно меньше, поэтому при определении выбора вида лечения важную, если не решающую роль играют результаты радиоизотопного исследования функции почки.
Итак, на сегодняшний день лечение ПМР зависит в первую очередь от сведения: каков генез ПМР, степени и нарушения функции почки и длительность заболевания, При пороках развития дистального отдела мочеточника и его устья, а также инфравезикальиой области (анамнез, уретроцистоскопия, экскреторная урограсЬия, радионуклидное исследование функции почки) в большинстве случаев целесообразна одна из антирефлюксных операций. При утрате менее 30% функции почки в качестве первого этапа возможна эндоскопическая коррекция (см. соответствующий раздел), а при отрицательном результате данного вида лечения — оперативное вмешательство
При диагностировании хронического воспалительного процесса в мочевом пузыре, явившегося причиной развития ПМР, и отсутствии пороков развития устья мочеточника и инфравезикальной области в случае регистрации потери функции почки до 30% показана консервативная тактика. Ее неэффективность может стать показанием к эндоскопическому или оперативному вмешательству. При потере более 30% функции почки выполняют только антиреф- люксную операцию.
Для выбора вида лечения ПМР у детей его выраженность на мик* цион ной цистограмме не играет решающей роли. Необходимо у читывать, что ПМР IV-V степеней чаще всего характерен для рефлюкса врожденного характера.
При диагностических исследованиях необходимо учитывать возможность сочетания ПМР с обструкцией пузырно-мочеточникового и лоханочно-мочеточникового сегментов, удвоенной почкой, нефро- птозом и дистопией почки, с подковообразной почкой, неврогенным мочевым пузырем (рис. 15.22) (см соответствующие разделы).
Источник: Пугачев А.Г, «Детская урология: Руководство доя врачей» 2009
А так же в разделе « Методика газовой цистографии »
- ПОРОКИ РАЗВИТИЯ ПОЧЕК
- ПОРОКИ РАЗВИТИЯ ЛОХАНКИ И МОЧЕТОЧНИКА
- ГИДРОНЕФРОЗ (ГИДРОНЕФРОТИЧЕСКАЯ ТРАНСФОРМАЦИЯ)
- МЕГАУРЕТЕР
- УРЕТЕРОЦЕЛЕ
- ПУЗЫРНО ОЧЕТОЧНИКОВЫЙ РЕФЛЮКС
- Консервативное лечение
- Эндоскопическое лечение ПМР
- Техника введения коллагеновых веществ
- РЕКОНСТРУКТИВНЫЕ ПОВТОРНЫЕ ОПЕРАЦИИ НА МОЧЕТОЧНИКЕ
- СИНДРОМ ПРУНЕ-БЕЛЛИ (PRUNF-BELLY)
- ПОРОКИ РАЗВИТИЯ МОЧЕВОГО ПУЗЫРЯ
- Гипертрофия межмочеточниковой связки
- Незаращение урахуса (мочевой проток)
- ПОРОКИ РАЗВИТИЯ МОЧЕИСПУСКАТЕЛЬНОГО КАНАЛА
- Врожденное сужение мочеиспускательного канала
- Врожденный дивертикул мочеиспускательного канала
- Удвоение мочеиспускательного канала
- КИШЕЧНО-МОЧЕВЫЕ СВИЩИ