УРЕТЕРОЦЕЛЕ
Среди пороков развития терминального отдела мочеточника, вызывающих мегауретер, определенное место занимает уретероцеле (рис. 14.22, см, на вклейке).
Под уретероцеле понимают кистоподобное расширение интрамурального отдела мочеточника с вытягиванием этого участка в просвет мочевого пузыря.
Этиология Утверждается, что данный порок развития возникает вследствие персистирования мембраны Chwolle— эпителиальной пластинки — между каудальным концом Вольфова протока и уро- генитальным синусом или клоакой. В случае нарушения процесса спонтанного рассасывания этой мембраны происходят дилатация терминального отдела мочеточника и стеноз его устья (Tanaghg Е„ 1976; Rctik А., 1979; Coplcn D., 1995; Shydcr Н., 1998; Sholeiz А., 2001, и др.).
Патогенез. Вследствие развития этого порока постепенно происходит смещение слизистог оболочки отдела мочеточника в полость мочевого пузыря с образованием мешка различных размеров округлой или грушевидной формы. Наружной стенкой этого мешка является слизистая оболочка мочевого пузыря, а внутренней — слизистая оболочка мочеточника. На вершине мешка находится суженное устье мочеточника. Нередко обнаруживается выпадение стенки уретероцеле. Это сложный порок развития, в его состав входят структурные изменения стенки интрамурального и юкставезикального отделов мочеточника, Стенка самой «кисты» состоит из грубой склерозированной соединительной ткани с единичными включениями хаотично расположенных, чаше гипоплазироваиных мышечных элементов. Степень выраженности этих морфологических изменений бывает различной.
Распространенноеть. Частота уретероцеле у детей составляет 1:500 новорожденных (Uson A. et а)., 1961; Shokeir А., 2002; и др.}. У девочек уретероцеле диагностируется в 3 раза чаще, чем у мальчиков. У 15% детей выявляется двустороннее уретероцеле.
Классификация. Различают два вида уретероцеле: гетеротони- ческос, развивающееся при удвоении мочеточника, и ортотоничес- кое — при одном мочеточнике (рис. 14.23).
В детской урологии выделяют простое и эктопическое уретероцеле. Первое соответствует нормально расположенному устью мочеточника; второе возникает при эктопии устья. У детей раннего возраста в 80-90% наблюдений диагностируется эктопическое уретероцеле, чаще нижнего устья при удвоении мочеточника (Терещенко А.В., 1977; Румянцева Г.И.. 1977; MamlellJ. ctal., 1980).
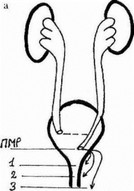

Рис. 14.23. Варианты анутрипузырного эктопического урстероцеле: а - простое (ортотоническор) урстероцеле1 1 — гнлечнос.финктсрная эктопии; 2 — эктопия в заднюю уретру (девочка) или в простату (мальчик); 3 - внепузырпая эктопия; б — эктопическое уретероцелс добавочного мочеточника: 1 - гилечно-сфинктерная эктопия; 2 — эктопия в заднюю уретру (девочка) или в простату (мальчик); 3 — внепузырная эктопия
Описаны случаи так называемого вворачивающегося урстероцеле (Broux J., Kaplan D., 1976; Koyanagi C. et al., 1980). При данном феномене повышение давления в мочевом пузыре может способствовать инвагинации урстероцеле в резко расширенный интрамуральный отдел мочеточника, что при эндоскопии и циетографии имитирует дивертикул мочевого пузыря.
Некоторые клиницисты исходя из морфоструктуры выделяют стенотический, сфинктерный и смешанный (сфинктерно-стеноти- ческий) порок развития (Stephens Fetal 1, 1963).
Вследствие нарушения пассажа мочи происходит постепенная дилатация мочеточника на всем его протяжении и чашечно-лоханочной системы с последующей гидроурстеронефротической трансформацией. Неизменным осложнением этого патологического состояния являются пиелонефрит, уретрит и цистит.
Клиническая картина. Клиническая симптоматика зависит от размера и локализации уретероцеле. Ранние клинические симптомы проявляются при больших уретероцеле. Прежде всего это затрудненное мочеиспускание, возникающее вследствие частичного закрытия шейки пузыря. У девочек нередко обнаруживают выпадение уретероцеле за пределы мочеиспускательного канала, иногда ущемление его в половой щели.
Дети старшего возраста жалуются на тупые ноющие боли в поясничной областина стороне поражения. У маленьких детей боли носят нелокализованный характер, часто отмечается дизурия. Иногда удается пальпировать увеличенную гидронефротическую почку.
При малых и средних размерах уретероцеле типичных клинических симптомов отметить не удается. Ведущим из них обычно является дизурия.
Диагностика. Основное место в диагностике отводят УЗИ, рентгенов рологическому и эндоскопическому исследованиям.
При УЗИ обнаруживается образование округлой или грушевидной формы на задней стенке мочевого пузырч. Однако при этом исследовании возможна ошибочная трактовка полученной информации: при больших размерах уретероцеле на фоне опорожненного мочевого пузыря создается впечатление о переполненном пузыре В то же время при переполненном мочевом пузыре не удается визуализировать спавшееся уретероцеле. Констатируется лишь расширенный дистальный отдел мочеточника, являющийся причиной ошибочного диагноза (Chokeir A. et al., 2002).
Рентгенологическим признаком порока развития терминального отдела мочеточника является обнаружение дефекта наполнения в мочевом пузыре на нисходящих цистограммах (рис. 14.24). В зависимости от локализации уротероцеле дефект может располагаться в центральной части пузыря, базальном отделе, шейке или проксимальной части мочеиспускательного канала. При двустороннем уретероцеле выявляются два овальных дефекта наполнения, расположенных в боковых отделах мочевого пузыря и сливающихся в центре пузыря.
Микционная цистоуретерограмма позволяет диагностировать пузырно-мочеточниковый рефлюкс в смежный или контралатеральный .мочеточник у 1/3-У3 детей с уретероцеле (Долецкий С.Я. идр., 1978; Hendren W. et al., 1979). Чаще определяется рефлюкс в смежный мочеточник при удвоении верхних мочевых путей, значительно реже обнаруживают рефлюксирующее уретероцеле.
Эндоскопическое исследование является завершающим этапом исследования. Цистоскопия позволяет определить локализацию и размеры уретероцеле и сто топографоанатомическое отношение к смежному и контралатеральному устьям мочеточника. При эндоскопическом исследовании не всегда с полной уверенностью можно высказаться в пользу уретероцеле. Это бывает при неопределенных его границах, больших уретероцеле, похожих на дивертикул мочевого пузыря, и при отсутствии визуализации устья уретероцеле.
Лечение. До 70-х годов прошлого столетия рекомендовали паллиативные виды лечения уретероцеле (многократное бужирование устья). Другие клиницисты вообще отказывались ст любой оперативной коррекции, если расстройства уродинамики верхних мочевых путей не прогрессировали. До настоящего времени этой тактики придерживается и ряд зарубежных урологов, Так, J. Mandell et al, (1У80) считают, что простое уретероцеле часто не требует оперативной коррекции.
В последние 20 лет наметилась более активная хирургическая тактика при уретероцеле. Вид оперативного вмешательства определяют с учетом размера и локализации уретероцеле, а также степени нарушения функции сегмента почки при ее удвоении, т.е. необходим

Рис. 14.24. Нисходящая цистограмма. Двустороннее уретероцеле, двусторонний пузырно-мочеточниковый рефлюкс у ребенка 2 лет
индивидуальный подход к выбору оперативного вмешательства. При значител ьной обструкции мочевых путей рекомендуют иссечение уре- тероцелем реимплантацию мочеточника. Такойтактики придерживаются многие отечественные урологи. Так. М Д. Джавад-Заде и соавт. (2005) с успехом прибегают к внутрипузырному выделению уретеро- целе вместе с дистальным отделом мочеточника на протяжении 4-6 см с последующей реимплантацией последнего в поперечном направлении в районе треугольника Льето. Разработаны модификации оперативных вмешательств (Мурванидзе Д.Д., 1983; Деревянко Т.И., 1998; Чумаков 11.11., 2005, идр) С этой тактикой можно согласиться, если речь идет об уретероцеле неудвоенного мочеточника. При гетеротопическом уретероцеле большинство авторов при полном нарушении функций этого сегмента рекомендуют прибегать к геми- нефроуретерэктомии с инцизией уретероцеле, а при сохранении функции — к пиелоуретероанаетомозу (рис. 14.25) или уретероуре- тероанастомозу (Пугачев А.Г., 1970; Долецкий С.Я., 1978; Husmann D. ct al., 1999; Monfort G. et al, 1992).
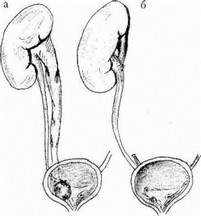
Рис. 14.25. a — уретероцеле, мегауретер; б — уретерэктомия, пиелоуретеро- анйстомоэ
Некоторые клиницисты не иссекают уретероцеле, ограничиваясь гсмииефроуретерэктомией (Остропольская Е.А. идр., 1968; Кгпо- vand R., 1979; Refik А.В., 1979) и утверждая, что в этих случаях киста постепенно уменьшается и самостоятельно ликвидируется. По мнению С.Я. Долецкото (1978), при такой тактике положительная динамика отмечается лишь при небольших и средних по размерам уретероцетс добавочного мочеточника без обструкции и рефлюкса в смсжтшй и контралатеральный мочеточники.
Большинство урологов после инцизии ортотопического уретероцеле у детей считают обязательным выполнение антирефлюксной операции во избежание развития пузырно-мочеточникового рефлюкса (Пугачев А.Г., 1970; Snyder N. et al.t 1978).
К рассечению прибегают лишь при небольших уретероцеле. А.Л. Ческис (2002) выполняет электроперфорацию кисты по передненижней поверхности с обязательным наблюдением за пациентом в течение первых 6 месяцев. При отсутствии положительного результата производит резекцию уретероцеле и стенозированного дистального участка мочеточника с неоимплантацией по антирефлюксной методике. G, Monfort ct al. (1985) рекомендуют ограничиваться только ттункти рованием кисты или выполнять небольшой разрез. Отдельные авторы ограничиваются трансуретеральной электрорезекцией (Румянцева Г.Н., Латышев М.М., 1977).
В последнее десятилетие широкое применение в лечении уретероцеле нашли эндоскопические вмешательства — иссечение кисты (Урснков CJh, 1988; Мартов А.Г., 2002; Borer J. et al., 1999; идр.). С накоплением клинического опыта некоторые клиницисты отказались от такого вида лечения. Установлено, что в 30-47% наблюдений у этих детей после эндоскопического вмешательства диагностируется пузырно-мочеточниковый рефлюкс (Coplen D. et al, 1995; Husmann D. et al., 1995; Barthold J., 1998, идр.). В связи с этим рекомендуется проводить лечение уретероцеле в два этапа: на первом выполняют эндоскопическое иссечение кисты, а на втором (через 1,5-2 месяца) — реимплантация мочеточника по антирефлюксной методике (Snyder Н et al., 1998; Chertin В. et al., 2001; Sauvage P. ct ah, 2002; и др.).
По мнению М.В. Джавад-Заде (2005), эндоскопический метод вообще не следует использовать у детей с уретероцеле в связи с незрелостью анатомо-морфологических структур ттузьгрпо-мочсточнико- вогп сегмента. Остаются и сторонники эндоскопического лечения уретероцеле, чаще его ортототтичсской формы. С целью сохранения
ангирефлюксного механизма они ограничиваются частичной резекцией нижней половины кисты: поперечным разрезом ее удаляют, а оставшаяся верхняя половина играет роль антирефлюксного механизма. При заполненном мочевом пузыре она, как фартук, препятствует развитию пузырно-мочеточникового рефлюкса (Мартов А.Г. и др., 2002).
Литература
Чухриенко В.П., Люлько А.В., Романенко Н.Т. Атлас урогинекологи- ческих операций. — Киев, 1981.
Мурванидзе В.В. О технике операции уретероцеле. — Урология и нефрология. — 1983, 2. — С. 26-26.
/Iеревянко Т.И. Аномалии уретеро-везикального сегмента: Авто- реф. дис.... д-ра мед. наук. — Москва, 1998.
Джаamp;ад-Заде М.Д., Гусейнов Э.Я. Реконструктивно-пластические операции на мочевых путях у детей. — Урология, 1999 4.
Долецкнй С.Я. и др. Диагностика и лечение актопии устья добавочного мочеточника у детей. — Хирургия, 1971. — 5, 148-153.
Уренков С.Б. Клиника, диагностика и лечение уретероцеле.— Урология и нефиология 1985, 4 37-41.
De-Foor \V et al Ectopic ureterocele: clinical application of classifiation based on renal unit jeoparti J. Urol. 2003. Vol. 169. P. 1092-1094
Shokeir A., Nijman R. Ureterocele: an ongoiug challende in infancy and childhood. BJU International 2002. Vol, 90. P. 777-783.
Chertin B., Fridmanns et al. Endoscopic puncture of ureterocele as a minimally invasive and effective long-term poredure in children. Eur. Urol. 2001 Vol. 39. P. 332-336.
Под уретероцеле понимают кистоподобное расширение интрамурального отдела мочеточника с вытягиванием этого участка в просвет мочевого пузыря.
Этиология Утверждается, что данный порок развития возникает вследствие персистирования мембраны Chwolle— эпителиальной пластинки — между каудальным концом Вольфова протока и уро- генитальным синусом или клоакой. В случае нарушения процесса спонтанного рассасывания этой мембраны происходят дилатация терминального отдела мочеточника и стеноз его устья (Tanaghg Е„ 1976; Rctik А., 1979; Coplcn D., 1995; Shydcr Н., 1998; Sholeiz А., 2001, и др.).
Патогенез. Вследствие развития этого порока постепенно происходит смещение слизистог оболочки отдела мочеточника в полость мочевого пузыря с образованием мешка различных размеров округлой или грушевидной формы. Наружной стенкой этого мешка является слизистая оболочка мочевого пузыря, а внутренней — слизистая оболочка мочеточника. На вершине мешка находится суженное устье мочеточника. Нередко обнаруживается выпадение стенки уретероцеле. Это сложный порок развития, в его состав входят структурные изменения стенки интрамурального и юкставезикального отделов мочеточника, Стенка самой «кисты» состоит из грубой склерозированной соединительной ткани с единичными включениями хаотично расположенных, чаше гипоплазироваиных мышечных элементов. Степень выраженности этих морфологических изменений бывает различной.
Распространенноеть. Частота уретероцеле у детей составляет 1:500 новорожденных (Uson A. et а)., 1961; Shokeir А., 2002; и др.}. У девочек уретероцеле диагностируется в 3 раза чаще, чем у мальчиков. У 15% детей выявляется двустороннее уретероцеле.
Классификация. Различают два вида уретероцеле: гетеротони- ческос, развивающееся при удвоении мочеточника, и ортотоничес- кое — при одном мочеточнике (рис. 14.23).
В детской урологии выделяют простое и эктопическое уретероцеле. Первое соответствует нормально расположенному устью мочеточника; второе возникает при эктопии устья. У детей раннего возраста в 80-90% наблюдений диагностируется эктопическое уретероцеле, чаще нижнего устья при удвоении мочеточника (Терещенко А.В., 1977; Румянцева Г.И.. 1977; MamlellJ. ctal., 1980).


Рис. 14.23. Варианты анутрипузырного эктопического урстероцеле: а - простое (ортотоническор) урстероцеле1 1 — гнлечнос.финктсрная эктопии; 2 — эктопия в заднюю уретру (девочка) или в простату (мальчик); 3 - внепузырпая эктопия; б — эктопическое уретероцелс добавочного мочеточника: 1 - гилечно-сфинктерная эктопия; 2 — эктопия в заднюю уретру (девочка) или в простату (мальчик); 3 — внепузырная эктопия
Описаны случаи так называемого вворачивающегося урстероцеле (Broux J., Kaplan D., 1976; Koyanagi C. et al., 1980). При данном феномене повышение давления в мочевом пузыре может способствовать инвагинации урстероцеле в резко расширенный интрамуральный отдел мочеточника, что при эндоскопии и циетографии имитирует дивертикул мочевого пузыря.
Некоторые клиницисты исходя из морфоструктуры выделяют стенотический, сфинктерный и смешанный (сфинктерно-стеноти- ческий) порок развития (Stephens Fetal 1, 1963).
Вследствие нарушения пассажа мочи происходит постепенная дилатация мочеточника на всем его протяжении и чашечно-лоханочной системы с последующей гидроурстеронефротической трансформацией. Неизменным осложнением этого патологического состояния являются пиелонефрит, уретрит и цистит.
Клиническая картина. Клиническая симптоматика зависит от размера и локализации уретероцеле. Ранние клинические симптомы проявляются при больших уретероцеле. Прежде всего это затрудненное мочеиспускание, возникающее вследствие частичного закрытия шейки пузыря. У девочек нередко обнаруживают выпадение уретероцеле за пределы мочеиспускательного канала, иногда ущемление его в половой щели.
Дети старшего возраста жалуются на тупые ноющие боли в поясничной областина стороне поражения. У маленьких детей боли носят нелокализованный характер, часто отмечается дизурия. Иногда удается пальпировать увеличенную гидронефротическую почку.
При малых и средних размерах уретероцеле типичных клинических симптомов отметить не удается. Ведущим из них обычно является дизурия.
Диагностика. Основное место в диагностике отводят УЗИ, рентгенов рологическому и эндоскопическому исследованиям.
При УЗИ обнаруживается образование округлой или грушевидной формы на задней стенке мочевого пузырч. Однако при этом исследовании возможна ошибочная трактовка полученной информации: при больших размерах уретероцеле на фоне опорожненного мочевого пузыря создается впечатление о переполненном пузыре В то же время при переполненном мочевом пузыре не удается визуализировать спавшееся уретероцеле. Констатируется лишь расширенный дистальный отдел мочеточника, являющийся причиной ошибочного диагноза (Chokeir A. et al., 2002).
Рентгенологическим признаком порока развития терминального отдела мочеточника является обнаружение дефекта наполнения в мочевом пузыре на нисходящих цистограммах (рис. 14.24). В зависимости от локализации уротероцеле дефект может располагаться в центральной части пузыря, базальном отделе, шейке или проксимальной части мочеиспускательного канала. При двустороннем уретероцеле выявляются два овальных дефекта наполнения, расположенных в боковых отделах мочевого пузыря и сливающихся в центре пузыря.
Микционная цистоуретерограмма позволяет диагностировать пузырно-мочеточниковый рефлюкс в смежный или контралатеральный .мочеточник у 1/3-У3 детей с уретероцеле (Долецкий С.Я. идр., 1978; Hendren W. et al., 1979). Чаще определяется рефлюкс в смежный мочеточник при удвоении верхних мочевых путей, значительно реже обнаруживают рефлюксирующее уретероцеле.
Эндоскопическое исследование является завершающим этапом исследования. Цистоскопия позволяет определить локализацию и размеры уретероцеле и сто топографоанатомическое отношение к смежному и контралатеральному устьям мочеточника. При эндоскопическом исследовании не всегда с полной уверенностью можно высказаться в пользу уретероцеле. Это бывает при неопределенных его границах, больших уретероцеле, похожих на дивертикул мочевого пузыря, и при отсутствии визуализации устья уретероцеле.
Лечение. До 70-х годов прошлого столетия рекомендовали паллиативные виды лечения уретероцеле (многократное бужирование устья). Другие клиницисты вообще отказывались ст любой оперативной коррекции, если расстройства уродинамики верхних мочевых путей не прогрессировали. До настоящего времени этой тактики придерживается и ряд зарубежных урологов, Так, J. Mandell et al, (1У80) считают, что простое уретероцеле часто не требует оперативной коррекции.
В последние 20 лет наметилась более активная хирургическая тактика при уретероцеле. Вид оперативного вмешательства определяют с учетом размера и локализации уретероцеле, а также степени нарушения функции сегмента почки при ее удвоении, т.е. необходим

Рис. 14.24. Нисходящая цистограмма. Двустороннее уретероцеле, двусторонний пузырно-мочеточниковый рефлюкс у ребенка 2 лет
индивидуальный подход к выбору оперативного вмешательства. При значител ьной обструкции мочевых путей рекомендуют иссечение уре- тероцелем реимплантацию мочеточника. Такойтактики придерживаются многие отечественные урологи. Так. М Д. Джавад-Заде и соавт. (2005) с успехом прибегают к внутрипузырному выделению уретеро- целе вместе с дистальным отделом мочеточника на протяжении 4-6 см с последующей реимплантацией последнего в поперечном направлении в районе треугольника Льето. Разработаны модификации оперативных вмешательств (Мурванидзе Д.Д., 1983; Деревянко Т.И., 1998; Чумаков 11.11., 2005, идр) С этой тактикой можно согласиться, если речь идет об уретероцеле неудвоенного мочеточника. При гетеротопическом уретероцеле большинство авторов при полном нарушении функций этого сегмента рекомендуют прибегать к геми- нефроуретерэктомии с инцизией уретероцеле, а при сохранении функции — к пиелоуретероанаетомозу (рис. 14.25) или уретероуре- тероанастомозу (Пугачев А.Г., 1970; Долецкий С.Я., 1978; Husmann D. ct al., 1999; Monfort G. et al, 1992).

Рис. 14.25. a — уретероцеле, мегауретер; б — уретерэктомия, пиелоуретеро- анйстомоэ
Некоторые клиницисты не иссекают уретероцеле, ограничиваясь гсмииефроуретерэктомией (Остропольская Е.А. идр., 1968; Кгпо- vand R., 1979; Refik А.В., 1979) и утверждая, что в этих случаях киста постепенно уменьшается и самостоятельно ликвидируется. По мнению С.Я. Долецкото (1978), при такой тактике положительная динамика отмечается лишь при небольших и средних по размерам уретероцетс добавочного мочеточника без обструкции и рефлюкса в смсжтшй и контралатеральный мочеточники.
Большинство урологов после инцизии ортотопического уретероцеле у детей считают обязательным выполнение антирефлюксной операции во избежание развития пузырно-мочеточникового рефлюкса (Пугачев А.Г., 1970; Snyder N. et al.t 1978).
К рассечению прибегают лишь при небольших уретероцеле. А.Л. Ческис (2002) выполняет электроперфорацию кисты по передненижней поверхности с обязательным наблюдением за пациентом в течение первых 6 месяцев. При отсутствии положительного результата производит резекцию уретероцеле и стенозированного дистального участка мочеточника с неоимплантацией по антирефлюксной методике. G, Monfort ct al. (1985) рекомендуют ограничиваться только ттункти рованием кисты или выполнять небольшой разрез. Отдельные авторы ограничиваются трансуретеральной электрорезекцией (Румянцева Г.Н., Латышев М.М., 1977).
В последнее десятилетие широкое применение в лечении уретероцеле нашли эндоскопические вмешательства — иссечение кисты (Урснков CJh, 1988; Мартов А.Г., 2002; Borer J. et al., 1999; идр.). С накоплением клинического опыта некоторые клиницисты отказались от такого вида лечения. Установлено, что в 30-47% наблюдений у этих детей после эндоскопического вмешательства диагностируется пузырно-мочеточниковый рефлюкс (Coplen D. et al, 1995; Husmann D. et al., 1995; Barthold J., 1998, идр.). В связи с этим рекомендуется проводить лечение уретероцеле в два этапа: на первом выполняют эндоскопическое иссечение кисты, а на втором (через 1,5-2 месяца) — реимплантация мочеточника по антирефлюксной методике (Snyder Н et al., 1998; Chertin В. et al., 2001; Sauvage P. ct ah, 2002; и др.).
По мнению М.В. Джавад-Заде (2005), эндоскопический метод вообще не следует использовать у детей с уретероцеле в связи с незрелостью анатомо-морфологических структур ттузьгрпо-мочсточнико- вогп сегмента. Остаются и сторонники эндоскопического лечения уретероцеле, чаще его ортототтичсской формы. С целью сохранения
ангирефлюксного механизма они ограничиваются частичной резекцией нижней половины кисты: поперечным разрезом ее удаляют, а оставшаяся верхняя половина играет роль антирефлюксного механизма. При заполненном мочевом пузыре она, как фартук, препятствует развитию пузырно-мочеточникового рефлюкса (Мартов А.Г. и др., 2002).
Литература
Чухриенко В.П., Люлько А.В., Романенко Н.Т. Атлас урогинекологи- ческих операций. — Киев, 1981.
Мурванидзе В.В. О технике операции уретероцеле. — Урология и нефрология. — 1983, 2. — С. 26-26.
/Iеревянко Т.И. Аномалии уретеро-везикального сегмента: Авто- реф. дис.... д-ра мед. наук. — Москва, 1998.
Джаamp;ад-Заде М.Д., Гусейнов Э.Я. Реконструктивно-пластические операции на мочевых путях у детей. — Урология, 1999 4.
Долецкнй С.Я. и др. Диагностика и лечение актопии устья добавочного мочеточника у детей. — Хирургия, 1971. — 5, 148-153.
Уренков С.Б. Клиника, диагностика и лечение уретероцеле.— Урология и нефиология 1985, 4 37-41.
De-Foor \V et al Ectopic ureterocele: clinical application of classifiation based on renal unit jeoparti J. Urol. 2003. Vol. 169. P. 1092-1094
Shokeir A., Nijman R. Ureterocele: an ongoiug challende in infancy and childhood. BJU International 2002. Vol, 90. P. 777-783.
Chertin B., Fridmanns et al. Endoscopic puncture of ureterocele as a minimally invasive and effective long-term poredure in children. Eur. Urol. 2001 Vol. 39. P. 332-336.
Источник: Пугачев А.Г, «Детская урология: Руководство доя врачей» 2009
А так же в разделе « УРЕТЕРОЦЕЛЕ »
- ПОРОКИ РАЗВИТИЯ ПОЧЕК
- ПОРОКИ РАЗВИТИЯ ЛОХАНКИ И МОЧЕТОЧНИКА
- ГИДРОНЕФРОЗ (ГИДРОНЕФРОТИЧЕСКАЯ ТРАНСФОРМАЦИЯ)
- МЕГАУРЕТЕР
- ПУЗЫРНО ОЧЕТОЧНИКОВЫЙ РЕФЛЮКС
- Методика газовой цистографии
- Консервативное лечение
- Эндоскопическое лечение ПМР
- Техника введения коллагеновых веществ
- РЕКОНСТРУКТИВНЫЕ ПОВТОРНЫЕ ОПЕРАЦИИ НА МОЧЕТОЧНИКЕ
- СИНДРОМ ПРУНЕ-БЕЛЛИ (PRUNF-BELLY)
- ПОРОКИ РАЗВИТИЯ МОЧЕВОГО ПУЗЫРЯ
- Гипертрофия межмочеточниковой связки
- Незаращение урахуса (мочевой проток)
- ПОРОКИ РАЗВИТИЯ МОЧЕИСПУСКАТЕЛЬНОГО КАНАЛА
- Врожденное сужение мочеиспускательного канала
- Врожденный дивертикул мочеиспускательного канала
- Удвоение мочеиспускательного канала
- КИШЕЧНО-МОЧЕВЫЕ СВИЩИ