Значение осмометрии для ранней диагностики ОПН. Основная задача врача-реанимато- лога при ведении тяжелобольных — предупреждение развития такого грозного осложнения, как ОПН. Предупреждение развития ОПН основывается на ранней диагностике этого состо-. яния. Классические индикаторы ОПН — креатинин и мочевина — повышаются в крови только тогда, когда в патологический процесс вовлечены более 50 % нефронов (на 3—4-й день олигурии), поэтому они в ранней диагностике ОПН роли не играют. Тщательное изме-
рение диуреза позволяет своевременно диагностировать ОПН более чем у 90 % больных, однако следует помнить, что олигурия нередко выявляется лишь через 24—48 ч после развития ОПН. С учетом патогенеза ОПН, в основе которого лежит преимущественное поражение канальцевого аппарата, для ранней диагностики ОПН чрезвычайно важно изучение осмотического концентрирования мочи канальцевым эпителием. В этой связи высокой прогностической ценностью обладает метод определения осмолярности мочи и клиренса свободной воды (КСВ) в максимально ранние сроки у больных с угрозой развития ОПН [Лыткин М.И. и др., 1985]. Величина осмолярности мочи 350—400 мосм/л является критическим уровнем, предшествующим ОПН, особенно в сочетании с низким выделением мочевины. Снижение осмолярности мочи до указанных значений тесно коррелирует со смертностью больных от ОПН. КСВ является чувствительным показателем концентрационной функции почек. В норме он составляет от -1,2 до -3,0 мл/мин и увеличивается, т.е. сдвигается в положительную сторону, при развитии почечной недостаточности. По увеличению КСВ можно диагностировать ОПН на 24—72 ч раньше, чем по изменению классических почечных показателей — креатинина, мочевины [Щестопалов А.Е и др„ 1989]. КСВ рассчитывают следующим образом: измеряют осмолярность мочи (Осм) и плазмы (Опл), отношение между которыми называется индексом осмолярности, в норме он равен 2,0—3,5. Затем рассчитывают осмотический клиренс (Сосм) — объем плазмы (в миллилитрах), полностью очищенной от осмотически активных веществ за 1 мин, по формуле:
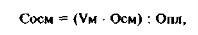
где Vm — скорость мочеотделения, мл/мин.
КСВ представляет собой разность между минутным объемом мочи и осмотическим клиренсом.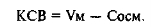
При назначении данного исследования необходимо указать объем мочи и время, за которое он получен, для расчета скорости мочеотделения. КСВ считается одним из надежных критериев ранней диагностики ОПН. Величины КСВ от -0,30 до -1,0 мл/мин указывают на сохранение осморегулирующей функции почек, увеличение этого показателя до уровня более -0,30 мл/мин свидетельствует о глубоких морфологических повреждениях с потерей гипертонич- ности мозгового вещества почек, определяющих способность концентрировать мочу. Осмолярность мочи и индекс осмолярности в начальный период преренальной (функциональной) ОПН не отличается от нормальных показателей. Прогрессивное увеличение осмолярности плазмы и низкая осмолярность мочи, а также соответственно значительное снижение индекса осмолярности являются одними из показателей поражения паренхимы почек (табл. 4.45).
Таблица 4,45. Лабораторные показатели при различных формах ОПН [Werb R., Linton A.L., 1979]
Значение осмометрии в оценке инфузионной терапии. Осмометрия играет важную роль в оценке адекватности инфузионной терапии. Для оценки корригирующей терапии наиболее целесообразно определять в те же временные интервалы осмолярность плазмы и мочи, осмотический клиренс и КСВ. Помимо указанных критериев оценки осмобаланса, не менее важное значение имеют определение и сопоставление количества осмотически активных веществ (ОАВ) в составе инфузионной терапии и экскретируемого организмом [Лыткин М.И. и др., 1985]. Суточную осмотическую экскрецию (СОЭ) рассчитывают по формуле:
СОЭ, мосм/сут = Д, л/сут • Осм мочи, где Д — суточный диурез, л.
Здоровый человек с массой тела 70 кг при питании, соответствующим 2000 ккал/сут, экскретирует 800 моем ОАВ. В гиперкатаболической ситуации суточная экскреция ОАВ может достигать 1000 моем и более. Для больных, оперированных на брюшной полости, суточная экскреция ОАВ при указанных стандартных условиях снижается до 700 моем. Сопоставление величины экскреции и введения в составе инфузионной терапии ОАВ в расчете на I кг массы тела при известной величине такого соотношения, характерного для данной группы больных и вида оперативного вмешательства, позволяет проводить более адекватную инфузионную терапию, не оказывающую отрицательного воздействия на процессы восстановления осмотического баланса, а также функций органов и систем организма в процессе хирургического лечения. Для правильного проведения инфузионной терапии необходимо знать осмолярность растворов и плазмозаменителей для парентерального питания, так как осмолярность ряда из них значительно отличается от осмолярности плазмы больного (табл. 4.46).
Таблица 4.46, Средняя осмолярность раствороа для парентерального питания
Клиническое значение определения осмолярности спинномозговой жидкости. Существует тесная взаимосвязь между осмотическими показателями крови и СМЖ: соотношение осмолярности СМЖ/плазма крови в норме приблизительно равно 1, Величина ликворного давления находится в обратной связи с осмолярностью крови и СМЖ. На этом основано использование для лечения острой внутричерепной гипертензии осмотических диуретиков (мочевина, маннитол и др.). Величина ликворного давления во многом зависит от концентрации натрия в крови и СМЖ и находится в обратной связи с осмолярностью СМЖ. Повышая осмолярность крови введением гипертонических растворов, мы увеличиваем осмолярность СМЖ. Это включает механизмы осморегуляции, устраняющие градиент СМЖ/кровь, прежде всего за счет повышения концентрации основного иона осморегуляции — натрия в СМЖ.
Вслед за натрием, так как это наиболее гидрофильный ион, увеличивается содержание воды в СМЖ. В связи с этим при проведении инфузионной терапии, корригирующей нарушения осмотического состояния крови, и особенно при дегидратацинной терапии у нейрохирургических больных следует учитывать вероятную направленность осмотических показателей в СМЖ. Это особенно важно при назначении осмотических диуретиков, которые могут оказывать неблагоприятное влияние на исходы тяжелой закрытой черепно-мозговой травмы (ЗЧМТ). Применение осмотических диуретиков в лечении больных с ЗЧМТ приводит к повышению осмолярности плазмы крови, которое сохраняется свыше 18 ч. При увеличении осмолярности плазмы крови более 310 мосм/л резко возрастает проницаемость гематоэнцефалического барьера. Поэтому у всех больных в условиях гиперосмии свыше 310 мосм/л гипотензивное действие осмодиуретиков незначительно и приводит к развитию «феномена отдачи». Причинами этого являются преобладание вазогенного характера отека мозга в первые дни после травмы, а также увеличение проницаемости гематоэнцефалического барьера. Осмотически активные вещества при этом могут проникать через нарушенный гематоэнцефалический барьер в ткань мозга, вызывая вторичное увеличение внутричерепного давления и ухудшая состояние больного. Применение осмотических диуретиков в этих условиях ведет к еще большему повышению осмолярности и выведению воды. Поэтому лабо-
раторными критериями к назначению осмотических диуретиков являются следующие показатели {Исхаков О.С., 1985):
Значения показателей выше указанных являются противопоказанием к применению осмотических диуретиков при ЗЧМТ. В этих случаях комплекс лечебных мероприятий должен быть направлен на нормализацию кровообращения, метаболизма мозга, устранение его гипоксии, а также коррекцию водно-электролитных и гормональных расстройств. Для нормализации ликворного давления следует использовать быстродействующие салуретики (лазикс, урегит), эуфиллин, выведение ликвора, а при гиперосмолярности, обусловленной гипернат- риемией, — салуретики, избирательно выводящие натрий (альдактон, бринальдикс).
При благоприятном течении ЗЧМТ осмотические нарушения носят транзиторный характер, достигая максимальных значений к 3—5-му дню (в среднем 336 мосм/л), с последующей нормализацией осмолярности плазмы и СМЖ по мере улучшения состояния больного. В очень тяжелых случаях ЗЧМТ гиперосмолярность плазмы и СМЖ может сохраняться в течение 2 нед с последующей нормализацией и тенденцией к гипоосмии к 4-й неделе [Бургман Г.П. и др., 1982]. Развитие стойкой гиперосмии плазмы крови и СМЖ вместе с высоким КСВ является неблагоприятным признаком течения ЗЧМТ. При неблагоприятном течении ЗЧМТ с летальным исходом отмечается стойкое нарастание осмолярности плазмы и СМЖ, ко дню смерти она обычно выше 360 мосм/л. Повышение осмолярности плазмы и СМЖ выше 360 мосм/л, можно рассматривать как критерий необратимости травмы и совместно с другими клиническими данными критерием гибели мозга.
рение диуреза позволяет своевременно диагностировать ОПН более чем у 90 % больных, однако следует помнить, что олигурия нередко выявляется лишь через 24—48 ч после развития ОПН. С учетом патогенеза ОПН, в основе которого лежит преимущественное поражение канальцевого аппарата, для ранней диагностики ОПН чрезвычайно важно изучение осмотического концентрирования мочи канальцевым эпителием. В этой связи высокой прогностической ценностью обладает метод определения осмолярности мочи и клиренса свободной воды (КСВ) в максимально ранние сроки у больных с угрозой развития ОПН [Лыткин М.И. и др., 1985]. Величина осмолярности мочи 350—400 мосм/л является критическим уровнем, предшествующим ОПН, особенно в сочетании с низким выделением мочевины. Снижение осмолярности мочи до указанных значений тесно коррелирует со смертностью больных от ОПН. КСВ является чувствительным показателем концентрационной функции почек. В норме он составляет от -1,2 до -3,0 мл/мин и увеличивается, т.е. сдвигается в положительную сторону, при развитии почечной недостаточности. По увеличению КСВ можно диагностировать ОПН на 24—72 ч раньше, чем по изменению классических почечных показателей — креатинина, мочевины [Щестопалов А.Е и др„ 1989]. КСВ рассчитывают следующим образом: измеряют осмолярность мочи (Осм) и плазмы (Опл), отношение между которыми называется индексом осмолярности, в норме он равен 2,0—3,5. Затем рассчитывают осмотический клиренс (Сосм) — объем плазмы (в миллилитрах), полностью очищенной от осмотически активных веществ за 1 мин, по формуле:
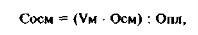
где Vm — скорость мочеотделения, мл/мин.
КСВ представляет собой разность между минутным объемом мочи и осмотическим клиренсом.
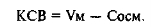
При назначении данного исследования необходимо указать объем мочи и время, за которое он получен, для расчета скорости мочеотделения. КСВ считается одним из надежных критериев ранней диагностики ОПН. Величины КСВ от -0,30 до -1,0 мл/мин указывают на сохранение осморегулирующей функции почек, увеличение этого показателя до уровня более -0,30 мл/мин свидетельствует о глубоких морфологических повреждениях с потерей гипертонич- ности мозгового вещества почек, определяющих способность концентрировать мочу. Осмолярность мочи и индекс осмолярности в начальный период преренальной (функциональной) ОПН не отличается от нормальных показателей. Прогрессивное увеличение осмолярности плазмы и низкая осмолярность мочи, а также соответственно значительное снижение индекса осмолярности являются одними из показателей поражения паренхимы почек (табл. 4.45).
Таблица 4,45. Лабораторные показатели при различных формах ОПН [Werb R., Linton A.L., 1979]
|
Показатели |
Преренальная ОПН |
Ренальная ОПН |
|
Мочевина в моче, ммоль/л |
gt;166,5 |
lt;166,5 |
|
Индекс осмолярности |
gt;1,5 |
lt;1,5 |
|
КСВ, мл/мин |
lt; -0,30 |
gt; -0,30 |
Значение осмометрии в оценке инфузионной терапии. Осмометрия играет важную роль в оценке адекватности инфузионной терапии. Для оценки корригирующей терапии наиболее целесообразно определять в те же временные интервалы осмолярность плазмы и мочи, осмотический клиренс и КСВ. Помимо указанных критериев оценки осмобаланса, не менее важное значение имеют определение и сопоставление количества осмотически активных веществ (ОАВ) в составе инфузионной терапии и экскретируемого организмом [Лыткин М.И. и др., 1985]. Суточную осмотическую экскрецию (СОЭ) рассчитывают по формуле:
СОЭ, мосм/сут = Д, л/сут • Осм мочи, где Д — суточный диурез, л.
Здоровый человек с массой тела 70 кг при питании, соответствующим 2000 ккал/сут, экскретирует 800 моем ОАВ. В гиперкатаболической ситуации суточная экскреция ОАВ может достигать 1000 моем и более. Для больных, оперированных на брюшной полости, суточная экскреция ОАВ при указанных стандартных условиях снижается до 700 моем. Сопоставление величины экскреции и введения в составе инфузионной терапии ОАВ в расчете на I кг массы тела при известной величине такого соотношения, характерного для данной группы больных и вида оперативного вмешательства, позволяет проводить более адекватную инфузионную терапию, не оказывающую отрицательного воздействия на процессы восстановления осмотического баланса, а также функций органов и систем организма в процессе хирургического лечения. Для правильного проведения инфузионной терапии необходимо знать осмолярность растворов и плазмозаменителей для парентерального питания, так как осмолярность ряда из них значительно отличается от осмолярности плазмы больного (табл. 4.46).
Таблица 4.46, Средняя осмолярность раствороа для парентерального питания
|
Раствор |
Осмолярность, мосм/л |
Раствор |
Осмолярность, мосм/л |
|
Аминопелтид |
450 |
Мориамин |
1210 |
|
Аминол |
790 |
Натрия гидрокарбонат 4 % |
800 |
|
Аминостерил Л600 |
1273 |
Полифер |
302 |
|
Амин остерил -форте |
1867 |
Полиглюкин |
304 |
|
Альбумин 10 % |
325 |
Полиамин |
1110 |
|
Гидролизат казеина |
360 |
Плазма |
250*—300 |
|
Гидролизина раствор |
810 |
Реополиглюки н |
331 |
|
Гемодез |
270 |
Раствор Рингера—Лока |
300 |
|
Глюкоза: 5 % |
276 |
» хлорида натрия 0,9 % |
290 |
|
10% |
1253 |
» сорбитола 6 % |
|
|
Гепастерил А |
632 |
» Лабори |
810 |
|
Гепастерил В |
802 |
Желатин оль |
607 |
Клиническое значение определения осмолярности спинномозговой жидкости. Существует тесная взаимосвязь между осмотическими показателями крови и СМЖ: соотношение осмолярности СМЖ/плазма крови в норме приблизительно равно 1, Величина ликворного давления находится в обратной связи с осмолярностью крови и СМЖ. На этом основано использование для лечения острой внутричерепной гипертензии осмотических диуретиков (мочевина, маннитол и др.). Величина ликворного давления во многом зависит от концентрации натрия в крови и СМЖ и находится в обратной связи с осмолярностью СМЖ. Повышая осмолярность крови введением гипертонических растворов, мы увеличиваем осмолярность СМЖ. Это включает механизмы осморегуляции, устраняющие градиент СМЖ/кровь, прежде всего за счет повышения концентрации основного иона осморегуляции — натрия в СМЖ.
Вслед за натрием, так как это наиболее гидрофильный ион, увеличивается содержание воды в СМЖ. В связи с этим при проведении инфузионной терапии, корригирующей нарушения осмотического состояния крови, и особенно при дегидратацинной терапии у нейрохирургических больных следует учитывать вероятную направленность осмотических показателей в СМЖ. Это особенно важно при назначении осмотических диуретиков, которые могут оказывать неблагоприятное влияние на исходы тяжелой закрытой черепно-мозговой травмы (ЗЧМТ). Применение осмотических диуретиков в лечении больных с ЗЧМТ приводит к повышению осмолярности плазмы крови, которое сохраняется свыше 18 ч. При увеличении осмолярности плазмы крови более 310 мосм/л резко возрастает проницаемость гематоэнцефалического барьера. Поэтому у всех больных в условиях гиперосмии свыше 310 мосм/л гипотензивное действие осмодиуретиков незначительно и приводит к развитию «феномена отдачи». Причинами этого являются преобладание вазогенного характера отека мозга в первые дни после травмы, а также увеличение проницаемости гематоэнцефалического барьера. Осмотически активные вещества при этом могут проникать через нарушенный гематоэнцефалический барьер в ткань мозга, вызывая вторичное увеличение внутричерепного давления и ухудшая состояние больного. Применение осмотических диуретиков в этих условиях ведет к еще большему повышению осмолярности и выведению воды. Поэтому лабо-
раторными критериями к назначению осмотических диуретиков являются следующие показатели {Исхаков О.С., 1985):
- нормо- и гипоосмолярность плазмы крови;
- умеренная гиперосмолярность плазмы крови до 310 мосм/л;
- КСВ не более -0,66 мл/мин, осмолярность мочи не менее 400 мосм/л;
- уровень натрия плазмы крови не более 150 ммоль/л.
Значения показателей выше указанных являются противопоказанием к применению осмотических диуретиков при ЗЧМТ. В этих случаях комплекс лечебных мероприятий должен быть направлен на нормализацию кровообращения, метаболизма мозга, устранение его гипоксии, а также коррекцию водно-электролитных и гормональных расстройств. Для нормализации ликворного давления следует использовать быстродействующие салуретики (лазикс, урегит), эуфиллин, выведение ликвора, а при гиперосмолярности, обусловленной гипернат- риемией, — салуретики, избирательно выводящие натрий (альдактон, бринальдикс).
При благоприятном течении ЗЧМТ осмотические нарушения носят транзиторный характер, достигая максимальных значений к 3—5-му дню (в среднем 336 мосм/л), с последующей нормализацией осмолярности плазмы и СМЖ по мере улучшения состояния больного. В очень тяжелых случаях ЗЧМТ гиперосмолярность плазмы и СМЖ может сохраняться в течение 2 нед с последующей нормализацией и тенденцией к гипоосмии к 4-й неделе [Бургман Г.П. и др., 1982]. Развитие стойкой гиперосмии плазмы крови и СМЖ вместе с высоким КСВ является неблагоприятным признаком течения ЗЧМТ. При неблагоприятном течении ЗЧМТ с летальным исходом отмечается стойкое нарастание осмолярности плазмы и СМЖ, ко дню смерти она обычно выше 360 мосм/л. Повышение осмолярности плазмы и СМЖ выше 360 мосм/л, можно рассматривать как критерий необратимости травмы и совместно с другими клиническими данными критерием гибели мозга.
