Рак щитовидной железы (РГЦЖ) составляет 1% всех видов рака. Частота его выше в регионах, эндемичных по зобу, и на территориях, прилегающих к ядерным полигонам и другим аналогичным объектам. Частота РГЦЖ у мужчин составляет менее 3,0 на 100 000 населения, а среди женщин в 2—3 раза выше. Например, частота заболеваемости среди женского населения Полинезийских островов составляет 18,1, в США — 12,2, тогда как у мужчин — 6,1 на 100 000 населения. Частота встречаемости РЩЖ среди женщин Исландии — 13,3, а среди мужчин — 5,6 на 100 000.
Рис. 12. Категории Т, рака гортани, а, b — опухоль ограничена одной голосовой связкой в продольном и поперечном сечении (рТ|в); с — опухоль поражает обе связки, переднюю комиссуру (рТ]Ь)
РЩЖ встречается в любом возрасте. При этом один пик отмечается в 7—20 лет, второй — в 40—65 лет. У 25% больных появлению рака предшествует узловой зоб. Вероятнее всего, рак развивается из ткани, окружающей узловой зоб, а не внутри узлов. Воздействие на щитовидную железу радиации в детском возрасте значительно повышает риск развития РЩЖ в зрелом возрасте. Ионизирующее воздействие на щитовидную железу после 21 года менее значимо. Латентный период развития РЩЖ относительно долгий (около 30 лет), что прослежено на популяции жителей Хиросимы.
Патологическая анатомия
РЩЖ может быть представлен либо узелком (нодулярный рост), напоминающим доброкачественную опухоль, либо плотным инфильтратом (инфильтративный рост). На разрезе поверхность опухоли белесоватого цвета, имеет вид массивного соска с участками кистозной дегенерации и кальцинатами.
Гистологическое исследование обычно устанавливает природу опухоли. Папиллярная аденокарцинома (из А, реже из В клеток) — наиболее часто встречающаяся форма РЩЖ (60% всех случаев), нередко имеет мультицентричные фокусы роста, более чем в 50% случаев — в противоположной доле. Распространение идет в регионарные лимфатические узлы, позднее появляются гематогенные метастазы. Фолликулярные опухоли (из А и В клеток), хотя и имеют уницентричный рост, обладают склонностью к гематогенному мета- стазированию и, в меньшей степени, к лимфогенному. Вместе с тем такие опухолевые процессы характеризуются медленным течением и медленным (годами) развитием (периодом удвоения) метастазов. У пожилых больных папиллярные и фолликулярные аденокарциномы протекают более злокачественно, чем у молодых. Медуллярные карциномы возникают из так называемых С-клеток, секретирующих кальцитонин. Они часто сопровождаются множественными эндокринными аденомами и могут быть семейными. Метастазы в лимфатических узлах проявляются рано и часто требуют агрессивного лечения.
У10% больных обнаруживают очень агрессивные, недифференцированные формы РЩЖ, представленные мелкими круглыми, веретенообразными или гигантскими клетками. Растут они быстро, имеют вид плотных инфильтратов и рано дают отдаленные метастазы.
Природа солитарных узелков всегда сомнительна в отношении их злокачественного перерождения, хотя в большинстве своем они бывают доброкачественными. Морфологическая диагностика рака на фоне аденом также затруднительна, поскольку клетки мало чем отличаются от нормальных, и только инвазия сосудов может быть проявлением их злокачественности.
В раннем периоде оперируется все больше больных, но нередко наблюдаются случаи рака в поздних стадиях, при которых в процесс вовлекаются трахея, гортань, глотка и/или другие глубокие структуры шеи и кожи. Возможны метастазы в верхние и нижние, глубокие шейные и верхнесредостенные лимфатические узлы с одной или двух сторон. Пораженные лимфатические узлы могут достигать
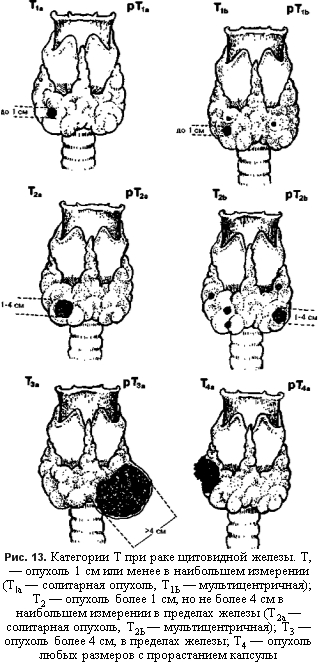
больших размеров, даже если первичная опухоль настолько мала, что ее не удается обнаружить при обследовании (рис. 13).
Отдаленные метастазы могут быть в легкие, кости, головной мозг и печень. Некоторые опухоли, особенно фолликулярного типа, функционируют, изредка обладают повышенной секрецией.
Диагностика
Ведущим опорным симптомом РЩЖ является «факт наличия опухолевидного узла» на фоне увеличенной щитовидной железы или без ее увеличения. Иногда наблюдается только увеличение щитовидной железы и/или лимфатических узлов. Отличительным признаком злокачественности узла и/или узелка является плотная консистенция или неоднородная плотность.
В большинстве случаев аденоматозный зоб — мультинодуляр- ный. Из мононодулярных зобов только 10% являются злокачественными. Рассматривая возможность малигнизации зоба, принимают во внимание следующие факторы:
- у мужчин риск малигнизации значительно выше;
- единичные узелки у детей имеют 30-процентную вероятность стать злокачественными;
- ионизирующее облучение в детском возрасте головы и шеи делает вероятность озлокачествления еще более высокой;
- большинство раковых опухолей щитовидной железы не накапливает 131J, и при сканировании они оказываются «холодными» так же, как и при аденоматозных кистах. Кроме того, небольшие узелки могут не выявляться. В этих случаях такое исследование малоинформативно.
Ультрасонография является обязательной процедурой диагностики очаговых образований щитовидной железы и, в частности, дифференциации твердых узелков и кистозных образований. Прицельная биопсия тонкой иглой под контролем УЗИ в настоящее время также вошла в «золотой стандарт» или «тройной диагностический тест» (вместе с физикальным методом) установления природы нодулярных образований.
Супрессивная терапия узлового зоба в течение 3-6 месяцев часто оказывается неэффективной.
Большинство очень твердых узелков являются кальцинатами. И наоборот, мягкие опухоли чаще оказываются злокачественными. Если удается установить увеличение узелка в течение относительно короткого времени, то это прежде всего должно наводить на мысль
о раке. Кровоизлияние в кисту, как и ее увеличение, обычно вызывает острую боль.
Появление лимфоузлов на шее у молодых пациентов должно насторожить врача в отношении РЩЖ. Отсутствие пальпируемых узелков в самой щитовидной железе не исключает возможности рака.
Анапластические формы РЩЖ встречаются нечасто (менее 10%). Клинически они характеризуются быстрым течением, объемными опухолями с вовлечением в процесс окружающих тканей, трахеи, вызывают затруднение дыхания.
Точная диагностика возможна только на основании данных гистологического исследования. Однако экспресс-биопсия методом заморозки не всегда информативна, особенно при фолликулярных опухолях.
Медуллярные карциномы секретируют кальцитонин, который может быть использован в качестве маркера для выявления остаточной опухоли или рецидива заболевания. Следует отметить, что уровень кальцитонина целесообразно определять при обследовании членов семьи больного, поскольку эта опухоль нередко является семейной патологией. Практическую значимость приобретает определение основного уровня кальцитонина и после стимуляции пентагастрином. Следует иметь в виду, что медуллярные карциномы могут сосуществовать с феохромоцитомами. В таких случаях вначале лечат феохромоцитому, а затем проводят операцию по поводу РЩЖ.
Лечение
Показания к хирургическому, комбинированному или другим видам лечения при РЩЖ определяются в зависимости от клиникоморфологической формы опухоли, степени ее распространения (стадии), возраста больного и его общего состояния.
При небольшом опухолевом узле и неуверенности в диагнозе рака нужно проводить не энуклеацию, а экстракапсулярную гемити- реоидэктомию. Срочное гистологическое исследование является обязательным, при подтверждении диагноза позволяет расширить операцию до субтотальной тиреоидэктомии с удалением перешейка.
При папиллярных и фолликулярных формах РЩЖ I и На стадий показана экстракапсулярная субтотальная тиреоидэктомия с ревизией лимфатических узлов и удалением их при выявлении метастазов. При Нб стадии выполняют субтотальную тиреоидэктомию
одновременно с фасциально-футлярным иссечением клетчатки шеи с одной или обеих сторон.
При более поздних стадиях (Ша— Шб) и особенно при менее дифференцированных формах опухолей рекомендуется комбинированное лечение. При недифференцированных и всех распространенных формах дифференцированного рака, когда нельзя выполнить радикальную операцию, показана предоперационная либо послеоперационная дистанционная гамма-терапия.
После радикального хирургического комбинированного лечения РЩЖ, независимо от объема выполненной операции, необходим длительный прием гормонов щитовидной железы в индивидуальных дозах. По данным G. Crile, средние ежедневные дозы препаратов должны быть адекватны 0,4 мг тироксина.
Наличие отдаленных метастазов РЩЖ на первом этапе лечения требует, по возможности, удаления первичной опухоли и всей щитовидной железы, регионарных метастазов на шее. Затем на основе йодконцентрирующей способности остаточной опухолевой ткани (за исключением солидных форм рака, низкодифференцированных и развивающихся из клеток Ашкинази) проводят радиойодтерапию. Последняя является эффективным методом, приводящим к излечению большинства больных с IV стадией заболевания.
Дистанционная лучевая терапия высокодифференцированных форм рака, даже при распространенных формах, особенно у детей, по данным Московского НИОИ имени П.А. Герцена, после радикальной операции не приводит к повышению эффективности лечения.
В настоящее время большинство онкологов придерживается тактики сохранения грудино-ключично-сосцевидной мышцы, яремной вены и собственной мышцы кожи (если опухолевый процесс не инфильтрируют окружающие анатомические структуры).
Осложнениями операций при РЩЖ может быть парез возвратного нерва и недостаточность функции околощитовидных желез. Риск развития указанных осложнений возрастает при выполнении повторных операций.
Прогноз
Дифференцированный папиллярный рак щитовидной железы является самым прогностически благоприятным из всех видов рака. Известно, что многие больные с дифференцированным раком щитовидной железы живут 20 и более лет, несмотря на наличие метастазов в лимфоузлы, а иногда и отдаленных метастазов.
К благоприятным прогностическим факторам относят: возраст до 40 лет, женский пол и/или папиллярную гистологию. Наличие узелковых метастазов, если их можно удалить, не влияет на прогноз. Факторы высокого риска включают: возраст более 45 лет, крупную опухоль (более 4 см) и капсулярную инвазию.
При папиллярном типе пятилетняя выживаемость достигает 80— 90%, при альвеолярном (фолликулярном) — 50—70%, при медуллярной разновидности — 30—40%.
При анапластических формах РЩЖ выживаемость составляет менее 5% (почти все больные погибают в течение первого года).
- Глаза
Выделяют опухоли глаз (ОГ), возникающие в глазном яблоке и на конъюнктиве (слизистой оболочке, покрывающей переднюю часть глазного яблока).
Диагностика ранних стадий внутриглазных опухолей связана с осведомленностью населения и достижениями в офтальмологии, в частности с широким использованием бинокулярной непрямой офтальмоскопии, флюоресцентной ангиографии, ультрасонографии и компьютерной томографии.
Злокачественные опухоли чаще всего образуются в увеальном тракте, состоящем из сосудистой оболочки, ресничного тела и радужки. У взрослых наибольший удельный вес в структуре опухолевых заболеваний глаза составляют метастазы из других органов и меланома, а у детей — ретинобластома.
Методы лечения этих опухолей претерпели определенные изменения. Во многих случаях радиотерапия предлагается как альтернатива энуклеации.
Целевые установки
Знать: Иметь представление:
I. Опорные признаки, позволяющие I. О частоте опухолевых заболева- заподозрить ОГ у взрослых и детей. ний глаз для целенаправленного
обследования пациентов в группах риска.
