ОПЕРАЦИЯ ПРИ НОВООБРАЗОВАНИЯХ ЯЗЫКА
В тканях языка наблюдается развитие самых разнообразных доброкачественных и злокачественных опухолей (папилломы, фибромы, ангиомы, рак и др.). Удаление небольших доброкачественных опухолей на поверхности языка не представляет трудностей. Их иссекают двумя полулунными сходящимися разрезами слизистой оболочки с частью подслизистого слоя вокруг опухоли.
Операции при фибромах языка. Локализующиеся в толще языка фибромы удаляют под инфильтрационной анестезией 0,5% раствором новокаина через продольные разрезы. Во время операции один из ассистентов с помощью марлевой салфетки фиксирует язык в нужном положении. Иногда для этих целей удобнее взять язык на лигатуру или языкодержателем.
Выбор места разреза (спинка, боковая поверхность) зависит от топографического положения опухоли; его проводят в зоне наиболее близкого предлежания опухоли к слизистой оболочке языка.
После разреза ассистент небольшими острыми крючками разводит края раны. Осторожно производят дальнейшее рассечение тканей, покрывающих опухоль. Опухоль вылущивают обычно тупым путем — узким распатором, сомкнутыми ножницами Купера и т. п. После удаления опухоли осуществляют гемостаз, накладывают 1—2 погружных шва кетгутом. Во избежание прорезывания швов в послеоперационном периоде края раны слизистой оболочки на спинке языка целесообразнее сшивать матрацными швами. В область операционного вмешательства вводят 100—150 тыс. ЕД пенициллина.
Операции при гемангиомах языка. Эти опухоли могут иметь различную локализацию и различную протяженность, в связи с чем и решается вопрос об их хирургическом лечении. Небольшие гемангиомы, расположенные на боковой поверхности или на кончике языка, подлежат оперативному удалению. Операцию проводят под инфильтрационной анестезией 0,5% раствором новокаина. Опухоль иссекают в пределах здоровых тканей. Во время операции ассистент окутанными марлей пальцами обеих рук сжимает ткани языка по соседству с разрезом и тем самым уменьшает кровотечение. Ткани по периферии от иссекаемой опухоли прошивают кетгутовыми швами. Края раны сближают, швы накладывают шелком, захватывая при этом и мышечный слой. Кавернозные гемангиомы языка подлежат лечению прошиванием частыми сквозными швами шелком № 4. Этот метод лечения может сочетаться с введением склерозирующих веществ и последующим иссечением склерозированной части языка.
В отдельных случаях больших кавернозных и капиллярных ангиом языка (рис. 115) мы с успехом производим лечение оперативным путем. Такое лечение, однако, возможно и целесообразно осуществлять только при определенных условиях, при которых исключаются опасные для жизни кровотечения и аспирация крови. Мы достигаем этого следующими мероприятиями.
Первоначально больному накладывают трахеостому, вводят трахеосто- мическую трубку, через которую дают эндотрахеальный наркоз, и туго тампонируют глотку. Операцию производят в условиях гипотермии или гипотензии.
По краям кончика языка накладывают шелковые лигатуры и выводят язык наружу. Операцию целесообразно начинать с клиновидного иссечения языка, поскольку при указанных гемангиомах он всегда бывает увеличен в размерах. Ассистенты пальцами, окутанными марлей, сжимают ткани вблизи корня языка для уменьшения кровотечения. Можно прибегнуть
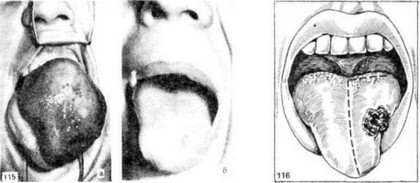
Рис. 115. Большая кавернозная гемангиома. а — до операции; б — посте операции.
Рис. 116. Линия разреза при иссечении половины языка при раке.
также к наложению петлевого шва из толстого кетгута через всю толщу тканей корня языка. Клиновидное иссечение хирург проводит острым скальпелем через всю толщу языка с основанием клина в области кончика языка. Через образующуюся раневую поверхность можно иссечь гемангиоматозную ткань в толще языка или произвести прошивание опухоли.
После тщательного гемостаза боковые лоскуты языка сближают и послойно сшивают между собой кетгутом. Иногда возникает необходимость в дополнительном иссечении опухолевых образований на боковых поверхностях языка.
Во время операции определяют кровопотерю (гравиметрическим методом) и полностью ее возмещают.
В послеоперационном периоде в течение 1 — l/2 нед больного кормят через желудочный зонд, введенный через нос. Трахеотомическую трубку удаляют через 5—6 дней после операции.
Следует помнить, что преобладающее большинство кавернозных гемангиом лица, в том числе и языка, являются венозными опухолями и поэтому перевязка наружных сонных артерий не дает эффекта с точки зрения как уменьшения гемангиомы, так и уменьшения кровотечения во время операции.
Операции при раке языка. Рак языка занимает видное место (около 2% всех раков, около 55% рака других органов полости рта). Наиболее часто опухоль локализуется в задней или средней трети боковых поверхностей языка, реже — в области спинки, нижней поверхности, корня и кончика языка. У 95% больных развивается плоскоклеточный рак, чаще орого- вевающий.
План лечения при раке языка должен строиться в зависимости от локализации опухоли, ее формы (папиллярная, язвенная, инфильтрирующая), но главным образом в соответствии со стадией заболевания. Различают 4 стадии болезни:
Большинство авторов теперь признают целесообразность комбинированного лечения рака языка, направления которого таковы: 1) предоперационная телегамматерапия, иногда в сочетании с внутриротовой близкофокусной рентгенотерапией; 2) радикальное иссечение первичного очага; 3) борьба с метастазами опухоли с помощью оперативных вмешательств на шее или паллиативного лучевого лечения.
Оперативное вмешательство, предусматривающее радикальное удаление первичного очага, целесообразно производить при I и II стадиях заболевания, иногда и при III стадии, спустя 3—4 нед после окончания лучевой терапии, когда стихают реактивные явления.
При локализации раковой опухоли на боковой поверхности языка операция заключается в электроэксцизии пораженной половины языка (рис. 116). Обезболивание — эндотрахеальный наркоз с интубацией трахеи через нос.
Для лучшего обозрения операционного поля язык берут на шелковую лигатуру через прокол тканей передней трети языка на здоровой стороне, после чего язык максимально выводят наружу и фиксируют в нужном положении. Тупым крючком ассистент оттягивает щеку в сторону, улучшая обзор пораженной половины языка.
С помощью крутой иглы накладывают петлевой шов из толстого кетгута через всю толщу тканей корня языка как можно дальше от задней границы опухоли. Этим самым достигается уменьшение кровотечения во время половинного иссечения языка. Для этого же можно предварительно перевязать наружную сонную артерию на соответствующей стороне.
В начале операции электроножом наносят границы подлежащих иссечению тканей. Начиная от кончика, рассекают язык вдоль средней линии до корня. При этом ассистент с помощью кровоостанавливающего зажима или наложенной на кончик языка второй лигатуры отводит в сторону иссекаемую половину языка. Кровоточащие сосуды прошивают кетгутом.
Поперечное отсечение тканей нужно начинать от середины, продвигая электронож в направлении к боковой поверхности языка. После половинного удаления языка производят окончательный гемостаз, края слизистой оболочки верхней и нижней поверхностей оставшейся половины языка сближают и по возможности сшивают между собой.
После описанной операции внедряют в ткани оставшейся половины языка, соответственно месту расположения опухоли, 3—5 радиоактивных игл, содержащих 1—3 мг радиоактивного вещества. Если перед операцией применялась короткофокусная рентгенотерапия, то радиоактивные иглы после оперативного вмешательства не применяют.
При раке корня языка лечение первичной опухоли следует проводить лучевым способом, применяя телегамматерапию в сочетании с близкофокусной рентгенотерапией.
Так же поступают и при раковых опухолях любой локализации, на III—IV стадии болезни.
Заключительным и обязательным этапом лечения рака языка является широкое иссечение единым блоком лимфатического аппарата шеи вне зависимости от того, определяются клинически матастазы или нет. Объем вмешательства при этом определяется индивидуально (в зависимости от состояния больного, стадии заболевания, состояния лимфатического аппарата шеи и т. д.). Если лимфаденэктомия не была произведена одновременно с основной операцией, то ее производят спустя 2'/г—3 нед.
При подозрении на наличие матастазов в регионарных лимфатических узлах во всех случаях заболевания раком языка необходимо производить иссечение лимфатического аппарата в надподъязычной области (операция Р. X. Ванаха, см. «Операции на шее»). Некоторые авторы (М. П. Федюшин и др.) считают, что для профилактики метастазов при раке языка целесообразно удалять не только глубокие верхние лимфатические узлы, но и узлы, расположенные на уровне перекреста лопаточно-подъязычных мышц с сосудисто-нервным пучком шеи. У больных, у которых выявляются увеличение и плотные регионарные лимфатические узлы, клинически не вызывающие сомнения в наличии метастазов, следует производить радикальное удаление лимфатического аппарата на одной или обеих сторонах шеи (операция Крайла, см. «Операции на шее»).
При раке языка III стадии, когда проведенная лучевая терапия не дает полного выздоровления, встает вопрос о возможности оперативного лечения. Современные методы обезболивания и реанимации позволяют производить при таких процессах самые радикальные операции. Для создания благоприятных условий для оперативного лечения запущенных форм раковых опухолей было предложено много способов подхода к пораженному органу: подчелюстным доступом, надподъязычным, подподъязычным, щечным, срединным с рассечением губы и нижней челюсти, через боковую фаринготомию с временной или постоянной резекцией части тела челюсти и т. п. В настоящем руководстве считаем целесообразным привести описание операции, предложенной П. М. Красиным (1922) и обоснованной с топографо-анатомической точки зрения М. Ф. Харитоновым (1925), так как эта операция имеет ряд преимуществ перед другими.
Операция П. М. Красина дает широкий доступ к языку. Операцию производят под эндотрахеальным наркозом в положении больного на спине с запрокинутой назад головой. Разрезы в. боковых отделах передней поверхности шеи проводят примерно такие же, как и при расширенном варианте операции Р. X. Ванаха (см. гл. «Операции на шее»). Далее из медиальной зоны одного поднижнечелюстного треугольника к другому разрез проводят в виде дуги через нижний отдел подбородочной области нижней челюсти (рис. 117).
В боковых отделах шеи удаляют клетчатку с лимфатическим аппаратом в области бифуркаций сонных артерий, а затем вперед и к средней линии до верхнего края заднего брюшка двубрюшной мышцы. Перевязывают наружные сонные артерии. Далее последовательно удаляют клетчатку с лимфатическими узлами и поднижнечелюстными слюнными железами в надподъязычной области. После этого в боковых отделах шеи раны целесообразно послойно зашить. В поднижнечелюстных треугольниках насквозь рассекают диафрагму рта с таким расчетом, чтобы на внутренней поверхности тела челюсти с одной и другой стороны оставались мышечные волокна и слизистая оболочка протяженностью не менее 0,3—0,5 см (для последующего наложения шва).
В подбородочном отделе нижней челюсти разрезы проводят до кости, мягкие ткани мобилизуют, круглым бором или трепаном делают сквозное отверстие по средней линии подбородка, несколько ниже верхушек нижних центральных резцов. Через отверстие проводят пилу Джильи и ею резецируют треугольной формы подбородочную часть челюсти с подбородочной остью на внутренней поверхности. Этот резецированный фрагмент челюсти, покрытый снаружи мягкими тканями, откидывают вниз вместе с прикрепляю-
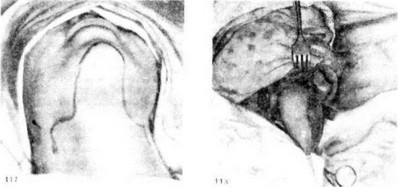
Рис. 117. Линия разреза при операции П. М. Красина.
Рис. 118. Этап операции П. М. Красина. Язык выведен из полости рта на шею вместе с временно
резецированным участком подбородочното отдела нижней челюсти.
щимися к нему мышцами дна рта и языком. Таким образом, после рассечения слизистой оболочки по челюстно-язычному желобку язык выводят на шею, и он становится хорошо обозреваемым со всех сторон (рис. 118).
Для предупреждения обсеменения раны опухолевыми клетками раковую язву целесообразно обработать спиртом? покрыть салфетками и прикрепить их кетгутовыми швами к здоровым участкам языка.
Электроножом иссекают в нужном объеме ткани языка, а на стороне поражения — и ткани дна рта. Производят гемостаз. Если после иссечения раковой опухоли в пределах здоровых тканей остается на том или ином протяжении полоска бокового отдела языка, то ее следует повернуть в направлении корня языка и сшить с раневой поверхностью культи.
Резецированный участок подбородочного отдела тела нижней челюсти укладывают на место и фиксируют к челюсти двумя костными швами полиамидной нитью. Последовательно, начиная со слизистой оболочки, накладывают кетгутовые швы на оставшиеся ткани диафрагмы рта. Необходимо как можно тщательнее разобщить полость рта от наружной раны. Оставшуюся часть языка подшивают к мягким тканям внутренней поверхности челюсти, поэтому в последующем язык становится малоподвижным.
Операцию заканчивают наложением швов на кожу, следя за тем, чтобы не оставалось замкнутых пространств. В ране оставляют несколько дренажей из резиновых полосок. Накладывают давящую повязку.
Питание больных в послеоперационном периоде осуществляют через желудочный зонд, введенный в нижний носовой ход.
Из приведенного краткого изложения видно, что операция П. М. Красина имеет следующие преимущества: обеспечивает широкий доступ ко всем отделам языка, сохраняет непрерывность нижней челюсти и прикрепление мышц дна рта к подбородочной кости, и поэтому не бывает западения оставшейся части языка в послеоперационном периоде. Имеется возможность удалить единым блоком лимфатический аппарат шеи в нужном объеме. При необходимости можно одномоментно произвести операцию Крайла на соответствующей стороне.
В нашей клинике было произведено 12 операций по методу Красина, и мы могли убедиться в указанных преимуществах.
Операции при фибромах языка. Локализующиеся в толще языка фибромы удаляют под инфильтрационной анестезией 0,5% раствором новокаина через продольные разрезы. Во время операции один из ассистентов с помощью марлевой салфетки фиксирует язык в нужном положении. Иногда для этих целей удобнее взять язык на лигатуру или языкодержателем.
Выбор места разреза (спинка, боковая поверхность) зависит от топографического положения опухоли; его проводят в зоне наиболее близкого предлежания опухоли к слизистой оболочке языка.
После разреза ассистент небольшими острыми крючками разводит края раны. Осторожно производят дальнейшее рассечение тканей, покрывающих опухоль. Опухоль вылущивают обычно тупым путем — узким распатором, сомкнутыми ножницами Купера и т. п. После удаления опухоли осуществляют гемостаз, накладывают 1—2 погружных шва кетгутом. Во избежание прорезывания швов в послеоперационном периоде края раны слизистой оболочки на спинке языка целесообразнее сшивать матрацными швами. В область операционного вмешательства вводят 100—150 тыс. ЕД пенициллина.
Операции при гемангиомах языка. Эти опухоли могут иметь различную локализацию и различную протяженность, в связи с чем и решается вопрос об их хирургическом лечении. Небольшие гемангиомы, расположенные на боковой поверхности или на кончике языка, подлежат оперативному удалению. Операцию проводят под инфильтрационной анестезией 0,5% раствором новокаина. Опухоль иссекают в пределах здоровых тканей. Во время операции ассистент окутанными марлей пальцами обеих рук сжимает ткани языка по соседству с разрезом и тем самым уменьшает кровотечение. Ткани по периферии от иссекаемой опухоли прошивают кетгутовыми швами. Края раны сближают, швы накладывают шелком, захватывая при этом и мышечный слой. Кавернозные гемангиомы языка подлежат лечению прошиванием частыми сквозными швами шелком № 4. Этот метод лечения может сочетаться с введением склерозирующих веществ и последующим иссечением склерозированной части языка.
В отдельных случаях больших кавернозных и капиллярных ангиом языка (рис. 115) мы с успехом производим лечение оперативным путем. Такое лечение, однако, возможно и целесообразно осуществлять только при определенных условиях, при которых исключаются опасные для жизни кровотечения и аспирация крови. Мы достигаем этого следующими мероприятиями.
Первоначально больному накладывают трахеостому, вводят трахеосто- мическую трубку, через которую дают эндотрахеальный наркоз, и туго тампонируют глотку. Операцию производят в условиях гипотермии или гипотензии.
По краям кончика языка накладывают шелковые лигатуры и выводят язык наружу. Операцию целесообразно начинать с клиновидного иссечения языка, поскольку при указанных гемангиомах он всегда бывает увеличен в размерах. Ассистенты пальцами, окутанными марлей, сжимают ткани вблизи корня языка для уменьшения кровотечения. Можно прибегнуть

Рис. 115. Большая кавернозная гемангиома. а — до операции; б — посте операции.
Рис. 116. Линия разреза при иссечении половины языка при раке.
также к наложению петлевого шва из толстого кетгута через всю толщу тканей корня языка. Клиновидное иссечение хирург проводит острым скальпелем через всю толщу языка с основанием клина в области кончика языка. Через образующуюся раневую поверхность можно иссечь гемангиоматозную ткань в толще языка или произвести прошивание опухоли.
После тщательного гемостаза боковые лоскуты языка сближают и послойно сшивают между собой кетгутом. Иногда возникает необходимость в дополнительном иссечении опухолевых образований на боковых поверхностях языка.
Во время операции определяют кровопотерю (гравиметрическим методом) и полностью ее возмещают.
В послеоперационном периоде в течение 1 — l/2 нед больного кормят через желудочный зонд, введенный через нос. Трахеотомическую трубку удаляют через 5—6 дней после операции.
Следует помнить, что преобладающее большинство кавернозных гемангиом лица, в том числе и языка, являются венозными опухолями и поэтому перевязка наружных сонных артерий не дает эффекта с точки зрения как уменьшения гемангиомы, так и уменьшения кровотечения во время операции.
Операции при раке языка. Рак языка занимает видное место (около 2% всех раков, около 55% рака других органов полости рта). Наиболее часто опухоль локализуется в задней или средней трети боковых поверхностей языка, реже — в области спинки, нижней поверхности, корня и кончика языка. У 95% больных развивается плоскоклеточный рак, чаще орого- вевающий.
План лечения при раке языка должен строиться в зависимости от локализации опухоли, ее формы (папиллярная, язвенная, инфильтрирующая), но главным образом в соответствии со стадией заболевания. Различают 4 стадии болезни:
- стадия — ограниченная опухоль слизистой оболочки и подслизистого слоя языка диаметром 0,5—1 см при отсутствии клинически определяемых метастазов в регионарных лимфатических узлах.
- стадия — опухоль или язва большой величины, врастающая в толщу мышечной ткани, но не переходящая за среднюю линию языка, без метастазов. К этой стадии огносят и опухоль с наличием одиночных односторонних подвижных регионарных метастазов.
- стадия — опухоль или язва, распространяющаяся за среднюю линию языка и на ткани дна полости рта при наличии одиночных ограниченно подвижных или множественных подвижных регионарных метастазов.
- стадия — опухоль или язва, поражающая большую часть языка и прорастающая в окружающие мягкие и костные ткани, с наличием множественных регионарных ограниченно подвижных или одиночных неподвижных метастазов, спаянных с нижней челюстью. Опухоль может быть меньших размеров, но при наличии неподвижных регионарных или отдаленных метастазов.
Большинство авторов теперь признают целесообразность комбинированного лечения рака языка, направления которого таковы: 1) предоперационная телегамматерапия, иногда в сочетании с внутриротовой близкофокусной рентгенотерапией; 2) радикальное иссечение первичного очага; 3) борьба с метастазами опухоли с помощью оперативных вмешательств на шее или паллиативного лучевого лечения.
Оперативное вмешательство, предусматривающее радикальное удаление первичного очага, целесообразно производить при I и II стадиях заболевания, иногда и при III стадии, спустя 3—4 нед после окончания лучевой терапии, когда стихают реактивные явления.
При локализации раковой опухоли на боковой поверхности языка операция заключается в электроэксцизии пораженной половины языка (рис. 116). Обезболивание — эндотрахеальный наркоз с интубацией трахеи через нос.
Для лучшего обозрения операционного поля язык берут на шелковую лигатуру через прокол тканей передней трети языка на здоровой стороне, после чего язык максимально выводят наружу и фиксируют в нужном положении. Тупым крючком ассистент оттягивает щеку в сторону, улучшая обзор пораженной половины языка.
С помощью крутой иглы накладывают петлевой шов из толстого кетгута через всю толщу тканей корня языка как можно дальше от задней границы опухоли. Этим самым достигается уменьшение кровотечения во время половинного иссечения языка. Для этого же можно предварительно перевязать наружную сонную артерию на соответствующей стороне.
В начале операции электроножом наносят границы подлежащих иссечению тканей. Начиная от кончика, рассекают язык вдоль средней линии до корня. При этом ассистент с помощью кровоостанавливающего зажима или наложенной на кончик языка второй лигатуры отводит в сторону иссекаемую половину языка. Кровоточащие сосуды прошивают кетгутом.
Поперечное отсечение тканей нужно начинать от середины, продвигая электронож в направлении к боковой поверхности языка. После половинного удаления языка производят окончательный гемостаз, края слизистой оболочки верхней и нижней поверхностей оставшейся половины языка сближают и по возможности сшивают между собой.
После описанной операции внедряют в ткани оставшейся половины языка, соответственно месту расположения опухоли, 3—5 радиоактивных игл, содержащих 1—3 мг радиоактивного вещества. Если перед операцией применялась короткофокусная рентгенотерапия, то радиоактивные иглы после оперативного вмешательства не применяют.
При раке корня языка лечение первичной опухоли следует проводить лучевым способом, применяя телегамматерапию в сочетании с близкофокусной рентгенотерапией.
Так же поступают и при раковых опухолях любой локализации, на III—IV стадии болезни.
Заключительным и обязательным этапом лечения рака языка является широкое иссечение единым блоком лимфатического аппарата шеи вне зависимости от того, определяются клинически матастазы или нет. Объем вмешательства при этом определяется индивидуально (в зависимости от состояния больного, стадии заболевания, состояния лимфатического аппарата шеи и т. д.). Если лимфаденэктомия не была произведена одновременно с основной операцией, то ее производят спустя 2'/г—3 нед.
При подозрении на наличие матастазов в регионарных лимфатических узлах во всех случаях заболевания раком языка необходимо производить иссечение лимфатического аппарата в надподъязычной области (операция Р. X. Ванаха, см. «Операции на шее»). Некоторые авторы (М. П. Федюшин и др.) считают, что для профилактики метастазов при раке языка целесообразно удалять не только глубокие верхние лимфатические узлы, но и узлы, расположенные на уровне перекреста лопаточно-подъязычных мышц с сосудисто-нервным пучком шеи. У больных, у которых выявляются увеличение и плотные регионарные лимфатические узлы, клинически не вызывающие сомнения в наличии метастазов, следует производить радикальное удаление лимфатического аппарата на одной или обеих сторонах шеи (операция Крайла, см. «Операции на шее»).
При раке языка III стадии, когда проведенная лучевая терапия не дает полного выздоровления, встает вопрос о возможности оперативного лечения. Современные методы обезболивания и реанимации позволяют производить при таких процессах самые радикальные операции. Для создания благоприятных условий для оперативного лечения запущенных форм раковых опухолей было предложено много способов подхода к пораженному органу: подчелюстным доступом, надподъязычным, подподъязычным, щечным, срединным с рассечением губы и нижней челюсти, через боковую фаринготомию с временной или постоянной резекцией части тела челюсти и т. п. В настоящем руководстве считаем целесообразным привести описание операции, предложенной П. М. Красиным (1922) и обоснованной с топографо-анатомической точки зрения М. Ф. Харитоновым (1925), так как эта операция имеет ряд преимуществ перед другими.
Операция П. М. Красина дает широкий доступ к языку. Операцию производят под эндотрахеальным наркозом в положении больного на спине с запрокинутой назад головой. Разрезы в. боковых отделах передней поверхности шеи проводят примерно такие же, как и при расширенном варианте операции Р. X. Ванаха (см. гл. «Операции на шее»). Далее из медиальной зоны одного поднижнечелюстного треугольника к другому разрез проводят в виде дуги через нижний отдел подбородочной области нижней челюсти (рис. 117).
В боковых отделах шеи удаляют клетчатку с лимфатическим аппаратом в области бифуркаций сонных артерий, а затем вперед и к средней линии до верхнего края заднего брюшка двубрюшной мышцы. Перевязывают наружные сонные артерии. Далее последовательно удаляют клетчатку с лимфатическими узлами и поднижнечелюстными слюнными железами в надподъязычной области. После этого в боковых отделах шеи раны целесообразно послойно зашить. В поднижнечелюстных треугольниках насквозь рассекают диафрагму рта с таким расчетом, чтобы на внутренней поверхности тела челюсти с одной и другой стороны оставались мышечные волокна и слизистая оболочка протяженностью не менее 0,3—0,5 см (для последующего наложения шва).
В подбородочном отделе нижней челюсти разрезы проводят до кости, мягкие ткани мобилизуют, круглым бором или трепаном делают сквозное отверстие по средней линии подбородка, несколько ниже верхушек нижних центральных резцов. Через отверстие проводят пилу Джильи и ею резецируют треугольной формы подбородочную часть челюсти с подбородочной остью на внутренней поверхности. Этот резецированный фрагмент челюсти, покрытый снаружи мягкими тканями, откидывают вниз вместе с прикрепляю-

Рис. 117. Линия разреза при операции П. М. Красина.
Рис. 118. Этап операции П. М. Красина. Язык выведен из полости рта на шею вместе с временно
резецированным участком подбородочното отдела нижней челюсти.
щимися к нему мышцами дна рта и языком. Таким образом, после рассечения слизистой оболочки по челюстно-язычному желобку язык выводят на шею, и он становится хорошо обозреваемым со всех сторон (рис. 118).
Для предупреждения обсеменения раны опухолевыми клетками раковую язву целесообразно обработать спиртом? покрыть салфетками и прикрепить их кетгутовыми швами к здоровым участкам языка.
Электроножом иссекают в нужном объеме ткани языка, а на стороне поражения — и ткани дна рта. Производят гемостаз. Если после иссечения раковой опухоли в пределах здоровых тканей остается на том или ином протяжении полоска бокового отдела языка, то ее следует повернуть в направлении корня языка и сшить с раневой поверхностью культи.
Резецированный участок подбородочного отдела тела нижней челюсти укладывают на место и фиксируют к челюсти двумя костными швами полиамидной нитью. Последовательно, начиная со слизистой оболочки, накладывают кетгутовые швы на оставшиеся ткани диафрагмы рта. Необходимо как можно тщательнее разобщить полость рта от наружной раны. Оставшуюся часть языка подшивают к мягким тканям внутренней поверхности челюсти, поэтому в последующем язык становится малоподвижным.
Операцию заканчивают наложением швов на кожу, следя за тем, чтобы не оставалось замкнутых пространств. В ране оставляют несколько дренажей из резиновых полосок. Накладывают давящую повязку.
Питание больных в послеоперационном периоде осуществляют через желудочный зонд, введенный в нижний носовой ход.
Из приведенного краткого изложения видно, что операция П. М. Красина имеет следующие преимущества: обеспечивает широкий доступ ко всем отделам языка, сохраняет непрерывность нижней челюсти и прикрепление мышц дна рта к подбородочной кости, и поэтому не бывает западения оставшейся части языка в послеоперационном периоде. Имеется возможность удалить единым блоком лимфатический аппарат шеи в нужном объеме. При необходимости можно одномоментно произвести операцию Крайла на соответствующей стороне.
В нашей клинике было произведено 12 операций по методу Красина, и мы могли убедиться в указанных преимуществах.
Источник: ПОД РЕДАКЦИЕЙ ПРОФ. Н. М. АЛЕКСАНДРОВА, «КЛИНИЧЕСКАЯ ОПЕРАТИВНАЯ ЧЕЛЮСТНО-ЛИЦЕВАЯ ХИРУРГИЯ» 1985
А так же в разделе « ОПЕРАЦИЯ ПРИ НОВООБРАЗОВАНИЯХ ЯЗЫКА »
- ТОПОГРАФО-АНАТОМИЧЕСККЕ ДАННЫЕ
- ОПЕРАЦИИ ПРИ КИСТАХ (РАНУЛАХ) ПОДЪЯЗЫЧНОЙ СЛЮННОЙ ЖЕЛЕЗЫ
- УДАЛЕНИЕ ДЕРМОИДНЫХ И ЭПИДЕРМОИДНЫХ КИСТ ДНА ПОЛОСТИ РТА
- УДАЛЕНИЕ КАМНЕЙ ИЗ ПРОТОКОВ СЛЮННЫХ ЖЕЛЕЗ
- ОПЕРАЦИИ ПРИ УКОРОЧЕННОЙ УЗДЕЧКЕ ЯЗЫКА
- УСТРАНЕНИЕ ОДИНОЧНЫХ РУБЦОВЫХ ТЯЖЕЙ И СКЛАДОК СЛИЗИСТОЙ ОБОЛОЧКИ СВОДА ПРЕДДВЕРИЯ ПОЛОСТИ РТА
- УСТРАНЕНИЕ РУБЦОВЫХ СТЯЖЕНИЙ СЛИЗИСТОЙ ОБОЛОЧКИ СВОДОВ ПРЕДДВЕРИЯ ПОЛОСТИ РТА И ЩЕК
- УСТРАНЕНИЕ СРАЩЕНИЯ ЯЗЫКА С ТКАНЯМИ ДНА ПОЛОСТИ РТА