18.5. Урогенитальный хламидиоз
Урогенитальный хламидиоз — вызываемое Chlamydia trachomatis широко распространенное инфекционное заболевание, передающееся преимущественно половым путем, поражающее органы мочеполовой системы, слизистые оболочки глаз, суставы, органы дыхания.
Стандартное определение случая не разработано.
 |
Хламидиозы известные глубокой древности. Сведения охламидийных инфекциях содержатся в Ветхом Завете, в древнекитайских источниках, где преимущественно освещаются трахоматозный конъюнктивит и трахома. Первые данные о морфологии хламидий были получены в начале XX в.
Приоритет открытия хламидий принадлежит Гальберштедтеру и Про- вачеку, которые в 1907 г. первыми обнаружили включения возбудителя трахомы в клетках конъюнктивы экспериментально зараженного орангутанга. Эти включения были названы «Chlamidozoon trahomatis», некоторые ученые стали применять термин «тельца Провачека». Вскоре аналогичные цитоплазматические включения были обнаружены в соскобах слизистых оболочек при заражении глаз у новорожденных, а также при цервиците у их матерей. В 1957 г. в Китае была выделена культура хламидий от больных трахомой. Вскоре эта же культура была получена и из отделяемого половых органов. Природа этих внутриклеточных включений стала известна относительно недавно.
Возбудитель
Согласно современным таксономическим представлениям возбудитель хламидиоза относится к семейству Chlamydiacea, которое состоит из двух родов: Chlamydia и Chlamydophila. Род Chlamydia включает патогенный для человека вид С. trachomatis. Род Chlamydophila включает патогенные для человека виды: С. pneumoniae и С. psittaci.
Внутри каждого вида выделяют серологические варианты. Так, С. trachomatis имеют три группы сероваров: возбудители трахомы (серовары А, В, Ва, С), урогенитального хламидиоза (серовары D, Da, Е, F, G, Н, I,Iа, J, К) и венерической гранулемы (L1, L2, L3).
Хламидии относятся к патогенным облигатным внутриклеточным паразитам. Они имеют все основные признаки бактерий: размножаются простым делением, содержат два типа нуклеиновых кислот (РНК и ДНК), а также общий родоспецифический антиген с грамотрицательными бактериями. Имея все основные признаки бактерий, отличаются от них уникальным двухфазным жизненным циклом. Он заключается в закономерной смене вегетативных неинфекционных ретикулярных телец (РТ) и внеклеточных элементарных телец (ЭТ). ЭТ адаптированы для выживания вне клетки и обладают способностью инвазии. После инвазии клеток-мишеней ЭТ превращаются в РТ. Последние адаптированы к
внутриклеточным условиям жизни и размножению. РТ делятся, образуя большое количество микроорганизмов, содержащихся в так называемых внутриклеточных включениях, занимающих значительную часть объема инфицированной клетки-хозяина. При неблагоприятных условиях (воздействие антибиотиков, химиопрепаратов, др.) возбудители могут трансформироваться в L-формы, которые способны к длительному внутриклеточному персистированию, обусловливающему развитие хронических форм инфекции. На фоне иммуносупрессии L-формы преобразуются в исходные формы, вызывающие обострения и рецидивы болезни.
Хламидии не являются представителями нормальной микрофлоры человека. Обнаружение хламидий указывает, как правило, на наличие активного инфекционного процесса, а отсутствие клинических симптомов заболевания следует рассматривать как временное равновесие между паразитом и хозяином.
Хламидии весьма чувствительны к действию коротко- и длинноволнового ультрафиолетового излучения, а также высокой температуры. Так, при 37° С находящиеся внеклеточно хламидии теряют инфекционность в течение 24—36 ч. Концентрированная суспензия хламидий инактивируется в течение минуты при температуре 95—100° С, через 10—15 мин при 70° С, через 30 мин при 50° С.
Механизм развития эпидемического процесса
Источник инфекции
Основным источником урогенитального хламидиоза является человек с манифестной или бессимптомной формой инфекции.
Входными воротами инфекции служат мочеполовые органы. Необходимым условием возникновения инфекционного процесса является проникновение и размножение хламидий в эпителиальных клетках слизистой оболочки мочеполовых органов. В связи с преимущественным тропизмом возбудителя к цилиндрическому эпителию (при естественной инфекции) первичный очаг инфекции развивается, как правило, в мочеиспускательном канале мужчин и женщин, а также в шейке матки и нередко является резервуаром восходящей инфекции половых органов и экстрагенитальных инфекции различной локализации.
Инкубационный период составляет от нескольких дней до 1 мес. У женщин с воспалительными заболеваниями матки и придатков (аднекситы, эндометриты и др.), влагалища и шейки матки (кольпиты, цервициты, эрозии шейки матки и др.) частота выявления хламидий более 50%. Хламидии выделяют у 40% больных гонореей и трихомониазом. При осложненном течении урогенитального хламидиоза у женщин могут наблюдаться бартолинит, эндоцервицит в сочетании с эндометритом, сальпингитом, оофоритом и проктитом. Хламидийная инфекция является одной из причин женского бесплодия. Среди страдающих бесплодием женщин хламидиоз выявляют до 50% (поданным А. М. Савичевой, 2002 г.). При бесплодии, связанном с непроходимостью труб, частота хламидиоза достигает 70%.
Больной заразен с первых дней заболевания и весь последующий период, пока возбудитель выделяется во внешнюю среду.
Носители инфекции менее опасны, так как количество выделяемого возбудителя невелико.
Механизм передачи
Механизм передачи — контактный. Инфекция передается преимущественно половым путем, причем может передаваться при урогенитальных и аногенитальных контактах. Кроме того, доказан вертикальный путь передачи (трансплацентарная передача или через инфицированные околоплодные воды).
Очень опасен хламидиоз во время беременности, так как плод может инфицироваться внутриутробно. Это может быть причиной невынашивания беременности, многоводия, отставания в развитии плода и другой патологии. Новорожденный при прохождении через инфицированные родовые пути матери часто заражается. При этом у него возникают тяжелые поражения глаз, дыхательных путей, ушей и других органов.
В последние годы доказан контактно-бытовой путь передачи (через загрязненное белье, предметы туалета, загрязненные инфицированным материалом руки), хотя данный путь встречается редко. Этот путь характерен для заражения конъюнктивы, особенно опасен при трахоме.
Заражение хламидиозом от полового партнера при генитально-оральных контактах приводит к развитию хламидийного фарингита. Урогенитальный хламидиоз нередко ассоциирован с другими инфекциями, передающимися половым путем (ИППП): трихомониазом, гонореей, кандидозом и т. д.
Восприимчивость
Вероятность инфицирования при хламидиозе ниже, чем при гонорее и сифилисе, в связи с более высокой инфицирующей дозой. Однократный половой контакт не всегда приводит к инфицированию.
К хламидиозу восприимчивы все группы населения, начиная с новорожденных, особенно имеющих иммунодефицитные состояния. У человека нет естественной невосприимчивости к хламидийной инфекции. Перенесенное заболевание не создает стойкого иммунитета, хотя организм вырабатывает специфические к возбудителю антитела классов М, в, А. При различных формах хламидийной инфекции иммунный ответ макроорганизма не одинаков. При строго локализованных формах урогенитальной инфекции с ограниченным распространением воспалительного процесса он минимален.
Проявление эпидемического процесса
Интенсивность
Урогенитальная хламидийная инфекция занимает ведущее место в структуре заболеваний, передающихся половым путем. Она встречается значительно чаще, чем гонорея, гораздо труднее поддается лечению,
часто приводит к разного рода осложнениям, некоторые из них могут быть причиной смерти больных.
В Европейском регионе ежегодно регистрируется около 10 млн (в США — 4 млн) больных хламидиозом. В России число выявляемых случаев хламидиоза составляет 1 млн ежегодно.
Динамика
Поскольку случаи урогенитальной хламидийной инфекции до 1994 г. не подлежали обязательной регистрации в органах здравоохранения, эпидемиологические данные в отношении распространения этой инфекции далеко не полные.
Многолетняя динамика заболеваемости хламидиозом среди мужчин и женщин в Санкт-Петербурге представлена на рис. 18.11.
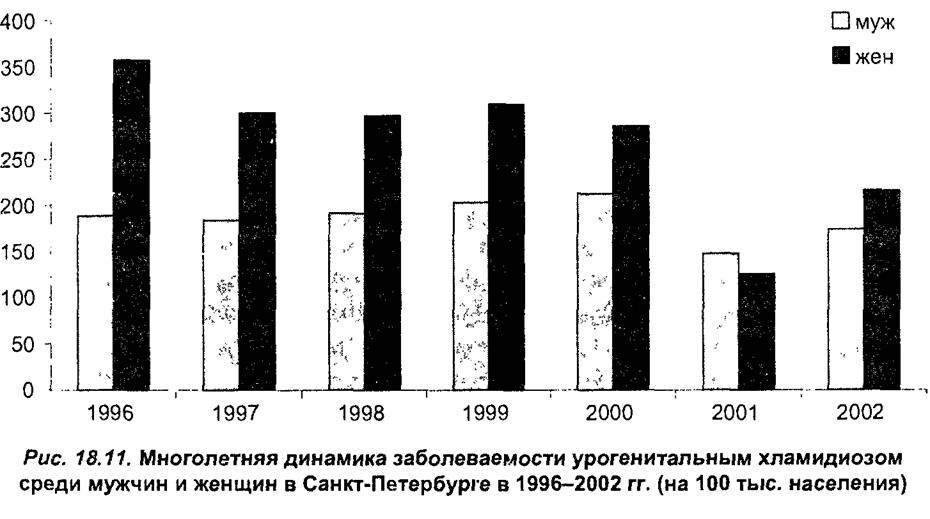 |
Внутригодовая динамика при урогенитальном хламидиозе изучена недостаточно.
Структура
Группой риска являются лица от 15 до 39 лет, особенно 18—29 лет, что характерно для всех инфекций, передающихся половым путем. Как правило, у женщин с частой сменой половых партнеров частота хламидий- ных инфекций очень велика Так, частота хламидийных цервицитов у женщин, ведущих беспорядочную половую жизнь, в 20 раз превышает число случаев цервицитов той же этиологии среди женщин, имеющих одного полового партнера.
Хламидии выявляют у 10% пациенток гинекологических отделений. Частота выявления хламидиоза среди женщин гораздо выше, чем у мужчин
 |
Факторами риска являются: беспорядочные половые связи без использования средств индивидуальной защиты, снижение иммунитета, наличие 43 о
сопутствующих заболеваний как инфекционного, так и неинфекционного генеза.
Эпидемиологический надзор
Эпидемиологический надзор включает слежение за уровнем заболеваемости (раннее выявление, диагностика, регистрация и учет всех случаев заболевания, выявление половых партнеров заболевших), выявление групп риска (возрастных, половых, социально-профессиональных).
Необходимо проводить скрининговые исследования на хламидиоз всех женщин с невынашиванием беременности, с воспалительными заболеваниями мочеполовой системы в анамнезе и Сексуально активных подростков 15—19 лет.
Диагностика хламидийной инфекции основана на лабораторных методах исследования. Применяются следующие методы исследования:
• микроскопический, основанный на выявлении цитоплазматических включений хламидий в эпителиальные клетки при окрашивании материала по Романовскому;
• культуральный, при котором изоляция возбудителя проводится на культуре клеток и куриных эмбрионах;
• прямой иммунофлюоресценции (ПИФ) с использованием моноклональных антител (метод технически прост, специфичен и высокочувствителен);
• иммунохимический (иммуноферментный анализ — ИФА);
• молекулярно-биологический (полимеразная цепная реакция — ПЦР).
Спектр диагностических исследований в амбулаторно-поликлинических условиях и в стационарах обычно включает метод прямой иммунофлюоресценции и ПЦР. Диагноз базируется на обнаружении С trachomatis с помощью двух методов, один из которых ПЦР.
Материалом для исследования могут быть соскобы со слизистой оболочки уретры, цервикального канала, конъюнктивы, а также первая порция мочи, сперма, секрет простаты, кровь и др.
 |
Профилактика хламидиоза заключается в следующих мероприятиях:
• обследование на хламидиоз групп риска и беременных женщин;
• создание сети диагностических лабораторий по всей стране;
• своевременное бесплатное лечение;
• раннее выявление и лечение половых партнеров;
• санитарное просвещение населения.
Необходима профилактика хламидийных инфекций у новорожденных, родившихся от женщин, страдающих хламидийной инфекцией. Для профилактики хламидийного конъюнктивита у новорожденных используют 0,5% эритромициновую мазь.
Важным моментом является гигиеническое воспитание население по вопросам профилактики ИППП.
Противоэпидемические мероприятия включают: эффективное и адекватное лечение больного (носителя); обследование всех половых партнеров больного и при необходимости их лечение; диспансерное наблюдение за переболевшими.
Источник: Л. П. Зуева, Р. X. Яфаев, «ЭПИДЕМИОЛОГИЯ» 2005