КЛИНИКА ГЕНЕРАЛИЗОВАННОГО ПАРОДОНТИТА
Клиническую характеристику генерализованного пародонтита можно представить по кардинальным признакам, или симптомокомплексам (ИГ.Лу- комский, 1945). К ним относятся:
симптоматический гингивит;
пародонтальный карман;
травматическая окклюзия;
прогрессирующая резорбция альвеолярной кости.
Симптоматический гингивит развивается на фоне остальных симптомокомплексов генерализованного пародонтита и протекает в основном в виде катарального, гипертрофического или язвенного воспаления.
Катаральный гингивит наблюдается примерно у 70% больных генерализованным пародонтитом. Он характеризуется экссудативным воспалением слизистой оболочки десен, застойной гиперемией, десквамацией клеток эпителия, повышенной проницаемостью сосудов, хроническим или обострившимся течением. Субъективные ощущения при этом мало выражены или отсутствуют. При тщательном расспросе можно установить кровоточивость десен, появляющуюся при их механическом травмировании; нередки зуд, жжение в деснах, неприятный запах изо рта и др.
Воспалительный процесс локализуется преимущественно в сосочковой части десны, но нередко, особенно при обострившемся течении, распространяется на маргинальную и альвеолярную десну. Объективно выделяют гиперемию, пастозность, выраженный симптом вазопареза (после надавливания на ткань межзубного сосочка пуговчатым инструментом образуется белый анемичный след, который затем краснеет и медленно исчезает). Десневые сосочки выпячиваются из межзубных промежутков, вершины их закруглены и нередко отстают от зубов. Их поверхность теряет характерный для нормальной десны сетчатый рисунок, становится блестящей. Маргинальная часть десны также аналогично изменяется и становится валикообразной.
Хронический катаральный гингивит чаще развивается без предшествующей острой стадии. В его клинике наблюдают 2 стадии: I — воспалительного отека и вазомоторных нарушений и II - катарального воспа
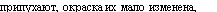
 ления. При I стадии десневые сосочки они слабо кровоточат при незначительном травмировании. Стадия II характеризуется различной выраженностью вазомоторных нарушений. Десневые сосочки вследствие дли-
ления. При I стадии десневые сосочки они слабо кровоточат при незначительном травмировании. Стадия II характеризуется различной выраженностью вазомоторных нарушений. Десневые сосочки вследствие дли-
тельного нарушения венозного кровообращения приобретает интенсивно-синюшный оттенок. По выраженности воспаления также, как и при самостоятельном катаральном гингивите, различают аналогичные 3 степени его развития (рис. 159, 160).
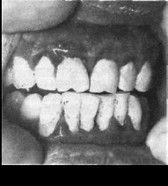
При генерализованном пародонтите гипертрофический гингивит проявляется гранулирующей формой. Она характеризуется гиперплазией десневых сосочков, при этом десна темно-красного цвета, пастозна, мяг-
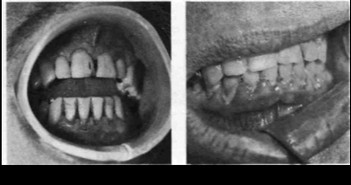
Рис. 161. Генерализованный пародонтит, I степень, хроническое течение. Симптоматический гипертрофический гингивит
кой консистенции, болезненна и кровоточит. Десневые сосочки и маргинальная часть десны настолько увеличиваются, что покрывают часть коронки зубов, образуя пародонтальные карманы, поскольку целостность зубодесневого соединения нарушена. В зависимости от выраженности разрастания десневых сосочков различают 1, IT и III степени гипертрофии.
При I степени десневые сосочки и десневой край несколько увеличены, закруглены, утолщены, приподняты в виде валика (рис. 161). Десневые сосочки покрывают коронки зубов на 1/3 их высоты. При II стадии десневые сосочки закругленной формы, значительно увеличены, покрывают 1/2 коронки зуба. При III степени наблюдается значительный рост ткани десневых сосочков и края десны, которая нередко достигает режущего края или жевательной поверхности зубов. Течение этого вида симптоматического гингивита в основном хроническое, но возможно и обострение, при котором наблюдаются более значительные гиперемия и отек десневых сосочков, их болезненность и кровоточивость при пальпации, увеличение количества экссудата из пародонтальных карманов (рис. 162).
Язвенный гингивит характеризуется в основном хроническим течением и незначительным некрозом вершин десневых сосочков или маргинального края десны (рис. 163). Некротические поверхности отделены от окружающей слизистой оболочки десны демаркационной линией в виде гиперемированной полоски. При обострившемся течении некротические явления более значительные — десна гиперемирована, болезненна при пальпации, регионарные лимфатические узлы увеличены и болезненны, отмечается неприятный запах изо рта. При обследовании выявляют различной глубины пародонтальные карманы, из которых выделяется серозно-гнойный или гнойный (в зависимости от характера течения процесса) экссудат.
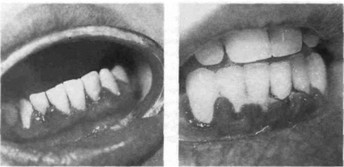
Рис. 162. Генерализованным пародон- Рис. 163. Генерализованным пародонтит, I степень, обострившееся течение. тит, I степень, хроническое течение. Симптоматический гипертрофический Симптоматический язвенный гингивит гингивит
Пародонтальный карман является обязательным симптомокомплексом генерализованного пародонтита. Только при начальной степени заболевания сохраняется видимость целостности зубодесневого соединения, поскольку гистологическими исследованиями установлено ее нарушение. Непрерывность дна кармана можно выявить и в клинических условиях, применяя формалиновую пробу по C.Parma (I960). В дальнейшем развитие дистрофически-воспали- тельного процесса в пародонте приводит к образованию углублений, ниш между внутренним краем десны и пришеечной поверхностью зуба. Вследствие разрушения патологическим процессом циркулярной связки зуба, периодонта и альвеолярной кости возникают пародонтальные карманы различной глубины — от 2 до 10 мм.
В основе образования пародонтальных карманов лежат трофические изменения в тканях пародонта, вследствие которых нарушается связь между цементом, сулькулярньм эпителием и альвеолярной костью.
В эпителии в области дна кармана появляются микронекрозы, изъязвления, наблюдаются пролиферация и постепенный погружной рост его в направлении корня зуба. В подэпителиальном слое собственной соединительнотканной пластинки десны образуется мелкоклеточная инфильтрация. Вследствие вегетации эпителия в виде тяжей вдоль периодонта корня зуба дно пародон- тального кармана перемешается за пределы эмалево-цементного соединения, постепенно достигая 1/4, 1/3, 1/2, 2/3 длины корня, вплоть до его верхушки. Круговая связка зуба при этом постепенно разрушается и исчезает. В пародон- тальном кармане скапливаются остатки пиши, десквамированные клетки поверхностного слоя эпителия, мигрировавшие клетки крови и соединительной ткани, разнообразная микрофлора. На поверхности корня создаются условия
для развития микрофлоры, образования и дальнейшего накопления зубных бляшек и поддесневого зубного камня.
Дистрофически-воспалительный процесс в пародонтальном кармане активно развивается с образованием грануляционной ткани, что сопровождается экссудацией серозного, а при обострении процесса — серозно-гнойного или гнойного характера. Глубина пародонтальных карманов обусловлена степенью резорбции периодонта и альвеолярной кости, характером течения дис- трофически-воспалительного процесса в пародонте.
Травматическая окклюзия является постоянным симптомом генерализованного пародонтита. Для функциональной (физиологической) окклюзии характерно одновременное устойчивое смыкание зубов челюстей, отсутствие патологических изменений в пародонте, височно-нижнечелюстных суставах и жевательных мышцах.
Собственно термин «травматическая окклюзия» еще в 1915 г. предложил P.R.Stillman. В то время он различал два вида травматической окклюзии - потенциальную и актуальную. В дальнейшем эти понятия трансформировались и сейчас различают первичную и вторичную травматическую окклюзию.
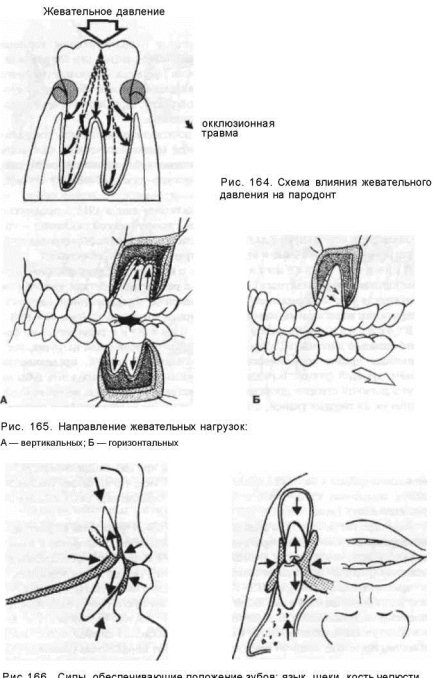
Первичная травматическая окклюзия развивается на фоне непораженного (интактного) пародонта в результате действия чрезмерной по величине или ненормальной по направлению окклюзионной нагрузки, парафункции жевательных, мимических мышц и мышц языка (рис. 164-166).
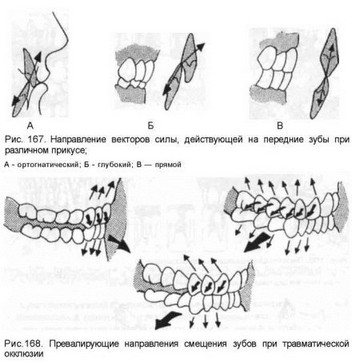
Вторичная травматическая окклюзия развивается на фоне заболеваний пародонта, когда даже обычная окклюзионная нагрузка, превышающая предел выносливости окружающих зуб тканей, превращается в травмирующий фактор. В результате разрушения тканей пародонта зубы не могут в должной степени противостоять жевательной нагрузке, не происходит истирания их твердых тканей, поскольку вследствие развивающейся подвижности они уклоняются в ту или иную сторону от жевательной нагрузки (рис.167, 168). Зубы с интактным пародонтом истираются, в то время как на участках челюстей с пораженным пародонтом у них сохраняются бугры жевательной поверхности и режущего края. Эти бугры при смыкании зубных рядов первыми вступают в контакт с зубами-антагонистами, что вызывает травматическую перегрузку таких зубов и приводит к образованию так называемых травматических узлов.
Как и при первичной, при этом виде окклюзионной травмы также расширяется периодонтальная щель, происходит деструкция тканей пародонта и альвеолярной кости, что приводит к смещению зубов в сторону от преобладающей перегрузки, причем более опасными для разрушения тканей пародонта являются горизонтальные силы (рис. 169—171). Под их действием зубы становятся подвижными и смещаются в оральную или вестибулярную сторону, наклоняются медиально или дистально, поворачиваются вокруг оси или выдвигаются из лунок. Подвижность зубов приводит к изменению движений нижней челюсти при жевании, поскольку пациент непроизвольно щадит пораженные (болезненные при нагрузке), подвижные или смешенные зубы и не подвергает их жевательной нагрузке. Все это в комплексе приводит в дальнейшем к изменениям в функци-
ональном состоянии жевательных мышц, закреплению условного рефлекса патологически измененных движений нижней челюсти и даже к поражению височно-нижнечелюстного сустава (М.Д.Гросс, Дж.Д.Метьюс, 1986).
Таким образом, под травматической окклюзией понимают такие окклюзионные взаимоотношения отдельных групп зубов или зубных рядов, которые характеризуются преждевременным и неустойчивым их смыканием, неравномерным распределением жевательного давления с дальнейшей миграцией перегруженных зубов, патологическими изменениями пародонта, нарушениями функции жевательных мышц и височно-нижнечелюстных суставов.
Развивающиеся перемещения зубов приводят к потере межзубных контактов и нарушению целости зубных рядов, которые перестают функционировать как единая система. Они теряют свои приспособительные функции и жевательную нагрузку начинают воспринимать отдельные зубы зубного ряда, что приводит к дальнейшему усугублению патологического процесса в пародонте (рис. 172, 173).
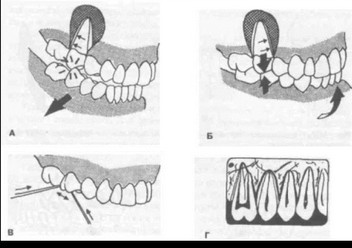
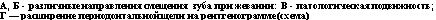
Рис. 171. Травматическая окклюзия и подвижность зубов, развивающиеся при снижении опорной функции альвеолярной кости
Прогрессирующая резорбция альвеолярной кости - постоянный и кардинальный признак генерализованного пародонтита. Если изменения в кости межальвеолярных зубных перегородок не выявлены, то нельзя говорить о наличии этого заболевания.
Резорбция альвеолярной кости развивается медленно и в зависимости от ее выраженности клинически проявляется обнажением шеек и патологической подвижностью зубов. Системная подвижность зубов возникает в результате разрушения периодонта и альвеолярной кости. Она является частым проявлением генерализованного пародонтита. Д.А.Энтин различает 3 степени патологической подвижности зубов. При I степени отмечается подвижность зубов в вестибулярно-оральном направлении, при II — в вестибулярно-оральном и медиально-дистальном, при III — в вестибулярно-оральном, медиально-дистальном и вертикальном (апикальном) направлении,
Степень подвижности зубов при генерализованном пародонтите связана с рядом обстоятельств, главными из которых следует считать глубину резорбции альвеолярной кости и характер течения дистрофически-воспалительного процесса в пародонте. При обострившемся течении, независимо от степени резорбции альвеолярной кости, подвижность зубов всегда более значительна, чем при хроническом. Это объясняется тем, что при обострившемся течении процесса происходит значительное разрушение связочного аппарата зуба, тогда как при хроническом эти изменения выражены в меньшей степени.

Рис. 172. Значительная атрофия альвеолярной кости с образованием костных карманов
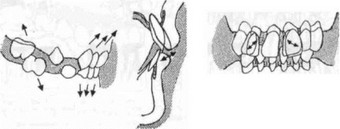
Рис. 173. Схема преобладающего направления смещения различных групп зубов при травматической окклюзии
Таким образом, степень подвижности зубов, определяемая по Д.А.Энтину (I, II или III), при хроническом течении генерализованного пародонтита обычно соответствует степени резорбции кости альвеолярного отростка, т.е. при I степени его атрофии отмечается I степень подвижности зубов и т.д. При обострившемся течении генерализованного пародонтита патологическая подвижность зубов превышает степень резорбции кости и при I степени резорбции подвижность зубов достигает I—II или даже III степени. Зависимость степени подвижности зубов от характера течения дистрофически-воспалительного процесса в пародонте важно учитывать в практической работе, особенно при определении показаний к удалению зубов, так как после соответствующего лечения подвижность зубов значительно уменьшается.
Резорбция альвеолярной кости, а вместе с ней и тканей десны, периодонта приводит к развитию рецессии или обнажению шеек зубов. Прогрессирование атрофии кости происходит с разной степенью интенсивности. В участках с выраженными местными раздражающими факторами или где развивается травмирующий узел травматической окклюзии, резорбция прогрессирует значительно быстрее. Очень быстро происходит атрофия при обострившемся течении генерализованного пародонтита. Это приводит к неравномерной убыли межальвеолярных перегородок: на одних участках челюсти она значительна, тогда как на других выражена мало. Такой тип резорбции альвеолярной кости определяется как вертикальный. При горизонтальном типе резорбции атрофия кости равномерно выражена на всем протяжении зубного ряда.
Клинически глубину резорбции можно приблизительно определить по величине обнажения шейки зуба, однако наиболее точное представление можно получить только при рентгенографии кости альвеолярного отростка. Глубина и выраженность резорбции альвеолярной кости является клиническим показателем степени развития патологического процесса в пародонте. Различают начальную, I, II и Ш степени резорбцию межальвеолярных перегородок. При начальной степени резорбция альвеолярной кости незначительная и не сопровождается атрофией межальвеолярных перегородок, при I степени она отмечается в пределах верхней трети межальвеолярных перегородок, при II степени перегородки атрофированы на 1/2 своей высоты и при III степени отмечается потеря более 2/3 высоты межальвеолярных перегородок (рис. 174).
Помимо атрофии межальвеолярных перегородок при генерализованном пародонтите отмечаются и другие рентгенологические симптомы. В целом к рентгенологическим признакам генерализованного пародонтита относятся:
Выраженность рентгенологических проявлений зависит от характера течения и степени развития дистрофически-воспалительного процесса в пародонте. Например, остеопороз альвеолярной кости больше выражен при обострившемся течении заболевания, а резорбция межальвеолярных перегородок определяется степенью развития генерализованного пародонтита.
Вместе с тем необходимо отметить, что проявление основных симптомокомплексов генерализованного пародонтита и их разнообразие во многом связаны с характером течения патологического процесса. Иногда процесс протекает вяло, хронически, нередко развивается более активно, характеризуется резким проявлением всех признаков заболевания.
Особенности проявления основных клинических симптомов генерализованного пародонтита, глубина распространения патологического процесса тесно связаны с общим состоянием организма и его реактивностью. Характер течения процесса имеет большое значение при выборе лечебных вмешательств и осуществлении индивидуального подхода в лечении больного. Целесообразность выделения в клинике генерализованного пародонтита характера течения процесса (хронического или обострившегося) подтверждается рядом клинических и лабораторных исследований.
Основные клинико-лабораторные показатели при различном характере течения генерализованного пародонтита. Хроническое
течение характеризуется вялым развитием симптоматического гингивита (катарального или гипертрофического, очень редко — язвенного). В пародонталь- ных карманах умеренное количество серозно-гнойного или (реже) гнойного
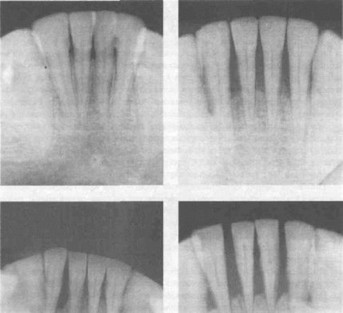
Рис. 174. Резорбция альвеолярной кости при генерализованном пародонтите. Рентгенограммы
отделяемого. Резорбция альвеолярной кости равномерная, без образования глубоких костных карманов. В сохранившихся межальвеолярных перегородках рентгенологически явления остеопороза выражены слабо, периодонтальная щель незначительно расширена, подвижность зубов обычно соответствует степени резорбции альвеолярной кости. Не исключается значительная резорбция кости при относительно небольшой подвижности зубов. Общее состояние организма обычно без существенных сдвигов.
При снижении реактивности организма, например, когда дистрофически- воспалительный процесс в пародонте развивается на фоне заболеваний
различных органов и систем (сахарный диабет, заболевания сердечно-сосудистой системы, пищеварительного тракта, инфекционные заболевания и др.), происходит обострение патолотического процесса в пародонте. Обостряется течение симптоматического гингивита, появляются боль, значительная гиперемия, кровоточивость и др. Значительно увеличивается количество выделений из пародонтальных карманов, которые носят в основном гнойный, реже — серозно-гнойный характер. Иногда возникают единичные или множественные абсцессы в мягких тканях с образованием костных карманов, так называемые пародонтальные абсцессы. Обычно они локализуются под маргинальной десной или в более глубоких слоях тканей пародонта. Абсцедирование при генерализованном пародонтите в основном обусловлено глубокими пародон- тальными (костными) карманами, а у лиц с фоновыми заболеваниями они образуются и при неглубоких пародонтальных карманах.
Обострившееся течение генерализованного пародонтита с образованием абсцессов сопровождается отчетливо выраженными воспалительными проявлениями в деснах, их гиперемией, отечностью, припухлостью десневого края, развитием острого маргинального периодонтита, довольно интенсивной болью, более выраженной подвижностью зубов.
Последняя вызвана значительными деструктивными изменениями волокон периодонта и скоплением экссудата в периодонтальной щели. При таком течении патологического процесса обычно появляются симптомы обшей интоксикации — повышение температуры, головная боль, недомогание и другие.
При обострившемся течении процесса атрофия альвеолярной кости более агрессивная, сопровождается явлениями выраженного остеопороза, неравномерной, прогрессирующей вертикальной деструкцией, резорбцией с образованием костных карманов. Значительный четко ограниченный остеопороз определяется в участках образования абсцессов. Периодонтальная щель обычно расширена на значительном протяжении. Частые обострения воспалительного процесса с возникновением абсцессов приводят к развитию значительной подвижности зубов, резкому их смешению, т.е. синдром травматической окклюзии выражен очень сильно. Нередко повторное абсцедирование является причиной полной атрофии кости альвеолы отдельного зуба, что приводит к его выпадению. Значительная степень подвижности, возникающая при обострившемся течении, обычно не соответствует глубине резорбции межальвеолярных перегородок. Это обусловлено воспалительными наслоениями, сопровождающимися значительным отеком тканей пародонта и повреждением связочного аппарата периодонта. Устранение воспалительного компонента при комплексном лечении генерализованного пародонтита уменьшает степень подвижности зубов и она тогда примерно соответствует степени атрофии альвеолярной кости.
Клинические проявления различного характера течения генерализованного пародонтита подтверждаются данными лабораторных исследований, Исследование капиллярного кровообращения методом стереокапилляромикроскопии и флюоресцентной биомикроскопии (Н.Ф.Данилевский, С.И.Франковская, А.М.Политун, ИД.Бульда, 1968) показали, что при хроническом течении начальной степени генерализованного пародонтита наблюда-
Таблица I. Время образования гематом у Больных генерализованным пародонтитом, с
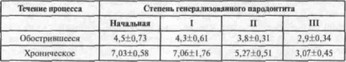
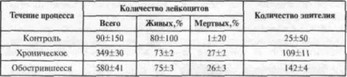
Таблица 2. Показатели миграции лейкоцитов и десквамации эпителия в контроле и у Больных генерализованным пародонтитом
ется запустевание капилляров (побледнение капиллярного фона, неравномерность кровотока, уменьшение количества открытых капилляров). При I—II степени уже наблюдается венозный застой (интенсивно цианотичный фон, увеличение количества функционирующих капилляров, расширение капиллярных петель). Помутнение капилляроскопического фона, замедление кровотока свидетельствуют о повышенной проницаемости капилляров. При обострившемся течении, кроме перечисленных изменений, отмечается чрезмерное полнокровие капилляров десны. Вследствие повышенной проницаемости капилляров в очаге наиболее выраженных воспалительных изменений наблюдается повышенное накопление флюоресцеина. При хроническом течении заболевания отмечается замедление сосудистой реакции, при обострившемся она не дифференцируется или выражена слабо.
Функциональное состояние сосудов десны отражает проницаемость капилляров, устанавливаемую по времени образования вакуумных гематом (В.И.Кулаженко, 1960). В норме гематома образуется примерно через 30—50 с, при генерализованном пародонтите время ее образования возрастает параллельно степени развития и характеру течения дистрофически-воспалительно- го процесса в пародонте (табл. 1).
У пациентов с клинически здоровыми тканями пародонта (контрольная группа) миграция лейкоцитов в полость рта не превышает 150 в 1 мл смывной жидкости, причем примерно 80% из них живые. При хроническом течении генерализованного пародонтита их количество увеличивается в 2 раза, процент живых нейтрофильных гранулоцитов ниже нормы. Числа десквамированных клеток эпителия повышено. При обострившемся течении миграция возрастает в 4 раза, процент живых нейтрофильных гранулоцитов ниже нормы. Количество клеток эпителия в ротовой жидкости не превышает обычно 50 в 1 мл,
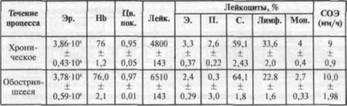
Таблица 4. Показатели гемограммы у Больных генерализованным пародонтитом
при генерализованном пародонтите возрастает в 2-3 раза в зависимости от степени развития и характера течения заболевания (табл. 2).
Цитологическое исследование содержимого пародонтальных карманов (табл. 3) показывает, что при хроническом течении генерализованного пародонтита угнетены иммунологические свойства тканей пародонта. Содержание активных нейтрофильных гранулоцитов (фагоцитов) снижено, встречаются единичные лимфоциты и полибласты. При обострившемся течении процент активных фагоцитов увеличивается, несколько выше число полибластов. Такую закономерность можно объяснить некоторым повышением защитных свойств тканей пародонта.
Микрофлора пародонтальных карманов при хроническом течении генерализованного пародонтита обильна и разнообразна. Обнаруживаются кокки, веретенообразные палочки, спирохеты, дрожжеподобные грибы, простейшие. При обострившемся течении микрофлора более богата, преобладают кокки либо нитевидные формы.
Морфологическая картина крови (табл. 4) у больных с хроническим течением генерализованного пародонтита почти не изменена. При обострении количество лейкоцитов на высшей границе нормы, незначительно увеличено содержание нейтрофильных гранулоцитов, лимфоцитов, увеличено число моноцитов и эозинофилов.
Показатели моноцитограммы (табл. 5) свидетельствуют, что при хроническом течении генерализованного пародонтита снижено количество промоноцитов и собственно моноцитов, увеличено количество полиморфноядерных клеток, что говорит о снижении защитных механизмов организма.
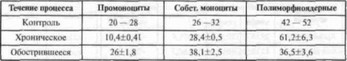
Таблица 6. Белковые фракции крови в контроле и у больных
генерализованным пародонтитом, %
При обострившемся течении число промоноцитов и моноцитов возрастает при одновременном снижении полиморфноядерных и полину клеаров, т.е. имеет место мобилизация защитных сил.
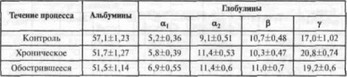
При электрофоретическом исследовании белков крови у больных с хроническим течением генерализованного пародонтита наблюдается незначительное уменьшение альбуминов, увеличение глобулинов за счет нарастания фракций а,- и у-глобулинов, фракции а2- и b-глобулинов незначительно повышены. При обострении количество а1, а2-, у-глобулинов возрастает, а процент альбуминов снижается (табл. 6).
Фагоцитарная активность нейтрофильных гранулоцитов крови (процент фагоцитирующих нейтрофилов и фагоцитарное число) при хроническом течении генерализованного пародонтита находятся на нижней границе нормы, при обострившемся течении — на высшей границе. В норме процент фагоци- тируюших нейтрофилов равен 83—86%, а фагоцитарное число — 5—6%. Титр комплемента крови при хроническом течении находится в пределах нормы, при обострившемся — снижается.
Начальная степень. Чаше всего жалобы на кровоточивость десен при жевании, чистке зубов. У большинства больных заболевание начинается с кровоточивости десен, которая иногда за 3 года — 5 лет предшествует изменениям в альвеолярной кости, выявляющимся при рентгенологическом обследовании. К другим ранним клиническим симптомам начальной степени относятся неприятные ощущения в пародонте, зуд и парестезии десен. Они обычно предшествуют воспалительным клиническим проявлениям заболевания. Некоторые больные жалоб вообще не предъявляют, патологический процесс у них протекает без каких-либо субъективных ощущений.
Из опроса установить начало заболевания довольно трудно. Больные запоминают лишь время появления таких явных симптомов, как боль, кровоточи-
вость и ряд других. В целом из анамнеза удается выяснить, что заболевание началось, как правило, несколько лет назад.
При осмотре обнаруживают местные раздражители (острые края кариозных зубов, неполноценные пломбы на контактных поверхностях, зубо-челюстные деформации, аномалии положения отдельно стоящих зубов, зубные отложения и др.), симптоматический гингивит, травматическую окклюзию. При начальной степени вследствие воспалительных изменений в десне и ее отека происходит образование десневого кармана. Несмотря на его незначительную глубину (1—1,5 мм) его нужно расценивать как пародонтальный, поскольку уже при начальной степени отмечается нарушение целости (правда, незначительное и не определяемое клинически) зубоэпителиального прикрепления и прорастание эпителия в глубь периодонта. Обнажения шеек зубов при этом не отмечается.
Отложения наддесневого зубного камня обычно локализуются с язычной стороны нижних фронтальных зубов и на вестибулярной поверхности верхних моляров, т.е. в местах, где открываются выводные протоки околоушных, подъязычной и подчелюстных слюнных желез. Поддесневой зубной камень наблюдается в межзубных промежутках. При начальной степени генерализованного пародонтита чаше диагностируется симптоматический катаральный и гипертрофический гингивит, реже — язвенный. Гипертрофический гингивит чаше отмечается у подростков, особенно при нарушении процессов полового созревания. У больных с поражениями эндокринной системы и заболеваниями внутренних органов (сахарный диабет, желудочно-кишечные и сердечно-сосудистые заболевания и др.) гингивит приобретает диффузный характер, поражая как маргинальный, так и альвеолярный отделы десны.
При начальной степени генерализованного пародонтита проявления первичной травматической окклюзии выражены незначительно и чаше отмечаются в местах неполноценно изготовленных протезов, пломб, зубо-челюстных деформаций, аномалий положения отдельно стоящих зубов и др.
Рентгенологически определяется остеопороз межзубных межальвеолярных перегородок, деструкция и нарушение целости компактной пластинки, незначительная резорбция и расширение периодонтальной щели только у вершин межальвеолярных перегородок.
Клиническая симптоматика тесно связана с характером общих изменений в организме, его реактивностью, местными раздражающими факторами, аномалиями прикуса, степенью проявления патологических изменений в тканях пародонта и организме больного. Эти изменения имеют различные клинические проявления при хроническом и обострившемся течении начальной степени генерализованного пародонтита.
При хроническом течении субъективные ощущения больных слабые - ощущение зуда в тканях пародонта, незначительная кровоточивость десен, вызываемая механическими раздражителями. Течение симптоматического гингивита хроническое.
Проявления хронического симптоматического катарального и гипертрофического гингивита ограничиваются чаше маргинальной частью десны,
десневыми сосочками и локализуются в основном в области нижних фронтальных зубов. Нередко десневые сосочки воспалены лишь с язычной стороны, их форма несколько закруглена, вершины треугольника межзубного промежутка едва заметны. Могут наблюдаться изменения десневых сосочков и в области верхних фронтальных зубов, относительно редко — в области боковых зубов верхней и нижней челюстей.
Отечность или гиперплазия десневых сосочков приводит к образованию десневых карманов глубиной до 2—3 мм, при которых клинически нарушение целости дна и циркулярной связки не определяется. В карманах обнаруживается в небольшом количестве поддесневой зубной камень и серозный экссудат. Лишь при введении в карманы некоторых химических веществ (например, формалина при формалиновой пробе) появляется болезненность, что указывает на очаговые нарушения целости эпителия дна карманов.
При капилляроскопии десневых сосочков наблюдается увеличенное количество функционирующих капилляров, изменение их формы и характера микроциркуляции. Кровоток обычно замедлен, встречаются застойные, переполненные кровью капилляры. Стойкость капилляров десен, определяемая вакуумной пробой по В.И.Кулаженко, несколько понижена.
Отклонения в травматической окклюзии могут выражаться относительно свободным расположением зубов, особенно центральных резцов, образованием микроузлов перегрузки зубов.
При рентгенологическом исследовании выявляются характерные симптомы начальной степени генерализованного пародонтита. При этом остеопороз губчатого вещества ограничен вершинами межальвеолярных костных перегородок и умеренно выражен. Лишь в некоторых участках, где определяются постоянные хронические раздражители, он диффузный. Периодонтальная щель у шеек зубов расширена незначительно.
Морфологические изменения при начальной степени генерализованного пародонтита минимальны и касаются в основном незначительных микроциркуляторных расстройств, обменных нарушений и начинающихся дистрофических превращений во всех тканях пародонта. В эпителии дна и внутренней поверхности десневого кармана отмечаются дистрофические изменения, прорастание его в глубь соединительной ткани собственной пластинки десны и периодонт. В костной ткани межальвеолярных перегородок наблюдаются явления дисминерализации, кортикальный слой их вершин истончен или полностью исчезает.
Анализ некоторых лабораторных исследований (морфологический состав крови, миграция лейкоцитов, цитологические исследования содержимого десневых карманов) показывает умеренную анемизацию организма, несколько повышенную миграцию лейкоцитов (200—250), выраженные явления фагоцитоза.
Обострившееся течение при начальной степени генерализованного пародонтита часто наблюдается на фоне сопутствующих острых инфекционных заболеваний, обострения соматогенных очагов инфекции, заболеваниях пищеварительной, сердечно-сосудистой систем.
Течение симптоматического катарального и гипертрофического гингивита резко обостряется. Десны болезненны, легко кровоточат от действия незначительных механических раздражителей (прием твердой пиши, чистка зубов зубной щеткой), иногда самопроизвольно. При катаральном гингивите десневые сосочки ярко-красные, отечные. Десна кровоточит при прикосновении, пальпация ее резко болезненна. Часто развивается диффузный гингивит. При гипертрофическом гингивите возникает болезненность, усиливается кровоточивость. Обострившееся течение наблюдается главным образом при гранулирующей форме гипертрофического гингивита и крайне редко — при фиброзной.
К разновидностям обострившегося течения симптоматического гингивита у детей и подростков следует отнести десквамативный (эксфолиативный) гингивит. Он характеризуется выраженной десквамацией эпителия маргинальной части десны и разросшихся (при гипертрофическом гингивите) десневых сосочков. Участки десен, лишенные эпителия, ярко-красного цвета, располагаются в виде отдельных гнезд, которые проявляют повышенную тенденцию к пролиферации. Отмечаются резкая болезненность десны, чувство постоянного жжения, беспричинная кровоточивость. Процесс может принимать диффузный характер и сопровождаться разрастанием десневых сосочков, которые внешне напоминают губку. Нередко такое состояние можно наблюдать на фоне поражения слизистой оболочки полости рта при пемфигоидах.
При капилляроскопии десен многочисленные расширенные капилляры окружают шейки зубов в виде частокола, определяется периваскулярный отек. Йодная проба резко положительная, проницаемость капилляров при ваку
симптоматический гингивит;
пародонтальный карман;
травматическая окклюзия;
прогрессирующая резорбция альвеолярной кости.
Симптоматический гингивит развивается на фоне остальных симптомокомплексов генерализованного пародонтита и протекает в основном в виде катарального, гипертрофического или язвенного воспаления.
Катаральный гингивит наблюдается примерно у 70% больных генерализованным пародонтитом. Он характеризуется экссудативным воспалением слизистой оболочки десен, застойной гиперемией, десквамацией клеток эпителия, повышенной проницаемостью сосудов, хроническим или обострившимся течением. Субъективные ощущения при этом мало выражены или отсутствуют. При тщательном расспросе можно установить кровоточивость десен, появляющуюся при их механическом травмировании; нередки зуд, жжение в деснах, неприятный запах изо рта и др.
Воспалительный процесс локализуется преимущественно в сосочковой части десны, но нередко, особенно при обострившемся течении, распространяется на маргинальную и альвеолярную десну. Объективно выделяют гиперемию, пастозность, выраженный симптом вазопареза (после надавливания на ткань межзубного сосочка пуговчатым инструментом образуется белый анемичный след, который затем краснеет и медленно исчезает). Десневые сосочки выпячиваются из межзубных промежутков, вершины их закруглены и нередко отстают от зубов. Их поверхность теряет характерный для нормальной десны сетчатый рисунок, становится блестящей. Маргинальная часть десны также аналогично изменяется и становится валикообразной.
Хронический катаральный гингивит чаще развивается без предшествующей острой стадии. В его клинике наблюдают 2 стадии: I — воспалительного отека и вазомоторных нарушений и II - катарального воспа
 ления. При I стадии десневые сосочки они слабо кровоточат при незначительном травмировании. Стадия II характеризуется различной выраженностью вазомоторных нарушений. Десневые сосочки вследствие дли-
ления. При I стадии десневые сосочки они слабо кровоточат при незначительном травмировании. Стадия II характеризуется различной выраженностью вазомоторных нарушений. Десневые сосочки вследствие дли-
тельного нарушения венозного кровообращения приобретает интенсивно-синюшный оттенок. По выраженности воспаления также, как и при самостоятельном катаральном гингивите, различают аналогичные 3 степени его развития (рис. 159, 160).
При генерализованном пародонтите гипертрофический гингивит проявляется гранулирующей формой. Она характеризуется гиперплазией десневых сосочков, при этом десна темно-красного цвета, пастозна, мяг-

Рис. 161. Генерализованный пародонтит, I степень, хроническое течение. Симптоматический гипертрофический гингивит
кой консистенции, болезненна и кровоточит. Десневые сосочки и маргинальная часть десны настолько увеличиваются, что покрывают часть коронки зубов, образуя пародонтальные карманы, поскольку целостность зубодесневого соединения нарушена. В зависимости от выраженности разрастания десневых сосочков различают 1, IT и III степени гипертрофии.
При I степени десневые сосочки и десневой край несколько увеличены, закруглены, утолщены, приподняты в виде валика (рис. 161). Десневые сосочки покрывают коронки зубов на 1/3 их высоты. При II стадии десневые сосочки закругленной формы, значительно увеличены, покрывают 1/2 коронки зуба. При III степени наблюдается значительный рост ткани десневых сосочков и края десны, которая нередко достигает режущего края или жевательной поверхности зубов. Течение этого вида симптоматического гингивита в основном хроническое, но возможно и обострение, при котором наблюдаются более значительные гиперемия и отек десневых сосочков, их болезненность и кровоточивость при пальпации, увеличение количества экссудата из пародонтальных карманов (рис. 162).
Язвенный гингивит характеризуется в основном хроническим течением и незначительным некрозом вершин десневых сосочков или маргинального края десны (рис. 163). Некротические поверхности отделены от окружающей слизистой оболочки десны демаркационной линией в виде гиперемированной полоски. При обострившемся течении некротические явления более значительные — десна гиперемирована, болезненна при пальпации, регионарные лимфатические узлы увеличены и болезненны, отмечается неприятный запах изо рта. При обследовании выявляют различной глубины пародонтальные карманы, из которых выделяется серозно-гнойный или гнойный (в зависимости от характера течения процесса) экссудат.

Рис. 162. Генерализованным пародон- Рис. 163. Генерализованным пародонтит, I степень, обострившееся течение. тит, I степень, хроническое течение. Симптоматический гипертрофический Симптоматический язвенный гингивит гингивит
Пародонтальный карман является обязательным симптомокомплексом генерализованного пародонтита. Только при начальной степени заболевания сохраняется видимость целостности зубодесневого соединения, поскольку гистологическими исследованиями установлено ее нарушение. Непрерывность дна кармана можно выявить и в клинических условиях, применяя формалиновую пробу по C.Parma (I960). В дальнейшем развитие дистрофически-воспали- тельного процесса в пародонте приводит к образованию углублений, ниш между внутренним краем десны и пришеечной поверхностью зуба. Вследствие разрушения патологическим процессом циркулярной связки зуба, периодонта и альвеолярной кости возникают пародонтальные карманы различной глубины — от 2 до 10 мм.
В основе образования пародонтальных карманов лежат трофические изменения в тканях пародонта, вследствие которых нарушается связь между цементом, сулькулярньм эпителием и альвеолярной костью.
В эпителии в области дна кармана появляются микронекрозы, изъязвления, наблюдаются пролиферация и постепенный погружной рост его в направлении корня зуба. В подэпителиальном слое собственной соединительнотканной пластинки десны образуется мелкоклеточная инфильтрация. Вследствие вегетации эпителия в виде тяжей вдоль периодонта корня зуба дно пародон- тального кармана перемешается за пределы эмалево-цементного соединения, постепенно достигая 1/4, 1/3, 1/2, 2/3 длины корня, вплоть до его верхушки. Круговая связка зуба при этом постепенно разрушается и исчезает. В пародон- тальном кармане скапливаются остатки пиши, десквамированные клетки поверхностного слоя эпителия, мигрировавшие клетки крови и соединительной ткани, разнообразная микрофлора. На поверхности корня создаются условия

для развития микрофлоры, образования и дальнейшего накопления зубных бляшек и поддесневого зубного камня.
Дистрофически-воспалительный процесс в пародонтальном кармане активно развивается с образованием грануляционной ткани, что сопровождается экссудацией серозного, а при обострении процесса — серозно-гнойного или гнойного характера. Глубина пародонтальных карманов обусловлена степенью резорбции периодонта и альвеолярной кости, характером течения дис- трофически-воспалительного процесса в пародонте.
Травматическая окклюзия является постоянным симптомом генерализованного пародонтита. Для функциональной (физиологической) окклюзии характерно одновременное устойчивое смыкание зубов челюстей, отсутствие патологических изменений в пародонте, височно-нижнечелюстных суставах и жевательных мышцах.
Собственно термин «травматическая окклюзия» еще в 1915 г. предложил P.R.Stillman. В то время он различал два вида травматической окклюзии - потенциальную и актуальную. В дальнейшем эти понятия трансформировались и сейчас различают первичную и вторичную травматическую окклюзию.
Первичная травматическая окклюзия развивается на фоне непораженного (интактного) пародонта в результате действия чрезмерной по величине или ненормальной по направлению окклюзионной нагрузки, парафункции жевательных, мимических мышц и мышц языка (рис. 164-166).
Вторичная травматическая окклюзия развивается на фоне заболеваний пародонта, когда даже обычная окклюзионная нагрузка, превышающая предел выносливости окружающих зуб тканей, превращается в травмирующий фактор. В результате разрушения тканей пародонта зубы не могут в должной степени противостоять жевательной нагрузке, не происходит истирания их твердых тканей, поскольку вследствие развивающейся подвижности они уклоняются в ту или иную сторону от жевательной нагрузки (рис.167, 168). Зубы с интактным пародонтом истираются, в то время как на участках челюстей с пораженным пародонтом у них сохраняются бугры жевательной поверхности и режущего края. Эти бугры при смыкании зубных рядов первыми вступают в контакт с зубами-антагонистами, что вызывает травматическую перегрузку таких зубов и приводит к образованию так называемых травматических узлов.
Как и при первичной, при этом виде окклюзионной травмы также расширяется периодонтальная щель, происходит деструкция тканей пародонта и альвеолярной кости, что приводит к смещению зубов в сторону от преобладающей перегрузки, причем более опасными для разрушения тканей пародонта являются горизонтальные силы (рис. 169—171). Под их действием зубы становятся подвижными и смещаются в оральную или вестибулярную сторону, наклоняются медиально или дистально, поворачиваются вокруг оси или выдвигаются из лунок. Подвижность зубов приводит к изменению движений нижней челюсти при жевании, поскольку пациент непроизвольно щадит пораженные (болезненные при нагрузке), подвижные или смешенные зубы и не подвергает их жевательной нагрузке. Все это в комплексе приводит в дальнейшем к изменениям в функци-

ональном состоянии жевательных мышц, закреплению условного рефлекса патологически измененных движений нижней челюсти и даже к поражению височно-нижнечелюстного сустава (М.Д.Гросс, Дж.Д.Метьюс, 1986).
Таким образом, под травматической окклюзией понимают такие окклюзионные взаимоотношения отдельных групп зубов или зубных рядов, которые характеризуются преждевременным и неустойчивым их смыканием, неравномерным распределением жевательного давления с дальнейшей миграцией перегруженных зубов, патологическими изменениями пародонта, нарушениями функции жевательных мышц и височно-нижнечелюстных суставов.
Развивающиеся перемещения зубов приводят к потере межзубных контактов и нарушению целости зубных рядов, которые перестают функционировать как единая система. Они теряют свои приспособительные функции и жевательную нагрузку начинают воспринимать отдельные зубы зубного ряда, что приводит к дальнейшему усугублению патологического процесса в пародонте (рис. 172, 173).



Рис. 171. Травматическая окклюзия и подвижность зубов, развивающиеся при снижении опорной функции альвеолярной кости
Прогрессирующая резорбция альвеолярной кости - постоянный и кардинальный признак генерализованного пародонтита. Если изменения в кости межальвеолярных зубных перегородок не выявлены, то нельзя говорить о наличии этого заболевания.
Резорбция альвеолярной кости развивается медленно и в зависимости от ее выраженности клинически проявляется обнажением шеек и патологической подвижностью зубов. Системная подвижность зубов возникает в результате разрушения периодонта и альвеолярной кости. Она является частым проявлением генерализованного пародонтита. Д.А.Энтин различает 3 степени патологической подвижности зубов. При I степени отмечается подвижность зубов в вестибулярно-оральном направлении, при II — в вестибулярно-оральном и медиально-дистальном, при III — в вестибулярно-оральном, медиально-дистальном и вертикальном (апикальном) направлении,
Степень подвижности зубов при генерализованном пародонтите связана с рядом обстоятельств, главными из которых следует считать глубину резорбции альвеолярной кости и характер течения дистрофически-воспалительного процесса в пародонте. При обострившемся течении, независимо от степени резорбции альвеолярной кости, подвижность зубов всегда более значительна, чем при хроническом. Это объясняется тем, что при обострившемся течении процесса происходит значительное разрушение связочного аппарата зуба, тогда как при хроническом эти изменения выражены в меньшей степени.

Рис. 172. Значительная атрофия альвеолярной кости с образованием костных карманов

Рис. 173. Схема преобладающего направления смещения различных групп зубов при травматической окклюзии
Таким образом, степень подвижности зубов, определяемая по Д.А.Энтину (I, II или III), при хроническом течении генерализованного пародонтита обычно соответствует степени резорбции кости альвеолярного отростка, т.е. при I степени его атрофии отмечается I степень подвижности зубов и т.д. При обострившемся течении генерализованного пародонтита патологическая подвижность зубов превышает степень резорбции кости и при I степени резорбции подвижность зубов достигает I—II или даже III степени. Зависимость степени подвижности зубов от характера течения дистрофически-воспалительного процесса в пародонте важно учитывать в практической работе, особенно при определении показаний к удалению зубов, так как после соответствующего лечения подвижность зубов значительно уменьшается.
Резорбция альвеолярной кости, а вместе с ней и тканей десны, периодонта приводит к развитию рецессии или обнажению шеек зубов. Прогрессирование атрофии кости происходит с разной степенью интенсивности. В участках с выраженными местными раздражающими факторами или где развивается травмирующий узел травматической окклюзии, резорбция прогрессирует значительно быстрее. Очень быстро происходит атрофия при обострившемся течении генерализованного пародонтита. Это приводит к неравномерной убыли межальвеолярных перегородок: на одних участках челюсти она значительна, тогда как на других выражена мало. Такой тип резорбции альвеолярной кости определяется как вертикальный. При горизонтальном типе резорбции атрофия кости равномерно выражена на всем протяжении зубного ряда.
Клинически глубину резорбции можно приблизительно определить по величине обнажения шейки зуба, однако наиболее точное представление можно получить только при рентгенографии кости альвеолярного отростка. Глубина и выраженность резорбции альвеолярной кости является клиническим показателем степени развития патологического процесса в пародонте. Различают начальную, I, II и Ш степени резорбцию межальвеолярных перегородок. При начальной степени резорбция альвеолярной кости незначительная и не сопровождается атрофией межальвеолярных перегородок, при I степени она отмечается в пределах верхней трети межальвеолярных перегородок, при II степени перегородки атрофированы на 1/2 своей высоты и при III степени отмечается потеря более 2/3 высоты межальвеолярных перегородок (рис. 174).
Помимо атрофии межальвеолярных перегородок при генерализованном пародонтите отмечаются и другие рентгенологические симптомы. В целом к рентгенологическим признакам генерализованного пародонтита относятся:
- деструкция кортикального слоя вершин межальвеолярных перегородок;
- остеопороз губчатого вещества межальвеолярных костных перегородок;
- атрофия межальвеолярных перегородок; 4) расширение периодонтальной щели у шеек зубов.
Выраженность рентгенологических проявлений зависит от характера течения и степени развития дистрофически-воспалительного процесса в пародонте. Например, остеопороз альвеолярной кости больше выражен при обострившемся течении заболевания, а резорбция межальвеолярных перегородок определяется степенью развития генерализованного пародонтита.
Вместе с тем необходимо отметить, что проявление основных симптомокомплексов генерализованного пародонтита и их разнообразие во многом связаны с характером течения патологического процесса. Иногда процесс протекает вяло, хронически, нередко развивается более активно, характеризуется резким проявлением всех признаков заболевания.
Особенности проявления основных клинических симптомов генерализованного пародонтита, глубина распространения патологического процесса тесно связаны с общим состоянием организма и его реактивностью. Характер течения процесса имеет большое значение при выборе лечебных вмешательств и осуществлении индивидуального подхода в лечении больного. Целесообразность выделения в клинике генерализованного пародонтита характера течения процесса (хронического или обострившегося) подтверждается рядом клинических и лабораторных исследований.
Основные клинико-лабораторные показатели при различном характере течения генерализованного пародонтита. Хроническое
течение характеризуется вялым развитием симптоматического гингивита (катарального или гипертрофического, очень редко — язвенного). В пародонталь- ных карманах умеренное количество серозно-гнойного или (реже) гнойного

Рис. 174. Резорбция альвеолярной кости при генерализованном пародонтите. Рентгенограммы
отделяемого. Резорбция альвеолярной кости равномерная, без образования глубоких костных карманов. В сохранившихся межальвеолярных перегородках рентгенологически явления остеопороза выражены слабо, периодонтальная щель незначительно расширена, подвижность зубов обычно соответствует степени резорбции альвеолярной кости. Не исключается значительная резорбция кости при относительно небольшой подвижности зубов. Общее состояние организма обычно без существенных сдвигов.
При снижении реактивности организма, например, когда дистрофически- воспалительный процесс в пародонте развивается на фоне заболеваний
различных органов и систем (сахарный диабет, заболевания сердечно-сосудистой системы, пищеварительного тракта, инфекционные заболевания и др.), происходит обострение патолотического процесса в пародонте. Обостряется течение симптоматического гингивита, появляются боль, значительная гиперемия, кровоточивость и др. Значительно увеличивается количество выделений из пародонтальных карманов, которые носят в основном гнойный, реже — серозно-гнойный характер. Иногда возникают единичные или множественные абсцессы в мягких тканях с образованием костных карманов, так называемые пародонтальные абсцессы. Обычно они локализуются под маргинальной десной или в более глубоких слоях тканей пародонта. Абсцедирование при генерализованном пародонтите в основном обусловлено глубокими пародон- тальными (костными) карманами, а у лиц с фоновыми заболеваниями они образуются и при неглубоких пародонтальных карманах.
Обострившееся течение генерализованного пародонтита с образованием абсцессов сопровождается отчетливо выраженными воспалительными проявлениями в деснах, их гиперемией, отечностью, припухлостью десневого края, развитием острого маргинального периодонтита, довольно интенсивной болью, более выраженной подвижностью зубов.
Последняя вызвана значительными деструктивными изменениями волокон периодонта и скоплением экссудата в периодонтальной щели. При таком течении патологического процесса обычно появляются симптомы обшей интоксикации — повышение температуры, головная боль, недомогание и другие.
При обострившемся течении процесса атрофия альвеолярной кости более агрессивная, сопровождается явлениями выраженного остеопороза, неравномерной, прогрессирующей вертикальной деструкцией, резорбцией с образованием костных карманов. Значительный четко ограниченный остеопороз определяется в участках образования абсцессов. Периодонтальная щель обычно расширена на значительном протяжении. Частые обострения воспалительного процесса с возникновением абсцессов приводят к развитию значительной подвижности зубов, резкому их смешению, т.е. синдром травматической окклюзии выражен очень сильно. Нередко повторное абсцедирование является причиной полной атрофии кости альвеолы отдельного зуба, что приводит к его выпадению. Значительная степень подвижности, возникающая при обострившемся течении, обычно не соответствует глубине резорбции межальвеолярных перегородок. Это обусловлено воспалительными наслоениями, сопровождающимися значительным отеком тканей пародонта и повреждением связочного аппарата периодонта. Устранение воспалительного компонента при комплексном лечении генерализованного пародонтита уменьшает степень подвижности зубов и она тогда примерно соответствует степени атрофии альвеолярной кости.
Клинические проявления различного характера течения генерализованного пародонтита подтверждаются данными лабораторных исследований, Исследование капиллярного кровообращения методом стереокапилляромикроскопии и флюоресцентной биомикроскопии (Н.Ф.Данилевский, С.И.Франковская, А.М.Политун, ИД.Бульда, 1968) показали, что при хроническом течении начальной степени генерализованного пародонтита наблюда-
Таблица I. Время образования гематом у Больных генерализованным пародонтитом, с

Таблица 2. Показатели миграции лейкоцитов и десквамации эпителия в контроле и у Больных генерализованным пародонтитом

ется запустевание капилляров (побледнение капиллярного фона, неравномерность кровотока, уменьшение количества открытых капилляров). При I—II степени уже наблюдается венозный застой (интенсивно цианотичный фон, увеличение количества функционирующих капилляров, расширение капиллярных петель). Помутнение капилляроскопического фона, замедление кровотока свидетельствуют о повышенной проницаемости капилляров. При обострившемся течении, кроме перечисленных изменений, отмечается чрезмерное полнокровие капилляров десны. Вследствие повышенной проницаемости капилляров в очаге наиболее выраженных воспалительных изменений наблюдается повышенное накопление флюоресцеина. При хроническом течении заболевания отмечается замедление сосудистой реакции, при обострившемся она не дифференцируется или выражена слабо.
Функциональное состояние сосудов десны отражает проницаемость капилляров, устанавливаемую по времени образования вакуумных гематом (В.И.Кулаженко, 1960). В норме гематома образуется примерно через 30—50 с, при генерализованном пародонтите время ее образования возрастает параллельно степени развития и характеру течения дистрофически-воспалительно- го процесса в пародонте (табл. 1).
У пациентов с клинически здоровыми тканями пародонта (контрольная группа) миграция лейкоцитов в полость рта не превышает 150 в 1 мл смывной жидкости, причем примерно 80% из них живые. При хроническом течении генерализованного пародонтита их количество увеличивается в 2 раза, процент живых нейтрофильных гранулоцитов ниже нормы. Числа десквамированных клеток эпителия повышено. При обострившемся течении миграция возрастает в 4 раза, процент живых нейтрофильных гранулоцитов ниже нормы. Количество клеток эпителия в ротовой жидкости не превышает обычно 50 в 1 мл,
|
Течение процесса |
Нейтрофилы |
Фагоциты |
Лмчфоикгы |
Патнблас-ты |
'Зонте, шй |
|
|
неичм. |
paipyiu. |
|||||
|
Хроническое |
3715,8 |
5215.5 |
6+1,7 |
1±0.2 |
611.6 |
2 |
|
Обострившееся |
4314,2 |
40±4,! |
911,3 |
210,2 |
410,1 |
|
Таблица 4. Показатели гемограммы у Больных генерализованным пародонтитом

при генерализованном пародонтите возрастает в 2-3 раза в зависимости от степени развития и характера течения заболевания (табл. 2).
Цитологическое исследование содержимого пародонтальных карманов (табл. 3) показывает, что при хроническом течении генерализованного пародонтита угнетены иммунологические свойства тканей пародонта. Содержание активных нейтрофильных гранулоцитов (фагоцитов) снижено, встречаются единичные лимфоциты и полибласты. При обострившемся течении процент активных фагоцитов увеличивается, несколько выше число полибластов. Такую закономерность можно объяснить некоторым повышением защитных свойств тканей пародонта.
Микрофлора пародонтальных карманов при хроническом течении генерализованного пародонтита обильна и разнообразна. Обнаруживаются кокки, веретенообразные палочки, спирохеты, дрожжеподобные грибы, простейшие. При обострившемся течении микрофлора более богата, преобладают кокки либо нитевидные формы.
Морфологическая картина крови (табл. 4) у больных с хроническим течением генерализованного пародонтита почти не изменена. При обострении количество лейкоцитов на высшей границе нормы, незначительно увеличено содержание нейтрофильных гранулоцитов, лимфоцитов, увеличено число моноцитов и эозинофилов.
Показатели моноцитограммы (табл. 5) свидетельствуют, что при хроническом течении генерализованного пародонтита снижено количество промоноцитов и собственно моноцитов, увеличено количество полиморфноядерных клеток, что говорит о снижении защитных механизмов организма.

Таблица 6. Белковые фракции крови в контроле и у больных
генерализованным пародонтитом, %

При обострившемся течении число промоноцитов и моноцитов возрастает при одновременном снижении полиморфноядерных и полину клеаров, т.е. имеет место мобилизация защитных сил.
При электрофоретическом исследовании белков крови у больных с хроническим течением генерализованного пародонтита наблюдается незначительное уменьшение альбуминов, увеличение глобулинов за счет нарастания фракций а,- и у-глобулинов, фракции а2- и b-глобулинов незначительно повышены. При обострении количество а1, а2-, у-глобулинов возрастает, а процент альбуминов снижается (табл. 6).
Фагоцитарная активность нейтрофильных гранулоцитов крови (процент фагоцитирующих нейтрофилов и фагоцитарное число) при хроническом течении генерализованного пародонтита находятся на нижней границе нормы, при обострившемся течении — на высшей границе. В норме процент фагоци- тируюших нейтрофилов равен 83—86%, а фагоцитарное число — 5—6%. Титр комплемента крови при хроническом течении находится в пределах нормы, при обострившемся — снижается.
Начальная степень. Чаше всего жалобы на кровоточивость десен при жевании, чистке зубов. У большинства больных заболевание начинается с кровоточивости десен, которая иногда за 3 года — 5 лет предшествует изменениям в альвеолярной кости, выявляющимся при рентгенологическом обследовании. К другим ранним клиническим симптомам начальной степени относятся неприятные ощущения в пародонте, зуд и парестезии десен. Они обычно предшествуют воспалительным клиническим проявлениям заболевания. Некоторые больные жалоб вообще не предъявляют, патологический процесс у них протекает без каких-либо субъективных ощущений.
Из опроса установить начало заболевания довольно трудно. Больные запоминают лишь время появления таких явных симптомов, как боль, кровоточи-
вость и ряд других. В целом из анамнеза удается выяснить, что заболевание началось, как правило, несколько лет назад.
При осмотре обнаруживают местные раздражители (острые края кариозных зубов, неполноценные пломбы на контактных поверхностях, зубо-челюстные деформации, аномалии положения отдельно стоящих зубов, зубные отложения и др.), симптоматический гингивит, травматическую окклюзию. При начальной степени вследствие воспалительных изменений в десне и ее отека происходит образование десневого кармана. Несмотря на его незначительную глубину (1—1,5 мм) его нужно расценивать как пародонтальный, поскольку уже при начальной степени отмечается нарушение целости (правда, незначительное и не определяемое клинически) зубоэпителиального прикрепления и прорастание эпителия в глубь периодонта. Обнажения шеек зубов при этом не отмечается.
Отложения наддесневого зубного камня обычно локализуются с язычной стороны нижних фронтальных зубов и на вестибулярной поверхности верхних моляров, т.е. в местах, где открываются выводные протоки околоушных, подъязычной и подчелюстных слюнных желез. Поддесневой зубной камень наблюдается в межзубных промежутках. При начальной степени генерализованного пародонтита чаше диагностируется симптоматический катаральный и гипертрофический гингивит, реже — язвенный. Гипертрофический гингивит чаше отмечается у подростков, особенно при нарушении процессов полового созревания. У больных с поражениями эндокринной системы и заболеваниями внутренних органов (сахарный диабет, желудочно-кишечные и сердечно-сосудистые заболевания и др.) гингивит приобретает диффузный характер, поражая как маргинальный, так и альвеолярный отделы десны.
При начальной степени генерализованного пародонтита проявления первичной травматической окклюзии выражены незначительно и чаше отмечаются в местах неполноценно изготовленных протезов, пломб, зубо-челюстных деформаций, аномалий положения отдельно стоящих зубов и др.
Рентгенологически определяется остеопороз межзубных межальвеолярных перегородок, деструкция и нарушение целости компактной пластинки, незначительная резорбция и расширение периодонтальной щели только у вершин межальвеолярных перегородок.
Клиническая симптоматика тесно связана с характером общих изменений в организме, его реактивностью, местными раздражающими факторами, аномалиями прикуса, степенью проявления патологических изменений в тканях пародонта и организме больного. Эти изменения имеют различные клинические проявления при хроническом и обострившемся течении начальной степени генерализованного пародонтита.
При хроническом течении субъективные ощущения больных слабые - ощущение зуда в тканях пародонта, незначительная кровоточивость десен, вызываемая механическими раздражителями. Течение симптоматического гингивита хроническое.
Проявления хронического симптоматического катарального и гипертрофического гингивита ограничиваются чаше маргинальной частью десны,
десневыми сосочками и локализуются в основном в области нижних фронтальных зубов. Нередко десневые сосочки воспалены лишь с язычной стороны, их форма несколько закруглена, вершины треугольника межзубного промежутка едва заметны. Могут наблюдаться изменения десневых сосочков и в области верхних фронтальных зубов, относительно редко — в области боковых зубов верхней и нижней челюстей.
Отечность или гиперплазия десневых сосочков приводит к образованию десневых карманов глубиной до 2—3 мм, при которых клинически нарушение целости дна и циркулярной связки не определяется. В карманах обнаруживается в небольшом количестве поддесневой зубной камень и серозный экссудат. Лишь при введении в карманы некоторых химических веществ (например, формалина при формалиновой пробе) появляется болезненность, что указывает на очаговые нарушения целости эпителия дна карманов.
При капилляроскопии десневых сосочков наблюдается увеличенное количество функционирующих капилляров, изменение их формы и характера микроциркуляции. Кровоток обычно замедлен, встречаются застойные, переполненные кровью капилляры. Стойкость капилляров десен, определяемая вакуумной пробой по В.И.Кулаженко, несколько понижена.
Отклонения в травматической окклюзии могут выражаться относительно свободным расположением зубов, особенно центральных резцов, образованием микроузлов перегрузки зубов.
При рентгенологическом исследовании выявляются характерные симптомы начальной степени генерализованного пародонтита. При этом остеопороз губчатого вещества ограничен вершинами межальвеолярных костных перегородок и умеренно выражен. Лишь в некоторых участках, где определяются постоянные хронические раздражители, он диффузный. Периодонтальная щель у шеек зубов расширена незначительно.
Морфологические изменения при начальной степени генерализованного пародонтита минимальны и касаются в основном незначительных микроциркуляторных расстройств, обменных нарушений и начинающихся дистрофических превращений во всех тканях пародонта. В эпителии дна и внутренней поверхности десневого кармана отмечаются дистрофические изменения, прорастание его в глубь соединительной ткани собственной пластинки десны и периодонт. В костной ткани межальвеолярных перегородок наблюдаются явления дисминерализации, кортикальный слой их вершин истончен или полностью исчезает.
Анализ некоторых лабораторных исследований (морфологический состав крови, миграция лейкоцитов, цитологические исследования содержимого десневых карманов) показывает умеренную анемизацию организма, несколько повышенную миграцию лейкоцитов (200—250), выраженные явления фагоцитоза.
Обострившееся течение при начальной степени генерализованного пародонтита часто наблюдается на фоне сопутствующих острых инфекционных заболеваний, обострения соматогенных очагов инфекции, заболеваниях пищеварительной, сердечно-сосудистой систем.
Течение симптоматического катарального и гипертрофического гингивита резко обостряется. Десны болезненны, легко кровоточат от действия незначительных механических раздражителей (прием твердой пиши, чистка зубов зубной щеткой), иногда самопроизвольно. При катаральном гингивите десневые сосочки ярко-красные, отечные. Десна кровоточит при прикосновении, пальпация ее резко болезненна. Часто развивается диффузный гингивит. При гипертрофическом гингивите возникает болезненность, усиливается кровоточивость. Обострившееся течение наблюдается главным образом при гранулирующей форме гипертрофического гингивита и крайне редко — при фиброзной.
К разновидностям обострившегося течения симптоматического гингивита у детей и подростков следует отнести десквамативный (эксфолиативный) гингивит. Он характеризуется выраженной десквамацией эпителия маргинальной части десны и разросшихся (при гипертрофическом гингивите) десневых сосочков. Участки десен, лишенные эпителия, ярко-красного цвета, располагаются в виде отдельных гнезд, которые проявляют повышенную тенденцию к пролиферации. Отмечаются резкая болезненность десны, чувство постоянного жжения, беспричинная кровоточивость. Процесс может принимать диффузный характер и сопровождаться разрастанием десневых сосочков, которые внешне напоминают губку. Нередко такое состояние можно наблюдать на фоне поражения слизистой оболочки полости рта при пемфигоидах.
При капилляроскопии десен многочисленные расширенные капилляры окружают шейки зубов в виде частокола, определяется периваскулярный отек. Йодная проба резко положительная, проницаемость капилляров при ваку
Источник: Данилевский Н.Ф., Борисенко А.В., «Заболевания пародонта» 2000
А так же в разделе « КЛИНИКА ГЕНЕРАЛИЗОВАННОГО ПАРОДОНТИТА »
- КЛИНИКА ПАРОДОНТОЗА
- ПРОГРЕССИРУЮЩИЕ ИДИОПАТИЧЕСКИЕ ЗАБОЛЕВАНИЯ
- ПАРОДОНТАЛЬНЫЕ ПРОЯВЛЕНИЯ, СОПРОВОЖДАЮЩИЕ ЗАБОЛЕВАНИЯ КРОВИ
- ГИСТИОЦИТОЗ X
- ПАРОДОНТАЛЬНЫЕ ПРОЯВЛЕНИЯ, СОПРОВОЖДАЮЩИЕ НАРУШЕНИЯ ОБМЕНА
- ПАРОДОНТАЛЬНЫЕ ПРОЯВЛЕНИЯ ПРИ ВРОЖДЕННЫХ ЗАБОЛЕВАНИЯХ
- ПРОДУКТИВНЫЕ ПРОЦЕССЫ, ПАРОДОНТОМЫ
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ПАРОДОНТА