Аномалии развития перегородок сердца
Аневризма мембранозной части межжелудочковой перегородки — встречается редко. Она может быть изолированной или в сочетании с другими аномалиями (аортальной недостаточностью, субаортальным стенозом, коарктацией аорты и монголизмом). Аневризма представляет собой выпячивание мембранозной перегородки вправо; она лежит ниже створок аортального клапана. На правой стороне она выпячивается или выше трехстворчатого клапана в правое предсердие, непосредственно в перегородочную створку клапана, или ниже его створок в правый желудочек. Как правило, аневризма маленькая, от 1 до
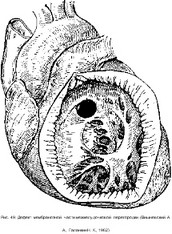
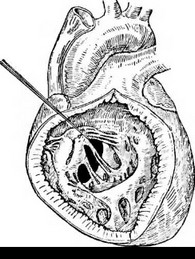 Дефект межжелудочковой перегородки - в большинстве случаев является составной частью сложных пороков (рис. 46, 47, 48, 49). Частота наблюдения дефектов межжелудочковой перегородки колеблется от 12,1% до 39,4%. Размеры дефекта составляют от 1 до 30 мм и более. Дефект имеет различную форму (круглый, эллипсовидный),
Дефект межжелудочковой перегородки - в большинстве случаев является составной частью сложных пороков (рис. 46, 47, 48, 49). Частота наблюдения дефектов межжелудочковой перегородки колеблется от 12,1% до 39,4%. Размеры дефекта составляют от 1 до 30 мм и более. Дефект имеет различную форму (круглый, эллипсовидный),
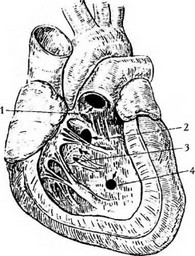
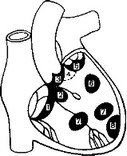
Рис. 46. Схема расположения дефектов межжелудочковой перегородки (Вишневский А. А., Галанкин Н. К., 1962):
1 — высокий дефект, расположенный выше наджелудочкового гребня; 2 — дефект, расположенный ниже наджелудочкового гребня; 3 — высокий дефект, расположенный под септальной створкой трехстворчатого клапана; 4 - низкий дефект, расположенный в мышечной части перегородки
 а
а
б
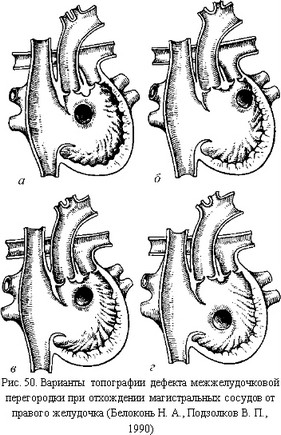
Рис. 48. Варианты дефектов межжелудочковой перегородки (Белоконь Н. А., Подзолков В. П., 1990):
1 - перимембранозный приточный; 2 - перимембранозный приточный субтрикуспидальный трабекулярный; 3 - перимембранозный отточный субаортальный инфундибулярный; 4 - пода- ортально-подлегочный инфундибулярный; 5 - перимембранозный отточный подлегочный; б - отточный надгребешковый инфундибулярный; 7 - центральный приточный трабекулярный; 8 - верхушечный трабекулярный; а - мембранозная перегородка;
б - приточная часть перегородки; в - трабекулярная перегородка; г - отточная часть перегородки
края его мягкие или фиброзно изменены, на них можно встретить вегетации при осложнении бактериальным эндокардитом. Изолированные дефекты межжелудочковой перегородки обычно разделяются, в зависимости от их локализации, в мышечной или мембранозной части перегородки. Кроме того, различают следующие группы дефектов:
а) группа А: полное отсутствие перегородки, ее передней и задней частей - так называемый единый желудочек;
б) группа В: дефект в задней части межжелудочковой перегородки; дефект частично прикрыт септальной створкой трехстворчатого клапана и сухожильными нитями;
в) группа С: дефект в передней части межжелудочковой перегородки. Полное отсутствие передней части называют высоким дефектом.
Может сочетаться с дефектом межпредсердной перегородки (20%), с открытым артериальным протоком (20%), коарктацией аорты (12%), врожденной недостаточностью митрального клапана (2%), с врожденным стенозом аорты (5%), стенозом легочного ствола, правосторонней дугой аорты, аномальным дренажем легочных вен. Среди изолированных дефектов выделяют:
а) дефект межжелудочковой перегородки высокий - дефект разной величины, локализованный в задне-верхнем отделе мембранозной части перегородки (рис. 50). Чаще всего (до 85% случаев) дефект располагается в перепончатой части межжелудочковой перегородки в виде щели, овального или круглого отверстия диаметром 0,5-1,5 см под клапаном аорты, реже - под клапаном легочного ствола.
б) дефект межжелудочковой перегородки низкий (син.: Толочинова Roger синдром, morbus Roger) - небольшой (до 1 см) дефект в мышечной части межжелудочковой перегородки. Клинически - грубый систолический шум в IV межреберье слева от груди-
 Дефект межпредсердной перегородки - один из наиболее часто встречающихся пороков сердца (7-25% всех врожденных пороков сердца и до 45% как компонент более сложных пороков), при котором имеется сообщение правого предсердия с левым через отверстие в межпредсердной перегородке (рис. 51). Дефект межпредсердной перегородки может быть различной величины: от небольшого (несколько миллиметров в диаметре) до весьма значительного (5 см). Чаще встречается одно отверстие, но их может быть и несколько, вплоть до «сетчатой» перегородки. Частота дефекта составляет 1:13500 человек. У девочек он встречается в 3 раза чаще, чем у мальчиков. Чаще всего незаращение межпредсердной перегородки наблюдается в сочетании с сужением правого артериального конуса, недоразвитием правого желудочка, стенозом легочного ствола, аномалиями впадения в сердце крупных вен, транспозицией крупных артерий. Примерно в 25% случаев у взрослых и детей в возрасте до 1 года жизни и у 50% всех грудных детей овальное отверстие зарастает не полностью и сохраняется межпредсердное сообщение как «клапанно полноценное», или «пропускающее зонд». Однако такие дефекты полностью закрыты со стороны левого предсердия заслонкой овального отверстия. Обычно овальное отверстие зарастает на 5-7-м месяцах. Почти у 1/4 людей на месте овального отверстия остается небольшая косо расположенная щель, закрытая заслонкой овального отверстия, через которую правое и левое предсердия не сообщаются. Однако заслонка может не образовываться, что сопровождается открытым овальным отверстием, foramen ovale apertum, которое обнаруживается в 34,3% наблюдений. При этом на месте овальной ямки находится круглой или овальной формы отверстие различного диаметра - от 1 до 10 мм. Различают следующие дефекты перегородки:
Дефект межпредсердной перегородки - один из наиболее часто встречающихся пороков сердца (7-25% всех врожденных пороков сердца и до 45% как компонент более сложных пороков), при котором имеется сообщение правого предсердия с левым через отверстие в межпредсердной перегородке (рис. 51). Дефект межпредсердной перегородки может быть различной величины: от небольшого (несколько миллиметров в диаметре) до весьма значительного (5 см). Чаще встречается одно отверстие, но их может быть и несколько, вплоть до «сетчатой» перегородки. Частота дефекта составляет 1:13500 человек. У девочек он встречается в 3 раза чаще, чем у мальчиков. Чаще всего незаращение межпредсердной перегородки наблюдается в сочетании с сужением правого артериального конуса, недоразвитием правого желудочка, стенозом легочного ствола, аномалиями впадения в сердце крупных вен, транспозицией крупных артерий. Примерно в 25% случаев у взрослых и детей в возрасте до 1 года жизни и у 50% всех грудных детей овальное отверстие зарастает не полностью и сохраняется межпредсердное сообщение как «клапанно полноценное», или «пропускающее зонд». Однако такие дефекты полностью закрыты со стороны левого предсердия заслонкой овального отверстия. Обычно овальное отверстие зарастает на 5-7-м месяцах. Почти у 1/4 людей на месте овального отверстия остается небольшая косо расположенная щель, закрытая заслонкой овального отверстия, через которую правое и левое предсердия не сообщаются. Однако заслонка может не образовываться, что сопровождается открытым овальным отверстием, foramen ovale apertum, которое обнаруживается в 34,3% наблюдений. При этом на месте овальной ямки находится круглой или овальной формы отверстие различного диаметра - от 1 до 10 мм. Различают следующие дефекты перегородки:
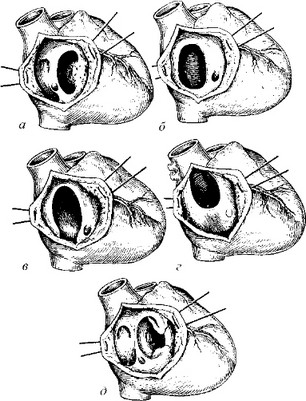
Рис. 51. Виды дефектов межпредсердной перегородки (Вишневский А. А., Галанкин Н. К., 1962):
а — простой первичный дефект; б — вторичный дефект в области овального окна; в — вторичный дефект
в области впадения нижней полой вены; г - вторичный дефект в области впадения верхней полой вены;
д — общий атриовентрикулярный дефект
а) дефект первичной межпредсердной перегородки - низкий дефект, располагающийся непосредственно над предсердно-желудочковыми клапанами. Образуется в результате остановки развития или слишком большой резорбции первичной перегородки. Нижний край перегородки свободный и вогнутый. В большинстве случаев размер дефекта относительно постоянный и занимает приблизительно от 1/3 до 1/2 межпредсердной перегородки. Выше в перегородке находится овальное окно, которое может быть либо закрыто, либо функционально или анатомически открыто;
б) дефект вторичной межпредсердной перегородки - высокий дефект, формирующийся так же, как и низкий, но нарушение развития в основном касается вторичной перегородки. Дефект состоит из одного или более отверстий в области овальной ямки. Так как в норме размеры овальной ямки значительно изменяются, то возможны заметные различия в размерах дефекта. Отверстие может быть маленьким, занимая только малую часть дна, оно может быть фенестрированным, благодаря сохранившимся остаткам первичной перегородки, или же может занимать всю овальную ямку (рис. 52);
в) дефект венозного синуса (син.: дефект верхней полой вены) - локализуется в проксимальной части межпредсердной перегородки, прилегающей к устью верхней полой вены. Дефект (обычно 2-3 см в поперечнике) лежит непосредственно ниже устья верхней полой вены и в стороне от овальной ямки. Передненижняя граница отчетлива, но верхней границы нет, и часто не имеется настоящей задней границы. Дефекту часто сопутствует частичный или тотальный аномальный дренаж легочных вен. Правые легочные вены почти всегда аномальны: верхнедолевая вена непосредственно связана с верхней полой веной, как раз под непарной веной; среднедолевая вена открывается в
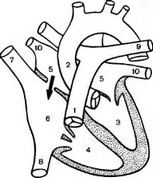
Рис. 52. Схема вторичного дефекта межпредсердной перегородки (указан стрелкой)
(Белоконь Н. А., Подзолков В. П., 1990):
1 - легочный ствол; 2 - аорта; 3 - левый желудочек; 4 - правый желудочек; 5 - левое предсердие;
8 - нижняя полая вена; 9 - легочные артерии;
10 — легочные вены
чески - выраженное увеличение правых ствола.
предсердии напротив дефекта (место вхождения вены обычно расширено и образует как бы преддверие, открывающееся в оба предсердия); нижнедолевая вена нормально открывается в левое предсердие. Левые легочные вены нормальны;
г) дефект нижней полой вены - обычно большой дефект (2-3 см в поперечнике), его задненижняя кромка плохо определяется или отсутствует, т. е. между дефектом и задней стенкой предсердия отсутствует ткань. При отсутствии заднего края одна или несколько правых легочных вен могут дренироваться больше в правое предсердие, чем в левое; так называемый ложный аномальный дренаж легочных вен.
Коссио синдром (Cossio синдром, син.: Lutembcher - Cossio синдром) - врожденный порок сердца - большой дефект межпредсердной перегородки. Рентгенологи-
отделов сердца, выбухание дуги легочного
Перегородка предсердия (син.: клапаны венозного синуса персистирующие) - образование в правом предсердии продырявленной «сетевидной пластинки», которая начинается у заслонки венечного синуса (тебезиева клапана) и заслонки нижней полой вены (евстахиева
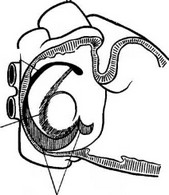 клапана) и, перегораживая в той или иной степени предсердие, прикрепляется несколько кпереди от межвенозного (ловерова) бугорка. Наблюдаются и иные положения сетевидной пластинки. Такая сетевидная пластинка, называемая сетью Киари, есть продукт недостаточной редукции правого (гораздо реже левого) синусового клапана или ложной перегородки. Встречается крайне редко (рис. 53).
клапана) и, перегораживая в той или иной степени предсердие, прикрепляется несколько кпереди от межвенозного (ловерова) бугорка. Наблюдаются и иные положения сетевидной пластинки. Такая сетевидная пластинка, называемая сетью Киари, есть продукт недостаточной редукции правого (гораздо реже левого) синусового клапана или ложной перегородки. Встречается крайне редко (рис. 53).
Свищ аортопульмональный (син.: дефект аортопулъмоначъной перегородки, фистула аортопулъмонапъная, дефект аортачъной перегородки, ствол артериачъный частичный) - сообщение между восходящей аортой и легочным стволом в виде отверстия округлой или овальной формы (рис. 54, 55). Дефект захватывает левую сторону восходя- ствола и расположен сразу впереди от устья пра- колеблется от 5 мм до 5 см. Изредка могут быть легочный и аортальный клапаны отличают этот В чрезвычайно редких случаях аортопульмональ-
ное окно проксимально почти достигает плоскости полулунных клапанов. Но аортальное и легочное устья остаются разделенными, дефекта межжелуд очко вой перегородки нет. Такие случаи являются переходными формами к общему артериальному стволу. Выделяют пять типов дефекта аортолегочной перегородки:
а) I тип - сообщение между восходящей аортой и легочным стволом располагается в средней части аортолегочной перегородки на достаточном расстоянии от синусов Вальсальвы; имеет протяженность в виде протока с хорошо выраженными верхним и нижним его полюсами. Правая и левая легочные артерии отходят нормально и дистальнее верхнего края дефекта;
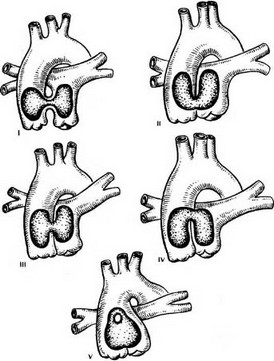
Рис. 55. Анатомические типы дефектов аортолегочной перегородки (Белоконь Н. А., Подзолков В. П., 1990)
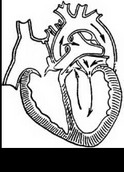 б) II тип - сообщение между заднемедиальной стенкой восходящей аорты и легочным стволом имеет вид «окна», располагается в проксимальной части аортолегочной перегородки сразу над уровнем синусов Вальсальвы. Дистальная часть аортолегочной перегородки частично сформирована, магистральные сосуды разделены перегородкой ближе к бифуркации легочного ствола. Правая и левая легочные артерии отходят нормально и выше верхнего края дефекта;
б) II тип - сообщение между заднемедиальной стенкой восходящей аорты и легочным стволом имеет вид «окна», располагается в проксимальной части аортолегочной перегородки сразу над уровнем синусов Вальсальвы. Дистальная часть аортолегочной перегородки частично сформирована, магистральные сосуды разделены перегородкой ближе к бифуркации легочного ствола. Правая и левая легочные артерии отходят нормально и выше верхнего края дефекта;
в) III тип - сообщение между заднемедиальной стенкой восходящей аорты и легочным стволом имеет вид «окна», располагается в дистальной части аортолегочной перего
родки на достаточном расстоянии от синусов Вальсальвы, поскольку проксимальная часть перегородки частично сформирована, дефект доходит верхним краем до начальной части дуги аорты, при этом правая и левая легочные артерии отходят в области вершины дефекта;
г) IV тип - сообщение имеет вид «окна» и располагается в дистальной части аортолегочной перегородки между заднемедиальной стенкой восходящей аорты и местом от- хождения правой легочной артерии от легочного ствола. Дефект захватывает устье правой легочной артерии так, что восходящая аорта сообщается непосредственно как с проксимальным отделом правой легочной артерии, так и с легочным стволом;
д) V тип - полностью отсутствует аортолегочная перегородка, имеется лишь трункаль- ная перегородка, разделяющая два анатомически самостоятельных фиброзных кольца аорты и легочной артерии с клапанным аппаратом, правая и левая легочные артерии берут начало от задней поверхности общего магистрального сосуда, отходящего от основания сердца.
Наиболее часто встречаются дефекты II анатомического типа, которые многие авторы называют классическими дефектами аортолегочной перегородки.
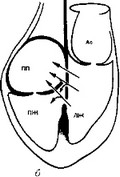
 Свищ левожелудочково-правопредсердный (син.: сообщение левожелудочково-правопред- сердное) - редкий порок, встречающийся в изолированном виде (менее 0,5% среди всех врожденных пороков сердца) или в сочетании с другими пороками, в частности, с недостаточностью трехстворчатого клапана в виде расщепления септальной створки или образований в ней отверстия, а также с дефектами перегородок (рис. 56). Через свищ происходит поступление крови из левого желудочка в правое предсердие, повышение давления в правом сердце, гипертрофия правого желудочка, расширение легочного ствола. Анатомической предпосылкой к образованию свища является особенность расположения трехстворчатого клапана. Основание его септальной створки прикрепляется ниже верхнего края межжелудочковой перегородки, и небольшой участок ее на перепончатой части проецируется на предсердие. Несколько чаще поражает женщин, чем мужчин (1,3:1). По характеру сообщения порок разделяется на две основные формы: с надклапанными и подклапанными (инфравальвулярными) дефектами; возможны их сочетания. Надкла- панные дефекты локализуются в атриовентрикулярной перегородке, непосредственно над перегородочной створкой трикуспи- дального клапана. Подклапанные дефекты косого канала обязательно сочетаются с отверстием в септальной створке трикуспи- дального клапана. Это может быть обусловлено четырьмя причинами: перфорацией, расщеплением, недоразвитием створки, расширением передней или задней комис- суры септальной створки. Митральный клапан и межпредсердная перегородка при этом сформированы правильно. Дефект при подклапанном косом канале может быть: 1) передним - непосредственно в мембранозной части межжелудочковой перегородки под передней частью септальной створки;
Свищ левожелудочково-правопредсердный (син.: сообщение левожелудочково-правопред- сердное) - редкий порок, встречающийся в изолированном виде (менее 0,5% среди всех врожденных пороков сердца) или в сочетании с другими пороками, в частности, с недостаточностью трехстворчатого клапана в виде расщепления септальной створки или образований в ней отверстия, а также с дефектами перегородок (рис. 56). Через свищ происходит поступление крови из левого желудочка в правое предсердие, повышение давления в правом сердце, гипертрофия правого желудочка, расширение легочного ствола. Анатомической предпосылкой к образованию свища является особенность расположения трехстворчатого клапана. Основание его септальной створки прикрепляется ниже верхнего края межжелудочковой перегородки, и небольшой участок ее на перепончатой части проецируется на предсердие. Несколько чаще поражает женщин, чем мужчин (1,3:1). По характеру сообщения порок разделяется на две основные формы: с надклапанными и подклапанными (инфравальвулярными) дефектами; возможны их сочетания. Надкла- панные дефекты локализуются в атриовентрикулярной перегородке, непосредственно над перегородочной створкой трикуспи- дального клапана. Подклапанные дефекты косого канала обязательно сочетаются с отверстием в септальной створке трикуспи- дального клапана. Это может быть обусловлено четырьмя причинами: перфорацией, расщеплением, недоразвитием створки, расширением передней или задней комис- суры септальной створки. Митральный клапан и межпредсердная перегородка при этом сформированы правильно. Дефект при подклапанном косом канале может быть: 1) передним - непосредственно в мембранозной части межжелудочковой перегородки под передней частью септальной створки;
 Сердце двухкамерное - отсутствие межпред- сердной и межжелудочковой перегородок.
Сердце двухкамерное - отсутствие межпред- сердной и межжелудочковой перегородок.
Редкий летальный порок. Обычно сочетается с персистированием артериального ствола и транспозицией больших сосудов. Из желудочка выходит один сосуд, дающий ветви, относящиеся к аорте и к легочному стволу.
В некоторых случаях перегородка образуется в трункусе, и тогда из желудочка двухкамерного сердца выходят отдельно аорта и легочный ствол (рис. 57).
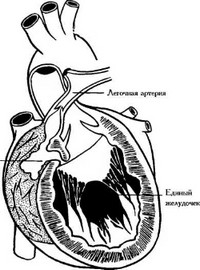
Сердце трехкамерное с одним общим желудочком - полное отсутствие межжелудочковой перегородки (рис. 58, 59, 60). Редкий порок, встречается в 1% среди всех врожденных пороков сердца, обычно сочетается с другими нарушениями развития сердца и сосудов. С общим желудочком обычно связан лишь один из магистральных стволов (чаще аорта). Второй (легочный ствол, обычно стенозированный) берет начало от небольшой бухты общего желудочка, имеющей вид рудиментарного правого желудочка, и который обозначают как «выпускник». Как правило, выходной путь из общего желудочка делится мышечным гребнем на 2 обособленных канала, один из которых ведет в аорту, другой в легочный ствол. При этом возможны различные соотношения между желудочком и артериями. В зависимости от анатомических особенностей и характера гемодинамики выделяют 5 форм трехкамерного сердца с единым желудочком: I - из выпускника (бухты общего желудочка) выходит гипоплазированная аорта, из общего желудочка резко расширенный легочный ствол; II - аорта и легочный ствол начинаются от общего желудочка; III - из выпускника выходит гипоплазированный легочный ствол, а из общего желудочка - аорта (сердце Холмса)\ IV - легочный ствол и аорта берут начало из выпускника; V - сосочковые мышцы трехстворчатого клапана прикреплены к краям отверстия, ведущего в выпускник, от которого начинается гипоплазированный легочный ствол, аорта берет начало от общего желудочка (сердце Ломбера). При I форме, которая обнаруживается чаще всего - в 80% наблюдений, значительная часть крови проходит через малый круг кровообращения. Гиперволемия представляет условия для достаточного насыщения крови кислородом. Отмечается легочная гипертензия. При II - V формах, когда имеется стеноз легочного ствола, появляется гипоксемия большого круга кровообращения.
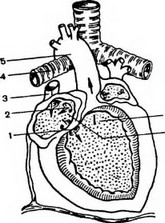 1 - правый предсердно-желудочковый клапан; 2 - открытое овальное отверстие; 3 - верхняя полая вена; 4 - правый бронх;
1 - правый предсердно-желудочковый клапан; 2 - открытое овальное отверстие; 3 - верхняя полая вена; 4 - правый бронх;
Рис. 60. Единственный желудочек сердца. Схема наиболее распространенных вариантов (Белоконь Н. А., Подзолков В. П., 1990): а - единственный (общий) неразделенный желудочек с нормальным расположением магистральных сосудов; б, в, г - единственный левый желудочек с выпускником для легочного ствола (б) или аорты (в,г). Начало
Рис. 60. Окончание
Согласно другой классификации тип порока обозначается латинскими буквами А, В, С и D. Тип А наиболее распространен (78%); это полость, образованная миокардом левого желудочка (толстая стенка с множеством тонких трабекул) и выпускной камерой («выпускника»), состоящей из миокарда ин- фундибулярного отдела правого желудочка. Таким образом, при данном типе порока отсутствует приточный отдел правого желудочка. «Выпускник» не связан с помощью атриовентрикулярных клапанов ни с одним из предсердий, он сообщается с основной полостью желудочка через бульбовен- трикулярное отверстие. Папиллярные мышцы обоих атриовентрикулярных клапанов располагаются на одной стороне желудочка. Тип В (5%) представляет собой полость без «выпускника», целиком образованную миокардом правого желудочка (тонкий миокард и несколько грубых трабекул). Тип С (7%) является желудочком, стенка которого состоит в равной мере из миокарда левого и правого желудочков, включая приточные отделы (межже- лудочковая перегородка отсутствует или рудиментарно развита). Тип D (10%) представляет собой примитивный желудочек, при этом отсутствуют приточные отделы левого и правого желудочков и межжелудочковая перегородка; миокард имеет неопределенную структуру.
Сердце трехкамерное с одним общим предсердием полное отсутствие межпредсердной перегородки или наличие только рудиментарных элементов слабо развитой межпредсердной перегородки (рис. 61). Довольно редкий и обычно летальный порок, сочетающийся с другими пороками сердца и крупных сосудов: 0,1°о только чистой формы; 0,3° о с сопутствующими внутрисердечными аномалиями. Отмечается наличие двух предсердных ушек, но одной общей предсердной камеры, не разделенной перегородкой. Отсутствует межпредсердная перегородка, но иногда сохраняется ее рудиментарный остаток. Последний обычно состоит из маленького ободка ткани в задненижней области предсердия, где должна была бы быть межпредсердная перегородка. Самая нижняя граница дефекта формируется тканью атриовентрикулярного клапана или реже межжелудочковой перегородкой. В неосложненном варианте общего предсердия оба атриовентрикулярных клапана формируются нормально, и межжелудочковая перегородка остается интактной. Однако часто имеется расщепление переднемедиальной створки митрального клапана. Если межжелудочковая перегородка образует нижний край дефекта, последний вовлекает и перегородочную створку трехстворчатого клапана. Наблюдаются также переходные состояния, когда дефекты захватывают также атриовентрикулярный канал.
- см в диаметре, но в редких случаях расширяется до значительных размеров. Иногда крупная аневризма вызывает стеноз выходного отдела правого желудочка. Такие аневризмы могут разорваться, и тогда возникает сброс крови слева направо.
 Дефект межжелудочковой перегородки - в большинстве случаев является составной частью сложных пороков (рис. 46, 47, 48, 49). Частота наблюдения дефектов межжелудочковой перегородки колеблется от 12,1% до 39,4%. Размеры дефекта составляют от 1 до 30 мм и более. Дефект имеет различную форму (круглый, эллипсовидный),
Дефект межжелудочковой перегородки - в большинстве случаев является составной частью сложных пороков (рис. 46, 47, 48, 49). Частота наблюдения дефектов межжелудочковой перегородки колеблется от 12,1% до 39,4%. Размеры дефекта составляют от 1 до 30 мм и более. Дефект имеет различную форму (круглый, эллипсовидный),

Рис. 46. Схема расположения дефектов межжелудочковой перегородки (Вишневский А. А., Галанкин Н. К., 1962):
1 — высокий дефект, расположенный выше наджелудочкового гребня; 2 — дефект, расположенный ниже наджелудочкового гребня; 3 — высокий дефект, расположенный под септальной створкой трехстворчатого клапана; 4 - низкий дефект, расположенный в мышечной части перегородки


 а
а
б
Рис. 48. Варианты дефектов межжелудочковой перегородки (Белоконь Н. А., Подзолков В. П., 1990):
1 - перимембранозный приточный; 2 - перимембранозный приточный субтрикуспидальный трабекулярный; 3 - перимембранозный отточный субаортальный инфундибулярный; 4 - пода- ортально-подлегочный инфундибулярный; 5 - перимембранозный отточный подлегочный; б - отточный надгребешковый инфундибулярный; 7 - центральный приточный трабекулярный; 8 - верхушечный трабекулярный; а - мембранозная перегородка;
б - приточная часть перегородки; в - трабекулярная перегородка; г - отточная часть перегородки
края его мягкие или фиброзно изменены, на них можно встретить вегетации при осложнении бактериальным эндокардитом. Изолированные дефекты межжелудочковой перегородки обычно разделяются, в зависимости от их локализации, в мышечной или мембранозной части перегородки. Кроме того, различают следующие группы дефектов:
а) группа А: полное отсутствие перегородки, ее передней и задней частей - так называемый единый желудочек;
б) группа В: дефект в задней части межжелудочковой перегородки; дефект частично прикрыт септальной створкой трехстворчатого клапана и сухожильными нитями;
в) группа С: дефект в передней части межжелудочковой перегородки. Полное отсутствие передней части называют высоким дефектом.
Может сочетаться с дефектом межпредсердной перегородки (20%), с открытым артериальным протоком (20%), коарктацией аорты (12%), врожденной недостаточностью митрального клапана (2%), с врожденным стенозом аорты (5%), стенозом легочного ствола, правосторонней дугой аорты, аномальным дренажем легочных вен. Среди изолированных дефектов выделяют:
а) дефект межжелудочковой перегородки высокий - дефект разной величины, локализованный в задне-верхнем отделе мембранозной части перегородки (рис. 50). Чаще всего (до 85% случаев) дефект располагается в перепончатой части межжелудочковой перегородки в виде щели, овального или круглого отверстия диаметром 0,5-1,5 см под клапаном аорты, реже - под клапаном легочного ствола.
б) дефект межжелудочковой перегородки низкий (син.: Толочинова Roger синдром, morbus Roger) - небольшой (до 1 см) дефект в мышечной части межжелудочковой перегородки. Клинически - грубый систолический шум в IV межреберье слева от груди-
 Дефект межпредсердной перегородки - один из наиболее часто встречающихся пороков сердца (7-25% всех врожденных пороков сердца и до 45% как компонент более сложных пороков), при котором имеется сообщение правого предсердия с левым через отверстие в межпредсердной перегородке (рис. 51). Дефект межпредсердной перегородки может быть различной величины: от небольшого (несколько миллиметров в диаметре) до весьма значительного (5 см). Чаще встречается одно отверстие, но их может быть и несколько, вплоть до «сетчатой» перегородки. Частота дефекта составляет 1:13500 человек. У девочек он встречается в 3 раза чаще, чем у мальчиков. Чаще всего незаращение межпредсердной перегородки наблюдается в сочетании с сужением правого артериального конуса, недоразвитием правого желудочка, стенозом легочного ствола, аномалиями впадения в сердце крупных вен, транспозицией крупных артерий. Примерно в 25% случаев у взрослых и детей в возрасте до 1 года жизни и у 50% всех грудных детей овальное отверстие зарастает не полностью и сохраняется межпредсердное сообщение как «клапанно полноценное», или «пропускающее зонд». Однако такие дефекты полностью закрыты со стороны левого предсердия заслонкой овального отверстия. Обычно овальное отверстие зарастает на 5-7-м месяцах. Почти у 1/4 людей на месте овального отверстия остается небольшая косо расположенная щель, закрытая заслонкой овального отверстия, через которую правое и левое предсердия не сообщаются. Однако заслонка может не образовываться, что сопровождается открытым овальным отверстием, foramen ovale apertum, которое обнаруживается в 34,3% наблюдений. При этом на месте овальной ямки находится круглой или овальной формы отверстие различного диаметра - от 1 до 10 мм. Различают следующие дефекты перегородки:
Дефект межпредсердной перегородки - один из наиболее часто встречающихся пороков сердца (7-25% всех врожденных пороков сердца и до 45% как компонент более сложных пороков), при котором имеется сообщение правого предсердия с левым через отверстие в межпредсердной перегородке (рис. 51). Дефект межпредсердной перегородки может быть различной величины: от небольшого (несколько миллиметров в диаметре) до весьма значительного (5 см). Чаще встречается одно отверстие, но их может быть и несколько, вплоть до «сетчатой» перегородки. Частота дефекта составляет 1:13500 человек. У девочек он встречается в 3 раза чаще, чем у мальчиков. Чаще всего незаращение межпредсердной перегородки наблюдается в сочетании с сужением правого артериального конуса, недоразвитием правого желудочка, стенозом легочного ствола, аномалиями впадения в сердце крупных вен, транспозицией крупных артерий. Примерно в 25% случаев у взрослых и детей в возрасте до 1 года жизни и у 50% всех грудных детей овальное отверстие зарастает не полностью и сохраняется межпредсердное сообщение как «клапанно полноценное», или «пропускающее зонд». Однако такие дефекты полностью закрыты со стороны левого предсердия заслонкой овального отверстия. Обычно овальное отверстие зарастает на 5-7-м месяцах. Почти у 1/4 людей на месте овального отверстия остается небольшая косо расположенная щель, закрытая заслонкой овального отверстия, через которую правое и левое предсердия не сообщаются. Однако заслонка может не образовываться, что сопровождается открытым овальным отверстием, foramen ovale apertum, которое обнаруживается в 34,3% наблюдений. При этом на месте овальной ямки находится круглой или овальной формы отверстие различного диаметра - от 1 до 10 мм. Различают следующие дефекты перегородки:

Рис. 51. Виды дефектов межпредсердной перегородки (Вишневский А. А., Галанкин Н. К., 1962):
а — простой первичный дефект; б — вторичный дефект в области овального окна; в — вторичный дефект
в области впадения нижней полой вены; г - вторичный дефект в области впадения верхней полой вены;
д — общий атриовентрикулярный дефект
а) дефект первичной межпредсердной перегородки - низкий дефект, располагающийся непосредственно над предсердно-желудочковыми клапанами. Образуется в результате остановки развития или слишком большой резорбции первичной перегородки. Нижний край перегородки свободный и вогнутый. В большинстве случаев размер дефекта относительно постоянный и занимает приблизительно от 1/3 до 1/2 межпредсердной перегородки. Выше в перегородке находится овальное окно, которое может быть либо закрыто, либо функционально или анатомически открыто;
б) дефект вторичной межпредсердной перегородки - высокий дефект, формирующийся так же, как и низкий, но нарушение развития в основном касается вторичной перегородки. Дефект состоит из одного или более отверстий в области овальной ямки. Так как в норме размеры овальной ямки значительно изменяются, то возможны заметные различия в размерах дефекта. Отверстие может быть маленьким, занимая только малую часть дна, оно может быть фенестрированным, благодаря сохранившимся остаткам первичной перегородки, или же может занимать всю овальную ямку (рис. 52);
в) дефект венозного синуса (син.: дефект верхней полой вены) - локализуется в проксимальной части межпредсердной перегородки, прилегающей к устью верхней полой вены. Дефект (обычно 2-3 см в поперечнике) лежит непосредственно ниже устья верхней полой вены и в стороне от овальной ямки. Передненижняя граница отчетлива, но верхней границы нет, и часто не имеется настоящей задней границы. Дефекту часто сопутствует частичный или тотальный аномальный дренаж легочных вен. Правые легочные вены почти всегда аномальны: верхнедолевая вена непосредственно связана с верхней полой веной, как раз под непарной веной; среднедолевая вена открывается в

Рис. 52. Схема вторичного дефекта межпредсердной перегородки (указан стрелкой)
(Белоконь Н. А., Подзолков В. П., 1990):
1 - легочный ствол; 2 - аорта; 3 - левый желудочек; 4 - правый желудочек; 5 - левое предсердие;
- - правое предсердие; 7 - верхняя полая вена;
8 - нижняя полая вена; 9 - легочные артерии;
10 — легочные вены
чески - выраженное увеличение правых ствола.
предсердии напротив дефекта (место вхождения вены обычно расширено и образует как бы преддверие, открывающееся в оба предсердия); нижнедолевая вена нормально открывается в левое предсердие. Левые легочные вены нормальны;
г) дефект нижней полой вены - обычно большой дефект (2-3 см в поперечнике), его задненижняя кромка плохо определяется или отсутствует, т. е. между дефектом и задней стенкой предсердия отсутствует ткань. При отсутствии заднего края одна или несколько правых легочных вен могут дренироваться больше в правое предсердие, чем в левое; так называемый ложный аномальный дренаж легочных вен.
Коссио синдром (Cossio синдром, син.: Lutembcher - Cossio синдром) - врожденный порок сердца - большой дефект межпредсердной перегородки. Рентгенологи-
отделов сердца, выбухание дуги легочного
Перегородка предсердия (син.: клапаны венозного синуса персистирующие) - образование в правом предсердии продырявленной «сетевидной пластинки», которая начинается у заслонки венечного синуса (тебезиева клапана) и заслонки нижней полой вены (евстахиева
 клапана) и, перегораживая в той или иной степени предсердие, прикрепляется несколько кпереди от межвенозного (ловерова) бугорка. Наблюдаются и иные положения сетевидной пластинки. Такая сетевидная пластинка, называемая сетью Киари, есть продукт недостаточной редукции правого (гораздо реже левого) синусового клапана или ложной перегородки. Встречается крайне редко (рис. 53).
клапана) и, перегораживая в той или иной степени предсердие, прикрепляется несколько кпереди от межвенозного (ловерова) бугорка. Наблюдаются и иные положения сетевидной пластинки. Такая сетевидная пластинка, называемая сетью Киари, есть продукт недостаточной редукции правого (гораздо реже левого) синусового клапана или ложной перегородки. Встречается крайне редко (рис. 53).
Свищ аортопульмональный (син.: дефект аортопулъмоначъной перегородки, фистула аортопулъмонапъная, дефект аортачъной перегородки, ствол артериачъный частичный) - сообщение между восходящей аортой и легочным стволом в виде отверстия округлой или овальной формы (рис. 54, 55). Дефект захватывает левую сторону восходя- ствола и расположен сразу впереди от устья пра- колеблется от 5 мм до 5 см. Изредка могут быть легочный и аортальный клапаны отличают этот В чрезвычайно редких случаях аортопульмональ-
ное окно проксимально почти достигает плоскости полулунных клапанов. Но аортальное и легочное устья остаются разделенными, дефекта межжелуд очко вой перегородки нет. Такие случаи являются переходными формами к общему артериальному стволу. Выделяют пять типов дефекта аортолегочной перегородки:
а) I тип - сообщение между восходящей аортой и легочным стволом располагается в средней части аортолегочной перегородки на достаточном расстоянии от синусов Вальсальвы; имеет протяженность в виде протока с хорошо выраженными верхним и нижним его полюсами. Правая и левая легочные артерии отходят нормально и дистальнее верхнего края дефекта;

Рис. 55. Анатомические типы дефектов аортолегочной перегородки (Белоконь Н. А., Подзолков В. П., 1990)
 б) II тип - сообщение между заднемедиальной стенкой восходящей аорты и легочным стволом имеет вид «окна», располагается в проксимальной части аортолегочной перегородки сразу над уровнем синусов Вальсальвы. Дистальная часть аортолегочной перегородки частично сформирована, магистральные сосуды разделены перегородкой ближе к бифуркации легочного ствола. Правая и левая легочные артерии отходят нормально и выше верхнего края дефекта;
б) II тип - сообщение между заднемедиальной стенкой восходящей аорты и легочным стволом имеет вид «окна», располагается в проксимальной части аортолегочной перегородки сразу над уровнем синусов Вальсальвы. Дистальная часть аортолегочной перегородки частично сформирована, магистральные сосуды разделены перегородкой ближе к бифуркации легочного ствола. Правая и левая легочные артерии отходят нормально и выше верхнего края дефекта;
в) III тип - сообщение между заднемедиальной стенкой восходящей аорты и легочным стволом имеет вид «окна», располагается в дистальной части аортолегочной перего
родки на достаточном расстоянии от синусов Вальсальвы, поскольку проксимальная часть перегородки частично сформирована, дефект доходит верхним краем до начальной части дуги аорты, при этом правая и левая легочные артерии отходят в области вершины дефекта;
г) IV тип - сообщение имеет вид «окна» и располагается в дистальной части аортолегочной перегородки между заднемедиальной стенкой восходящей аорты и местом от- хождения правой легочной артерии от легочного ствола. Дефект захватывает устье правой легочной артерии так, что восходящая аорта сообщается непосредственно как с проксимальным отделом правой легочной артерии, так и с легочным стволом;
д) V тип - полностью отсутствует аортолегочная перегородка, имеется лишь трункаль- ная перегородка, разделяющая два анатомически самостоятельных фиброзных кольца аорты и легочной артерии с клапанным аппаратом, правая и левая легочные артерии берут начало от задней поверхности общего магистрального сосуда, отходящего от основания сердца.
Наиболее часто встречаются дефекты II анатомического типа, которые многие авторы называют классическими дефектами аортолегочной перегородки.

 Свищ левожелудочково-правопредсердный (син.: сообщение левожелудочково-правопред- сердное) - редкий порок, встречающийся в изолированном виде (менее 0,5% среди всех врожденных пороков сердца) или в сочетании с другими пороками, в частности, с недостаточностью трехстворчатого клапана в виде расщепления септальной створки или образований в ней отверстия, а также с дефектами перегородок (рис. 56). Через свищ происходит поступление крови из левого желудочка в правое предсердие, повышение давления в правом сердце, гипертрофия правого желудочка, расширение легочного ствола. Анатомической предпосылкой к образованию свища является особенность расположения трехстворчатого клапана. Основание его септальной створки прикрепляется ниже верхнего края межжелудочковой перегородки, и небольшой участок ее на перепончатой части проецируется на предсердие. Несколько чаще поражает женщин, чем мужчин (1,3:1). По характеру сообщения порок разделяется на две основные формы: с надклапанными и подклапанными (инфравальвулярными) дефектами; возможны их сочетания. Надкла- панные дефекты локализуются в атриовентрикулярной перегородке, непосредственно над перегородочной створкой трикуспи- дального клапана. Подклапанные дефекты косого канала обязательно сочетаются с отверстием в септальной створке трикуспи- дального клапана. Это может быть обусловлено четырьмя причинами: перфорацией, расщеплением, недоразвитием створки, расширением передней или задней комис- суры септальной створки. Митральный клапан и межпредсердная перегородка при этом сформированы правильно. Дефект при подклапанном косом канале может быть: 1) передним - непосредственно в мембранозной части межжелудочковой перегородки под передней частью септальной створки;
Свищ левожелудочково-правопредсердный (син.: сообщение левожелудочково-правопред- сердное) - редкий порок, встречающийся в изолированном виде (менее 0,5% среди всех врожденных пороков сердца) или в сочетании с другими пороками, в частности, с недостаточностью трехстворчатого клапана в виде расщепления септальной створки или образований в ней отверстия, а также с дефектами перегородок (рис. 56). Через свищ происходит поступление крови из левого желудочка в правое предсердие, повышение давления в правом сердце, гипертрофия правого желудочка, расширение легочного ствола. Анатомической предпосылкой к образованию свища является особенность расположения трехстворчатого клапана. Основание его септальной створки прикрепляется ниже верхнего края межжелудочковой перегородки, и небольшой участок ее на перепончатой части проецируется на предсердие. Несколько чаще поражает женщин, чем мужчин (1,3:1). По характеру сообщения порок разделяется на две основные формы: с надклапанными и подклапанными (инфравальвулярными) дефектами; возможны их сочетания. Надкла- панные дефекты локализуются в атриовентрикулярной перегородке, непосредственно над перегородочной створкой трикуспи- дального клапана. Подклапанные дефекты косого канала обязательно сочетаются с отверстием в септальной створке трикуспи- дального клапана. Это может быть обусловлено четырьмя причинами: перфорацией, расщеплением, недоразвитием створки, расширением передней или задней комис- суры септальной створки. Митральный клапан и межпредсердная перегородка при этом сформированы правильно. Дефект при подклапанном косом канале может быть: 1) передним - непосредственно в мембранозной части межжелудочковой перегородки под передней частью септальной створки;- центральным - в мембранозной части перегородки и прилежащей мышечной части перегородки под септальной створкой; 3) дефект типа общего атриовентрикулярного канала, занимающий основание межжелудочковой перегородки.
 Сердце двухкамерное - отсутствие межпред- сердной и межжелудочковой перегородок.
Сердце двухкамерное - отсутствие межпред- сердной и межжелудочковой перегородок.
Редкий летальный порок. Обычно сочетается с персистированием артериального ствола и транспозицией больших сосудов. Из желудочка выходит один сосуд, дающий ветви, относящиеся к аорте и к легочному стволу.
В некоторых случаях перегородка образуется в трункусе, и тогда из желудочка двухкамерного сердца выходят отдельно аорта и легочный ствол (рис. 57).
Сердце трехкамерное с одним общим желудочком - полное отсутствие межжелудочковой перегородки (рис. 58, 59, 60). Редкий порок, встречается в 1% среди всех врожденных пороков сердца, обычно сочетается с другими нарушениями развития сердца и сосудов. С общим желудочком обычно связан лишь один из магистральных стволов (чаще аорта). Второй (легочный ствол, обычно стенозированный) берет начало от небольшой бухты общего желудочка, имеющей вид рудиментарного правого желудочка, и который обозначают как «выпускник». Как правило, выходной путь из общего желудочка делится мышечным гребнем на 2 обособленных канала, один из которых ведет в аорту, другой в легочный ствол. При этом возможны различные соотношения между желудочком и артериями. В зависимости от анатомических особенностей и характера гемодинамики выделяют 5 форм трехкамерного сердца с единым желудочком: I - из выпускника (бухты общего желудочка) выходит гипоплазированная аорта, из общего желудочка резко расширенный легочный ствол; II - аорта и легочный ствол начинаются от общего желудочка; III - из выпускника выходит гипоплазированный легочный ствол, а из общего желудочка - аорта (сердце Холмса)\ IV - легочный ствол и аорта берут начало из выпускника; V - сосочковые мышцы трехстворчатого клапана прикреплены к краям отверстия, ведущего в выпускник, от которого начинается гипоплазированный легочный ствол, аорта берет начало от общего желудочка (сердце Ломбера). При I форме, которая обнаруживается чаще всего - в 80% наблюдений, значительная часть крови проходит через малый круг кровообращения. Гиперволемия представляет условия для достаточного насыщения крови кислородом. Отмечается легочная гипертензия. При II - V формах, когда имеется стеноз легочного ствола, появляется гипоксемия большого круга кровообращения.

 1 - правый предсердно-желудочковый клапан; 2 - открытое овальное отверстие; 3 - верхняя полая вена; 4 - правый бронх;
1 - правый предсердно-желудочковый клапан; 2 - открытое овальное отверстие; 3 - верхняя полая вена; 4 - правый бронх;
- - дуга аорты; б - желудочек; 7 - правое предсердие
Рис. 60. Единственный желудочек сердца. Схема наиболее распространенных вариантов (Белоконь Н. А., Подзолков В. П., 1990): а - единственный (общий) неразделенный желудочек с нормальным расположением магистральных сосудов; б, в, г - единственный левый желудочек с выпускником для легочного ствола (б) или аорты (в,г). Начало
Рис. 60. Окончание
Согласно другой классификации тип порока обозначается латинскими буквами А, В, С и D. Тип А наиболее распространен (78%); это полость, образованная миокардом левого желудочка (толстая стенка с множеством тонких трабекул) и выпускной камерой («выпускника»), состоящей из миокарда ин- фундибулярного отдела правого желудочка. Таким образом, при данном типе порока отсутствует приточный отдел правого желудочка. «Выпускник» не связан с помощью атриовентрикулярных клапанов ни с одним из предсердий, он сообщается с основной полостью желудочка через бульбовен- трикулярное отверстие. Папиллярные мышцы обоих атриовентрикулярных клапанов располагаются на одной стороне желудочка. Тип В (5%) представляет собой полость без «выпускника», целиком образованную миокардом правого желудочка (тонкий миокард и несколько грубых трабекул). Тип С (7%) является желудочком, стенка которого состоит в равной мере из миокарда левого и правого желудочков, включая приточные отделы (межже- лудочковая перегородка отсутствует или рудиментарно развита). Тип D (10%) представляет собой примитивный желудочек, при этом отсутствуют приточные отделы левого и правого желудочков и межжелудочковая перегородка; миокард имеет неопределенную структуру.
Сердце трехкамерное с одним общим предсердием полное отсутствие межпредсердной перегородки или наличие только рудиментарных элементов слабо развитой межпредсердной перегородки (рис. 61). Довольно редкий и обычно летальный порок, сочетающийся с другими пороками сердца и крупных сосудов: 0,1°о только чистой формы; 0,3° о с сопутствующими внутрисердечными аномалиями. Отмечается наличие двух предсердных ушек, но одной общей предсердной камеры, не разделенной перегородкой. Отсутствует межпредсердная перегородка, но иногда сохраняется ее рудиментарный остаток. Последний обычно состоит из маленького ободка ткани в задненижней области предсердия, где должна была бы быть межпредсердная перегородка. Самая нижняя граница дефекта формируется тканью атриовентрикулярного клапана или реже межжелудочковой перегородкой. В неосложненном варианте общего предсердия оба атриовентрикулярных клапана формируются нормально, и межжелудочковая перегородка остается интактной. Однако часто имеется расщепление переднемедиальной створки митрального клапана. Если межжелудочковая перегородка образует нижний край дефекта, последний вовлекает и перегородочную створку трехстворчатого клапана. Наблюдаются также переходные состояния, когда дефекты захватывают также атриовентрикулярный канал.
Источник: Калмин О.В. , «Аномалии развития органов и частей тела человека» 2004
А так же в разделе « Аномалии развития перегородок сердца »
- Аномалии формы, размера и структуры сердца
- Аномалии положения сердца
- Аномалии входных и выходных отверстий и клапанов сердца
- Аномалии отхождения основных сосудов
- Аномалии кровоснабжения сердца
- Комбинированные пороки сердца
- Аномалии развития перикарда
- Аномалии развития аорты
- Аномалии развития сосудов малого круга
- Аномалии развития сосудов большого круга