Лечение
Выбор правильной лечебной тактики при завороте сигмовидной ободочной кишки представляет значительные трудности. До последнего времени диагноз «заворот сигмовидной ободочной кишки» являлся абсолютным показанием к операции. Редкие сообщения о разрешении заворота с помощью сифонных клизм лишь подтверждали основную хирургическую направленность лечения [Литошенко И. М., 1913; Ковалевич М. Д., 1960; Маценко П. А., 1969].
И все же в некоторых случаях, а это относится к больным с постепенно развивающейся клиникой непроходимости, при отсутствии каких-либо признаков перитонита, можно начинать лечение с сифонных клизм. При правильном проведении их иногда наступает расправление заворота сигмовидной ободочной кишки. М. Д. Кова-левичу (1960) это удалось в 21 случае. В дальнейшем таких больных следует оперировать в плановом порядке. Консервативное лечение заворота у детей оказывается успешным в 27% случаев [McCalla Т. et al., 1985].
В последние годы для лечения больных с заворотом сигмовидной кишки стали широко применять эндоскопические методы, при этом используют не только гибкий эндоскоп, но и жесткий ректоскоп. По данным С. П. Бел-кания (1983), первые сообщения о применении ректоскопа для декомпрессии завернувшейся сигмовидной ободочной кишки появились в 1938 г. (С. Laurell). Методика лечения заключается в следующем: ректоскоп вводят на глубину 20—30 см и через него выше проводят толстый резиновый зонд длиной 60 см под постоянным, но несильным давлением. При проведении зонда в завернувшуюся петлю сигмовидной ободочной кишки и выше отходит большое количество газов и кала. J. Schagen van Leeu-wan (1985) наблюдал 283 больных с заворотом сигмовидной ободочной кишки, из них у 131 произведена успешная деторсия при сигмридоскопии с последующей декомпрессией через ректальную трубку.
По мнению А. П. Доценко (1978), попытки устранения заворота сигмовидной ободочной кишки с помощью клизм и через эндоскоп допустимы только в ранние сроки от начала заболевания у больных с тяжелыми сопутствующими заболеваниями и у лиц старческого возраста. Следует добавить, что эту методику можно применять: 1) при постепенном начале и постепенном развитии заболевания, когда можно предполагать неполную окклюзию кишки на месте ее перекрута; 2) при отсутствии признаков перитонита; 3) при достаточной квалификации эндоскописта.
Одним из грозных осложнений ликвидации заворота через эндоскоп является перфорация кишки. Она может наступить на месте перекрута отводящей петли или в самой завернувшейся сигмовидной ободочной кишке. Помимо чисто технических трудностей, можно предполагать, что разрывается, как правило, уже измененная кишка. R. Boulvin (1966) наблюдал перфорацию кишки у 4 и развитие шока у одного больного из 187, которым применяли этот метод. У всех 5 (2,67%) больных наступил летальный исход. По данным V. Vovor и соавт. (1972), умерли 2 из 11 больных, а по данным Н. Greenlee и соавт. (1974), один из 17, которым производили расправление заворота через эндоскоп. По сборной статистике четырех авторов на 631 случай применения интубации для расправления заворота сигмовидной ободочной кишки летальный исход наступил в 2% [Barbier М. et al., 1970]. Частые рецидивы и грозные осложнения привели к тому, что некоторые хирурги стали отказываться от применения этого метода [Cornet R. et al., 1973].
Если заворот сигмовидной ободочной кишки удалось развернуть, то дальнейшая тактика может быть различной. D. Brunsgaard (1947), J. Levin (1958), М. Barbier и соавт. (1970) рекомендуют сразу, в тот же день, оперировать больных. D. Kirk и соавт. (1966), А. Саша и соавт. (1976) считают возможным отложить вмешательство, подготовить больного и оперировать в плановом порядке. По нашему мнению, при отсутствии показаний к срочным операциям после консервативного устранения заворота больного и, в частности, толстую кишку надо подготовить к дальнейшему хирургическому вмешательству, которое делают, не выписывая больного из стационара.
Эффективность развертывания заворота через эндоскоп снижается частым развитием рецидива [Доцен-ко А. П., 1978; Barbier М. et al., 1970; Welch G. et al., 1987]. R. Boulvin (1966) из 182 больных, которым с успехом применили эту методику, у 23 (12,63%) наблюдал рецидивы заворота, причем у 2 они были по 2 раза.
Основным методом лечения заворота сигмовидной ободочной кишки следует считать хирургический. Существует много различных операций, которые можно разделить на две большие группы: паллиативные и радикальные. К первой группе относят операции
расправления заворота без или с дополнительными вмешательствами на сигмовидной ободочной кишке или на ее брыжейке. К радикальным вмешательствам относят операции с резекцией завернувшейся петли [Степанова Э. Н., 1938;
Маценко П. А., 1969; Кочиева Е. А., 1977; Петров В. П., 1977]. По сборной статистике отечественных и зарубежных авторов, из 3640 операций при жизнеспособной кишке 2468 (67,8%) были паллиативными и 1172 (32,2%) радикальными.
За последние 15 лет несколько чаще стали применять резекцию жизнеспособной кишки: из 1224 операций выполнены 730 (59,64%) паллиативных вмешательств, 494 (40,36%) радикальных. Однако многие хирурги предпочитают ограничиваться паллиативными опера'ция-ями [Скрипниченко Д. Ф., 1970; Гулин В. А. и др., 1973; Greco R. et al., 1974; Gullino D. et al., 1984]. Это и понятно, так как расправление заворота, даже с фиксацией кишки или с вмешательствами на ее брыжейке, операция менее тяжелая для больного, непродолжительная, доступная каждому хирургу. Об этом свидетельствуют и сборные статистики, в соответствии с которыми паллиативные операции составляют 60% всех вмешательств при жизнеспособной кишке. Р. М. Нурмухамедов (1978), G. Arnold и соавт. (1973) особенно подчеркивают необходимость выполнения простых, малотравматичных операций у больных пожилого и старческого возраста и имеющих тяжелые сопутствующие заболевания.
В. А. Гулин и соавт. (1973), А. П. Доренко (1978), S. String (1971), В. Bhatnagar и соавт. (1977) считают, что во всех случаях жизнеспособной сигмовидной ободочной кишки надо ограничиваться расправлением заворота. Распространению паллиативных вмешательств способствует также и несколько меньшая летальность после расправления заворота по сравнению с резекцией. Правда, сопоставление этих двух показателей не всегда правомочно, так как в большинстве случаев и расправление, и резекцию выполняют по своим определенным показаниям и, в частности, резекцию применяют при более тяжелых изменениях в сигмовидной ободочной кишке. Однако сторонников паллиативных операций в последние годы становится меньше. Это объясняется тем, что иногда после этих вмешательств в ближайшее время развиваются такие осложнения, как перфорация сигмовидной ободочной кишки, а в более отдаленные сроки — рецидив заворота.
Ход операции при завороте сигмовидной ободочной кишки имеет некоторые свои особенности. Операцию всегда выполняют под общей анестезией. Мы применяем широкую срединную лапаротомию. Ввиду вздутия кишечника рассекать брюшину надо осторожно, под контролем глаза и дальнейшие действия хирурга должны быть деликатными, атравматичными. Опасность состоит в возможности повреждения раздутой напряженной кишки.
В некоторых случаях резкого вздутия сигмовидной ободочной кишки встает вопрос об опорожнении ее. Вообще эту процедуру нежелательно делать, но когда раздутая кишка заполняет всю брюшную полость, закрывает лапаротомную рану и не позволяет произвести обследование кишки и брюшной полости или имеется опасность разрыва такой кишки, то целесообразнее предварительно освободить ее от содержимого. Это не всегда просто сделать. Самый безопасный путь состоит в выведении каловых масс по толстой резиновой трубке, введенной через прямую кишку. После расправления заворота петли сигмовидной ободочной кишки осторожно поочередно приподнимают с таким расчетом, чтобы содержимое самотеком подходило к резиновой трубке и выделялось через нее. Однако такая осторожная методика часто оказывается неэффективной и тогда приходится применять более грубый прием, который состоит в «выдаивании» содержимого толстой кишки. Рекомендованный в свое время И. И. Грековым (1928) этот способ затем был оставлен, но в последнее время его стали вновь применять [Гаджиев А. С. и др., 1977; Дубенский Ю. М„ 1981].
По нашему мнению, этот способ можно применять, но не надо усердствовать. Следует помнить, что стенка сигмовидной ободочной кишки после расправления заворота остается рыхлой, инфильтрированной, легко повреждаемой, особенно ее слизистая оболочка.
Если этот способ не помогает и сигмовидная ободочная кишка остается больших размеров, то производят пункцию кишки толстой иглой или троакаром, удаляют жидкое и газообразное содержимое, а место пункции ушивают кисетным швом.
При неэффективности этого метода можно небольшим разрезом вскрыть раздутую кишку, ввести в нее наконечник электроотсоса и таким образом удалить содержимое кишки. Этот прием надо проводить так, чтобы не инфицировать брюшную полость. В связи с этим на стенку кишки предварительно накладывают кисетный шов, который вначале затягивают на наконечнике, а после удаления его окончательно завязывают и подкрепляют Z-образным швом. И. А. Ерюхин и соавт.
(1980) рекомендуют осуществлять декомпрессию толстой кишки проксимально от заворота резиновой трубкой, проведенной через цеко-стому.
В случае принятия решения о резекции кишки не следует тратить время на полное удаление содержимого. Если вздутие не мешает выполнению операции, надо приступить к резекции.
Осторожное обследование рукой растянутой сигмовидной ободочной кишки со всех сторон позволяет обычно исключить узлообразование, наличие спаек, опухоли, которая может располагаться и дистальнее перекрута и на вершине завернутой кишки. А. Е. Норенберг-Чарк- виани (1969) считала, что определять направление заворота надо «по нижнему витку ножки сигмы». Это же можно сделать, постепенно расправляя заворот и повторяя его первоначальное положение. Заворот сигмовидной ободочной кишки может иметь направление по часовой стрелке или против ее хода. Существенного значения для развития изменений в кишке и для действий хирурга во время операции это не имеет. Степень заворота может быть различной, от 90 до 720°. Наиболее часто встречается заворот сигмовидной ободочной кишки на 360° [Степанова Э. Н., 1938; Чухриенко Д. П., 1955; Скрипничен-ко Д. Ф., 1970]. Среди наблюдаемых нами больных заворот на 90° обнаружен у одного, на 180° —у 10, на 270° — у 14, на 360° — у 21, на 540° — у одного.
Заворот на 90—180° не всегда вызывает клиническую картину кишечной непроходимости. Чаще это бывает при переполненной толстой кишке, при неблагоприятном строении сосудов брыжейки.
Расправление заворота — очень ответственный момент. Именно на этом этапе возможен разрыв кишки на месте ее перекрута, т. е. у ножки завернувшейся петли. После расправления заворота высокотоксичное содержимое сигмовидной ободочной кишки переходит в дисталь-ные отделы, где происходит усиленное всасывание его, приводящее к развитию «турникетного» шока. Для предупреждения этого необходимо до расправления, а если диагноз установлен раньше, то перед операцией в прямую кишку ввести толстую, диаметром 3—4 см, резиновую трубку для отведения поступающего туда кишечного содержимого. Надо предупредить анестезиологов о возможном нарушении гемодинамики в этот момент. Постепенное поступление токсичного содержимого сигмовидной ободочной кишки в прямую способствует более полному удалению его. Крайнюю и, на наш взгляд, необоснованную точку зрения высказывал Г. Л. Ратнер (1973). Желая предупредить развитие «турникетного» шока, он предлагал производить удаление завернувшейся сигмовидной ободочной кишки, даже жизнеспособной, не расправляя заворота.
Следующий очень важный и наиболее ответственный момент операции состоит в определении жизнеспособности сигмовидной ободочной кишки. Еще во время вскрытия брюшной полости можно в редких случаях увидеть «черную сигму», но чаще она имеет слегка цианотичный оттенок. Окончательное суждение об обратимости изменений в завернувшейся кишке можно высказать только после расправления заворота. Достоверными признаками жизнеспособности кишки следует считать нормальный, бледно-розовый цвет кишки, блестящую поверхность брюшины, наличие перистальтики, упругость кишечной стенки и, самое главное, пульсацию брыжеечных сосудов около брыжеечного края кишки или на поверхности самой кишки. В сомнительных случаях следует ввести в корень брыжейки 50—70 мл 0,25% раствора новокаина и в течение 5—10 мин отогревать кишку теплым изотоническим раствором хлорида натрия. Если через 10 мин такого наблюдения остаются сомнения в жизнеспособности кишки, надо признать изменения в ней необратимыми.
Особое внимание следует обращать на места перекрута кишки. Вся кишка может быть жизнеспособной, а в местах странгуляции на стенке кишки выявляются тонкие полоски с необратимыми изменениями.
В некоторых случаях можно использовать более сложные методики определения состояния кишки, описанные выше, например трансиллюминационную тензоан-гиометрию [Розенгартен М. Ю., 1973; Сигал М. 3. и др., 1976].
Дальнейшие действия хирурга зависят от решения вопроса о жизнеспособности кишки. Однозначная тактика предпринимается при гангренозно-измененной кишке — она должна быть удалена. При жизнеспособной сигмовидной ободочной кишке могут быть использованы два вида оперативных вмешательств — расправление заворота с различными дополнительными вмешательствами на кишке и ее брыжейке или резекции жизнеспособной кишки.
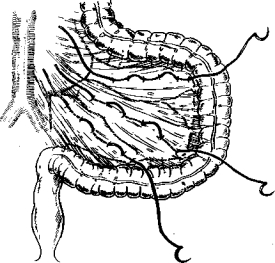
Рис. 10. Мезосигмопликация по Гаген-Торну.
После расправления заворота сигмовидной ободочной кишки довольно часто наблюдаются рецидивы его. Это и понятно, так как остаются все факторы, способствующие возникновению заворота, да прибавляются еще многочисленные спайки в брюшной полости. По сборной статистике, из 338 больных после паллиативных операций рецидивы заворота возникли у 82 (24,26%), причем после 244 расправлений заворота — у 68 (27,85%), после 94 операций с мезосигмопликацией и сигмопек-сией — у 14 (14,89%) больных [Кочиева Е. А., 1977; Доценко А. П., 1975; Белкания С. П., 1983; Gupta S. et al., 1969; Tambaku S., 1970; Vovor V. et al., 1972; Gonzalez A. et al., 1975, и др.]. В связи с этим предложено большое число различных дополнительных вмешательств, направленных на фиксацию сигмовидной ободочной кишки или на укорочение ее орыжейки: подшивание кишки к боковой париетальной брюшине [Nussbaum М., 1980], фиксация брыжейки кишки к этому же месту [Roux С., 1904], подшивание и кишки, и брыжейки [Roser N., 1924]. Ф. М. Пикни (1923) выкраивал лоскут из париетальной брюшины и помещал под него сигмовидную ободочную кишку. "N. Tahiliani (1972) создавал карман в предбрюшинном пространстве в левом нижнем квадранте передней брюшной стенки и подшивал туда 10— 12 см сигмовидной ободочной кишки.
Фиксацию сигмовидной ободочной кишки к передней брюшной стенке, к боковой париетальной брюшине широко применяют зарубежные хирурги [Kolechsztajn J. et al., 1973; Gonzalez A. et al., 1975; Ryan P., 1982; Welch G. et al., 1987].
Некоторое распространение получила фиксация сигмовидной ободочной кишки к поперечной ободочной. Так, S. Gupta и соавт. (1969) применили этот метод у 3 больных из 23, у которых операция заключалась в расправлении заворота. R. Agrawal и соавт. (1971) фиксировали брыжейку сигмовидной ободочной кишки к поперечной ободочной у 17 больных из 39 оперированных. В. Bhatna-gar и соавт. (1977) в 49 случаях из 119 подшили сигмовидную ободочную кишку к поперчной ободочной.
Большое распространение получили методы укорочения брыжейки сигмовидной ободочной кишки. В 1929 г. И. Э. Гаген-Торн сообщил о своем способе ушивания брыжейки этой кишки (рис. 10). Он накладывал поперечные швы от корня брыжейки до краевого сосуда с обеих сторон. После затягивания этих швов брыжейка укорачивается, а также уменьшается просвет и объем самой кишки и тем самым предотвращается или точнее снижается возможность развития в дальнейшем рецидива заворота. Автор рекомендовал применять свой метод при мегасигме, а при полном сморщивании брыжейки делал резекцию сигмовидной ободочной кишки.
Укорочение брыжейки сигмовидной ободочной кишки по Гаген-Торну применяли раньше и сейчас используют многие хирурги [Борчхадзе М. А., 1938; Маценко П. А., 1969; Скрипниченко Д. Ф., 1970; Кочиева Е. А., 1977; Холод Т. Ф. и др., 1981, и др.]. Э. Н. Степанова (1938) считала, что операция Гаген-Торна является методом выбора у тяжелобольных и лиц пожилого возраста. Из 59 оперированных больных эта операция выполнена у 34, с двумя летальными исходами. Д. П. Чухриенко (1955), М. Д. Ковалевич (1960) отмечали, что операция Гаген-Торна имеет большие преимущества перед простым расправлением заворота и резко ухудшает отдаленные результаты. D. Gullino и соавт. (1984) у 5 больных с заворотом сигмовидной ободочной кишки применили ме-зосигмопластику, при которой создавалось натяжение сигмовидной ободочной кишки и исключалась возможность рецидива заворота.
Большая медицинская библиотека: http://www.medwedi.ru/
Однако в последнее время все чаще высказывают отрицательные мнения об этой операции. Так, А. П. Юри-хин (1973) считал, что операция Гаген-Торна оказывает неблагоприятное влияние на отдаленные последствия и в связи с усилением спаечного процесса способствует возникновению рецидивов заворота. А. Г. Земляной (1973) среди различных типов операций по поводу заворота сигмовидной ободочной кишки самые плохие отдаленные результаты наблюдал после расправления заворота и различных операций на брыжейке. О. С. Коч-нев (1984) считает, что мезосигмопликация и укорочение брыжейки не дают положительных результатов. С. П. Бел- кания (1981) на 81 операцию по поводу заворота сигмовидной ободочной кишки применил операцию Гаген-Торна всего один раз.
Многие хирурги после мезосигмопликации наблюдали рецидив заворота [Степанова Э. Н., 1938; Чухриенко Д. ГГ, 1955; Ковалевич М. Д., 1960]. Из 59 оперированных больных мы применили паллиативные вмешательства у 43, из них у 17 — расправление заворота и мезо- сигмопликацию с 4 летальными исходами. Мы считаем, что укорочение брыжейки по способу Гаген-Торна можно использовать в дополнение к расправлению кишки только в тех случаях, когда имеется длинная сигмовидная ободочная кишка и высокая ее брыжейка, а первичную резекцию кишки нежелательно выполнять из-за тяжелого состояния больного.
Некоторые авторы рекомендуют более сложные комбинации различных оперативных вмешательств. Так, К- С. Симонян (1960) делал мезосигмопликацию по Гаген-Торну, сигмопликацию и еще прикрывал кишку лоскутом брюшины. Однако и после таких сложных операций бывают рецидивы заворота [Норенберг-Чарквиани А. Е., 1969]. L. Cornet и соавт. (1973) считали, что частые рецидивы после расправления заворота, в том числе и с мезосигмопликацией и сигмопликацией, делают эту операцию особенно опасной для лиц, проживающих в сельских отдаленных районах.
А. А. Троянов (1896) предлагал заканчивать расправление заворота наложением широкого соустья между приводящим и отводящим коленами сигмовидной ободочной кишки у ее основания. Эту операцию изредка применяют некоторые хирурги [Чухриенко Д. IT, 1955; Маценко П. А., 1969]. Однако совершенно ясно, что от рецидива заворота такая методика предохранить не может. И. И. Греков (1929) использовал эту операцию как первый этап своего второго способа.
Вторая группа операций при завороте сигмовидной ободочной кишки относится к радикальным вмешательствам и заключается в резекции кишки в различных модификациях. Эти операции имеют несомненное преимущество перед паллиативными, так как полностью исключают те осложнения, которые наблюдаются после расправления заворота (перфорации кишки и рецидивы заворота).
Однако они более сложны в техническом отношении и тяжелее для больных. Эти опасности в последние годы несколько нивелируются достижениями анестезиологии и реаниматологии, совершенствованием хирургической техники, в связи с чем некоторые хирурги высказываются за выполнение радикальных вмешательств при жизнеспособной сигмовидной ободочной кишке [Земляной А. Г., 1973; Свистонюк И. У., Кушала А. Н., 1987; Kothe W. et al., 1972; Nemer F. et al., 1976, и др.].
Резекцию жизнеспособной сигмовидной ободочной кишки при ее завороте впервые выполнил S. Obalinsky в 1885 г. У нас в стране активными сторонниками радикальных операций при завороте сигмовидной ободочной кишки были хирурги МНИИ скорой помощи им. Н. В. Склифосовского [Бабасинов А. X., 1938; Арапов А. Д., 1956; Мешкова В. Н., 1963, и др.].
Существует несколько способов резекции жизнеспособной сигмовидной ободочной кишки, применяемых при ее завороте. Наиболее оптимальной является резекция сигмовидной ободочной кишки с первичным анастомозом. При этом удаляют длинную сигмовидную ободочную кишку, устраняют условия для рецидива и сразу восстанавливают проходимость толстой кишки. Эта операция в наибольшей степени удовлетворяет и больного, и хирурга. Особого решения требует вопрос об удалении брыжейки кишки. По нашему мнению, ее тоже следует удалять. Во-первых, брыжейка у таких больных бывает рубцово-измененной, малоподатливой; оставление ее создает трудности при формировании анастомоза. Во-вторых, наличие такой брыжейки является условием для рецидива заворота. В-третьих, в брыжейке после заворота сигмовидной ободочной кишки могут остаться тромби-рованные сосуды, которые служат источником дальнейшего распространения тромбообразования. С. П. Белка-ния (1983) также удаляет брыжейку кишки при операции во время острого приступа.
После резекции сигмовидной ободочной кишки многие хирурги формируют анастомоз по типу конец в конец [Стародубцева Л. Н. и др., 1973; Кутушев Ф. X. и др., 1984; Tambaku S. 1970; Polivka J., 1972]. А. И. Горбашко (1982) накладывает анастомоз по типу бок в бок, Э. Н. Са-дыков (1970) вшивает конец отводящей петли в. бок приводящей, а приводящий конец выводит в левой подвздошной области
в виде одноствольной колостомы. Следует отметить, что многие хирурги для предупреждения несостоятельности анастомоза считают целесообразным накладывать проксимальный кишечный свищ [Стер-нин О. А., 1937; Маценко П. А., 1969]. Д. П. Чухриенко (1955) резекцию сигмовидной ободочной кишки дополнял профилактической подвесной илеостомой. Е. А. Кочиева (1977), А. П. Доценко (1978) формируют цекостому. Ф. X. Кутушев и соавт. (1984) обязательно растягивают сфинктер прямой кишки.
Одним из важных условий благополучного исхода операции является резекция кишки в пределах здоровых стенок и отсутствие натяжения при наложении анастомоза. В связи с этим резекция кишки должна быть достаточно большой по объему, но одновременно и такой, чтобы можно было наложить соустье без натяжения. В этих условиях использование современной прецизионной техники с наложением двухрядного шва тонкими синтетическими нитями на атравматической игле предупреждает развитие несостоятельности анастомоза, который на толстой кишке мы формируем всегда по типу конец в конец. По нашему мнению, наиболее оптимальным методом защиты анастомоза на сигмовидной ободочной кишке является наложение трансверзостомы с полным отведением калового содержимого. Однако ее формируют только в тех случаях, когда наложенный анастомоз вызывает какие-то сомнения в его прочности (инфильтрированная стенка кишки, прорезывание швов, образование внутри-стеночных гематом и др.).
Рекомендуемая некоторыми хирургами мобилизация левого изгиба ободочной кишки не всегда выполнима у тяжелобольных и не всегда эффективна.
По сборной статистике отечественных (включая сборные данные А. Е. Норенберг-Чарквиани, 1969) и зарубежных авторов, удельный вес резекции сигмовидной ободочной кишки с анастомозом среди всех радикальных операций составляет 36,72%. Преимущественно этот тип хирургического вмешательства используют А. П. Мацен-ко (1969); В. И. Кукош и соавт. (1977); Т. Ф. Холод и соавт. (1981).
Рецидивы после резекций сигмовидной ободочной кишки встречаются редко. По одному случаю описали С. И. Спасокукоцкий (1928) и М. Р. Абдулаев и Д. С. Ата-ев (1980). П. А. Доценко (1969) сообщил о 4 случаях рецидива заворота после 34 радикальных операций. Можно предполагать, что рецидив развился у больных, которым выполнена недостаточно радикальная операция с оставлением большей части сигмовидной ободочной кишки, если тем более прошел большой срок после операции.
Опасность развития несостоятельности швов анастомоза привела некоторых хирургов к отказу от соустья при резекции сигмовидной ободочной кишки. Наибольшее распространение среди подобных способов имеет операция Гартмана. Это вмешательство, предложенное вначале (1921) для удаления злокачественных опухолей верхнего отдела прямой кишки, в настоящее время нашло более широкое применение, в том числе и при завороте сигмовидной ободочной кишки. Оно имеет некоторые преимущества перед другими радикальными вмешательствами. Операция нетравматична и нетяжела для больного, несложна в техническом отношении для хирурга, не имеет таких «узких» мест, как анастомоз или оставшуюся кишку сомнительной жизнеспособности. При ней одновременно удаляют длинную сигмовидную ободочную кишку и ликвидируют кишечную непроходимость. Недостатком ее является формирование колостомы, но всегда остается возможность ликвидировать ее на втором этапе [Петров В. П., 1977; Рудин Э. П., 1986; Ryan Р., 1982; Braillon G., 1985; Cuilleret J. et al., 1985]. Ф. К. Кутушев и соавт. (1984) считают, что при удовлетворительном состоянии больных следует делать резекцию сигмовидной ободочной кишки с анастомозом, а при более тяжелом состоянии — операцию Гартмана. Доля операции Гартмана среди других вмешательств при завороте сигмовидной ободочной кишки различна. Так, О. С. Кочнев (1984) при завороте выполнил 5 таких операций из 16 (31,25%), Р. Ryan (1982) — 14 из 32 (43,75%). По данным А. Сог-гШо (1974), J. Schagen van Leeuwen (1985), операция Гартмана составляет 12—15% всех хирургических вмешательств при завороте сигмовидной ободочной кишки. Мы положительно относимся к этой операции, но выполнили ее всего у 2 больных из 47 оперированных при жизнеспособной кишке.
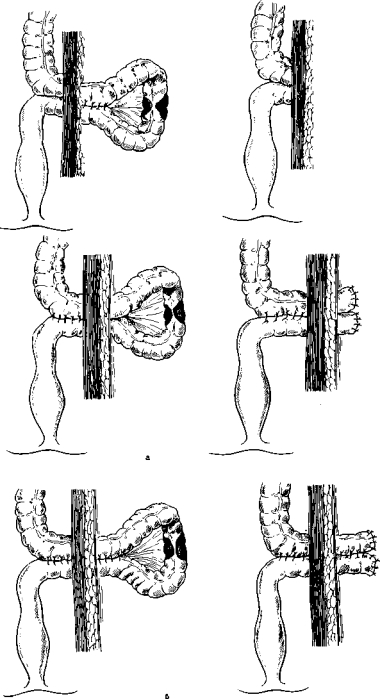
Из других радикальных хирургических вмешательств долгое время широкое распространение имела операция Грекова П (1928) (рис. 11). Суть ее состоит в следующем. Через срединную лапаротомию расправляют завернувшуюся сигмовидную кишку, рассекают и перевязывают ее брыжейку, между коленами мобилизованной кишки накладывают анастомоз по типу бок в бок. Затем через дополнительный разрез в левой подвздошной области выводят петлю сигмовидной ободочной кишки наружу и подшивают ее к брюшной стенке по верхнему краю анастомоза. Таким образом, анастомоз оказывается в брюшной полости, хотя при неуверенности в швах его можно полностью или частично расположить вне-брюшинно. Через 2—4 дня выведенную петлю
сигмовидной ободочной кишки отсекают, культю ее зашивают наглухо.
По сравнению с операцией Гартмана это вмешательство травматичнее, тяжелее для больного, сложнее для хирурга. Одним из частых осложнений является образование кишечных свищей на культях сигмовидной ободочной кишки и длительное их функционирование. Тем не менее эта операция имела горячих сторонников, да и сейчас ее применяют некоторые хирурги [Киров А. А., 1955; Петрашевская Г. Ф., 1955; Хайцис Г. М., 1955; Бел-кания С. П., 1983].
Операцию Микулича и ее варианты также применяют при завороте сигмовидной ободочной кишки. Это вмешательство заключается в мобилизации сигмовидной ободочной кишки и выведении ее в левой подвздошной области. Через 1—2 дня выведенную кишку отсекают, после чего остается двуствольная колостома. Спустя 10—14 дней начинают закрывать кишечные свищи путем постепенного раздавливания шпоры. На весь период лечения уходит несколько месяцев, в этом основной недостаток операции Микулича. В нашей стране эта методика имела распространение в довоенное время [Кенигсберг К- Я., 1938; Степанова Э. Н., 1938]. В последние годы было одно сообщение G. Ballantyne (1982) о применении операций Микулича — Пауля у 123 больных, что составляет 44,89% от числа оперированных по срочным показаниям при остром завороте сигмовидной ободочной кишки.
Рие. 11. Резекция сигмовидной ободочной кишки по Грекову-И с формированием анастомоза, а — внутри брюшной полости; б — на уровне раны брюшной стенки; в вне брюшной полости.
Идея одномоментной резекции сигмовидной ободочной кишки с первичным анастомозом привлекала внимание хирургов своей радикальностью и непродолжительностью лечения. Для того чтобы избежать неприятных осложнений такого вмешательства, некоторые авторы разрабатывали и внедряли методы резекции с внебрюшинным расположением или формированием анастомоза [Рат-нер Ю. А., 1937; Мушкатин В. И., 1937; Архимович Б. 3., 1940; Шаак Т. В., Джамбулатов X. У., 1972]. С. П. Бел-кания (1938) предлагал окутывать анастомоз брыжейкой, но в последнее время от этого отказался. Недостатком подобных операций является расхождение швов анастомоза, что при расположении его вне брюшной полости наблюдается чаще, чем при внутрибрюшинном соустье.
Характер и объем оперативного вмешательства при омертвевшей сигмовидной ободочной кишке имеют свои особенности. Основной операцией при «черной сигме» является удаление ее. Применявшиеся ранее операции типа выведения гангренозно-измененной кишки без резекции ее давали высокую летальность и теперь их не используют.
В настоящее время при гангрене сигмовидной ободочной кишки применяют три типа операций: резекцию с анастомозом, операцию типа Грекова-П и операцию типа Гартмана. Конечно, и при «черной сигме» резекция ее с наложением анастомоза является наиболее оптимальным
вмешательством, однако при некрозе и удалении всей сигмовидной ободочной кишки технически трудно наложить анастомоз, а при частичной резекции его нет уверенности в полном удалении нежизнеспособной кишки. По сборной статистике А. Е. Норенберг-Чарк-виани (1969), после первичной резекции «черной сигмы» с наложением анастомоза умерло 46 (68,6%) из 67 оперированных. В последнее время эту операцию, видимо, не применяют. Мы нашли только одно сообщение о такой операции у 3 больных с одним летальным исходом [Тат-baku S., 1970].
Также очень редко используют в настоящее время вмешательства типа операции Микулича, Грекова-П, при которых гангренозно-измененную сигмовидную ободочную кишку выводят в левой подвздошной области и несколько дней она остается в связи с остальной частью кишки, что и обусловливает интоксикацию организма. Это приводит к высокой послеоперационной летальности, которая составляет 58,1% [Норенберг-Чарквиани А. Е., 1969]. Следует отметить, что И. И. Ереков считал допустимым применять свой 2-й способ только при отсутствии гангрены сигмовидной ободочной кишки. Неудивительно поэтому, что из 18 больных, которым в МНИИ скорой помощи им. Н. В. Склифосовского выполнили эту операцию при «черной сигме», никто не выжил [Мешкова В. Н., 1963].
Наибольшее распространение при «черной сигме» получила резекция кишки по Еартману. Эта операция при гангрене завернувшейся сигмовидной ободочной кишке у нас в стране впервые выполнена в МНИИ скорой помощи им. Н. В. Склифосовского [Бабасинов А. X., 1938; Арапов А. Д., 1956]. Преимущества операции Еарт-мана подчеркивают В. Н. Мешкова (1963), С. П. Белка-ния (1983), О. С. Кочнев (1984), J. Kolechsztajn и соавт. (1973), A. Gama и соавт. (1976) и др. Эта операция является наиболее радикальной как в смысле удаления измененной и подозрительной на жизнеспособность сигмовидной ободочной кишки, так и ликвидации условий для рецидива заворота.
Первую резекцию «черной сигмы» в России выполнил В. Е. Цеге-Мантейфель в 1890 г. Он произвел иссечение всей измененной части кишки, оставшиеся концы зашил наглухо, а на поперечную ободочную кишку наложил каловый свищ. Больная выздоровела. Такой вариант может быть применен в тех случаях, когда приходится удалять всю сигмовидную ободочную кишку и для выведения проксимального конца надо или мобилизовать левую половину ободочной кишки, либо, что и делает большинство хирургов, зашить проксимальный конец и наложить трансверзостому. Второй вариант менее травматичен для больного и менее сложен для хирурга [Чухриенко Д. П., 1955; Vovor V. et al., 1972]. В некоторых случаях после резекции гангренозно-измененной сигмовидной ободочной кишки операцию заканчивают выведением обоих концов кишки [Доценко А. П., 1978; Кочнев О. С., 1984].
Таким образом, при гангренозно-измененной сигмовидной ободочной кишке совершенно обоснованно наибольшее распространение имеет резекция кишки с формированием проксимальной колостомы и ушиванием наглухо дистального конца кишки (операция Гартмана). При выполнении этой операции удаляют не только явно не-кротизированную часть кишки, но и участки с сомнительной жизнеспособностью. Ушитую дистальную культю мы оставляем в брюшной полости, фиксируя к париетальной боковой брюшине. Ушивание культи производим аппаратом УКЛ-60 и УО-60 с последующим наложением одного ряда узловых серозно-мышечных швов синтетическими нитями на атравматичной игле.
Проксимальный конец кишки выводят в виде одноствольной колостомы. При плановых операциях, после хорошей подготовки толстой кишки, как правило, выводят кишку через подбрюшинную клетчатку и формируют плоскую колостому. Во время срочных операций при непроходимость этого делать не следует. Кишку для стомы надо выводить через брюшную полость, но образовавшееся «окно» между выведенной кишкой и боковой стенкой брюшной полости следует ушить.
У больных с заворотом сигмовидной ободочной кишки в брюшной полости, как правило, бывает выпот. Количество его, цвет, запах зависят от длительности заболевания и изменений в завернувшейся кишке. Во всех случаях этот выпот высокотоксичен, а иногда и инфицирован. В связи с этим необходимо промывать брюшную полость у всех больных с заворотом сигмовидной ободочной кишки. Причем не следует откладывать эту процедуру до конца операции. Придавая большое значение промыванию в профилактике послеоперационного перитонита, мы при всех операциях по поводу острых хирургических заболеваний проводим промывание вначале во время обследования брюшной полости и второй раз, начисто, перед зашиванием раны брюшной стенки. При хирургическом вмешательстве по поводу заворота сигмовидной ободочной кишки промывание брюшной полости также надо делать дважды: перед резекцией или фиксацией кишки и перед зашиванием брюшной стенки.
На промывание следует использовать 10—12 л фураци-лина или 0,02% водного раствора хлоргексидина. Бактериологические посевы, взятые из брюшной полости до и после промывания, подтверждают целесообразность этой процедуры.
В нашей клинике на протяжении длительного периода хирургическая тактика при завороте сигмовидной ободочной кишки изменялась. В первые годы работы чаше применяли паллиативные
операции — расправление заворота, расправление с выведением кишки или с це-костомией. В последнее время шире ставим показания для резекции жизнеспособной кишки, особенно при большой длине ее и выраженных рубцовых изменениях в брыжейке. При «черной сигме» применяем резекцию сигмовидной ободочной кишки или левой половины ободочной кишки по Гартману.
И все же в некоторых случаях, а это относится к больным с постепенно развивающейся клиникой непроходимости, при отсутствии каких-либо признаков перитонита, можно начинать лечение с сифонных клизм. При правильном проведении их иногда наступает расправление заворота сигмовидной ободочной кишки. М. Д. Кова-левичу (1960) это удалось в 21 случае. В дальнейшем таких больных следует оперировать в плановом порядке. Консервативное лечение заворота у детей оказывается успешным в 27% случаев [McCalla Т. et al., 1985].
В последние годы для лечения больных с заворотом сигмовидной кишки стали широко применять эндоскопические методы, при этом используют не только гибкий эндоскоп, но и жесткий ректоскоп. По данным С. П. Бел-кания (1983), первые сообщения о применении ректоскопа для декомпрессии завернувшейся сигмовидной ободочной кишки появились в 1938 г. (С. Laurell). Методика лечения заключается в следующем: ректоскоп вводят на глубину 20—30 см и через него выше проводят толстый резиновый зонд длиной 60 см под постоянным, но несильным давлением. При проведении зонда в завернувшуюся петлю сигмовидной ободочной кишки и выше отходит большое количество газов и кала. J. Schagen van Leeu-wan (1985) наблюдал 283 больных с заворотом сигмовидной ободочной кишки, из них у 131 произведена успешная деторсия при сигмридоскопии с последующей декомпрессией через ректальную трубку.
По мнению А. П. Доценко (1978), попытки устранения заворота сигмовидной ободочной кишки с помощью клизм и через эндоскоп допустимы только в ранние сроки от начала заболевания у больных с тяжелыми сопутствующими заболеваниями и у лиц старческого возраста. Следует добавить, что эту методику можно применять: 1) при постепенном начале и постепенном развитии заболевания, когда можно предполагать неполную окклюзию кишки на месте ее перекрута; 2) при отсутствии признаков перитонита; 3) при достаточной квалификации эндоскописта.
Одним из грозных осложнений ликвидации заворота через эндоскоп является перфорация кишки. Она может наступить на месте перекрута отводящей петли или в самой завернувшейся сигмовидной ободочной кишке. Помимо чисто технических трудностей, можно предполагать, что разрывается, как правило, уже измененная кишка. R. Boulvin (1966) наблюдал перфорацию кишки у 4 и развитие шока у одного больного из 187, которым применяли этот метод. У всех 5 (2,67%) больных наступил летальный исход. По данным V. Vovor и соавт. (1972), умерли 2 из 11 больных, а по данным Н. Greenlee и соавт. (1974), один из 17, которым производили расправление заворота через эндоскоп. По сборной статистике четырех авторов на 631 случай применения интубации для расправления заворота сигмовидной ободочной кишки летальный исход наступил в 2% [Barbier М. et al., 1970]. Частые рецидивы и грозные осложнения привели к тому, что некоторые хирурги стали отказываться от применения этого метода [Cornet R. et al., 1973].
Если заворот сигмовидной ободочной кишки удалось развернуть, то дальнейшая тактика может быть различной. D. Brunsgaard (1947), J. Levin (1958), М. Barbier и соавт. (1970) рекомендуют сразу, в тот же день, оперировать больных. D. Kirk и соавт. (1966), А. Саша и соавт. (1976) считают возможным отложить вмешательство, подготовить больного и оперировать в плановом порядке. По нашему мнению, при отсутствии показаний к срочным операциям после консервативного устранения заворота больного и, в частности, толстую кишку надо подготовить к дальнейшему хирургическому вмешательству, которое делают, не выписывая больного из стационара.
Эффективность развертывания заворота через эндоскоп снижается частым развитием рецидива [Доцен-ко А. П., 1978; Barbier М. et al., 1970; Welch G. et al., 1987]. R. Boulvin (1966) из 182 больных, которым с успехом применили эту методику, у 23 (12,63%) наблюдал рецидивы заворота, причем у 2 они были по 2 раза.
Основным методом лечения заворота сигмовидной ободочной кишки следует считать хирургический. Существует много различных операций, которые можно разделить на две большие группы: паллиативные и радикальные. К первой группе относят операции
расправления заворота без или с дополнительными вмешательствами на сигмовидной ободочной кишке или на ее брыжейке. К радикальным вмешательствам относят операции с резекцией завернувшейся петли [Степанова Э. Н., 1938;
Маценко П. А., 1969; Кочиева Е. А., 1977; Петров В. П., 1977]. По сборной статистике отечественных и зарубежных авторов, из 3640 операций при жизнеспособной кишке 2468 (67,8%) были паллиативными и 1172 (32,2%) радикальными.
За последние 15 лет несколько чаще стали применять резекцию жизнеспособной кишки: из 1224 операций выполнены 730 (59,64%) паллиативных вмешательств, 494 (40,36%) радикальных. Однако многие хирурги предпочитают ограничиваться паллиативными опера'ция-ями [Скрипниченко Д. Ф., 1970; Гулин В. А. и др., 1973; Greco R. et al., 1974; Gullino D. et al., 1984]. Это и понятно, так как расправление заворота, даже с фиксацией кишки или с вмешательствами на ее брыжейке, операция менее тяжелая для больного, непродолжительная, доступная каждому хирургу. Об этом свидетельствуют и сборные статистики, в соответствии с которыми паллиативные операции составляют 60% всех вмешательств при жизнеспособной кишке. Р. М. Нурмухамедов (1978), G. Arnold и соавт. (1973) особенно подчеркивают необходимость выполнения простых, малотравматичных операций у больных пожилого и старческого возраста и имеющих тяжелые сопутствующие заболевания.
В. А. Гулин и соавт. (1973), А. П. Доренко (1978), S. String (1971), В. Bhatnagar и соавт. (1977) считают, что во всех случаях жизнеспособной сигмовидной ободочной кишки надо ограничиваться расправлением заворота. Распространению паллиативных вмешательств способствует также и несколько меньшая летальность после расправления заворота по сравнению с резекцией. Правда, сопоставление этих двух показателей не всегда правомочно, так как в большинстве случаев и расправление, и резекцию выполняют по своим определенным показаниям и, в частности, резекцию применяют при более тяжелых изменениях в сигмовидной ободочной кишке. Однако сторонников паллиативных операций в последние годы становится меньше. Это объясняется тем, что иногда после этих вмешательств в ближайшее время развиваются такие осложнения, как перфорация сигмовидной ободочной кишки, а в более отдаленные сроки — рецидив заворота.
Ход операции при завороте сигмовидной ободочной кишки имеет некоторые свои особенности. Операцию всегда выполняют под общей анестезией. Мы применяем широкую срединную лапаротомию. Ввиду вздутия кишечника рассекать брюшину надо осторожно, под контролем глаза и дальнейшие действия хирурга должны быть деликатными, атравматичными. Опасность состоит в возможности повреждения раздутой напряженной кишки.
В некоторых случаях резкого вздутия сигмовидной ободочной кишки встает вопрос об опорожнении ее. Вообще эту процедуру нежелательно делать, но когда раздутая кишка заполняет всю брюшную полость, закрывает лапаротомную рану и не позволяет произвести обследование кишки и брюшной полости или имеется опасность разрыва такой кишки, то целесообразнее предварительно освободить ее от содержимого. Это не всегда просто сделать. Самый безопасный путь состоит в выведении каловых масс по толстой резиновой трубке, введенной через прямую кишку. После расправления заворота петли сигмовидной ободочной кишки осторожно поочередно приподнимают с таким расчетом, чтобы содержимое самотеком подходило к резиновой трубке и выделялось через нее. Однако такая осторожная методика часто оказывается неэффективной и тогда приходится применять более грубый прием, который состоит в «выдаивании» содержимого толстой кишки. Рекомендованный в свое время И. И. Грековым (1928) этот способ затем был оставлен, но в последнее время его стали вновь применять [Гаджиев А. С. и др., 1977; Дубенский Ю. М„ 1981].
По нашему мнению, этот способ можно применять, но не надо усердствовать. Следует помнить, что стенка сигмовидной ободочной кишки после расправления заворота остается рыхлой, инфильтрированной, легко повреждаемой, особенно ее слизистая оболочка.
Если этот способ не помогает и сигмовидная ободочная кишка остается больших размеров, то производят пункцию кишки толстой иглой или троакаром, удаляют жидкое и газообразное содержимое, а место пункции ушивают кисетным швом.
При неэффективности этого метода можно небольшим разрезом вскрыть раздутую кишку, ввести в нее наконечник электроотсоса и таким образом удалить содержимое кишки. Этот прием надо проводить так, чтобы не инфицировать брюшную полость. В связи с этим на стенку кишки предварительно накладывают кисетный шов, который вначале затягивают на наконечнике, а после удаления его окончательно завязывают и подкрепляют Z-образным швом. И. А. Ерюхин и соавт.
(1980) рекомендуют осуществлять декомпрессию толстой кишки проксимально от заворота резиновой трубкой, проведенной через цеко-стому.
В случае принятия решения о резекции кишки не следует тратить время на полное удаление содержимого. Если вздутие не мешает выполнению операции, надо приступить к резекции.
Осторожное обследование рукой растянутой сигмовидной ободочной кишки со всех сторон позволяет обычно исключить узлообразование, наличие спаек, опухоли, которая может располагаться и дистальнее перекрута и на вершине завернутой кишки. А. Е. Норенберг-Чарк- виани (1969) считала, что определять направление заворота надо «по нижнему витку ножки сигмы». Это же можно сделать, постепенно расправляя заворот и повторяя его первоначальное положение. Заворот сигмовидной ободочной кишки может иметь направление по часовой стрелке или против ее хода. Существенного значения для развития изменений в кишке и для действий хирурга во время операции это не имеет. Степень заворота может быть различной, от 90 до 720°. Наиболее часто встречается заворот сигмовидной ободочной кишки на 360° [Степанова Э. Н., 1938; Чухриенко Д. П., 1955; Скрипничен-ко Д. Ф., 1970]. Среди наблюдаемых нами больных заворот на 90° обнаружен у одного, на 180° —у 10, на 270° — у 14, на 360° — у 21, на 540° — у одного.
Заворот на 90—180° не всегда вызывает клиническую картину кишечной непроходимости. Чаще это бывает при переполненной толстой кишке, при неблагоприятном строении сосудов брыжейки.
Расправление заворота — очень ответственный момент. Именно на этом этапе возможен разрыв кишки на месте ее перекрута, т. е. у ножки завернувшейся петли. После расправления заворота высокотоксичное содержимое сигмовидной ободочной кишки переходит в дисталь-ные отделы, где происходит усиленное всасывание его, приводящее к развитию «турникетного» шока. Для предупреждения этого необходимо до расправления, а если диагноз установлен раньше, то перед операцией в прямую кишку ввести толстую, диаметром 3—4 см, резиновую трубку для отведения поступающего туда кишечного содержимого. Надо предупредить анестезиологов о возможном нарушении гемодинамики в этот момент. Постепенное поступление токсичного содержимого сигмовидной ободочной кишки в прямую способствует более полному удалению его. Крайнюю и, на наш взгляд, необоснованную точку зрения высказывал Г. Л. Ратнер (1973). Желая предупредить развитие «турникетного» шока, он предлагал производить удаление завернувшейся сигмовидной ободочной кишки, даже жизнеспособной, не расправляя заворота.
Следующий очень важный и наиболее ответственный момент операции состоит в определении жизнеспособности сигмовидной ободочной кишки. Еще во время вскрытия брюшной полости можно в редких случаях увидеть «черную сигму», но чаще она имеет слегка цианотичный оттенок. Окончательное суждение об обратимости изменений в завернувшейся кишке можно высказать только после расправления заворота. Достоверными признаками жизнеспособности кишки следует считать нормальный, бледно-розовый цвет кишки, блестящую поверхность брюшины, наличие перистальтики, упругость кишечной стенки и, самое главное, пульсацию брыжеечных сосудов около брыжеечного края кишки или на поверхности самой кишки. В сомнительных случаях следует ввести в корень брыжейки 50—70 мл 0,25% раствора новокаина и в течение 5—10 мин отогревать кишку теплым изотоническим раствором хлорида натрия. Если через 10 мин такого наблюдения остаются сомнения в жизнеспособности кишки, надо признать изменения в ней необратимыми.
Особое внимание следует обращать на места перекрута кишки. Вся кишка может быть жизнеспособной, а в местах странгуляции на стенке кишки выявляются тонкие полоски с необратимыми изменениями.
В некоторых случаях можно использовать более сложные методики определения состояния кишки, описанные выше, например трансиллюминационную тензоан-гиометрию [Розенгартен М. Ю., 1973; Сигал М. 3. и др., 1976].
Дальнейшие действия хирурга зависят от решения вопроса о жизнеспособности кишки. Однозначная тактика предпринимается при гангренозно-измененной кишке — она должна быть удалена. При жизнеспособной сигмовидной ободочной кишке могут быть использованы два вида оперативных вмешательств — расправление заворота с различными дополнительными вмешательствами на кишке и ее брыжейке или резекции жизнеспособной кишки.

Рис. 10. Мезосигмопликация по Гаген-Торну.
После расправления заворота сигмовидной ободочной кишки довольно часто наблюдаются рецидивы его. Это и понятно, так как остаются все факторы, способствующие возникновению заворота, да прибавляются еще многочисленные спайки в брюшной полости. По сборной статистике, из 338 больных после паллиативных операций рецидивы заворота возникли у 82 (24,26%), причем после 244 расправлений заворота — у 68 (27,85%), после 94 операций с мезосигмопликацией и сигмопек-сией — у 14 (14,89%) больных [Кочиева Е. А., 1977; Доценко А. П., 1975; Белкания С. П., 1983; Gupta S. et al., 1969; Tambaku S., 1970; Vovor V. et al., 1972; Gonzalez A. et al., 1975, и др.]. В связи с этим предложено большое число различных дополнительных вмешательств, направленных на фиксацию сигмовидной ободочной кишки или на укорочение ее орыжейки: подшивание кишки к боковой париетальной брюшине [Nussbaum М., 1980], фиксация брыжейки кишки к этому же месту [Roux С., 1904], подшивание и кишки, и брыжейки [Roser N., 1924]. Ф. М. Пикни (1923) выкраивал лоскут из париетальной брюшины и помещал под него сигмовидную ободочную кишку. "N. Tahiliani (1972) создавал карман в предбрюшинном пространстве в левом нижнем квадранте передней брюшной стенки и подшивал туда 10— 12 см сигмовидной ободочной кишки.
Фиксацию сигмовидной ободочной кишки к передней брюшной стенке, к боковой париетальной брюшине широко применяют зарубежные хирурги [Kolechsztajn J. et al., 1973; Gonzalez A. et al., 1975; Ryan P., 1982; Welch G. et al., 1987].
Некоторое распространение получила фиксация сигмовидной ободочной кишки к поперечной ободочной. Так, S. Gupta и соавт. (1969) применили этот метод у 3 больных из 23, у которых операция заключалась в расправлении заворота. R. Agrawal и соавт. (1971) фиксировали брыжейку сигмовидной ободочной кишки к поперечной ободочной у 17 больных из 39 оперированных. В. Bhatna-gar и соавт. (1977) в 49 случаях из 119 подшили сигмовидную ободочную кишку к поперчной ободочной.
Большое распространение получили методы укорочения брыжейки сигмовидной ободочной кишки. В 1929 г. И. Э. Гаген-Торн сообщил о своем способе ушивания брыжейки этой кишки (рис. 10). Он накладывал поперечные швы от корня брыжейки до краевого сосуда с обеих сторон. После затягивания этих швов брыжейка укорачивается, а также уменьшается просвет и объем самой кишки и тем самым предотвращается или точнее снижается возможность развития в дальнейшем рецидива заворота. Автор рекомендовал применять свой метод при мегасигме, а при полном сморщивании брыжейки делал резекцию сигмовидной ободочной кишки.
Укорочение брыжейки сигмовидной ободочной кишки по Гаген-Торну применяли раньше и сейчас используют многие хирурги [Борчхадзе М. А., 1938; Маценко П. А., 1969; Скрипниченко Д. Ф., 1970; Кочиева Е. А., 1977; Холод Т. Ф. и др., 1981, и др.]. Э. Н. Степанова (1938) считала, что операция Гаген-Торна является методом выбора у тяжелобольных и лиц пожилого возраста. Из 59 оперированных больных эта операция выполнена у 34, с двумя летальными исходами. Д. П. Чухриенко (1955), М. Д. Ковалевич (1960) отмечали, что операция Гаген-Торна имеет большие преимущества перед простым расправлением заворота и резко ухудшает отдаленные результаты. D. Gullino и соавт. (1984) у 5 больных с заворотом сигмовидной ободочной кишки применили ме-зосигмопластику, при которой создавалось натяжение сигмовидной ободочной кишки и исключалась возможность рецидива заворота.
Большая медицинская библиотека: http://www.medwedi.ru/
Однако в последнее время все чаще высказывают отрицательные мнения об этой операции. Так, А. П. Юри-хин (1973) считал, что операция Гаген-Торна оказывает неблагоприятное влияние на отдаленные последствия и в связи с усилением спаечного процесса способствует возникновению рецидивов заворота. А. Г. Земляной (1973) среди различных типов операций по поводу заворота сигмовидной ободочной кишки самые плохие отдаленные результаты наблюдал после расправления заворота и различных операций на брыжейке. О. С. Коч-нев (1984) считает, что мезосигмопликация и укорочение брыжейки не дают положительных результатов. С. П. Бел- кания (1981) на 81 операцию по поводу заворота сигмовидной ободочной кишки применил операцию Гаген-Торна всего один раз.
Многие хирурги после мезосигмопликации наблюдали рецидив заворота [Степанова Э. Н., 1938; Чухриенко Д. ГГ, 1955; Ковалевич М. Д., 1960]. Из 59 оперированных больных мы применили паллиативные вмешательства у 43, из них у 17 — расправление заворота и мезо- сигмопликацию с 4 летальными исходами. Мы считаем, что укорочение брыжейки по способу Гаген-Торна можно использовать в дополнение к расправлению кишки только в тех случаях, когда имеется длинная сигмовидная ободочная кишка и высокая ее брыжейка, а первичную резекцию кишки нежелательно выполнять из-за тяжелого состояния больного.
Некоторые авторы рекомендуют более сложные комбинации различных оперативных вмешательств. Так, К- С. Симонян (1960) делал мезосигмопликацию по Гаген-Торну, сигмопликацию и еще прикрывал кишку лоскутом брюшины. Однако и после таких сложных операций бывают рецидивы заворота [Норенберг-Чарквиани А. Е., 1969]. L. Cornet и соавт. (1973) считали, что частые рецидивы после расправления заворота, в том числе и с мезосигмопликацией и сигмопликацией, делают эту операцию особенно опасной для лиц, проживающих в сельских отдаленных районах.
А. А. Троянов (1896) предлагал заканчивать расправление заворота наложением широкого соустья между приводящим и отводящим коленами сигмовидной ободочной кишки у ее основания. Эту операцию изредка применяют некоторые хирурги [Чухриенко Д. IT, 1955; Маценко П. А., 1969]. Однако совершенно ясно, что от рецидива заворота такая методика предохранить не может. И. И. Греков (1929) использовал эту операцию как первый этап своего второго способа.
Вторая группа операций при завороте сигмовидной ободочной кишки относится к радикальным вмешательствам и заключается в резекции кишки в различных модификациях. Эти операции имеют несомненное преимущество перед паллиативными, так как полностью исключают те осложнения, которые наблюдаются после расправления заворота (перфорации кишки и рецидивы заворота).
Однако они более сложны в техническом отношении и тяжелее для больных. Эти опасности в последние годы несколько нивелируются достижениями анестезиологии и реаниматологии, совершенствованием хирургической техники, в связи с чем некоторые хирурги высказываются за выполнение радикальных вмешательств при жизнеспособной сигмовидной ободочной кишке [Земляной А. Г., 1973; Свистонюк И. У., Кушала А. Н., 1987; Kothe W. et al., 1972; Nemer F. et al., 1976, и др.].
Резекцию жизнеспособной сигмовидной ободочной кишки при ее завороте впервые выполнил S. Obalinsky в 1885 г. У нас в стране активными сторонниками радикальных операций при завороте сигмовидной ободочной кишки были хирурги МНИИ скорой помощи им. Н. В. Склифосовского [Бабасинов А. X., 1938; Арапов А. Д., 1956; Мешкова В. Н., 1963, и др.].
Существует несколько способов резекции жизнеспособной сигмовидной ободочной кишки, применяемых при ее завороте. Наиболее оптимальной является резекция сигмовидной ободочной кишки с первичным анастомозом. При этом удаляют длинную сигмовидную ободочную кишку, устраняют условия для рецидива и сразу восстанавливают проходимость толстой кишки. Эта операция в наибольшей степени удовлетворяет и больного, и хирурга. Особого решения требует вопрос об удалении брыжейки кишки. По нашему мнению, ее тоже следует удалять. Во-первых, брыжейка у таких больных бывает рубцово-измененной, малоподатливой; оставление ее создает трудности при формировании анастомоза. Во-вторых, наличие такой брыжейки является условием для рецидива заворота. В-третьих, в брыжейке после заворота сигмовидной ободочной кишки могут остаться тромби-рованные сосуды, которые служат источником дальнейшего распространения тромбообразования. С. П. Белка-ния (1983) также удаляет брыжейку кишки при операции во время острого приступа.
После резекции сигмовидной ободочной кишки многие хирурги формируют анастомоз по типу конец в конец [Стародубцева Л. Н. и др., 1973; Кутушев Ф. X. и др., 1984; Tambaku S. 1970; Polivka J., 1972]. А. И. Горбашко (1982) накладывает анастомоз по типу бок в бок, Э. Н. Са-дыков (1970) вшивает конец отводящей петли в. бок приводящей, а приводящий конец выводит в левой подвздошной области
в виде одноствольной колостомы. Следует отметить, что многие хирурги для предупреждения несостоятельности анастомоза считают целесообразным накладывать проксимальный кишечный свищ [Стер-нин О. А., 1937; Маценко П. А., 1969]. Д. П. Чухриенко (1955) резекцию сигмовидной ободочной кишки дополнял профилактической подвесной илеостомой. Е. А. Кочиева (1977), А. П. Доценко (1978) формируют цекостому. Ф. X. Кутушев и соавт. (1984) обязательно растягивают сфинктер прямой кишки.
Одним из важных условий благополучного исхода операции является резекция кишки в пределах здоровых стенок и отсутствие натяжения при наложении анастомоза. В связи с этим резекция кишки должна быть достаточно большой по объему, но одновременно и такой, чтобы можно было наложить соустье без натяжения. В этих условиях использование современной прецизионной техники с наложением двухрядного шва тонкими синтетическими нитями на атравматической игле предупреждает развитие несостоятельности анастомоза, который на толстой кишке мы формируем всегда по типу конец в конец. По нашему мнению, наиболее оптимальным методом защиты анастомоза на сигмовидной ободочной кишке является наложение трансверзостомы с полным отведением калового содержимого. Однако ее формируют только в тех случаях, когда наложенный анастомоз вызывает какие-то сомнения в его прочности (инфильтрированная стенка кишки, прорезывание швов, образование внутри-стеночных гематом и др.).
Рекомендуемая некоторыми хирургами мобилизация левого изгиба ободочной кишки не всегда выполнима у тяжелобольных и не всегда эффективна.
По сборной статистике отечественных (включая сборные данные А. Е. Норенберг-Чарквиани, 1969) и зарубежных авторов, удельный вес резекции сигмовидной ободочной кишки с анастомозом среди всех радикальных операций составляет 36,72%. Преимущественно этот тип хирургического вмешательства используют А. П. Мацен-ко (1969); В. И. Кукош и соавт. (1977); Т. Ф. Холод и соавт. (1981).
Рецидивы после резекций сигмовидной ободочной кишки встречаются редко. По одному случаю описали С. И. Спасокукоцкий (1928) и М. Р. Абдулаев и Д. С. Ата-ев (1980). П. А. Доценко (1969) сообщил о 4 случаях рецидива заворота после 34 радикальных операций. Можно предполагать, что рецидив развился у больных, которым выполнена недостаточно радикальная операция с оставлением большей части сигмовидной ободочной кишки, если тем более прошел большой срок после операции.
Опасность развития несостоятельности швов анастомоза привела некоторых хирургов к отказу от соустья при резекции сигмовидной ободочной кишки. Наибольшее распространение среди подобных способов имеет операция Гартмана. Это вмешательство, предложенное вначале (1921) для удаления злокачественных опухолей верхнего отдела прямой кишки, в настоящее время нашло более широкое применение, в том числе и при завороте сигмовидной ободочной кишки. Оно имеет некоторые преимущества перед другими радикальными вмешательствами. Операция нетравматична и нетяжела для больного, несложна в техническом отношении для хирурга, не имеет таких «узких» мест, как анастомоз или оставшуюся кишку сомнительной жизнеспособности. При ней одновременно удаляют длинную сигмовидную ободочную кишку и ликвидируют кишечную непроходимость. Недостатком ее является формирование колостомы, но всегда остается возможность ликвидировать ее на втором этапе [Петров В. П., 1977; Рудин Э. П., 1986; Ryan Р., 1982; Braillon G., 1985; Cuilleret J. et al., 1985]. Ф. К. Кутушев и соавт. (1984) считают, что при удовлетворительном состоянии больных следует делать резекцию сигмовидной ободочной кишки с анастомозом, а при более тяжелом состоянии — операцию Гартмана. Доля операции Гартмана среди других вмешательств при завороте сигмовидной ободочной кишки различна. Так, О. С. Кочнев (1984) при завороте выполнил 5 таких операций из 16 (31,25%), Р. Ryan (1982) — 14 из 32 (43,75%). По данным А. Сог-гШо (1974), J. Schagen van Leeuwen (1985), операция Гартмана составляет 12—15% всех хирургических вмешательств при завороте сигмовидной ободочной кишки. Мы положительно относимся к этой операции, но выполнили ее всего у 2 больных из 47 оперированных при жизнеспособной кишке.
Из других радикальных хирургических вмешательств долгое время широкое распространение имела операция Грекова П (1928) (рис. 11). Суть ее состоит в следующем. Через срединную лапаротомию расправляют завернувшуюся сигмовидную кишку, рассекают и перевязывают ее брыжейку, между коленами мобилизованной кишки накладывают анастомоз по типу бок в бок. Затем через дополнительный разрез в левой подвздошной области выводят петлю сигмовидной ободочной кишки наружу и подшивают ее к брюшной стенке по верхнему краю анастомоза. Таким образом, анастомоз оказывается в брюшной полости, хотя при неуверенности в швах его можно полностью или частично расположить вне-брюшинно. Через 2—4 дня выведенную петлю
сигмовидной ободочной кишки отсекают, культю ее зашивают наглухо.
По сравнению с операцией Гартмана это вмешательство травматичнее, тяжелее для больного, сложнее для хирурга. Одним из частых осложнений является образование кишечных свищей на культях сигмовидной ободочной кишки и длительное их функционирование. Тем не менее эта операция имела горячих сторонников, да и сейчас ее применяют некоторые хирурги [Киров А. А., 1955; Петрашевская Г. Ф., 1955; Хайцис Г. М., 1955; Бел-кания С. П., 1983].
Операцию Микулича и ее варианты также применяют при завороте сигмовидной ободочной кишки. Это вмешательство заключается в мобилизации сигмовидной ободочной кишки и выведении ее в левой подвздошной области. Через 1—2 дня выведенную кишку отсекают, после чего остается двуствольная колостома. Спустя 10—14 дней начинают закрывать кишечные свищи путем постепенного раздавливания шпоры. На весь период лечения уходит несколько месяцев, в этом основной недостаток операции Микулича. В нашей стране эта методика имела распространение в довоенное время [Кенигсберг К- Я., 1938; Степанова Э. Н., 1938]. В последние годы было одно сообщение G. Ballantyne (1982) о применении операций Микулича — Пауля у 123 больных, что составляет 44,89% от числа оперированных по срочным показаниям при остром завороте сигмовидной ободочной кишки.

Рие. 11. Резекция сигмовидной ободочной кишки по Грекову-И с формированием анастомоза, а — внутри брюшной полости; б — на уровне раны брюшной стенки; в вне брюшной полости.
Идея одномоментной резекции сигмовидной ободочной кишки с первичным анастомозом привлекала внимание хирургов своей радикальностью и непродолжительностью лечения. Для того чтобы избежать неприятных осложнений такого вмешательства, некоторые авторы разрабатывали и внедряли методы резекции с внебрюшинным расположением или формированием анастомоза [Рат-нер Ю. А., 1937; Мушкатин В. И., 1937; Архимович Б. 3., 1940; Шаак Т. В., Джамбулатов X. У., 1972]. С. П. Бел-кания (1938) предлагал окутывать анастомоз брыжейкой, но в последнее время от этого отказался. Недостатком подобных операций является расхождение швов анастомоза, что при расположении его вне брюшной полости наблюдается чаще, чем при внутрибрюшинном соустье.
Характер и объем оперативного вмешательства при омертвевшей сигмовидной ободочной кишке имеют свои особенности. Основной операцией при «черной сигме» является удаление ее. Применявшиеся ранее операции типа выведения гангренозно-измененной кишки без резекции ее давали высокую летальность и теперь их не используют.
В настоящее время при гангрене сигмовидной ободочной кишки применяют три типа операций: резекцию с анастомозом, операцию типа Грекова-П и операцию типа Гартмана. Конечно, и при «черной сигме» резекция ее с наложением анастомоза является наиболее оптимальным
вмешательством, однако при некрозе и удалении всей сигмовидной ободочной кишки технически трудно наложить анастомоз, а при частичной резекции его нет уверенности в полном удалении нежизнеспособной кишки. По сборной статистике А. Е. Норенберг-Чарк-виани (1969), после первичной резекции «черной сигмы» с наложением анастомоза умерло 46 (68,6%) из 67 оперированных. В последнее время эту операцию, видимо, не применяют. Мы нашли только одно сообщение о такой операции у 3 больных с одним летальным исходом [Тат-baku S., 1970].
Также очень редко используют в настоящее время вмешательства типа операции Микулича, Грекова-П, при которых гангренозно-измененную сигмовидную ободочную кишку выводят в левой подвздошной области и несколько дней она остается в связи с остальной частью кишки, что и обусловливает интоксикацию организма. Это приводит к высокой послеоперационной летальности, которая составляет 58,1% [Норенберг-Чарквиани А. Е., 1969]. Следует отметить, что И. И. Ереков считал допустимым применять свой 2-й способ только при отсутствии гангрены сигмовидной ободочной кишки. Неудивительно поэтому, что из 18 больных, которым в МНИИ скорой помощи им. Н. В. Склифосовского выполнили эту операцию при «черной сигме», никто не выжил [Мешкова В. Н., 1963].
Наибольшее распространение при «черной сигме» получила резекция кишки по Еартману. Эта операция при гангрене завернувшейся сигмовидной ободочной кишке у нас в стране впервые выполнена в МНИИ скорой помощи им. Н. В. Склифосовского [Бабасинов А. X., 1938; Арапов А. Д., 1956]. Преимущества операции Еарт-мана подчеркивают В. Н. Мешкова (1963), С. П. Белка-ния (1983), О. С. Кочнев (1984), J. Kolechsztajn и соавт. (1973), A. Gama и соавт. (1976) и др. Эта операция является наиболее радикальной как в смысле удаления измененной и подозрительной на жизнеспособность сигмовидной ободочной кишки, так и ликвидации условий для рецидива заворота.
Первую резекцию «черной сигмы» в России выполнил В. Е. Цеге-Мантейфель в 1890 г. Он произвел иссечение всей измененной части кишки, оставшиеся концы зашил наглухо, а на поперечную ободочную кишку наложил каловый свищ. Больная выздоровела. Такой вариант может быть применен в тех случаях, когда приходится удалять всю сигмовидную ободочную кишку и для выведения проксимального конца надо или мобилизовать левую половину ободочной кишки, либо, что и делает большинство хирургов, зашить проксимальный конец и наложить трансверзостому. Второй вариант менее травматичен для больного и менее сложен для хирурга [Чухриенко Д. П., 1955; Vovor V. et al., 1972]. В некоторых случаях после резекции гангренозно-измененной сигмовидной ободочной кишки операцию заканчивают выведением обоих концов кишки [Доценко А. П., 1978; Кочнев О. С., 1984].
Таким образом, при гангренозно-измененной сигмовидной ободочной кишке совершенно обоснованно наибольшее распространение имеет резекция кишки с формированием проксимальной колостомы и ушиванием наглухо дистального конца кишки (операция Гартмана). При выполнении этой операции удаляют не только явно не-кротизированную часть кишки, но и участки с сомнительной жизнеспособностью. Ушитую дистальную культю мы оставляем в брюшной полости, фиксируя к париетальной боковой брюшине. Ушивание культи производим аппаратом УКЛ-60 и УО-60 с последующим наложением одного ряда узловых серозно-мышечных швов синтетическими нитями на атравматичной игле.
Проксимальный конец кишки выводят в виде одноствольной колостомы. При плановых операциях, после хорошей подготовки толстой кишки, как правило, выводят кишку через подбрюшинную клетчатку и формируют плоскую колостому. Во время срочных операций при непроходимость этого делать не следует. Кишку для стомы надо выводить через брюшную полость, но образовавшееся «окно» между выведенной кишкой и боковой стенкой брюшной полости следует ушить.
У больных с заворотом сигмовидной ободочной кишки в брюшной полости, как правило, бывает выпот. Количество его, цвет, запах зависят от длительности заболевания и изменений в завернувшейся кишке. Во всех случаях этот выпот высокотоксичен, а иногда и инфицирован. В связи с этим необходимо промывать брюшную полость у всех больных с заворотом сигмовидной ободочной кишки. Причем не следует откладывать эту процедуру до конца операции. Придавая большое значение промыванию в профилактике послеоперационного перитонита, мы при всех операциях по поводу острых хирургических заболеваний проводим промывание вначале во время обследования брюшной полости и второй раз, начисто, перед зашиванием раны брюшной стенки. При хирургическом вмешательстве по поводу заворота сигмовидной ободочной кишки промывание брюшной полости также надо делать дважды: перед резекцией или фиксацией кишки и перед зашиванием брюшной стенки.
На промывание следует использовать 10—12 л фураци-лина или 0,02% водного раствора хлоргексидина. Бактериологические посевы, взятые из брюшной полости до и после промывания, подтверждают целесообразность этой процедуры.
В нашей клинике на протяжении длительного периода хирургическая тактика при завороте сигмовидной ободочной кишки изменялась. В первые годы работы чаше применяли паллиативные
операции — расправление заворота, расправление с выведением кишки или с це-костомией. В последнее время шире ставим показания для резекции жизнеспособной кишки, особенно при большой длине ее и выраженных рубцовых изменениях в брыжейке. При «черной сигме» применяем резекцию сигмовидной ободочной кишки или левой половины ободочной кишки по Гартману.
Источник: Петров В. П., Ерюхин И. А., «Кишечная непроходимость» 1989
А так же в разделе « Лечение »
- Заворот сигмовидной ободочной кишки
- Механизм развития заворота
- Клиника
- Диагностика
- Результаты
- Заворот слепой кишки
- Заворот поперечной ободочной кишки
- СПАЕЧНО-РУБЦОВАЯ НЕПРОХОДИМОСТЬ
- НЕПРОХОДИМОСТЬ ТОЛСТОЙ КИШКИ ПРИ КАЛОВОМ ЗАВАЛЕ
- ОБТУРАЦИОННАЯ НЕПРОХОДИМОСТЬ ТОЛСТОЙ КИШКИ КАК ОСЛОЖНЕНИЕ ДИВЕРТИКУЛИТА
- ЛОЖНАЯ НЕПРОХОДИМОСТЬ
- НЕПРОХОДИМОСТЬ ТОЛСТОЙ КИШКИ, ВЫЗВАННАЯ РЕДКИМИ ПРИЧИНАМИ
- ЗАКЛЮЧЕНИЕ