Чаще всего дислокация хрусталика в СТ происходит в результате травмы. Разрыв цинновых связок может произойти и при проникающем ранении, и при тупой травме глаза. При слабости связочного аппарата вывих хрусталика иногда возникает вследствие резкого сотрясения тела (падение, удар). Спонтанная дислокация хрусталика в СТ нередко наблюдается при синдроме Марфана. В ряде случаев хрусталик целиком смещается в СТ во время экстракции катаракты из-за разрыва цинновых связок, или ядро тонет при разрыве задней капсулы. Большую роль в патогенезе дислокации хрусталика играет разжижение СТ [31, 35].
Разрыв цинновых связок может быть неполным. В этих случаях вывихнутый в СТ хрусталик фиксируют в пристеночных слоях СТ, обычно внизу. При полном разрыве связок и значительном разжижении СТ хрусталик может стать подвижным, свободно перемещаясь в витреальной полости. При расширении зрачка такой хрусталик может выходить в переднюю камеру, если пациент принимает положение «лицом вниз». Лишенные воздействия цинновых связок, подвижные хрусталики обычно имеют шаровидную форму, часто они длительное время сохраняют прозрачность, но иногда быстро мутнеют.
Дислокация хрусталика может вызывать тяжелые осложнения. Особенно часто развивается повышение ВГД, которое почти не поддается медикаментозному лечению. Нередко возникают тяжелый увеит, отслойка сетчатки, кровоизлияния. Наилучшим методом предупреждения и лечения этих осложнений является трансцилиарное удаление люксированного хрусталика с одновременной витрэктомией. Техника операции зависит от плотности ядра хрусталика. При мягком хрусталике его удаление не представляет больших трудностей и проводится витреотомом. При твердых хрусталиках необходимо использовать ультразвуковую или лазерную факоэмульсификацию.
Техника операции. После отсепаровки конъюнктивы выполняют, как обычно, три склеротомии в 3,0 мм от лимба. Подшивают инфузионную канюлю, в СТ вводят витреотом и эндоиллюминатор. Дислоцированный хрусталик обнаруживается обычно на глазном дне.
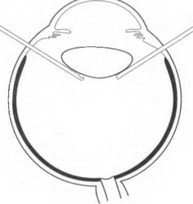
Рис. 17.2. Ленсэктомия поднятого в передние отделы СТлюксированного хрусталика
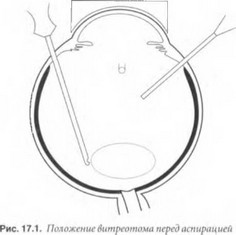
 У молодых пациентов хрусталик мягкий, и его удаляют методом ленсэктомии непосредственно в полости СТ. Если хрусталик подвижен, то вплотную к нему нужно приблизить отверстие витреотома и включить аспирацию (рис. 17.1). При этом необходимо следить, чтобы волокна СТ не попали между хрусталиком и витреотомом. Удерживаемый с помощью аспирации хрусталик нужно вывести в передние отделы СТ. Не снижая аспирацию, следует кратковременно включить резание и разрушить капсулу. При этом витреотом и эндоиллюминатор нужно располагать под хрусталиком, чтобы исключить его падение на глазное дно. Используя в основном аспирацию, лишь изредка включая резание, можно удалить содержимое хрусталика (рис. 17.2). Капсульный мешок нужно удалять в последнюю очередь в режиме резания с максимальной аспирацией.
У молодых пациентов хрусталик мягкий, и его удаляют методом ленсэктомии непосредственно в полости СТ. Если хрусталик подвижен, то вплотную к нему нужно приблизить отверстие витреотома и включить аспирацию (рис. 17.1). При этом необходимо следить, чтобы волокна СТ не попали между хрусталиком и витреотомом. Удерживаемый с помощью аспирации хрусталик нужно вывести в передние отделы СТ. Не снижая аспирацию, следует кратковременно включить резание и разрушить капсулу. При этом витреотом и эндоиллюминатор нужно располагать под хрусталиком, чтобы исключить его падение на глазное дно. Используя в основном аспирацию, лишь изредка включая резание, можно удалить содержимое хрусталика (рис. 17.2). Капсульный мешок нужно удалять в последнюю очередь в режиме резания с максимальной аспирацией.
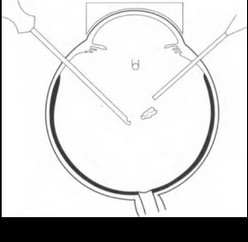
После завершения ленсэктомии проводят удаление СТ. В ходе витрэктомии удаляют и те фрагменты хрусталика, которые могли быть потеряны при ленсэктомии (рис. 17.3). В тех случаях, когда хрусталик фиксирован, следует вначале провести витрэктомию, удалить СТ, окружающее хрусталик, и освободить его. Только после мобилизации хрусталика можно поднимать его в передние отделы СТ, не опасаясь тракций на сетчатку.
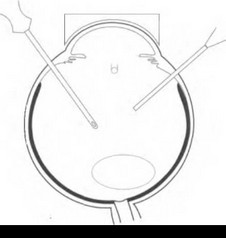
Для удаления хрусталика с плотным ядром необходимо вначале провести витрэктомию (рис. 17.4). При дроблении плотного ядра с применением ультразвуковой эмульсифика- ции хрусталик следует вывести в передние отделы полости СТ. С этой целью в СТ вводят ПФОС, начиная у ДЗН, для того чтобы не было его дробления и он вводился единой массой.
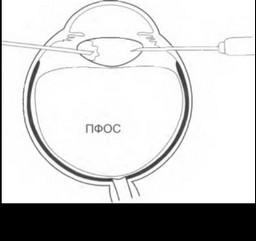 С целью профилактики повышения ВГД при этом нужно закрыть инфузию и обеспечить дренаж жидкости над уровнем ПФОС, Поскольку удельный вес хрусталика меньше, чем ПФОС, он всплывает на его поверхность.
С целью профилактики повышения ВГД при этом нужно закрыть инфузию и обеспечить дренаж жидкости над уровнем ПФОС, Поскольку удельный вес хрусталика меньше, чем ПФОС, он всплывает на его поверхность.
Факоэмульсификация в передних отделах СТ более безопасна, чем в передней камере, где имеется риск повреждения радужки и эндотелия роговицы. Плавающий на поверхности ПФОС хрусталик очень подвижен, что затрудняет проведение факоэмульсификации. Для фиксации хрусталика надо использовать дополнительный инструмент, вводимый вместо эндоиллюминатора, необходимости в котором при работе в передних отделах СТ уже нет, достаточно осветителей операционного микроскопа. Дополнительным инструментом может быть либо витреоретинальный нож, либо инъекционная игла. Хрусталик вначале удерживают с помощью аспирации факоэ- мульсификатора, затем в области его экватора вкалывают нож или иглу, и после этого можно включать ультразвук и начинать разрушение хрусталика (рис. 17.5).
При факоэмульсификации в СТ используют удлиненный наконечник без ирригационного силиконового рукава, что позволяет работать инструментом через склеротомию в плоской части цилиарного тела. Подача жидкости осуществляется через инфузионную канюлю, как это происходит при витрэктомии.
Разрушить и удалить очень твердое ядро с помощью ультразвукового факоэмульсифи- катора сложно. Лучше использовать лазерный факоэмульсификатор. После витрэктомии хрусталик поднимается с помощью ПФОС в передние отделы СТ. Через одну склеротомию вводят световод лазера, а через вторую — ас- пирационную канюлю. Хрусталик удерживают в центре двумя этими инструментами, при этом под воздействием лазерной энергии идет разрушение хрусталика, а измельченные частицы удаляют из глаза через аспирационную канюлю.
В тех случаях, когда возникают трудности, связанные с подвижностью хрусталика, нужно вывести его в переднюю камеру. Для этого добавляют ПФОС так, чтобы вплывающий хрусталик показался в зоне зрачка. Используя аспирационную канюлю и канюлю для введения ПФОС, хрусталик через зрачок выводят в переднюю камеру. Хрусталик, поддерживаемый ] 1ФОС со стороны СТ, не может выйти из передней камеры независимо от ширины зрачка. Теперь он может быть удален методом лазерной факоэмульсификации [117, 139].
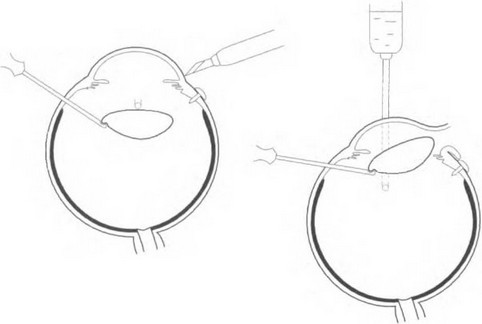 Если применение этого метода невозможно, то хрусталик удаляют через роговичный
Если применение этого метода невозможно, то хрусталик удаляют через роговичныйили корнеосклеральный разрез. Для этого с помощью заглушек закрывают склеротомию, одноразовым лезвием вскрывают переднюю камеру и выключают инфузию (рис. 17.6). После того как передняя камера вскрыта, нсобхо' димо ввести вискоэластик для защиты эндотелия роговицы. Разрез расширяют, вискоэла- стик вводят за хрусталик, и последний начинает выходить н рану. В этот момент нужно производить надавливание на заднюю губу разреза, облегчая выведение хрусталика. На роговичный разрез накладывают непрерывный шов нейлоном 10-0 (рис. 17.7).
Во всех случаях, когда применяли ПФОС, после удаления тем или иным способом хрусталика необходимо удалить и ПФОС. Для этого нужно открыть склеротомии и ввести эндоиллюминатор и Г-образную канюлю, соединенную со свободной силиконовой трубкой. Канюлю под визуальным контролем подводят к ДЗН и включают инфузию. Под давлением ин фу знойной жидкости ПФОС через канюлю вытесняется из глаза. Операцию заканчивают нало- жеиием швов на склеротомии и конъюнктивальные разрезы.
Удаление люксированного в СТ хрусталика через плоскую часть цилиарного тела явля-
Рис. 17.7. Удаление люксированного хрусталика через роговичный разрез
ется достаточно простой и эффективной методикой. Своевременное и успешное проведение этого вмешательства позволяет предупредить развитие тяжелых осложнений, связанных с наличием в глазу подвижного хрусталика.
ДИСЛОКАЦИЯ ИНТРАОКУЛЯРНОЙ ЛИНЗЫ
При вывихе ИОЛ в СТ следует производить либо ее репозицию, либо, если это невозможно, удаление. В любом случае необходимо проведение витрэктомии. Сравнительно легко поставить на место люксированную ирис-клипс- линзу.
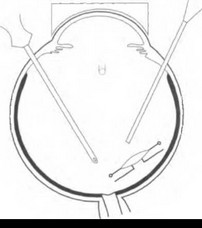
 Расширять зрачок перед операцией нужно с применением мидриатиков кратковременного действия (мидриацил, неосинефрин). Вначале проводят стандартную вигрэктомию через гри склеротомии с использованием подшиваемой инфузионной канюли и эндоиллюмина-
Расширять зрачок перед операцией нужно с применением мидриатиков кратковременного действия (мидриацил, неосинефрин). Вначале проводят стандартную вигрэктомию через гри склеротомии с использованием подшиваемой инфузионной канюли и эндоиллюмина-
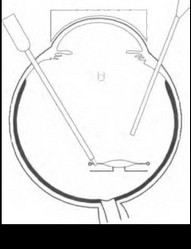
гора (рис. 17.8). ИОЛ освобождают от волокон СТ, захватывают витреальным пинцетом и выводят в переднюю камеру (рис. 17.9). Эндоиллюминатор извлекают из глаза, и через освободившуюся склеротомию в переднюю камеру вводят раствор ацетилхолина для сужения зрачка и удержания ИОЛ в передней камере {рис. 17.10). После выведения витреального пинцета склеротомии закрывают заглушками. С помощью одноразового лезвия выполняют два парацентеза. Если ИОЛ расположена неправильно, то после закрытия инфузии и введения вискоэластика проводят коррекцию ее положения, например, заправление дужки. Для этого через один парацентез вводят шпатель, с помощью которого ИОЛ сдвигают в сторону, а через другой — крючок, которым под дужкой оттягивают зрачковый край. Затем нужно нажать шпателем на дужку, завести ее за радужку и центрировать ИОЛ. Для того чтобы исключить дислокацию ИОЛ в будуа^ем, нужно подшить ее к радужке, наложив два узловых шва.
Для подшивания ИОЛ к радужке следует использовать режуще-колющую иглу и моно- фильный шовный материал 10-0. Предпочтение нужно отдавать полипропиленовому шву, который в ткани радужки рассасывается значительно медленнее, чем нейлон [72,73].Черезпа-
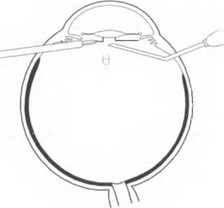
Рис. 17.10. Выведение ИОЛ в переднюю камеру с помощью витреального пинцета, введение раствора ацетилхолина
рацентез конец шовной иглы проводят в переднюю камеру. Для того чтобы при этом не прошить ткань роговицы, необходимо делать иглой боковые движения, убеждаясь, что она свободно проходит через парацентез. После того как конец иглы показался в передней камере, нужно сделать глубокий прокол радужки вблизи дужки, пройти иглой под ней и сделать выкол
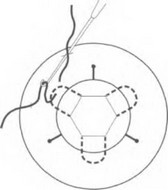
Рис. 17.12. Вытягивание нити из передней камеры микрокрючком через парацентез
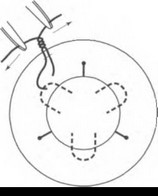
 через радужку. Продвигая иглу дальше, необходимо проколоть роговицу. Когда конец иглы показывается па поверхности роговицы, его захватывают иглодержателем и иглу извлекают (рис. 17.11). Таким образом, шовная нить входит через парацентез в переднюю камеру, проходит через радужку, огибает дужку, через радужку возвращается в переднюю камеру и через роговицу уходит из глаза. Нить вместе с иглой нужно отрезать к 10,0-15,0 мм от роговицы. Пользуясь микрокрючком, необходимо этот конец вытянуть в парацентез (рис.
через радужку. Продвигая иглу дальше, необходимо проколоть роговицу. Когда конец иглы показывается па поверхности роговицы, его захватывают иглодержателем и иглу извлекают (рис. 17.11). Таким образом, шовная нить входит через парацентез в переднюю камеру, проходит через радужку, огибает дужку, через радужку возвращается в переднюю камеру и через роговицу уходит из глаза. Нить вместе с иглой нужно отрезать к 10,0-15,0 мм от роговицы. Пользуясь микрокрючком, необходимо этот конец вытянуть в парацентез (рис.
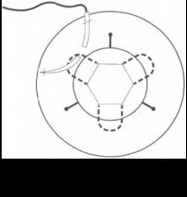
- . Теперь, когда оба конца нити вместе, можно затянуть узел, и дужка ИОЛ будет подшита к радужке (рис. 17.13). Еще один шов нужно положить этим же способом через второй парацентез.
Возможно провести репозицию капсульной ИОЛ, если ее гаптика выполнена в виде замкнутой или незамкнутой петли. Новая фиксация осуществляется подшиванием в борозду цилиарного тела. Для этого ИОЛ нужно вывести в переднюю камеру и сделать два парацентеза на 3 и 9 часах. Длинная тонкая прямая атравматичная игла с полипропиленовой нитью 10-0, выполненной в виде петли, проводится через один парацентез в переднюю камеру, проходит под линзой и выходит через второй парацентез. Для облегчения проведения ее через второй парацентез нужно использовать в качестве проводника тонкую инъекционную иглу (рис. 17.14). Полипропиленовая петля извлекается из передней камеры крючком над гаптикой ИОЛ. Пропустив иглу через извлеченную петлю, нужно получить двойную петлю, охватывающую дужку ИОЛ (рис. 17.15). При подтягивании нити двойная петля уходит через парацентез в переднюю камеру.
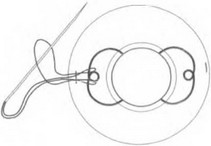
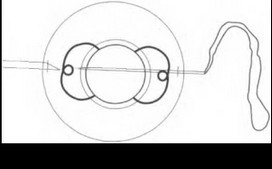
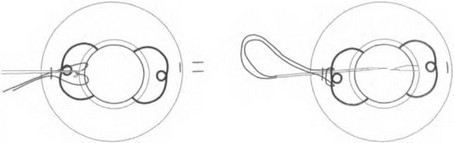 Таким же способом нужно сформировать двойную петлю на второй дужке ИОЛ. После этого напротив парацентезов выкраивают лоскуты конъюнктивы основанием к своду и на склере в 1,5 мм от лимба делают два песквоз- ных разреза склеры радиально к лимбу длиной
Таким же способом нужно сформировать двойную петлю на второй дужке ИОЛ. После этого напротив парацентезов выкраивают лоскуты конъюнктивы основанием к своду и на склере в 1,5 мм от лимба делают два песквоз- ных разреза склеры радиально к лимбу длиной2,0 мм. Прямую иглу через парацентез вновь вводят в переднюю камеру. С противоположной стороны навстречу ей через одну из насечек вводят инъекционную иглу для выведения прямой иглы через склеротомию (рис. 17.16), Процедуру повторяют на противоположной стороне. При подтягивании полипропиленовой нити с двух сторон ИОЛ разворачивается и уходит за радужку (рис. 17.17), Проводя иглу через склеру между склеротомиями, нужно образовать матрасный шов. Затянув узел шва, необходимо спрятать его в глубине склеральной ткани, чтобы исключить прорезывание через конъюнктиву [124].
В тех случаях, когда репозиция ИОЛ невозможна, ее нужно удалять. Обычно это относится к линзам с внутрикапсульной фиксацией, выполненным в виде монолитного блока, вывих которых происходит при разрыве задней капсулы. Проще всего удалять ИОЛ через роговичный разрез. После того как отсепарована конъюнктива и сделаны три склеротомии, введена и подшита инфузионная канюля, нужно сделать несквозную насечку на роговице длиной 6,0-7,0 мм в зависимости от размера ИОЛ, После этого проводят обычную витрэктомию. Обнаруженную ИОЛ, освобожденную от волокон СТ, захватывают витреальным пинцетом и выводят в передние отделы СТ. Здесь ИОЛ с помощью второго пинцета, введенного вместо эндоиллюминатора, перехватывают так, чтобы ее можно было легко вывести через зрачок и разрез роговицы. Один пинцет выводят и склеротомию закрывают заглушкой. Одной рукой удерживая пинцетом ИОЛ, хирург должен второй рукой сделать прокол роговицы
ке так, чтобы через него можно было вывести ИОЛ. Через зрачок ИОЛ из СТ подается в переднюю камеру, и гаптика направляется в операционную рану (рис. 17.18). Здесь ИОЛ нужно захватить пинцетом и вывести из глаза. На разрез роговицы необходимо наложить непрерывный шов монофильным нейлоном 10-0. После этого включают инфузию и проводят дополнительную витрэктомию, для того чтобы удалить все остатки СТ, кровь, фрагменты задней капсулы. Если в процессе удаления ИОЛ волокна СТ вместе с линзой вышли в рану и ущемились, их нужно убрать витреотомом.
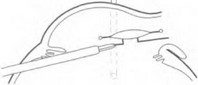 Репозиция дислоцированной ИОЛ является идеальным выходом из этого тяжелого осложнения. Возможность вернуть ИОЛ на место и надежно ее фиксировать целиком зависит от конструктивных особенностей линзы. Рис. 17.18. Удаление ИОЛ через роговичный разрез Подшивание ИОЛ после вправления может
Репозиция дислоцированной ИОЛ является идеальным выходом из этого тяжелого осложнения. Возможность вернуть ИОЛ на место и надежно ее фиксировать целиком зависит от конструктивных особенностей линзы. Рис. 17.18. Удаление ИОЛ через роговичный разрез Подшивание ИОЛ после вправления может
быть произведено либо к радужке, либо транссклерально в тех случаях, когда гаптика выпол- через ранее сделанную насечку. Инфузию пре- нена в виде петли [ 194]. Монолитные линзы,
кращают и в переднюю камеру вводят виско- изготовленные в виде пластинки, необходи-
эластик, после чего разрез продляют по насеч- мо удалять.
