Исследование селезенки Краткая анатомия и физиология
Селезенка (С) — непарный паренхиматозный орган, ее длина
С лежит непосредственно под левым куполом диафрагмы между
Величина, наполнение, положение желудка и поперечно-ободочной кишки значительно сказываются на положении С.
Брюшина покрывает С со всех сторон, исключая ворота и участок, к которому прилегает хвост поджелудочной железы. Дублика- туры брюшины образуют связки: желудочно-селезеночную, диафрагмально-селезеночную, селезеночно-почечную. Фиксация С обеспечивается за счет внутрибрюшного давления, диафрагмально-селезеночной и диафрагмально-ободочной связок. Селезенка имеет собственную фиброзную капсулу.
Кровоснабжение С осуществляется селезеночной артерией, наиболее крупной ветвью чревного ствола. Длина артерии
Лимфоотток С совершается через лимфатические сосуды и лимфоузлы, сконцентрированные в зоне ее ворот. Лимфа оттекает в чревные лимфатические узлы.
Иннервируется С ветвями чревного сплетения и блуждающих нервов, формирующими мощное субсерозное и более тонкое сплетение в зоне ворот С.
С относится к числу жизненно важных органов. Она выполняет иммунологическую, фильтрационную и кроветворную функции, принимает участие в обмене веществ, в частности, железа, белков и др.
Иммунная функция С заключается в захвате и переработке макрофагами вредных веществ, очищении крови от различных чужеродных агентов: бактерий, вирусов, эндотоксинов, а также нерастворимых компонентов клеточного детрита при ожогах, травмах и др. Клетки С распознают чужеродные антитела и синтезируют специфические антитела.
С осуществляет контроль за циркулирующими клетками крови, в ней разрушаются стареющие и дефективные эритроциты, удаляются из эритроцитов гранулярные включения (тельца Жолли, Гейнца, гранулы железа). Селезеночные макрофаги реутилизируют железо из разрушенных эритроцитов, превращая его в трансферрин.
Существует мнение, что гибель лейкоцитов происходит не только в легких, печени, но и в селезенке; тромбоциты разрушаются в печени и селезенке.
С не только разрушает, но и накапливает форменные элементы крови — эритроциты, лейкоциты, тромбоциты. От 30 до 50% циркулирующих тромбоцитов депонируется в С и при необходимости они могут быть выброшены в кровь.
В норме С содержит не более 20-40 мл крови, однако при определенных условиях в ней может быть создано депо.
С участвует в обмене белков, синтезирует альбумины, глобин (белковый компонент гемоглобина), VIII фактор свертывающей системы крови. Важное значение имеет участие С в образовании иммуноглобулинов, она продуцирует лимфоциты и моноциты.
Осмотр
Исследование селезенки начинается с оценки величины живота, симметричности его левой и правой половины, оценки выраженности углубления живота у края левой реберной дуги.
У здорового человека величина и форма живота соответствует типу конституции, полу, степени упитанности и физическому развитию. При осмотре живота в горизонтальном положении обычно определяется небольшое углубление у края реберных дуг слева и справа.
Патологические процессы селезенки всегда сопровождаются ее увеличением от незначительного ю колоссальных размеров, когда
селезенка может достигать подвздошной ямки. При большом увеличении селезенки живот увеличивается в размерах, приобретает ассиметричность с выбуханием левой половины, а в горизонтальном положении пациента через брюшную стенку можно увидеть очертания увеличенной селезенки. Особенно это заметно у истощенных, кахектичных больных. Наряду с этим сглаживается или исчезает углубление живота у левого края реберной дуги, и возможно даже выпячивание нижней части левой половины грудной клетки.
Перкуссия
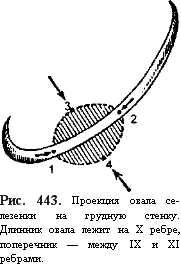
Приступая к перкуссии селезенки, важно помнить то, что она располагается в заднем отделе левого подреберья, что этот орган мал по размерам, что 1/3 селезенки лежит очень глубоко и перкуссии недоступна. Лишь 2/3 ее диафрагмальной поверхности, лежащие непосредственно под грудной стенкой, можно проперкути- ровать. Площадь проекции селезенки на грудную стенку напоминает овал с усеченной задней частью. Проецируется овал на боковую поверхность грудной клетки между IX и XI ребрами, длинник его лежит на X ребре (рис. 443).
 Доступная для перкуссии часть селезенки окружена воздухосодержащими органами (легкие, желудок, кишечник), поэтому перкутировать ее лучше тихой непосредственной перкуссией по Г.Ф. Яновскому, получая как результат абсолютную тупость. Но можно использовать и глубокую посредственную перкуссию, при этом над селезенкой будет определяться лишь притупление из-за вовлечения в перкуторную сферу окружающих тканей, дающих громкий тимпанический звук.
Доступная для перкуссии часть селезенки окружена воздухосодержащими органами (легкие, желудок, кишечник), поэтому перкутировать ее лучше тихой непосредственной перкуссией по Г.Ф. Яновскому, получая как результат абсолютную тупость. Но можно использовать и глубокую посредственную перкуссию, при этом над селезенкой будет определяться лишь притупление из-за вовлечения в перкуторную сферу окружающих тканей, дающих громкий тимпанический звук.
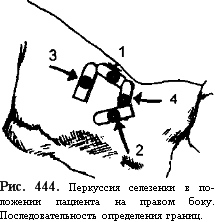
Перкуссия селезенки проводится в вертикальном или в горизонтальном положении пациента на правом боку (рис. 444). В этих положениях жидкое содержимое желудка смещается от селезенки либо вниз, либо вправо, что улучшает условия исследования. Палец-плессиметр ус
танавливается и на ребра, и на межреберья.
 После перкуссии измеряется длинник и поперечник селезенки, в норме длинник равен 6-8 см, поперечник 4-6 см.
После перкуссии измеряется длинник и поперечник селезенки, в норме длинник равен 6-8 см, поперечник 4-6 см.
Определяется 2 размера овала селезенки — длинник и поперечник. Задне-верхний край длинника перкутируется по десятому ребру или межреберью. Исследование начинается от позвоночника, палец- плессиметр устанавливается параллельно позвоночнику.
При появлении тупости или притупления, отметка делается по наружному краю пальца.
Для определения передне-нижнего края длинника селезенки перкуссию начинают от пупка, устанавливая палец вдоль срединной линии, и продолжают ее по направлению к краю реберной дуги, до появления тупости или притупления.
Задне-верхний край селезенки в норме располагается по X ребру на уровне лопаточной или задней аксиллярной линии, передне-нижний — не выходит за край реберной дуги.
Поперечник селезенки определяется по средней аксиллярной линии, сверху перкуссию начинают от V-VI ребра, снизу от края реберной дуги или чуть ниже. Можно этот размер определить, перкутируя по перпендикуляру к средине длинника селезенки, идя от передней, а затем от задней аксиллярной линии. Поперечник селезенки обычно располагается между IX и XI ребрами, хотя он может смещаться, что зависит от типа конституции.
В норме длинник селезенки равен 6-8 см, поперечник — 4-6 см.
В клинической практике существует много ситуаций, когда оценить результаты перкуссии селезенки бывает трудно. Перкуторные данные могут отличаться от истинных размеров селезенки:
Таким образом, исходя из представленного, об увеличении селезенки можно судить лишь при значительном увеличении площади ее перкуторной тупости и при условии благополучного состояния окружающих селезенку органов.
Истинное увеличение перкуторной тупости селезенки — безусловный признак патологии, и возникает оно по многим причинам,
о чем будет сказано в разделе пальпации селезенки. В тех случаях, когда при осмотре живота и поверхностной пальпации живота выявляются явные признаки спленомегалии, определять размеры селезенки с помощью перкуссии нет смысла, более информативной будет ее пальпация.
Пальпация
Пальпация относится к основным методам исследования селезенки. Проводя поверхностную пальпацию живота, необходимо внимательно исследовать область левого подреберья, так как даже при небольшом увеличении селезенки у края реберной дуги можно ее ощутить в виде плотного конусовидного образования, исходящего из подреберья.
Пальпаторное исследование селезенки проводится в положении пациента на спине и/или в диагональном положении на правом боку
под углом 45° (рис. 445). Принцип пальпации в обоих случаях одинаковый. Положение на правом боку считается более удачным, оно способствует большему расслаблению мышц левой половины живота и некоторому смещению селезенки вниз, однако в это же
 А
А
Рис. 445. Пальпация селезенки.
А — пальпация в положении пациента на спине (вид сверху), Б — пальпация в положении пациента на боку. Врач приседает у кушетки или становится на колено
время создаются некоторые неудобства врачу: для лучшего проникновения пальпирующих пальцев в подреберье врач вынужден присесть у кушетки или стать на колено на пол. Пальпация в вертикальном положении пациента зачастую затруднительна из-за напряжения мышц живота.
При пальпации селезенки в положении пациента на спине он должен приблизиться к правому краю кровати, ноги лучше держать вытянутыми, а руки уложить вдоль туловища. Врач занимает обычное положение у кровати. Левая рука врача кладется на левую половину грудной клетки пациента на уровне передней подмышечной линии вдоль VII-X ребер пальцами в сторону позвоночника. Во время дыхания исследуемого она должна сдерживать движения реберной дуги, создавая условия большему смещению селезенки вниз.
Правая кисть со слегка согнутыми концевыми фалангами пальцев укладывается плашмя на живот пальцами перпендикулярно к реберной дуге на уровне конца X ребра или передней аксилляр-
ной линии непосредственно у края реберной дуги или несколько отступая от нее. Если уже есть информация о положении нижнего полюса селезенки по результатам поверхностной пальпации или перкуссии, то пальцы устанавливаются на 1-2 см ниже его. Далее делается кожная складка со смещением пальцев на 3-4 см вниз от реберной дуги.
При каждом выдохе пациента пальцы правой руки осторожно погружаются в глубину подреберья под углом 35-45°, образуя карман
аналогично тому, как это делается при пальпации печени. Обычно бывает достаточно 2-3 погружений. Если пальцы пойдут поверхностно под реберной дугой, то они могут оттолкнуть или оттеснить селезенку назад в глубину подреберья, под диафрагму. Поэтому подчеркиваем еще раз — пальцы погружаются вперед и вниз.
Проникнув глубоко в подреберье, врач просит пациента сделать спокойный, глубокий вдох «животом». На высоте вдоха селезенка максимально опускается вниз и входит в карман между реберной дугой и тыльной поверхностью пальцев. На выдохе она возвращается в прежнее положение, скользя по пальцам. В это время врач оценивает ее качества. Лучше на высоте вдоха сделать скользящее движение пальцами в сторону наружного края реберной дуги, то есть активно выйти из подреберья, не отступая от края ребер.
В некоторых случаях селезенка может не попасть в карман, а лишь коснуться, натолкнувшись на пальцы врача, и это тоже ценная информация.
При пальпации селезенки в положении пациента на боку он разворачивается вправо до 45° к плоскости кушетки, обе руки под- кладывает под правую щеку, правая нога его вытянута, а левая — полусогнута с целью расслабления мышц живота. Врач может занимать обычное положение, если же кушетка низкая и нет достаточной пластичности в лучезапястном суставе, то необходимо присесть на корточки или встать на правое колено. Этим достигается более удобное положение правой руки, которая, как и при исследовании на спине, должна лежать плоско на животе исследуемого. Дальнейшая техника пальпации не отличается от вышеописанной.
При любом способе пальпации у здорового человека селезенка не пальпируется. Лишь в редких случаях у астеничных женщин с низким стоянием диафрагмы, приводящим к смещению селе
зенки вниз, удается прощупать нижний полюс селезенки. Он определяется в виде эластичного, безболезненного, легко смещаемого язычка. Если же селезенка пальпируется в любой другой ситуации, то это признак либо ее увеличения, либо опущения. Увеличенная селезенка всегда становится более плотной, чем в норме.
Если селезенка большая и значительно выступает из-под реберной дуги, то представленные выше методы ее пальпации не применяются. Такая селезенка ощупывается через брюшную стенку, исследуется вся доступная поверхность и весь контур.
Пальпируемая селезенка должна быть описана по следующей схеме:
Некоторые патологические процессы селезенки (травматическое повреждение, спонтанный разрыв, абсцесс) сопровождаются рефлекторным напряжением мышц передней брюшной стенки, которое выявляется уже при поверхностной пальпации, глубокая пальпация в этом случае не проводится. Напряжение обычно локализуется в левой половине живота и особенно у края левой реберной дуги.
Травматическое повреждение селезенки возникает при ударе в область селезенки, сдавлении грудной клетки, переломе ребер слева, падении на левый бок. Спонтанный разрыв селезенки иногда бывает при инфекционном мононуклеозе, лимфосаркоме, ми- елолейкозе, распаде опухоли селезенки, перерастяжении капсулы при спленомегалии. При абсцессе селезенки воспалительный процесс может распространяться на капсулу селезенки с вовлечением брюшины, развивается локальный перитонит.
Расположение селезенки нормальных размеров (и увеличенной) может быть атипичным. При диспозиции внутренних органов она располагается справа, а при слабой ее фиксации связочным аппаратом селезенка опускается ниже реберной дуги, порой значительно. Иногда она может оказаться в грыжевом мешке пупочной грыжи («селезеночная грыжа»).
Увеличенная селезенка легко пальпируется. Увеличение условно подразделяют на:
Небольшим увеличением считается такое, когда селезенка выступает из-под края реберной дуги на 2-6 см. Очень большое — когда нижний полюс селезенки достигает левой подвздошной ямки и даже переходит на правую половину живота.
Небольшое увеличение селезенки наблюдается при острых инфекционных заболеваниях (сепсис, тиф, гепатит, малярия, сифилис) и при некоторых хронических инфекциях (малярия, сифилис), при циррозе печени, при некоторых болезнях крови (некоторые виды анемии, иолицитемия, острый и хронический миелоз), а также при туберкулезе селезенки, лимфогранулематозе, системных заболеваниях соедини 1ельной ткани, болезнях накопления.
Чрезмерное увеличение селезенки (спленомегалия) наблюдается при лейкозе, амилоидозе, лейшманиозе, хронической малярии, при циррозе печени, тромбозе селезеночной вены, эхинококкозе селезенки, при абсцессе селезенки.
Плотность увеличенной селезенки может быть разной. Существует взаимозависимость между увеличением и плотностью селезенки, чем больше селезенка, тем она плотнее. Небольшое уплотнение селезенки отмечается при острых инфекционных заболеваниях, при хронических заболеваниях плотность нарастает. Обращаем внимание на особую реакцию селезенки при острых инфекциях — она увеличивается незначительно, слегка уплотняется и приобретает тес- товатую консистенцию. Деревянистая плотность селезенки отмечается при амилоидозе, раке селезенки.
Поверхность увеличенной селезенки может быть ровной и бугристой. Часто даже при значитальном увеличении поверхность ее сохраняется ровной. Бугристой селезенка становится при пери- сплените в результате отложения на ее поверхности фибрина, при гуммозном процессе (сифилис), при раке селезенки, после перенесенных инфарктов селезенки, иногда при хроническом лейкозе. Ограниченное выпячивание на передней поверхности селезенки наблюдается при однокамерном эхинококке, кисте и абсцессе селезенки. Пальпируя увеличенную селезенку, на переднем ее крае можно определить одну или несколько, нередко глубоких горизонтальных вырезок. Наличие вырезок подтверждает, что это селезенка, а не почка или опухоль.
Болезненность при пальпации нормальной и в большинстве случаев увеличенной селезенки отсутствует. Она возникает лишь при:
Быстрое увеличение селезенки чаще отмечается при малярии и возвратном тифе, при других инфекциях это происходит медленно и увеличенная селезенка безболезненна. Быстрое растяжение капсулы селезенки возможно при тромбозе селезеночной и печеночной вен, при абсцессе селезенки, подкапсульной гематоме, что всегда сопровождается болезненностью при пальпации.
Медленно нарастающее увеличение селезенки вплоть до спле- номегалии пальпаторной боли не дает.
Селезенка с воспаленной покрывающей ее брюшиной всегда при пальпации болезненна. Выраженность боли может быть разной. Воспаление брюшины — периспленит, развивается при переходе воспаления с селезенки или соседних органов на брюшину. Боль из-за раздражения брюшины возникает не только во время пальпации, но и при перемене положения пациента, глубоком вдохе, кашле, чихании.
Увеличенная селезенка иногда напоминает увеличенную левую почку. Для дифференциации надо использовать пальпацию этих органов в вертикальном положении пациента. В этих условиях селезенка обычно уходит назад в подреберье и пальпируется хуже, а почка наоборот — несколько опускается и пальпируется более четко.
При асците пропальпировать селезенку трудно. Если выпот большой, то лучше применять баллотирующую пальпацию, как это делается при пальпации печени. Пациент должен находиться на спине, врач укладывает правую кисть так же, как при пальпации селезенки, кончики пальцев должны располагаться у края реберной дуги. Не отрывая пальцев от кожи, делаются короткие толчкообразные погружения вглубь брюшной полости в направлении предполагаемого расположения селезенки. Если возникает ощущение удара о твердое тело, уходящее вглубь после толчка, а затем всплывающее под пальцы, то есть основание предполагать увели
чение селезенки («симптом плавающей льдинки»). Таким образом обследуется вся область левого подреберья, а также ниже вплоть до пупка.
Аускультация селезенки
Она имеет ограниченное значение. Ее проводят на фоне спокойного, а затем углубленного диафрагмального дыхания (дыхания «животом»). Фонендоскоп устанавливается при неувеличенной селезенке у края реберной дуги, а при увеличенной — непосредственно над селезенкой (рис. 446). Достаточно выслушивание в течение 3-4 дыхательных циклов. Обследуется вся доступная пальпации поверхность.
У здорового человека при аускультации области селезенки шума трения листков брюшины не слышно, выслушивается лишь кишечная перистальтика.
При развитии периспленита над селезенкой можно выслушать шум трения брюшины, напоминающий шум трения плевры.
- 15,0 см, ширина — 6,0-9,0 см, толщина — 4,0-6,0 см, вес около 170 г. Форма С овоидная с заостренным нижним полюсом. Различают наружную выпуклую диафрагмальную поверхность, прилегающую к реберной части диафрагмы, и висцеральную поверхность, обращенную к другим органам брюшной полости. Передним участком висцеральной поверхности С прилегает к желудку (желудочная поверхность), задне-нижним участком — прилежит к почке и надпочечнику (почечная поверхность). Снизу С соприкасается с изгибом толстого кишечника. На границе переднего и заднего участков нижней поверхности имеются ворота селезенки — место вхождения артерий, нервов и выхода из нее вен, лимфатических сосудов.
С лежит непосредственно под левым куполом диафрагмы между
- и XI ребрами. Длинная ось С совпадает с X ребром. Сзади верхне-задний край С на 3-4 см не доходит до позвоночника, спереди — ее передне-нижний край не выходит за переднюю аксиллярную линию и реберную дугу. У астеников С лежит более вертикально и ниже, у гиперстеников — более горизонтально и высоко.
Величина, наполнение, положение желудка и поперечно-ободочной кишки значительно сказываются на положении С.
Брюшина покрывает С со всех сторон, исключая ворота и участок, к которому прилегает хвост поджелудочной железы. Дублика- туры брюшины образуют связки: желудочно-селезеночную, диафрагмально-селезеночную, селезеночно-почечную. Фиксация С обеспечивается за счет внутрибрюшного давления, диафрагмально-селезеночной и диафрагмально-ободочной связок. Селезенка имеет собственную фиброзную капсулу.
Кровоснабжение С осуществляется селезеночной артерией, наиболее крупной ветвью чревного ствола. Длина артерии
- 30,0 см, диаметр — 0,5-1,2 см, селезеночная вена в 1,5 раза крупнее селезеночной артерии.
Лимфоотток С совершается через лимфатические сосуды и лимфоузлы, сконцентрированные в зоне ее ворот. Лимфа оттекает в чревные лимфатические узлы.
Иннервируется С ветвями чревного сплетения и блуждающих нервов, формирующими мощное субсерозное и более тонкое сплетение в зоне ворот С.
С относится к числу жизненно важных органов. Она выполняет иммунологическую, фильтрационную и кроветворную функции, принимает участие в обмене веществ, в частности, железа, белков и др.
Иммунная функция С заключается в захвате и переработке макрофагами вредных веществ, очищении крови от различных чужеродных агентов: бактерий, вирусов, эндотоксинов, а также нерастворимых компонентов клеточного детрита при ожогах, травмах и др. Клетки С распознают чужеродные антитела и синтезируют специфические антитела.
С осуществляет контроль за циркулирующими клетками крови, в ней разрушаются стареющие и дефективные эритроциты, удаляются из эритроцитов гранулярные включения (тельца Жолли, Гейнца, гранулы железа). Селезеночные макрофаги реутилизируют железо из разрушенных эритроцитов, превращая его в трансферрин.
Существует мнение, что гибель лейкоцитов происходит не только в легких, печени, но и в селезенке; тромбоциты разрушаются в печени и селезенке.
С не только разрушает, но и накапливает форменные элементы крови — эритроциты, лейкоциты, тромбоциты. От 30 до 50% циркулирующих тромбоцитов депонируется в С и при необходимости они могут быть выброшены в кровь.
В норме С содержит не более 20-40 мл крови, однако при определенных условиях в ней может быть создано депо.
С участвует в обмене белков, синтезирует альбумины, глобин (белковый компонент гемоглобина), VIII фактор свертывающей системы крови. Важное значение имеет участие С в образовании иммуноглобулинов, она продуцирует лимфоциты и моноциты.
Осмотр
Исследование селезенки начинается с оценки величины живота, симметричности его левой и правой половины, оценки выраженности углубления живота у края левой реберной дуги.
У здорового человека величина и форма живота соответствует типу конституции, полу, степени упитанности и физическому развитию. При осмотре живота в горизонтальном положении обычно определяется небольшое углубление у края реберных дуг слева и справа.
Патологические процессы селезенки всегда сопровождаются ее увеличением от незначительного ю колоссальных размеров, когда
селезенка может достигать подвздошной ямки. При большом увеличении селезенки живот увеличивается в размерах, приобретает ассиметричность с выбуханием левой половины, а в горизонтальном положении пациента через брюшную стенку можно увидеть очертания увеличенной селезенки. Особенно это заметно у истощенных, кахектичных больных. Наряду с этим сглаживается или исчезает углубление живота у левого края реберной дуги, и возможно даже выпячивание нижней части левой половины грудной клетки.
Перкуссия
Приступая к перкуссии селезенки, важно помнить то, что она располагается в заднем отделе левого подреберья, что этот орган мал по размерам, что 1/3 селезенки лежит очень глубоко и перкуссии недоступна. Лишь 2/3 ее диафрагмальной поверхности, лежащие непосредственно под грудной стенкой, можно проперкути- ровать. Площадь проекции селезенки на грудную стенку напоминает овал с усеченной задней частью. Проецируется овал на боковую поверхность грудной клетки между IX и XI ребрами, длинник его лежит на X ребре (рис. 443).
 Доступная для перкуссии часть селезенки окружена воздухосодержащими органами (легкие, желудок, кишечник), поэтому перкутировать ее лучше тихой непосредственной перкуссией по Г.Ф. Яновскому, получая как результат абсолютную тупость. Но можно использовать и глубокую посредственную перкуссию, при этом над селезенкой будет определяться лишь притупление из-за вовлечения в перкуторную сферу окружающих тканей, дающих громкий тимпанический звук.
Доступная для перкуссии часть селезенки окружена воздухосодержащими органами (легкие, желудок, кишечник), поэтому перкутировать ее лучше тихой непосредственной перкуссией по Г.Ф. Яновскому, получая как результат абсолютную тупость. Но можно использовать и глубокую посредственную перкуссию, при этом над селезенкой будет определяться лишь притупление из-за вовлечения в перкуторную сферу окружающих тканей, дающих громкий тимпанический звук.
Перкуссия селезенки проводится в вертикальном или в горизонтальном положении пациента на правом боку (рис. 444). В этих положениях жидкое содержимое желудка смещается от селезенки либо вниз, либо вправо, что улучшает условия исследования. Палец-плессиметр ус
танавливается и на ребра, и на межреберья.
 После перкуссии измеряется длинник и поперечник селезенки, в норме длинник равен 6-8 см, поперечник 4-6 см.
После перкуссии измеряется длинник и поперечник селезенки, в норме длинник равен 6-8 см, поперечник 4-6 см.
Определяется 2 размера овала селезенки — длинник и поперечник. Задне-верхний край длинника перкутируется по десятому ребру или межреберью. Исследование начинается от позвоночника, палец- плессиметр устанавливается параллельно позвоночнику.
При появлении тупости или притупления, отметка делается по наружному краю пальца.
Для определения передне-нижнего края длинника селезенки перкуссию начинают от пупка, устанавливая палец вдоль срединной линии, и продолжают ее по направлению к краю реберной дуги, до появления тупости или притупления.
Задне-верхний край селезенки в норме располагается по X ребру на уровне лопаточной или задней аксиллярной линии, передне-нижний — не выходит за край реберной дуги.
Поперечник селезенки определяется по средней аксиллярной линии, сверху перкуссию начинают от V-VI ребра, снизу от края реберной дуги или чуть ниже. Можно этот размер определить, перкутируя по перпендикуляру к средине длинника селезенки, идя от передней, а затем от задней аксиллярной линии. Поперечник селезенки обычно располагается между IX и XI ребрами, хотя он может смещаться, что зависит от типа конституции.
В норме длинник селезенки равен 6-8 см, поперечник — 4-6 см.
В клинической практике существует много ситуаций, когда оценить результаты перкуссии селезенки бывает трудно. Перкуторные данные могут отличаться от истинных размеров селезенки:
- при уплотнении нижней доли легкого слева или левостороннем плевральном выпоте, будет выявляться ложное увеличение размеров селезенки;
- при эмфиземе легких вздутые легкие смещают селезенку вниз и прикрывают ее, что «уменьшает» размеры селезенки;
- при значительном увеличении левой доли печени происходит слияние перкуторной тупости печени и селезенки, создавая ложное представление об увеличении селезенки;
- при сильном переполнении соседствующих с селезенкой кишечных петель твердым или жидким содержимым происходит «увеличение» площади селезеночной тупости;
- при вздутии кишечника, когда его петли располагаются между селезенкой и грудной стенкой или вздутые петли огтесняют селезенку под диафрагму, площадь селезеночной тупости уменьшается;
- при значительном выпоте в брюшную полость в горизонтальном положении пациента определить селезеночную тупость невозможно из-за слияния двух тупостей.
Таким образом, исходя из представленного, об увеличении селезенки можно судить лишь при значительном увеличении площади ее перкуторной тупости и при условии благополучного состояния окружающих селезенку органов.
Истинное увеличение перкуторной тупости селезенки — безусловный признак патологии, и возникает оно по многим причинам,
о чем будет сказано в разделе пальпации селезенки. В тех случаях, когда при осмотре живота и поверхностной пальпации живота выявляются явные признаки спленомегалии, определять размеры селезенки с помощью перкуссии нет смысла, более информативной будет ее пальпация.
Пальпация
Пальпация относится к основным методам исследования селезенки. Проводя поверхностную пальпацию живота, необходимо внимательно исследовать область левого подреберья, так как даже при небольшом увеличении селезенки у края реберной дуги можно ее ощутить в виде плотного конусовидного образования, исходящего из подреберья.
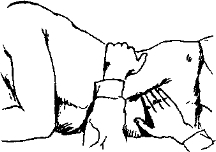
Пальпаторное исследование селезенки проводится в положении пациента на спине и/или в диагональном положении на правом боку
под углом 45° (рис. 445). Принцип пальпации в обоих случаях одинаковый. Положение на правом боку считается более удачным, оно способствует большему расслаблению мышц левой половины живота и некоторому смещению селезенки вниз, однако в это же

 А
А
Рис. 445. Пальпация селезенки.
А — пальпация в положении пациента на спине (вид сверху), Б — пальпация в положении пациента на боку. Врач приседает у кушетки или становится на колено
время создаются некоторые неудобства врачу: для лучшего проникновения пальпирующих пальцев в подреберье врач вынужден присесть у кушетки или стать на колено на пол. Пальпация в вертикальном положении пациента зачастую затруднительна из-за напряжения мышц живота.
При пальпации селезенки в положении пациента на спине он должен приблизиться к правому краю кровати, ноги лучше держать вытянутыми, а руки уложить вдоль туловища. Врач занимает обычное положение у кровати. Левая рука врача кладется на левую половину грудной клетки пациента на уровне передней подмышечной линии вдоль VII-X ребер пальцами в сторону позвоночника. Во время дыхания исследуемого она должна сдерживать движения реберной дуги, создавая условия большему смещению селезенки вниз.
Правая кисть со слегка согнутыми концевыми фалангами пальцев укладывается плашмя на живот пальцами перпендикулярно к реберной дуге на уровне конца X ребра или передней аксилляр-
ной линии непосредственно у края реберной дуги или несколько отступая от нее. Если уже есть информация о положении нижнего полюса селезенки по результатам поверхностной пальпации или перкуссии, то пальцы устанавливаются на 1-2 см ниже его. Далее делается кожная складка со смещением пальцев на 3-4 см вниз от реберной дуги.
При каждом выдохе пациента пальцы правой руки осторожно погружаются в глубину подреберья под углом 35-45°, образуя карман
аналогично тому, как это делается при пальпации печени. Обычно бывает достаточно 2-3 погружений. Если пальцы пойдут поверхностно под реберной дугой, то они могут оттолкнуть или оттеснить селезенку назад в глубину подреберья, под диафрагму. Поэтому подчеркиваем еще раз — пальцы погружаются вперед и вниз.
Проникнув глубоко в подреберье, врач просит пациента сделать спокойный, глубокий вдох «животом». На высоте вдоха селезенка максимально опускается вниз и входит в карман между реберной дугой и тыльной поверхностью пальцев. На выдохе она возвращается в прежнее положение, скользя по пальцам. В это время врач оценивает ее качества. Лучше на высоте вдоха сделать скользящее движение пальцами в сторону наружного края реберной дуги, то есть активно выйти из подреберья, не отступая от края ребер.
В некоторых случаях селезенка может не попасть в карман, а лишь коснуться, натолкнувшись на пальцы врача, и это тоже ценная информация.
При пальпации селезенки в положении пациента на боку он разворачивается вправо до 45° к плоскости кушетки, обе руки под- кладывает под правую щеку, правая нога его вытянута, а левая — полусогнута с целью расслабления мышц живота. Врач может занимать обычное положение, если же кушетка низкая и нет достаточной пластичности в лучезапястном суставе, то необходимо присесть на корточки или встать на правое колено. Этим достигается более удобное положение правой руки, которая, как и при исследовании на спине, должна лежать плоско на животе исследуемого. Дальнейшая техника пальпации не отличается от вышеописанной.
При любом способе пальпации у здорового человека селезенка не пальпируется. Лишь в редких случаях у астеничных женщин с низким стоянием диафрагмы, приводящим к смещению селе
зенки вниз, удается прощупать нижний полюс селезенки. Он определяется в виде эластичного, безболезненного, легко смещаемого язычка. Если же селезенка пальпируется в любой другой ситуации, то это признак либо ее увеличения, либо опущения. Увеличенная селезенка всегда становится более плотной, чем в норме.
Если селезенка большая и значительно выступает из-под реберной дуги, то представленные выше методы ее пальпации не применяются. Такая селезенка ощупывается через брюшную стенку, исследуется вся доступная поверхность и весь контур.
Пальпируемая селезенка должна быть описана по следующей схеме:
- величина;
- форма;
- плотность;
- характер поверхности и края;
- наличие вырезок по переднему краю;
- подвижность;
- болезненность.
Некоторые патологические процессы селезенки (травматическое повреждение, спонтанный разрыв, абсцесс) сопровождаются рефлекторным напряжением мышц передней брюшной стенки, которое выявляется уже при поверхностной пальпации, глубокая пальпация в этом случае не проводится. Напряжение обычно локализуется в левой половине живота и особенно у края левой реберной дуги.
Травматическое повреждение селезенки возникает при ударе в область селезенки, сдавлении грудной клетки, переломе ребер слева, падении на левый бок. Спонтанный разрыв селезенки иногда бывает при инфекционном мононуклеозе, лимфосаркоме, ми- елолейкозе, распаде опухоли селезенки, перерастяжении капсулы при спленомегалии. При абсцессе селезенки воспалительный процесс может распространяться на капсулу селезенки с вовлечением брюшины, развивается локальный перитонит.
Расположение селезенки нормальных размеров (и увеличенной) может быть атипичным. При диспозиции внутренних органов она располагается справа, а при слабой ее фиксации связочным аппаратом селезенка опускается ниже реберной дуги, порой значительно. Иногда она может оказаться в грыжевом мешке пупочной грыжи («селезеночная грыжа»).
Увеличенная селезенка легко пальпируется. Увеличение условно подразделяют на:
- небольшое или умеренное;
- очень большое.
Небольшим увеличением считается такое, когда селезенка выступает из-под края реберной дуги на 2-6 см. Очень большое — когда нижний полюс селезенки достигает левой подвздошной ямки и даже переходит на правую половину живота.
Небольшое увеличение селезенки наблюдается при острых инфекционных заболеваниях (сепсис, тиф, гепатит, малярия, сифилис) и при некоторых хронических инфекциях (малярия, сифилис), при циррозе печени, при некоторых болезнях крови (некоторые виды анемии, иолицитемия, острый и хронический миелоз), а также при туберкулезе селезенки, лимфогранулематозе, системных заболеваниях соедини 1ельной ткани, болезнях накопления.
Чрезмерное увеличение селезенки (спленомегалия) наблюдается при лейкозе, амилоидозе, лейшманиозе, хронической малярии, при циррозе печени, тромбозе селезеночной вены, эхинококкозе селезенки, при абсцессе селезенки.
Плотность увеличенной селезенки может быть разной. Существует взаимозависимость между увеличением и плотностью селезенки, чем больше селезенка, тем она плотнее. Небольшое уплотнение селезенки отмечается при острых инфекционных заболеваниях, при хронических заболеваниях плотность нарастает. Обращаем внимание на особую реакцию селезенки при острых инфекциях — она увеличивается незначительно, слегка уплотняется и приобретает тес- товатую консистенцию. Деревянистая плотность селезенки отмечается при амилоидозе, раке селезенки.
Поверхность увеличенной селезенки может быть ровной и бугристой. Часто даже при значитальном увеличении поверхность ее сохраняется ровной. Бугристой селезенка становится при пери- сплените в результате отложения на ее поверхности фибрина, при гуммозном процессе (сифилис), при раке селезенки, после перенесенных инфарктов селезенки, иногда при хроническом лейкозе. Ограниченное выпячивание на передней поверхности селезенки наблюдается при однокамерном эхинококке, кисте и абсцессе селезенки. Пальпируя увеличенную селезенку, на переднем ее крае можно определить одну или несколько, нередко глубоких горизонтальных вырезок. Наличие вырезок подтверждает, что это селезенка, а не почка или опухоль.
Болезненность при пальпации нормальной и в большинстве случаев увеличенной селезенки отсутствует. Она возникает лишь при:
- быстром увеличении селезенки и, в связи с этим, быстрым растяжением ее чувствительной капсулы;
- воспалении брюшины, покрывающей селезенку, а также быстром ее растяжении;
- разрыве селезенки;
- перекручивании ножки подвижной селезенки.
Быстрое увеличение селезенки чаще отмечается при малярии и возвратном тифе, при других инфекциях это происходит медленно и увеличенная селезенка безболезненна. Быстрое растяжение капсулы селезенки возможно при тромбозе селезеночной и печеночной вен, при абсцессе селезенки, подкапсульной гематоме, что всегда сопровождается болезненностью при пальпации.
Медленно нарастающее увеличение селезенки вплоть до спле- номегалии пальпаторной боли не дает.
Селезенка с воспаленной покрывающей ее брюшиной всегда при пальпации болезненна. Выраженность боли может быть разной. Воспаление брюшины — периспленит, развивается при переходе воспаления с селезенки или соседних органов на брюшину. Боль из-за раздражения брюшины возникает не только во время пальпации, но и при перемене положения пациента, глубоком вдохе, кашле, чихании.
Увеличенная селезенка иногда напоминает увеличенную левую почку. Для дифференциации надо использовать пальпацию этих органов в вертикальном положении пациента. В этих условиях селезенка обычно уходит назад в подреберье и пальпируется хуже, а почка наоборот — несколько опускается и пальпируется более четко.
При асците пропальпировать селезенку трудно. Если выпот большой, то лучше применять баллотирующую пальпацию, как это делается при пальпации печени. Пациент должен находиться на спине, врач укладывает правую кисть так же, как при пальпации селезенки, кончики пальцев должны располагаться у края реберной дуги. Не отрывая пальцев от кожи, делаются короткие толчкообразные погружения вглубь брюшной полости в направлении предполагаемого расположения селезенки. Если возникает ощущение удара о твердое тело, уходящее вглубь после толчка, а затем всплывающее под пальцы, то есть основание предполагать увели
чение селезенки («симптом плавающей льдинки»). Таким образом обследуется вся область левого подреберья, а также ниже вплоть до пупка.
Аускультация селезенки
Она имеет ограниченное значение. Ее проводят на фоне спокойного, а затем углубленного диафрагмального дыхания (дыхания «животом»). Фонендоскоп устанавливается при неувеличенной селезенке у края реберной дуги, а при увеличенной — непосредственно над селезенкой (рис. 446). Достаточно выслушивание в течение 3-4 дыхательных циклов. Обследуется вся доступная пальпации поверхность.
У здорового человека при аускультации области селезенки шума трения листков брюшины не слышно, выслушивается лишь кишечная перистальтика.
При развитии периспленита над селезенкой можно выслушать шум трения брюшины, напоминающий шум трения плевры.
А так же в разделе « Исследование селезенки Краткая анатомия и физиология »
- Исследование пищеварительного тракта
- Исследование преддверия рта
- Исследование зубов
- Исследование десны
- Исследование языка
- Исследование неба
- Исследование глотки
- Оценка слюноотделения
- Общие положения и осмотр живота
- Перкуссия живота
- Пальпация живота, принципы поверхностной и глубокой пальпации
- Гпубокая пальпация живота
- Аускультация живота
- Выслушивание шума трения брюшины
- Метод аускультативной перкуссии
- Измерение окружности живота
- Исследование пищевода
- Исследование желудка Краткая анатомия и физиология
- Секреторная функция желудка
- Исследование толстого кишечника
- Пальпация сигмовидной кишки
- Исследование поджелудочной железы
- Исследование печени и желчного пузыря
- Исследование почек Краткая анатомия и физиология
- Исследование мочевого пузыря Краткая анатомия и физиология