МЕТОДЫ ПОДДЕРЖКИ ГРУДНОГО ВСКАРМЛИВАНИЯ
Грудное молоко — идеальная еда для новорожденного:
Молочная железа состоит из железистой, отгонной и жировой тканей. Размер груди не влияет на процесс и качество грудного вскармливания. Сосок, расположенный в середине околососкового кружка (ареолы), является визуальным ориентиром для ребенка. На верхушке соска открываются 15—20 молочных протоков.
И ареола, и сам сосок содержат большое количество нервных рецепторов. Чувствительность комплекса ареола—сосок повышается во время беременности и достигает максимума в первые дни после родов. Раздражение этих рецепторов во время сосания ребенком вызывает выпрямление и вытягивание соска и запускает рефлекторные механизмы выработки гипофизом пролактина и окситоиина, то есть гормонов, которые регулируют лактаг ию.
Ареола также содержит апокриновые железы (Монтгомери), которые выделяют антибактериальную и смягчающую смазку со специфическим запахом, напоминающим запах амниотической жидкости и являющимся обонятельным ориентиром для ребенка.
Паренхима молочной железы имеет структуру альвеолярно-дольковых комплексов, которые погружены в соединительнотканную строму и окружены густой сеткой миоэпитслиальных элементов, кровеносных и лимфатических сосудов, нервных рецепторов (рис. 89).
Морфофункиионально единицей железы являются альвеолы. Они имеют форму пузырьков или мешочков. Их размер варьирует в зависимости от гормональной фазы. Стенки альвеол выстланы одним слоем железистых клеток лакто- цитов, в которых именно и происходит синтез элементов молока (рис. 90).
Лактоциты своими апикальными полюсами обращены в полость альвеол. Каждая альвеола окружена сеткой миоэпитслиальных клеток (создается впечатление, что альвеола погружена в корзину, сплетенную из клеток миоэпителия; рис. 9 0, которые имеют свойство сокращаться, регулируя выбросы секрета. К лактоцитам тесно прилегают кровеносные капилляры и нервные окончания.

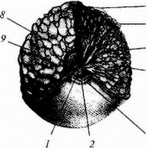
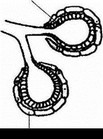
Рис 91. Строение альвеолы
1 — молочный проток; 2 — мкоэпителиальные
клетки; 3 — артерия; 4 — секреторный альвео-
лярный эпителий
Альвеолы, сужаясь, переходят в тонкий проток. Альвеолы в количестве 120— 200 совмещены в дольки с общим протоком большего калибра. Дольки образуют доли (всего их 15—20) с широкими выводными протоками, которые, не доходя до соска, в зоне ареолы формируют небольшие молочные синусы (рис. 92).
Они представляют собой полости для временного депонирования молока и вместе с крупными молочными протоками образуют единственную систему выведения его из железы.
Источником васкуляризации молочной железы являются внутренняя и внешняя грудные артерии, грудная ветвь грудоакромиальной артерии и ветви межреберных артерий.
Иннервируется молочная железа межреберными ветвями подключичной ветви шейного сплетения и грудными ветвями плечевого сплетения.
Выделяют пять основных фаз секреторного цикла. В первой фазе происходит поглощение и сорбция секреторной клеткой компонентов — предшественников молока из крови и тканевой жидкости. Во второй фазе — внутриклеточный син-
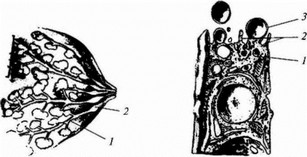
Рис. 92. Система выведения молока: Рис. 94. Апокринный механизм выведеиия
1 — молочный проток; 2 — молочный секрета молочной железы:
синус ] — пластинчатый комплекс ^аппарат Гольджи),
2 — белковые гранулы; 3 — жировая клетка
тез сложных молекул. В третьей фазе формируются фанулы или капли секрета, которые потом, в четвертой фазе, транспортируются в апикатьную часть клетки. В пятой фазе осуществляется выведение секрета в полость альвеолы. Потом цикл повторяется. Окончательное формирование состава молока происходит в тубулярной системе молочной железы.
Различают такие типы экструзии (выведения) секрета молочной железы: ме- рокринный — характеризуется выходом секрета, главным образом белковых гранул, через невредимую оболочку или отверстия в ней; лемокринный — сопровождается выходом секрета с частью плазматической мембраны (в основном касается выхода жировых капель); апокринная экструзия — секрет отделяется от клетки вместе с ее апикальной частью; при голокринном типе секрет выделяется в альвеолу вместе с клеткой, которая его накопила (рис. 93).
Разные типы экструзии секрета обязательно отображаются на качественном составе молока. Так, в промежутках между кормлениями и в начале кормления имеют место мерокринный и лемокринный типы экструзии. Такое молоко содержит мало белка и особенно мало жира («переднее молоко»). При включении нейроэндокринного рефлекса молокоотделения во время активного сосания ребенком обеспечивается апокринная или голокринная секреция, которая приводит к формированию «заднего молока» с большой жирностью и энергетической ценностью.
Образование белков имеет классический путь синтеза из свободных аминокислот крови. Некоторая часть белка в неизмененном виде попадает в молоко из сыворотки крови, а иммунные белки синтезируются не в основной секреторной ткани молочной железы, а в накоплениях лимфоцитов и плазматических клеток.
Образование молочного жира — результат трансформатщи насыщенны* жирных кислот в ненасыщенные.
Углеводы женского молока представлены в основном лактозой. Это специфический дисахарид молока и в других тканях организма он не синтезируется
Главным веществом для синтеза лакгозы является глюкоза крови. Лактоза играет особенную роль при формировании молока в связи с установлением его осмотической активности.
Лактация (lactatid) — выделение молока молочной железой. Полный цикл лактации включает: маммогенез (развитее железы), лактогенез (возникновение секреции молока после родов) и лактопоэз (развитие и поддержка выработки и выделение молока).
Процесс лактации состоит из двух взаимосвязанных, но вместе с тем достаточно автономных фаз: продукции молока и его выделения.
Послеродовая лактация — это гормонально-обусловленный процесс, который осуществляется рефлекторным путем в результате взаистого действия нейроэндокринных и поведенческих механизмов.
Для лактогенеза не обязательно, чтобы беременность была доношенной. Если даже она прерывается досрочно, то лактация может начинаться и развиваться достаточно интенсивно.
Начав свое развитие еще в антенатальный период, молочная железа достигает морфологической зрелости во время беременности. Развитие активной формы ло- було-альъеолярного аппарата и способности синтезировать компоненты молока регулируются, в первую очередь, половыми гормонами (эстрогенами, прогестероном), а также хорионическим соматомаммотропином и пролактином (ПЭЛ), который синтезируется во время беременности не только гипофизом, но и трофо- бластом, децидуальной и амниотической оболочками. Таким образом, пролакта- ционная подготовка молочной железы зависит от функциональной активности фетоплацентарного комплекса и гипоталамо-гипофизарной системы беременной.
Высокое содержание эстрогенов и прогестерона во время беременности подавляет лакгогенный эффект ПРЛ и снижает чувствительность нейрогенных окончаний соска и ареолы. Хорионический соматомаммотропин (ХСМ), который конкурентно связывается с рецепторами ПРЛ, также подавляет выделение молока в период беременности. Резкое снижение концентрации этих гормонов в крови после родов обусловливает начало лактогенеза.
В процессе лактации принимают участие два материнских рефлекса — рефлекс выработки молока и рефлекс выделения молока и, соответственно, основными гормонами, ответственными за установление и поддержание лактации, являются ПРЛ и окситоцин.
ПРЛ — это ключевой лакгогенный гормон, который стимулирует первичную выработку молока в альвеолах. Он активизирует синтез молочных белков, лактозы, жиров, то есть влияет на качественный состав молока. К функциям ПРЛ относятся удерживание почками соли и воды, а также угнетение овуляции, когда возникает послеродовая аменорея.
Основная функция ПРЛ — обеспечение базисных, долговременных механизмов лактопоэза.
Продукция ПРЛ гипофизом и процесс молокообразования определяются прежде всего нервно-рефлекторными механизмами — раздражением высокочувствительных рецепторов области соска и ареолы активным сосанием ребенка.
Концентрация ПРЛ колеблется на протяжении суток, однако наивысший уровень определяется ночью, что свицетельствует о грсимуществах ночного кор
мления ребенка для поддержания выработки молока. Максимальное повышение уровня ПРЛ (на 50—40 %) в ответ на сосание происходит через 30 мин, независимо от начальной его концентрации и периода лактации.
Пролактиновый рефлекс возникает при сосании, имеет свой критический период формирования и адекватно формируется при раннем прикладывании ребенка к груди. Именно в первый час после рождения интенсивность сосательного рефлекса у ребенка наиболее выражена и раздражение соска молочной железы сопровождается выбросами ПРЛ и запуском процесса лактации
Чрезвычайно важными факторами для формирования и закрепления лактационного нейрогормонального рефлекса являются активность и сила сосания, достаточная частота прикладываний, которая определяется индивидуальными запросами ребенка и степенью его насыщенности. Активное, достаточно частое сосание определяет успех естественного вскармливания в делом.
В регуляции ПРЛ важную роль играют биогенные амины гипоталамуса — дофамин и серотонин. В частности, дофамину отводится роль ингибитора образования ПРЛ непосредственно в лактотрофах гипофиза, в то время как серотонин стимулирует синтез и секрецию ПРЛ. Таким образом, непосредственным гуморальным регулятором выбросов ПРЛ считается гипоталамус.
Синергисты ПРЛ в обеспечении лакгопоэза — соматотропный, кортикотроп- ный, тиреотропный гормоны, а также инсулин, тироксин, паратгормон, в основном влияют на трофику молочной железы, то есть осуществляют не центральную, а периферическую регуляцию.
Кроме нейроэндокринного механизма регуляции лактации существует так называемый аутокринный контроль (гига регуляторно-тормозная реакция), который обеспечивается супрессивными пептидами самой молочной железы. При недостаточном удалении молока из железы супрессивные пептиды подавляют альвеолярный синтез молока, и наоборот, частое и активное сосание обеспечивает регулярное удаление из молочной железы супрессивных пептидов с последующей активацией выработки молока (рис. 94).
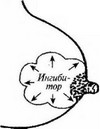 Следовательно, существует прямая связь между объемом молочной продукции и запросами ребенка относительно молока, которые проявляются при сосании. Отсутствие такого запроса быстро приводит к обратному7 развитию неиспользованной молочной железы.
Следовательно, существует прямая связь между объемом молочной продукции и запросами ребенка относительно молока, которые проявляются при сосании. Отсутствие такого запроса быстро приводит к обратному7 развитию неиспользованной молочной железы.
Вторым чрезвычайно важным нейрогормональным механизмом лактопоэза является рефлекс выведения молока, ши окситоциновый рефлекс. Пусковое звено — раздражение области соска и ареолы при активном сосании. Выведение молока происходит в две фазы. Первая длится 40—60 с, связана с передачей импульсов от нервных окончаний ареолы и соска к центральной нервной системе и обратно к молочной желе-
зе. При этом сфинктер соска расслабляется и сокращаются гладкие мышцы крупных протоков, что способетвз ет выведению из них молока. Во второй фазе (гуморальной), которая наступает через 1—4 мин, важную роль играет гормон оксито- цин. Он вызывает сокращение миоэпителиальных клеток и выведение молока из альвеол и мелких протоков. Следует отметить, что именно эта порция молока («заднее, или позднее, молоко») более богата жирами по сравнению с перзой порцией («переднее, или раннее, молоко»), в которой преобладают белки.
Окситоцин производится значительно быстрее, чем ПРЛ, и стимулирует выведение молока из альвеол во время кормления. Важная особенность кормления грудью — поддержка активного сокращения матки после родов, что, в свою очередь, предупреждает развитие послеродовых осложнений (кровотечение, субинволюция матки, эндометрит).
Существует несколько симптомов активного окситоцилового рефлекса, которые ощущает женщина перед кормлением:
И окситоцин, и ПРЛ влияют на настроение и физическое состояние матери, а последний гормон считается решающим при формировании поведения матери в разных си гуациях.
До конца 1-й недели после родов происходит окончательное закрепление рефлекса выведения молока. Приблизительно в это время молочная железа приобретает возможность накапливать большое количество молока при менее значительном повышении давления в ней. В дальнейшем давление остается постоянным, независимо от увеличения секреции молока. Таким образом, после родов начинают действовать механизмы, которые предупреждают повышение давления в молочной железе. Количество грудного молока постепенно увеличивается, достигая максимального объема к 8—9-й неделе (приблизительно 1000—1500 мл).
Нужно также отметить, что во время кормления не происходит значите льных изменений количества молока во второй молочной железе за счет рефлекторного снижения тонуса ее сократительных элементов в ответ на повышение давления в местной системе железы. Этот рефлекс имеет важное приспособительное значение, в частности при кормлении одной молочной железой (например, при патологических состояниях другой молочной железы).
Наряду с центральными нейрошрмональными влияниями и собственно трофическими процессами в молочной железе осуществление функции лактации зависит и от ее кровоснабжения. Известно, что в норме объем кровотока молочной железы во время лактации в согни раз больше объема выработанного молока, потому процесс лактации весьма чувствителен к сосудосуживающим и сосудорасширяющим влияниям.
Таким образом, лактация состоит из двух фаз: продукции и выведения молока. Женское молоко — уникальная комбинация питательных веществ, сложная биологическая система, которая выполняет пластическую, энергетическую, иммуномодулирующую функции. Ни одна, даже еамая адаптированная молочная смесь, не может полностью заменить 1рудное молоко, компоненты которого отвечают всем потребностям организма ребенка.
В конце беременности и в первые дни после родов выделяемся молозиво. Молозиво является достаточно важной промежуточной формой питания, с одной стороны, между периодами гемотрофного и амниотрофного питания, с другой — началом лактотрофного.
Молозиво представляет собой клейкую желтоватую жидкость, которая заполняет альвеолы в течение III триместра беременности и продуцируется еще на протяжении нескольких дней после родов. Количество молозива изменяется в широких пределах — от 10 до 100 мл со средним значением около 50 мл за одно кормление.
Молозиво — это продукт железы, который:
Молозиво содержит в 4—5 раз больше белков, чем зрелое молоко, в 2—10 раз больше витамина А и (3-каротина, в 2—3 раза больше аскорбиновой кислоты. Особенно богато молозиво секреторным иммуноглобулином А, который обеспечивает как первичную иммунобиологическую защиту организма ребенка, так и физиологическое становление иммунитета. Часть макрофагов имеет фагоцитарную активность, которая способствует становлению местного иммунитета.
По составу молозиво близко к тканям новорожденного: белки идентичны белкам сыворотки крови, жиры богаты олеиновой кислотой, содержат много фосфолипидов, сахар представлен лактозой, содержание минеральных солей высокое.
Молозиво имеет высокую калорийность (ккал/100 мл):
Таким образом, в течение 1—2-го дней жизни ребенок полностью обеспечен необходимыми калориями, белками, углеводами, иммунологической защитой при исключительно грудном кормлении, когда он получает молозиво в случае частого прикладывания к груди в условиях совместного пребывания матери и младенца и при наличии квалифицированной поддержки со стороны медицинского персонала.
Молозиво полностью отвечает потребностям младенца. Недостаточно развитые почки новорожденного ребенка не могут переработать большие объемы жидкости без метаболического стресса. Продукция лактозы и других кишечных энзимов только начинается. Для защиты от окислительных повреждений и геморрагических заболеваний нужны ингибиторы и хинон. Иммуноглобулины, которые покрывают незрелую поверхность кишечника ребенка, таким образом защищают ее от бактерий, вирусов, паразитов и других патогенных факторов. Факторы роста с гимулируюг собственные системы ребенка, таким образом, молозиво действует как модулятор развития ребенка. Действие молозива ослабляется добавлением воды в желудочно-кишечный тракт ребенка. Молозиво переходит в зрелое молоко на 3—14-й день после родов.
Даже если женщина в течение всего периода беременности кормила другого ребенка, ее молоко пройдет стадию молозива как раз перед и непосредственно после новых родов.
Грудное молоко содержит сотни общеизвестных компонентов. Оно отличается по составу не только у разных матерей, но даже у одной женщины в разных молочных железах, от кормления к кормлению, не говоря обо всем промежутке лактации. Человеческое молоко отвечает индивидуальным потребностям ребенка.
Грудное молоко, по результатам качественных и количественных исследований ВОЗ, содержит 1,15 г белка в 100 мл, за исключением первого месяца, когда этот показатель состаштяет 1,3 г на 100 мл.
Жиры: за некоторым исключением содержание жиров в зрелом молоке идеально подходит ребенку и отвечает физиологическим потребностям. Содержание жиров увеличивается приблизительно от 2,0 г на 100 мл в молозиве к среднему значению в зрелом молоке 4—4,5 г на 100 мл на 15-й день после родов.
Дактоза является основным углеводом женского молока, хотя в нем присутствуют в небольших количествах также галактоза, фруктоза и другие олигосахариды. Лактоза — одна из стабильных составляющих молока. Лактоза обеспечивает около 40 ккал энергетических потребностей, а также выполняет другие функции.
Витамины: содержание витаминов в женском молоке почти всегда отвечает потребностям ребенка, хотя может изменяться в зависимости от рациона питания женщины.
Минеральные вещества: содержание большинства минеральных веществ в грудном молоке (фосфор, кальций, железо, магний, цинк, калий, фтористые соединения) зависит от рациона питания женщины.
Микооэлементы: ребенок, который кормится грудью, имеет меньший риск недостаточности или избытка микроэлементов Медь, кобальт, селен в женском молоке присутствуют в больших количествах, чем в коровьем Недостаточность меди, которая приводит к гипохромной микроцитарной анемии и неврологическим отклонениям, встречается только у детей, которые находятся на искусственном вскармливании.
В грудном молоке присутствуют некоторые гормоны (окситоцин, пролактин, стероиды надпочечников и яичников, простагландины), а также Gn-Rli (гонадо- тропинвыд е.гя ю щ и й гормон), GRF (фактор, выделяющий гормон роста), инсулин, соматотропин, релаксин, кальцитонин и нейротензин — в концентрациях, которые превышают такие в крови матери, TRN (тиреотропинвыделяющий гормон), TSN (тиреотропинстимулирующий гормон), тироксин, трийодтиронин, эритропоэтин — в концентрациях, которые ниже, чем в крови матери. Некоторые энзимы женского молока имеют многофункциональную природу. Одни отображают физиолог ические изменения, которые происходят в молочных железах, другие необходимы для развития новорожденного (протеолитические энзимы, пероксидаза, лизоцим, ксантиновая оксидаза), третьи усиливаю!' действие собственных пищеварительных энзимов ребенка (а-амилаза и солестимулирующая липаза).
Противоинфекнионные свойства в молозиве и грудном молоке имеют как растворимые, так и клеточные компоненты. Растворимые компоненты включают иммуноглобулины (IgA, IgG, IgM) наряду с лизоцимами и другими энзимами, лактоферрин, бифидум -фактор и другие иммунорегулирующие вещества. К клеточным компонентам относятся макрофаги, лимфоциты, нейтрофилъные грану- лоциты и эпителиальные клетки. В зрелом молоке, в отличие от молозива, их концентрация снижается. Однако поскольку снижение их концентрации компенсируется увеличением объема молока, то ребенок получает их в более-менее постоянном количестве в течение всего периода лактации
Таким образом, грудное кормление — один из важнейших факторов адаптации новорожденного к новым условиям внеутробной жизни,
Практически каждая женщина способна кормить своего ребенка грудью длительное время. Но для этого нужно выполнять определенные условия, главными из которых являются:
А если раннее прикладывание по каким-либо причинам не состоялось и первое кормление отложилось на некоторое время, лактация в этом случае также может быть успешной и длительной. Нужно заменить сосание ребенка ранним регулярным сцеживанием молозива из молочных желез каждые 3—3,5 ч. Даже если после родов молочные железы пусты, нужно помассировать сосок и ареолу, а затем осторожно сиедить капли молозива, повторяя эту процедуру регулярно. Количество молока обязательно увеличится и его будет достаточно для кормления ребенка.
Частота прикладывания ребенка к груди может достигать 10—12 раз в сутки. По мере увеличения количества молока частота кормлений будет уменьшаться до 7—9. Особенно важны в поддержке лактации ночные кормления.
При правильной технике кормления длительность кормления не должна ограничиваться. После активного сосания одной груди и ее опорожнения ребенку нужно предложить другую грудь. Следующее кормление нужно начинать уже с груди, которой кормили последней. Но необходимо помнить, что использование двух молочных желез на одно кормление может привести к тому, что ребенок не получит «заднее», наиболее энергетически ценное молоко. Поэтому' в любом случае нельзя быстро менять грудь во время кормления. Как правило, на 6—14-е сутки при таком режиме кормления происходит становление достаточной лактации, длительность сосания составляет в среднем 20—30 мин, и исчезает потребность кормить ребенка из двух грудей.
Сегодня хорошо извеп но, что кормление ребенка по жесткому расписанию, с ночным перерывом, применение бутылки с соской при докармливании смесями в период становления лактации, то есть в первые дни после родов, приводит к уменьшению выработки молока и ранней потери лакгации вообще.
Одним из решающих факторов успеха лактации есть обеспечение соответствующего положения ребенка около груди и правильной техники, грудного кормления. Последствиями неправильного кормления грудью могут быть:
В каком бы положении не проводилось кормление (сидя или лежа), нужно придерживаться таких основных правил:
Признаки правильного прикладывания ребенка к груди (рис. 95):
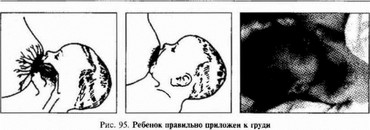
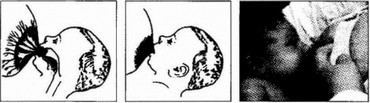
Рис. 96. Ребенок неправильно приложен к груди
Признаки неправильного кормления ребенка:
Чтобы обеспечить длительное и успешное грудное кормление с первых дней по возвращении домой из роддома, нужно придерживаться следующих правил*
Оптимальным считается исключительно грудное вскармливание е течение первых 4—5 мес. (ребенок получает лишь грудное молоко и никакой чужеродной еды, даже воды), так как при достаточном объеме лактации, рациональном питании женщины материнское молоко полностью обеспечивает физиологические потребности ребенка первых 5 мес. жизни.
Для того чтобы лактация была полноценной, вы должны правильно питаться. Период кормления грудью не нуждается в соблюдении специальных диет. Тем не менее, необходимо помнить, что на продуцирование молока ваш организм использует свои внутренние ресурсы Поэтому питание должно быть достаточно калорийным и сбалансированным по составу всех пищевых веществ: белков, незаменимых аминокислот, жиров, незаменимых жирных кислот, углеводов, витаминов, минеральных солей и микроэлементов.
Суточный набор продуктов r период кормления грудью:
Необходимо также обратить внимание на питьевой режим: он должен быть достаточно объемным, но не избыточным. Как правило, женщина, которая кормят, чувствует комфорт при ежедневном употреблении около 2 л жидкости (с учетом ъсех видов питья — чай, компот, фруктовые соки, молоко, овощные отвары, настои и др.).
Недопустимо в период кормления грудью употреблять алкогольные напитки, кофе или крепкий чай. Нужно избегать очень жирной, острой и копченой еды.
В любое время года ежедневный рацион должен содержать много овощей, фруктов, зелени, ягод (свежих или свежезамороженных), соков или витаминизированных напитков промыниенного производства для кормящих женщин. Критериями amp;гя введения прикорма ребенка являются:
Нужно ознакомить женщину с правшами введения прикорма (табл. 34):
Ориентировочная схема введения прикорма для детей первого года жизни,
которые находятся на грудном вскармливании
ТАБЛИЦА 34
- натуральная, стерильная, теплая;
- легко усваивается и лолноценно используется организмом ребенка;
- защищает младенца от разнообразных инфекций, аллергических реакций и заболеваний, способствует формированию собственной системы иммунитета;
- обеспечивает рост и развитие малыша благодаря наличию в женском молоке комплекса биологически активных веществ (гормоны, ферменты, ростовые, иммунные факторы и т. п.);
- обеспечивает эмоциональный контакт с малышом, что формирует правильное психологическое поведение ребенка в семье и коллективе, его социализацию, содействует интеллектуальному и познавательному развитию;
- помогает предотвратить нежеланную беременность после родов;
- способствует нормальному ходу послеродового периода, осуществляет профилактику возникновения мастопатии, опухолей молочной железы, матки и яичников;
- значительно дешевле, чем искусственные смеси.
Молочная железа состоит из железистой, отгонной и жировой тканей. Размер груди не влияет на процесс и качество грудного вскармливания. Сосок, расположенный в середине околососкового кружка (ареолы), является визуальным ориентиром для ребенка. На верхушке соска открываются 15—20 молочных протоков.
И ареола, и сам сосок содержат большое количество нервных рецепторов. Чувствительность комплекса ареола—сосок повышается во время беременности и достигает максимума в первые дни после родов. Раздражение этих рецепторов во время сосания ребенком вызывает выпрямление и вытягивание соска и запускает рефлекторные механизмы выработки гипофизом пролактина и окситоиина, то есть гормонов, которые регулируют лактаг ию.
Ареола также содержит апокриновые железы (Монтгомери), которые выделяют антибактериальную и смягчающую смазку со специфическим запахом, напоминающим запах амниотической жидкости и являющимся обонятельным ориентиром для ребенка.
Паренхима молочной железы имеет структуру альвеолярно-дольковых комплексов, которые погружены в соединительнотканную строму и окружены густой сеткой миоэпитслиальных элементов, кровеносных и лимфатических сосудов, нервных рецепторов (рис. 89).
Морфофункиионально единицей железы являются альвеолы. Они имеют форму пузырьков или мешочков. Их размер варьирует в зависимости от гормональной фазы. Стенки альвеол выстланы одним слоем железистых клеток лакто- цитов, в которых именно и происходит синтез элементов молока (рис. 90).
Лактоциты своими апикальными полюсами обращены в полость альвеол. Каждая альвеола окружена сеткой миоэпитслиальных клеток (создается впечатление, что альвеола погружена в корзину, сплетенную из клеток миоэпителия; рис. 9 0, которые имеют свойство сокращаться, регулируя выбросы секрета. К лактоцитам тесно прилегают кровеносные капилляры и нервные окончания.



Рис 91. Строение альвеолы
1 — молочный проток; 2 — мкоэпителиальные
клетки; 3 — артерия; 4 — секреторный альвео-
лярный эпителий
Альвеолы, сужаясь, переходят в тонкий проток. Альвеолы в количестве 120— 200 совмещены в дольки с общим протоком большего калибра. Дольки образуют доли (всего их 15—20) с широкими выводными протоками, которые, не доходя до соска, в зоне ареолы формируют небольшие молочные синусы (рис. 92).
Они представляют собой полости для временного депонирования молока и вместе с крупными молочными протоками образуют единственную систему выведения его из железы.
Источником васкуляризации молочной железы являются внутренняя и внешняя грудные артерии, грудная ветвь грудоакромиальной артерии и ветви межреберных артерий.
Иннервируется молочная железа межреберными ветвями подключичной ветви шейного сплетения и грудными ветвями плечевого сплетения.
Выделяют пять основных фаз секреторного цикла. В первой фазе происходит поглощение и сорбция секреторной клеткой компонентов — предшественников молока из крови и тканевой жидкости. Во второй фазе — внутриклеточный син-

Рис. 92. Система выведения молока: Рис. 94. Апокринный механизм выведеиия
1 — молочный проток; 2 — молочный секрета молочной железы:
синус ] — пластинчатый комплекс ^аппарат Гольджи),
2 — белковые гранулы; 3 — жировая клетка
тез сложных молекул. В третьей фазе формируются фанулы или капли секрета, которые потом, в четвертой фазе, транспортируются в апикатьную часть клетки. В пятой фазе осуществляется выведение секрета в полость альвеолы. Потом цикл повторяется. Окончательное формирование состава молока происходит в тубулярной системе молочной железы.
Различают такие типы экструзии (выведения) секрета молочной железы: ме- рокринный — характеризуется выходом секрета, главным образом белковых гранул, через невредимую оболочку или отверстия в ней; лемокринный — сопровождается выходом секрета с частью плазматической мембраны (в основном касается выхода жировых капель); апокринная экструзия — секрет отделяется от клетки вместе с ее апикальной частью; при голокринном типе секрет выделяется в альвеолу вместе с клеткой, которая его накопила (рис. 93).
Разные типы экструзии секрета обязательно отображаются на качественном составе молока. Так, в промежутках между кормлениями и в начале кормления имеют место мерокринный и лемокринный типы экструзии. Такое молоко содержит мало белка и особенно мало жира («переднее молоко»). При включении нейроэндокринного рефлекса молокоотделения во время активного сосания ребенком обеспечивается апокринная или голокринная секреция, которая приводит к формированию «заднего молока» с большой жирностью и энергетической ценностью.
Образование белков имеет классический путь синтеза из свободных аминокислот крови. Некоторая часть белка в неизмененном виде попадает в молоко из сыворотки крови, а иммунные белки синтезируются не в основной секреторной ткани молочной железы, а в накоплениях лимфоцитов и плазматических клеток.
Образование молочного жира — результат трансформатщи насыщенны* жирных кислот в ненасыщенные.
Углеводы женского молока представлены в основном лактозой. Это специфический дисахарид молока и в других тканях организма он не синтезируется
Главным веществом для синтеза лакгозы является глюкоза крови. Лактоза играет особенную роль при формировании молока в связи с установлением его осмотической активности.
Лактация (lactatid) — выделение молока молочной железой. Полный цикл лактации включает: маммогенез (развитее железы), лактогенез (возникновение секреции молока после родов) и лактопоэз (развитие и поддержка выработки и выделение молока).
Процесс лактации состоит из двух взаимосвязанных, но вместе с тем достаточно автономных фаз: продукции молока и его выделения.
Послеродовая лактация — это гормонально-обусловленный процесс, который осуществляется рефлекторным путем в результате взаистого действия нейроэндокринных и поведенческих механизмов.
Для лактогенеза не обязательно, чтобы беременность была доношенной. Если даже она прерывается досрочно, то лактация может начинаться и развиваться достаточно интенсивно.
Начав свое развитие еще в антенатальный период, молочная железа достигает морфологической зрелости во время беременности. Развитие активной формы ло- було-альъеолярного аппарата и способности синтезировать компоненты молока регулируются, в первую очередь, половыми гормонами (эстрогенами, прогестероном), а также хорионическим соматомаммотропином и пролактином (ПЭЛ), который синтезируется во время беременности не только гипофизом, но и трофо- бластом, децидуальной и амниотической оболочками. Таким образом, пролакта- ционная подготовка молочной железы зависит от функциональной активности фетоплацентарного комплекса и гипоталамо-гипофизарной системы беременной.
Высокое содержание эстрогенов и прогестерона во время беременности подавляет лакгогенный эффект ПРЛ и снижает чувствительность нейрогенных окончаний соска и ареолы. Хорионический соматомаммотропин (ХСМ), который конкурентно связывается с рецепторами ПРЛ, также подавляет выделение молока в период беременности. Резкое снижение концентрации этих гормонов в крови после родов обусловливает начало лактогенеза.
В процессе лактации принимают участие два материнских рефлекса — рефлекс выработки молока и рефлекс выделения молока и, соответственно, основными гормонами, ответственными за установление и поддержание лактации, являются ПРЛ и окситоцин.
ПРЛ — это ключевой лакгогенный гормон, который стимулирует первичную выработку молока в альвеолах. Он активизирует синтез молочных белков, лактозы, жиров, то есть влияет на качественный состав молока. К функциям ПРЛ относятся удерживание почками соли и воды, а также угнетение овуляции, когда возникает послеродовая аменорея.
Основная функция ПРЛ — обеспечение базисных, долговременных механизмов лактопоэза.
Продукция ПРЛ гипофизом и процесс молокообразования определяются прежде всего нервно-рефлекторными механизмами — раздражением высокочувствительных рецепторов области соска и ареолы активным сосанием ребенка.
Концентрация ПРЛ колеблется на протяжении суток, однако наивысший уровень определяется ночью, что свицетельствует о грсимуществах ночного кор
мления ребенка для поддержания выработки молока. Максимальное повышение уровня ПРЛ (на 50—40 %) в ответ на сосание происходит через 30 мин, независимо от начальной его концентрации и периода лактации.
Пролактиновый рефлекс возникает при сосании, имеет свой критический период формирования и адекватно формируется при раннем прикладывании ребенка к груди. Именно в первый час после рождения интенсивность сосательного рефлекса у ребенка наиболее выражена и раздражение соска молочной железы сопровождается выбросами ПРЛ и запуском процесса лактации
Чрезвычайно важными факторами для формирования и закрепления лактационного нейрогормонального рефлекса являются активность и сила сосания, достаточная частота прикладываний, которая определяется индивидуальными запросами ребенка и степенью его насыщенности. Активное, достаточно частое сосание определяет успех естественного вскармливания в делом.
В регуляции ПРЛ важную роль играют биогенные амины гипоталамуса — дофамин и серотонин. В частности, дофамину отводится роль ингибитора образования ПРЛ непосредственно в лактотрофах гипофиза, в то время как серотонин стимулирует синтез и секрецию ПРЛ. Таким образом, непосредственным гуморальным регулятором выбросов ПРЛ считается гипоталамус.
Синергисты ПРЛ в обеспечении лакгопоэза — соматотропный, кортикотроп- ный, тиреотропный гормоны, а также инсулин, тироксин, паратгормон, в основном влияют на трофику молочной железы, то есть осуществляют не центральную, а периферическую регуляцию.
Кроме нейроэндокринного механизма регуляции лактации существует так называемый аутокринный контроль (гига регуляторно-тормозная реакция), который обеспечивается супрессивными пептидами самой молочной железы. При недостаточном удалении молока из железы супрессивные пептиды подавляют альвеолярный синтез молока, и наоборот, частое и активное сосание обеспечивает регулярное удаление из молочной железы супрессивных пептидов с последующей активацией выработки молока (рис. 94).
 Следовательно, существует прямая связь между объемом молочной продукции и запросами ребенка относительно молока, которые проявляются при сосании. Отсутствие такого запроса быстро приводит к обратному7 развитию неиспользованной молочной железы.
Следовательно, существует прямая связь между объемом молочной продукции и запросами ребенка относительно молока, которые проявляются при сосании. Отсутствие такого запроса быстро приводит к обратному7 развитию неиспользованной молочной железы.
Вторым чрезвычайно важным нейрогормональным механизмом лактопоэза является рефлекс выведения молока, ши окситоциновый рефлекс. Пусковое звено — раздражение области соска и ареолы при активном сосании. Выведение молока происходит в две фазы. Первая длится 40—60 с, связана с передачей импульсов от нервных окончаний ареолы и соска к центральной нервной системе и обратно к молочной желе-
зе. При этом сфинктер соска расслабляется и сокращаются гладкие мышцы крупных протоков, что способетвз ет выведению из них молока. Во второй фазе (гуморальной), которая наступает через 1—4 мин, важную роль играет гормон оксито- цин. Он вызывает сокращение миоэпителиальных клеток и выведение молока из альвеол и мелких протоков. Следует отметить, что именно эта порция молока («заднее, или позднее, молоко») более богата жирами по сравнению с перзой порцией («переднее, или раннее, молоко»), в которой преобладают белки.
Окситоцин производится значительно быстрее, чем ПРЛ, и стимулирует выведение молока из альвеол во время кормления. Важная особенность кормления грудью — поддержка активного сокращения матки после родов, что, в свою очередь, предупреждает развитие послеродовых осложнений (кровотечение, субинволюция матки, эндометрит).
Существует несколько симптомов активного окситоцилового рефлекса, которые ощущает женщина перед кормлением:
- ощущение покалывания или распирание в молочных железах перед началом или во время кормления ребенка;
- выделение молока из желез, когда мать думает о ребенке или слышит его плач;
- выделение молока из одной молочной железы, в то время как ребенок сосет другую;
- вытекание молока тонкой струйкой из молочной железы, если ребенок обрывается от груди во время кормления;
- медленное глубокое сосание и глотание ребенком молока;
- ощущение боли от сокращения матки во время кормления в течение 1-й неделе после родов.
И окситоцин, и ПРЛ влияют на настроение и физическое состояние матери, а последний гормон считается решающим при формировании поведения матери в разных си гуациях.
До конца 1-й недели после родов происходит окончательное закрепление рефлекса выведения молока. Приблизительно в это время молочная железа приобретает возможность накапливать большое количество молока при менее значительном повышении давления в ней. В дальнейшем давление остается постоянным, независимо от увеличения секреции молока. Таким образом, после родов начинают действовать механизмы, которые предупреждают повышение давления в молочной железе. Количество грудного молока постепенно увеличивается, достигая максимального объема к 8—9-й неделе (приблизительно 1000—1500 мл).
Нужно также отметить, что во время кормления не происходит значите льных изменений количества молока во второй молочной железе за счет рефлекторного снижения тонуса ее сократительных элементов в ответ на повышение давления в местной системе железы. Этот рефлекс имеет важное приспособительное значение, в частности при кормлении одной молочной железой (например, при патологических состояниях другой молочной железы).
Наряду с центральными нейрошрмональными влияниями и собственно трофическими процессами в молочной железе осуществление функции лактации зависит и от ее кровоснабжения. Известно, что в норме объем кровотока молочной железы во время лактации в согни раз больше объема выработанного молока, потому процесс лактации весьма чувствителен к сосудосуживающим и сосудорасширяющим влияниям.
Таким образом, лактация состоит из двух фаз: продукции и выведения молока. Женское молоко — уникальная комбинация питательных веществ, сложная биологическая система, которая выполняет пластическую, энергетическую, иммуномодулирующую функции. Ни одна, даже еамая адаптированная молочная смесь, не может полностью заменить 1рудное молоко, компоненты которого отвечают всем потребностям организма ребенка.
В конце беременности и в первые дни после родов выделяемся молозиво. Молозиво является достаточно важной промежуточной формой питания, с одной стороны, между периодами гемотрофного и амниотрофного питания, с другой — началом лактотрофного.
Молозиво представляет собой клейкую желтоватую жидкость, которая заполняет альвеолы в течение III триместра беременности и продуцируется еще на протяжении нескольких дней после родов. Количество молозива изменяется в широких пределах — от 10 до 100 мл со средним значением около 50 мл за одно кормление.
Молозиво — это продукт железы, который:
- обеспечивает имму] юлошческую защиту организма ребенка, так как имеет высокий уровень секреторного иммуноглобулина А;
- обволакивает стенки желудка и кишечника ребенка;
- способствует более быстрому отхождению мекония;
- уменьшает интенсивность и длительность гипербклирубинемии у новорожденных;
- имеет высокоэнергетические и питательные свойства;
- содержит витамины в высоких концентрациях;
- полностью обеспечивает потребность организма новорожденного в течение
- 2-го дней жизни.
Молозиво содержит в 4—5 раз больше белков, чем зрелое молоко, в 2—10 раз больше витамина А и (3-каротина, в 2—3 раза больше аскорбиновой кислоты. Особенно богато молозиво секреторным иммуноглобулином А, который обеспечивает как первичную иммунобиологическую защиту организма ребенка, так и физиологическое становление иммунитета. Часть макрофагов имеет фагоцитарную активность, которая способствует становлению местного иммунитета.
По составу молозиво близко к тканям новорожденного: белки идентичны белкам сыворотки крови, жиры богаты олеиновой кислотой, содержат много фосфолипидов, сахар представлен лактозой, содержание минеральных солей высокое.
Молозиво имеет высокую калорийность (ккал/100 мл):
- е сутки — 150;
- е сутки — 120;
- и сутки — 80;
- е сутки — 75;
- е сутки — 70.
Таким образом, в течение 1—2-го дней жизни ребенок полностью обеспечен необходимыми калориями, белками, углеводами, иммунологической защитой при исключительно грудном кормлении, когда он получает молозиво в случае частого прикладывания к груди в условиях совместного пребывания матери и младенца и при наличии квалифицированной поддержки со стороны медицинского персонала.
Молозиво полностью отвечает потребностям младенца. Недостаточно развитые почки новорожденного ребенка не могут переработать большие объемы жидкости без метаболического стресса. Продукция лактозы и других кишечных энзимов только начинается. Для защиты от окислительных повреждений и геморрагических заболеваний нужны ингибиторы и хинон. Иммуноглобулины, которые покрывают незрелую поверхность кишечника ребенка, таким образом защищают ее от бактерий, вирусов, паразитов и других патогенных факторов. Факторы роста с гимулируюг собственные системы ребенка, таким образом, молозиво действует как модулятор развития ребенка. Действие молозива ослабляется добавлением воды в желудочно-кишечный тракт ребенка. Молозиво переходит в зрелое молоко на 3—14-й день после родов.
Даже если женщина в течение всего периода беременности кормила другого ребенка, ее молоко пройдет стадию молозива как раз перед и непосредственно после новых родов.
Грудное молоко содержит сотни общеизвестных компонентов. Оно отличается по составу не только у разных матерей, но даже у одной женщины в разных молочных железах, от кормления к кормлению, не говоря обо всем промежутке лактации. Человеческое молоко отвечает индивидуальным потребностям ребенка.
Грудное молоко, по результатам качественных и количественных исследований ВОЗ, содержит 1,15 г белка в 100 мл, за исключением первого месяца, когда этот показатель состаштяет 1,3 г на 100 мл.
Жиры: за некоторым исключением содержание жиров в зрелом молоке идеально подходит ребенку и отвечает физиологическим потребностям. Содержание жиров увеличивается приблизительно от 2,0 г на 100 мл в молозиве к среднему значению в зрелом молоке 4—4,5 г на 100 мл на 15-й день после родов.
Дактоза является основным углеводом женского молока, хотя в нем присутствуют в небольших количествах также галактоза, фруктоза и другие олигосахариды. Лактоза — одна из стабильных составляющих молока. Лактоза обеспечивает около 40 ккал энергетических потребностей, а также выполняет другие функции.
Витамины: содержание витаминов в женском молоке почти всегда отвечает потребностям ребенка, хотя может изменяться в зависимости от рациона питания женщины.
Минеральные вещества: содержание большинства минеральных веществ в грудном молоке (фосфор, кальций, железо, магний, цинк, калий, фтористые соединения) зависит от рациона питания женщины.
Микооэлементы: ребенок, который кормится грудью, имеет меньший риск недостаточности или избытка микроэлементов Медь, кобальт, селен в женском молоке присутствуют в больших количествах, чем в коровьем Недостаточность меди, которая приводит к гипохромной микроцитарной анемии и неврологическим отклонениям, встречается только у детей, которые находятся на искусственном вскармливании.
В грудном молоке присутствуют некоторые гормоны (окситоцин, пролактин, стероиды надпочечников и яичников, простагландины), а также Gn-Rli (гонадо- тропинвыд е.гя ю щ и й гормон), GRF (фактор, выделяющий гормон роста), инсулин, соматотропин, релаксин, кальцитонин и нейротензин — в концентрациях, которые превышают такие в крови матери, TRN (тиреотропинвыделяющий гормон), TSN (тиреотропинстимулирующий гормон), тироксин, трийодтиронин, эритропоэтин — в концентрациях, которые ниже, чем в крови матери. Некоторые энзимы женского молока имеют многофункциональную природу. Одни отображают физиолог ические изменения, которые происходят в молочных железах, другие необходимы для развития новорожденного (протеолитические энзимы, пероксидаза, лизоцим, ксантиновая оксидаза), третьи усиливаю!' действие собственных пищеварительных энзимов ребенка (а-амилаза и солестимулирующая липаза).
Противоинфекнионные свойства в молозиве и грудном молоке имеют как растворимые, так и клеточные компоненты. Растворимые компоненты включают иммуноглобулины (IgA, IgG, IgM) наряду с лизоцимами и другими энзимами, лактоферрин, бифидум -фактор и другие иммунорегулирующие вещества. К клеточным компонентам относятся макрофаги, лимфоциты, нейтрофилъные грану- лоциты и эпителиальные клетки. В зрелом молоке, в отличие от молозива, их концентрация снижается. Однако поскольку снижение их концентрации компенсируется увеличением объема молока, то ребенок получает их в более-менее постоянном количестве в течение всего периода лактации
Таким образом, грудное кормление — один из важнейших факторов адаптации новорожденного к новым условиям внеутробной жизни,
Практически каждая женщина способна кормить своего ребенка грудью длительное время. Но для этого нужно выполнять определенные условия, главными из которых являются:
- раннее, то есть в первые 30—60 мин после родов, прикладывание новорожденного к груди;
- частое, активное сосание, которое определяется не каким-то расписанием, а только индивидуальным требованием ребенка и степенью его сытости;
- правильная техника кормлен]гя, которая обеспечивает эффективное сосание;
- полное опорожнение молочной железы и получение молока ребенком;
- позитивное эмоциональное состояние женщины, которая кормит грудью.
А если раннее прикладывание по каким-либо причинам не состоялось и первое кормление отложилось на некоторое время, лактация в этом случае также может быть успешной и длительной. Нужно заменить сосание ребенка ранним регулярным сцеживанием молозива из молочных желез каждые 3—3,5 ч. Даже если после родов молочные железы пусты, нужно помассировать сосок и ареолу, а затем осторожно сиедить капли молозива, повторяя эту процедуру регулярно. Количество молока обязательно увеличится и его будет достаточно для кормления ребенка.
Частота прикладывания ребенка к груди может достигать 10—12 раз в сутки. По мере увеличения количества молока частота кормлений будет уменьшаться до 7—9. Особенно важны в поддержке лактации ночные кормления.
При правильной технике кормления длительность кормления не должна ограничиваться. После активного сосания одной груди и ее опорожнения ребенку нужно предложить другую грудь. Следующее кормление нужно начинать уже с груди, которой кормили последней. Но необходимо помнить, что использование двух молочных желез на одно кормление может привести к тому, что ребенок не получит «заднее», наиболее энергетически ценное молоко. Поэтому' в любом случае нельзя быстро менять грудь во время кормления. Как правило, на 6—14-е сутки при таком режиме кормления происходит становление достаточной лактации, длительность сосания составляет в среднем 20—30 мин, и исчезает потребность кормить ребенка из двух грудей.
Сегодня хорошо извеп но, что кормление ребенка по жесткому расписанию, с ночным перерывом, применение бутылки с соской при докармливании смесями в период становления лактации, то есть в первые дни после родов, приводит к уменьшению выработки молока и ранней потери лакгации вообще.
Одним из решающих факторов успеха лактации есть обеспечение соответствующего положения ребенка около груди и правильной техники, грудного кормления. Последствиями неправильного кормления грудью могут быть:
- образование трещин сосков, боль во время кормления, появление страха относительно возникновения боли, торможение рефлекса выведения молока;
- неэффективное сосание ребенком груди, а следовательно, его неудовлетворение, снижение массы тела;
- применение молока и уменьшение его выработки как следствие недостаточного опорожнения груди;
- развитие недостаточного продуцирования молока, так называемой гипога- лактии:
- засасывание значительного количества воздуха (аэрофагил), который заполняет желудок, растягивает его и приводит к срыгиванию молока;
- трещины соска и застой молока, что в дальнейшем приводи! к маститу. Чтобы кормление было приятным и легким, нужно занять удобное положение (лежа или сидя с опорой для спины). Ребенок дЩтжей иметь возможность изучать лицо, особенно глаза мамы. Лучше всего кормить ребенка обнаженной, чтобы ребенок максимально контактировал с маминым зелом, Если младенец туго спеленут, то правильно приложить его к груди невозможно. Ребенок должен свободно двигаться во время сосания, проявлять свои эмоции, реакции. Свободное пеленание, без ограничения движений, содействует правильному развитию костно-мышечной системы, суставов, формирует потребность ребенка в грудном молоке для возобновления энергии.
В каком бы положении не проводилось кормление (сидя или лежа), нужно придерживаться таких основных правил:
- головка и туловище малыша должны находиться на одной линии;
- лицо ребенка должно быть обращено к груди матери, носик должен находиться напротив соска;
- тельце малыша должно быть прижато к телу матери (живот к животу);
- следует придерживать одной рукой все тельце ребенка снизу.
Признаки правильного прикладывания ребенка к груди (рис. 95):
- подбородок ребенка касается материнской груди;


Рис. 96. Ребенок неправильно приложен к груди
- ротик малыша широко отк рыт;
- нижняя губа вывернута;
- щечки округлены;
- большая часть ареолы не видна (в основном нижняя ее часть);
- мать не чувствует боли даже при длительном сосании:
- слышно, как ребенок глотает молоко.
Признаки неправильного кормления ребенка:
- туловище младенца не полностью повернуто к матери;
- подбородок не касается груди;
- ротик открыт нешироко, нижняя губа втянута, щечки даже западают;
- большая часть нижнего участка ареолы остается не захваченной ротиком младенца;
- сосательные движения быстрые и короткие, иногда появляется причмокивание;
- ощущение боли в области соска (рис. 96).
Чтобы обеспечить длительное и успешное грудное кормление с первых дней по возвращении домой из роддома, нужно придерживаться следующих правил*
- кормите ребенка «по требованию», а не «по режиму», то есть нужно дать ребенку возможность кормиться сколько он сам пожелает. В первые недели жизни это может быть 8—10 и даже 12 раз в сутки. Такое частое кормление новорожденного физиологическое и способствует хорошей стимуляции вашей лактации. Постепенно, обычно на 3—4-й неделе жизни младенца, частота кормлений уменьшается и составляет 6—7 раз в сутки;
- не избегайте ионного кормления. Если малыш проснулся ночью и плачет, не давайте ему воду или пустышку, а покормите грудью. Помните, что именно в ночное время происходит интенсивная продукция пролактина, который отвечает за лактацию;
- трудное кормление должно происходить в спокойной атмосфере. Хорошее настроение матери, приятная музыка, уют способствуют интенсивному продуцированию молока и легкому выделению его из молочкой железы;
- длительность каждого кормления, как правило, составляет 15—20 мин. Большинство детей за это время высасывают нужное количество молока и засыпаю!. Если это не вызывает у вас неприятных или болевых ощущений, то желательно не забирать малыша от груди и дать возможность потностыо удовлетворить его сосательный рефлекс;
- здоровый ребенок, который получает достаточное количество грудного молока, не нуждается в дополнительном потреблении воды, отваров или чая, даже в жаркие дни, так как женское молоко содержит нс только питательные вещества, но и волу, необходимую ребенку
Оптимальным считается исключительно грудное вскармливание е течение первых 4—5 мес. (ребенок получает лишь грудное молоко и никакой чужеродной еды, даже воды), так как при достаточном объеме лактации, рациональном питании женщины материнское молоко полностью обеспечивает физиологические потребности ребенка первых 5 мес. жизни.
Для того чтобы лактация была полноценной, вы должны правильно питаться. Период кормления грудью не нуждается в соблюдении специальных диет. Тем не менее, необходимо помнить, что на продуцирование молока ваш организм использует свои внутренние ресурсы Поэтому питание должно быть достаточно калорийным и сбалансированным по составу всех пищевых веществ: белков, незаменимых аминокислот, жиров, незаменимых жирных кислот, углеводов, витаминов, минеральных солей и микроэлементов.
Суточный набор продуктов r период кормления грудью:
- мясо и мясные изделия — 120 г:
- рыба — 100 г;
- сыр нежирный — 100 г;
- яйца — 1 шт.;
- молоко — 300—400 г;
- кефир и другие кисломолочные продукты — 200 г;
- сметана — 30 г;
- масло сливочное — 15 г;
- масло растительное — 30 г;
- сахар, мед, варенье — 60 г;
- ржаной хлеб — 100 г;
- пшеничный хлеб — 120 г;
- мучные изделия (сдоба) — 120 г;
- крупы и макаронные изделия — 60 г;
- карт офелъ — 200 г.
- овощи (капуста, свекла, морковь, тыква, кабачки и т. и.) — 500 г;
- фрукты, ягоды — 300 г;
- сок фрукт овый, ягодный — 200 г;
- орехи — 3—4 шт.
Необходимо также обратить внимание на питьевой режим: он должен быть достаточно объемным, но не избыточным. Как правило, женщина, которая кормят, чувствует комфорт при ежедневном употреблении около 2 л жидкости (с учетом ъсех видов питья — чай, компот, фруктовые соки, молоко, овощные отвары, настои и др.).
Недопустимо в период кормления грудью употреблять алкогольные напитки, кофе или крепкий чай. Нужно избегать очень жирной, острой и копченой еды.
В любое время года ежедневный рацион должен содержать много овощей, фруктов, зелени, ягод (свежих или свежезамороженных), соков или витаминизированных напитков промыниенного производства для кормящих женщин. Критериями amp;гя введения прикорма ребенка являются:
- возраст свыше 5—6 мес.;
- угасание рефлекса «выталкивания» и поящтение скоординированного рефлекса пережевывания еды языком и глотания;
- появление движений жевания при поступлении в ротик ребенка еды густой консистенции или глотания ее с ложки;
- начало прорезывания зубов;
- появление недовольства ребенка при исключительно грудном вскармливании при нормальном объеме молока у матери (беспокойство ребенка, уменьшение интервалов между кормлениями, голодный крик, ночные пробуждения, уменьшение прироста массы тела за последнюю неделю), а также появление интереса к тому, что едят другие;
- достаточная зрелость пищеварительного тракта, которая дает возможность усваивать небольшое количество прикорма без диспепсических расстройств или аллергических реакций.
Нужно ознакомить женщину с правшами введения прикорма (табл. 34):
- прикорм дают перед кормлением грудью;
- любые новые для ребенка продукты начинают давать с небольшого количества (соки — с капель, пюре и каши — lt; одной чайной ложки) и постепенно, за 5—7 дней, увеличивают до полной порции;
- новый прикорм можно начинать вводить только тогда, когда младенец привык к предыдущему, съедает полную порцию и хорошо себя чувствует (через 2 нед.);
- каждый раз после того как малыш получил порцию прикорма, следует дать ему грудь. Это поможет сохранить лактацию, а ребенок будет чувствовать себя довольным и спокойным;
- прикорм давать только из ложечки, а не через соску, положив небольшое количество еды на середину язычка, тогда ребенок легко ее проглотит. Кормление густой едой через соску может привести к травматизапии десен, формированию неправильного прикуса, отказу ребенка от груди;
- во время кормления ребенок должен находиться в вертикальном положении, в удобной позе на руках или на коленях у матери или в специальном детском стульчике;
- еда всегда должна быть свежеприготовленной, иметь нежную гомогенную консистенцию (сначала сливкообразную, потом — сметанообрз зную), охлажденную до температуры тела (36—37 °С);
- нельзя кормить ребенка принудительно. Мать должна внимательно следить за его поведением во время кормления. Если малыш выталкивает еду изо рта, отворачивается, . гужи о его успокоить, покормить грудью, а в следующий раз опять предложить прикорм;
- во время кормления руки оебенка должны быть свободными, нужно ребенку дать ложечку в правую руку, чтобы малыш привыкал к «своей» ложке
Ориентировочная схема введения прикорма для детей первого года жизни,
которые находятся на грудном вскармливании
ТАБЛИЦА 34