Пересадки клеток костного мозга занимают обособленное место в практике трансплантаций. Во-первых, их осуществляют в форме инфузий суспензий клеток, а не подсадки солидной ткани. Во-вторых, при пересадке аллогенного костного мозга мобилизуются иммунные механизмы, отличные от таковых при трансплантации солидных органов. В-третьих, подобная трансплантация несет опасность иммунологической агрессии со стороны пересаженной ткани.
Наиболее типичные показания для пересадки костного мозга — необходимость компенсации недостаточности кроветворения при разного рода цитопениях и замещение костного мозга, разрушенного в результате действия ионизирующих излучений, в том числе с лечебной целью (например, при гемобластозах). Основные отличия иммунных механизмов отторжения костного мозга от типичных механизмов трансплантационного иммунитета состоят в большем степени вовлечении NK-клеток и реальной роли антител в отторжении аллогенного костного мозга.
Трансплантация аллогенного костного мозга, содержащего Т-лимфоци- ты, может послужить основой для возникновения реакции «трансплантат против хозяина» (РТПХ) (рис. 4.11). РТПХ, возникающую при клинических пересадках костного мозга, обозначают как болезнь «трансплантат против хозяина». Уже из названия следует, что эта реакция направлена против антигенов хозяина и осуществляется пересаженными клетками.
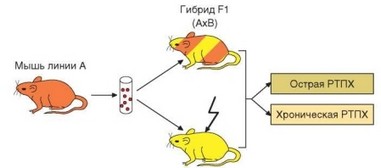
Рис. 4.11. Схема индукции реакции «трансплантат против хозяина»
Впервые РТПХ была воспроизведена путем нанесения на хорион-аллан- тоисную оболочку куриного эмбриона лимфоцитов родительской линии. При этом на оболочке появлялись очаги пролиферации лимфоцитов, а затем лимфоидные клетки повреждали ткани эмбриона. В настоящее время общепринятым подходом для воспроизведения РТПХ в экспериментах на мышах служит введение лимфоидных клеток родительской линии (из любого источника, чаще всего — из лимфатических узлов) гибридам F1. В этом случае реципиент не способен отторгать подсаженные клетки, так как они не содержат чужеродных антигенов, но эти клетки распознают молекулы гистосовместимости, унаследованные гибридами от второго родителя, и реагируют на них. При внутривенном введении на 7-10-е сутки развивается системная реакция, сопровождающаяся сплено- и гепатомегалией, а при введении высоких доз клеток (особенно молодым животным) — гибелью реципиентов. При введении клеток в стопу развивается локальная реакция, выявляемая по увеличению региональных лимфатических узлов. Этот вариант часто применяют в экспериментах в качестве теста на состояние клеточного иммунного ответа у донора клеток. Другой вариант воспроизведения РТПХ состоит во введении лимфоцитов аллогенному реципиенту с подавленным иммунитетом (например, облученным взрослым, мышам с врожденным иммунодефицитом или новорожденным). Развитие РТПХ при введении родительских клеток новорожденным гибридам F1 сопровождается задержкой роста, облысением, поражением слизистых оболочек с диареей, кахексией. Такое состояние называют болезнью задержки роста (runt-синдром) или синдромом истощения (wasting-синдром).
Как уже было отмечено, у человека болезнь «трансплантат против хозяина» является следствием лечебных процедур — обычно после введения костного мозга, реже — суспензии лимфоидных клеток, больным, облученным с лечебной целью или при радиационных катастрофах. Болезнь может быть индуцирована также пересадками органов, богатых лимфоидными клетками, например, легких или фрагментов кишечника. Болезнь развивается в двух вариантах — остром и хроническом. Острая болезнь «трансплантат против хозяина» развивается в течение 100 сут (в типичных случаях — на второй декаде) после облучения и пересадки костного мозга. Раньше ее называли вторичной радиационной болезнью, понимая под первичной прямые последствия облучения. Реакция на антигены MHC протекает тяжелее реакции на слабые антигены гистосовместимости.
Типичную для экспериментальной РТПХ клиническую картину, состоящую в увеличении селезенки, лимфатических узлов и печени наблюдают достаточно редко. Чаще всего наблюдается поражение трех «мишеней» — кожи (эпидермиса), печени (эпителия желчных протоков, но не гепатоцитов) и пищеварительного тракта (слизистой оболочки). Проявлениями РТПХ в этом случае являются сыпь, желтуха, диарея, кишечные кровоизлияния. Массивное слущивание эпителия слизистой оболочки кишечника или обширные некротические процессы могут приводить к смертельному исходу.
Хроническая болезнь «трансплантат против хозяина» развивается позже 100 сут после подсадки костного мозга. Она проявляется фиброзом и атрофическими процессами без некрозов. Поражаются те же эпителиальные ткани и органы, что и при острой форме болезни, а также легкие.
При острой экспериментальной РТПХ основной мишенью донорских лимфоцитов служат молекулы MHC-II и в первую очередь поражаются экспрессирующие их клетки (клетки Лангерганса в коже, дендритные и эпителиальные клетки в тимусе и др.). Это основная причина развития сопутствующего иммунодефицита. Хроническая РТПХ в большей степени направлена против молекул MHC-I. Поскольку при пересадках клеток происходит отбор доноров, совместимых по MHC, болезнь «трансплантат против хозяина», регистрируемая в практике трансплантаций, обычно обусловлена реакцией Т-клеток на слабые антигены гистосовместимости. Ключевая роль в патогенезе РТПХ и соответствующей болезни принадлежит Т-лимфоцитам, как CD4+ (преимущественно), так и CD8+(рис. 4.12). Допускают участие в реакции NK-клеток. Если механизмы запуска реакции в целом понятны, то механизм формирования клинических проявлений объяснить сложнее. Увеличение лимфоидных органов и печени связаны с размножением лимфоидных клеток, причем не только донора, но и собственных клеток реципиента в ответ на цитокины, выделяемые активированными донорскими клетками. Цитокины участвуют также в повреждении эпителиальных клеток, которое предотвращают антитела к IL-1 и TNFa. Вероятно, в развитии кахексии при острой РТПХ участвует
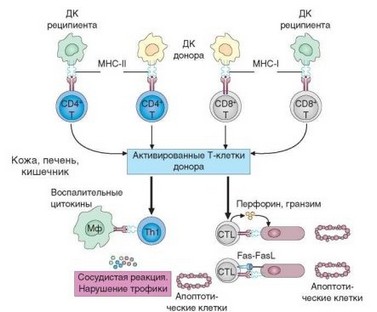
Рис. 4.12. Клеточные механизмы реакции «трансплантат против хозяина». В основе реакции лежат те же механизмы, которые отвечают за отторжение аллотрансплантата: перфорин- и Fas-зависимый апоптоз клеток-мишеней, нарушение питания пораженных участков вследствие развития воспаления
TNFa, а развитие фиброза при хронической болезни «трансплантат против хозяина» не обходится без участия TGFp.
Общепринятый подход к профилактике болезни «трансплантат против хозяина» состоит в удалении Т-клеток из пересаживаемого костного мозга. Это действительно предотвращает развитие заболевания, но при этом ухудшается приживление трансплантируемых клеток в костном мозгу реципиента. Полагают, что для приживления (независимо от совместимости по MHC) необходимы цитокины, вероятнее всего, колониестимулирующие факторы, выделяемые Т-клетками. В настоящее время разрабатывают подходы к профилактике болезни «трансплантат против хозяина» путем добавления к пересаживаемым клеткам костного мозга регуляторных Т-лимфо- цитов, подавляющих функциональную активность Т-клеток. Одновременно развивается подход, заменяющий пересадку костного мозга переливанием крови (точнее лейкомассы), в которую предварительно мобилизованы (с помощью введения G-CSF) стволовые кроветворные клетки. Присутствие в крови зрелых Т-клеток повышает угрозу развития РТПХ, что создает необходимость освобождения от них переливаемой лейкомассы.
Серьезную проблему при пересадке костного мозга составляет недостаточная эффективность восстановления Т-лимфоцитарного ростка, в особенности CD4+ Т-хелперов, обусловленная как недостаточной функциональной активностью тимуса во взрослом организме, так и нарушением гомеостатических процессов, прежде всего ослаблением экспрессии молекул MHC-II, приводящим к уменьшению объема ниш для CD4+ Т-клеток.
