Доброкачественные опухоли и кисты пищевода
Доброкачественные опухоли пищевода делятся на опухоли эпителиального и неэпителиального происхождения. К первой группе относятся полипы, аденомы, папилломы и кисты пищевода, ко второй — лейомиомы, фибромы, липомы и лимфангиомы, нейрофибромы, невриномы, остеохондромы, миобластомы пищевода. Величина доброкачественной опухоли может колебаться от размеров вишни до опухолей, занимающих значительную часть пищевода.
По частоте первое место среди всех доброкачественных опухолей пищевода занимает лейомиома, составляющая 50—70% всех доброкачественных опухолей пищевода. Другие опухоли наблюдаются очень редко. Приблизительно в половине случаев лейомиомы локализуются в нижней трети пищевода, в трети случаев — в средней трети. Наиболее часто лейомиомы встречаются в возрасте 20—60 лет, хотя описаны случаи этой опухоли у детей и стариков. Несколько чаще лейомиома встречается у мужчин.
Второе место по частоте среди доброкачественных опухолей пищевода занимают кисты пищевода.
В зависимости от происхождения кисты пищевода делятся на следующие группы:
Бронхогенные кисты пищевода располагаются в заднем средостении от уровня бифуркации трахеи до диафрагмы. Стенка ее может содержать все элементы стенки бронха (хрящ, слизистые железы, гладкие мышечные волокна). Когда стенки кисты имеют строение стенки пищевода, желудка или кишечника, тогда киста называется «пищеводной», «желудочной» или «энтерокистомой».
Киста пищевода представляет собой тонкостенное образование округлой формы, полости которого выстланы эпителием и содержат желтоватую жидкость. Диаметр кисты в среднем равен 4—5 см.
Фибромы пищевода могут располагаться в толще стенки пищевода, но значительно чаще представляют собой опухоль на ножке.
Другие опухоли в пищеводе встречаются редко.
Лечение доброкачественных опухолей оперативное. При этом применяют пять видов операций: 1) удаление опухоли через рот;
Первая операция — удаление опухоли через рот — применяется при полипах начального отдела пищевода. Эндоскопическое удаление опухоли применяется при небольших полипах на узкой ножке. Операция заключается в пересечении ножки опухоли петлей, щипцами или с помощью электрокаутера, через эзофагоскоп. При внутристеночных опухолях и при больших полипах, особенно на широком основании в зависимости от локализации опухоли, применяют шейный, чресплевральный или абдоминальный доступ. При опухолях шейно-
го отдела пищевода пользуются разрезом по переднему краю левой грудино-ключично-сосцевидной мышцы. При опухолях верхних 2/з грудного отдела пищевода удобной является правосторонняя торакотомия в пятом межреберье. При опухолях в нижней трети пищевода обычно применяют левосторонний доступ в седьмом межреберье. Опухоли абдоминального отдела пищевода удаляют через абдоминальный доступ.
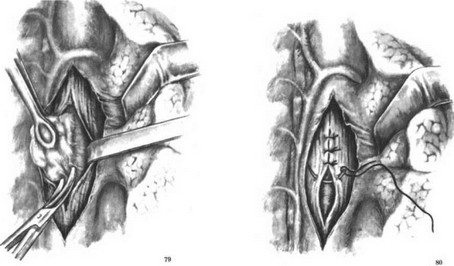
После обнажения пищевода пальпаторно находят подвижную опухоль, которая обычно имеет плотно-эластичную консистенцию, гладкую поверхность. Стенка пищевода в большинстве случаев не изменена. При небольших опухолях применяют энуклеацию опухоли. При этом рассекают и отодвигают в сторону мышечную оболочку над опухолью. Последнюю берут на держалку и, подтягивая, выделяют из окружающих тканей (рис. 79). При выделении узла следует соблюдать максимальную осторожность, чтобы не повредить слизистую оболочку пищевода. После удаления опухоли производят тщательный гемостаз. Рассеченные края мышечной оболочки сшивают узловыми кетгутовыми швами (рис. 80). В тех случаях, когда мышечная оболочка истончена, применяют укрепление линии швов. С этой целью применяют лоскут диафрагмы (Б. В. Петровский), лоскут париетальной плевры (П. В. Куприянов), легочную ткань (Nissen), синтетический материал (Т. А. Суворова). А. А. Шалимов при небольших заплатах применяет лоскут на питающей ножке из перикарда, а при значительных дефектах, требующих окутывания слизистой оболочки, циркулярно на значительном протяжении применяет широкую фасцию бедра.
Иссечение опухоли с участком стенки пищевода применяют при плотном спаянии опухоли со слизистой оболочкой, а также при большой многодольчатой опухоли. По возможности узлы опухоли выделяют из стенки пищевода. Иссечение стенки производят экономно в пределах здоровых тканей (рис. 81). Слизистую оболочку сшивают узловыми швами (рис. 82). Небольшие дефекты мышечного слоя ушивают (рис. 83), при больших — применяют пластику лоскутом диафрагмы по Б. В. Петровскому в нижнем сегменте, перикардом — в среднем сегменте и широкой фасцией бедра в верхнем сегменте и обширных дефектах.
При обширных циркулярных опухолях применяют резекцию пищевода. При расположении опухоли в нижней половине пищевода операцию заканчивают наложением эзофаго- гастроанастомоза, при высоких опухолях возможно применение сегментарной тонко- или толстокишечной пластики.
По частоте первое место среди всех доброкачественных опухолей пищевода занимает лейомиома, составляющая 50—70% всех доброкачественных опухолей пищевода. Другие опухоли наблюдаются очень редко. Приблизительно в половине случаев лейомиомы локализуются в нижней трети пищевода, в трети случаев — в средней трети. Наиболее часто лейомиомы встречаются в возрасте 20—60 лет, хотя описаны случаи этой опухоли у детей и стариков. Несколько чаще лейомиома встречается у мужчин.
Второе место по частоте среди доброкачественных опухолей пищевода занимают кисты пищевода.
В зависимости от происхождения кисты пищевода делятся на следующие группы:
- ретенционные кисты; 2) кистозный или фолликулярный эзофагит; 3) редубликационные кисты; 4) кисты, образующиеся из островков желудочной слизистой; 5) энтерогенные кисты пищевода; 6) бронхогенные кисты пищевода; 7) дермоидные кисты; 8) паразитарные кисты.
Бронхогенные кисты пищевода располагаются в заднем средостении от уровня бифуркации трахеи до диафрагмы. Стенка ее может содержать все элементы стенки бронха (хрящ, слизистые железы, гладкие мышечные волокна). Когда стенки кисты имеют строение стенки пищевода, желудка или кишечника, тогда киста называется «пищеводной», «желудочной» или «энтерокистомой».
Киста пищевода представляет собой тонкостенное образование округлой формы, полости которого выстланы эпителием и содержат желтоватую жидкость. Диаметр кисты в среднем равен 4—5 см.
Фибромы пищевода могут располагаться в толще стенки пищевода, но значительно чаще представляют собой опухоль на ножке.
Другие опухоли в пищеводе встречаются редко.
Лечение доброкачественных опухолей оперативное. При этом применяют пять видов операций: 1) удаление опухоли через рот;
- эндоскопическое удаление опухоли; 3) энуклеация опухоли; 4) иссечение опухоли с участком стенки пищевода; 5) резекция пищевода.
Первая операция — удаление опухоли через рот — применяется при полипах начального отдела пищевода. Эндоскопическое удаление опухоли применяется при небольших полипах на узкой ножке. Операция заключается в пересечении ножки опухоли петлей, щипцами или с помощью электрокаутера, через эзофагоскоп. При внутристеночных опухолях и при больших полипах, особенно на широком основании в зависимости от локализации опухоли, применяют шейный, чресплевральный или абдоминальный доступ. При опухолях шейно-

- Удаление лейомиомы пищевода. Иссечение опухоли.
- Удаление лейомиомы пищевода. Ушивание дефекта стенки пищевода.
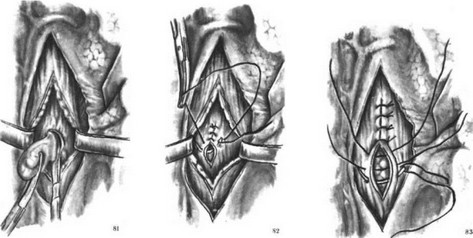
- Удаление полипа пищевода.
- Удаление полипа пищевода. Ушивание дефекта слизистой оболочки.
- Удаление полипа пищевода. Ушивание стенки пищевода.
го отдела пищевода пользуются разрезом по переднему краю левой грудино-ключично-сосцевидной мышцы. При опухолях верхних 2/з грудного отдела пищевода удобной является правосторонняя торакотомия в пятом межреберье. При опухолях в нижней трети пищевода обычно применяют левосторонний доступ в седьмом межреберье. Опухоли абдоминального отдела пищевода удаляют через абдоминальный доступ.
После обнажения пищевода пальпаторно находят подвижную опухоль, которая обычно имеет плотно-эластичную консистенцию, гладкую поверхность. Стенка пищевода в большинстве случаев не изменена. При небольших опухолях применяют энуклеацию опухоли. При этом рассекают и отодвигают в сторону мышечную оболочку над опухолью. Последнюю берут на держалку и, подтягивая, выделяют из окружающих тканей (рис. 79). При выделении узла следует соблюдать максимальную осторожность, чтобы не повредить слизистую оболочку пищевода. После удаления опухоли производят тщательный гемостаз. Рассеченные края мышечной оболочки сшивают узловыми кетгутовыми швами (рис. 80). В тех случаях, когда мышечная оболочка истончена, применяют укрепление линии швов. С этой целью применяют лоскут диафрагмы (Б. В. Петровский), лоскут париетальной плевры (П. В. Куприянов), легочную ткань (Nissen), синтетический материал (Т. А. Суворова). А. А. Шалимов при небольших заплатах применяет лоскут на питающей ножке из перикарда, а при значительных дефектах, требующих окутывания слизистой оболочки, циркулярно на значительном протяжении применяет широкую фасцию бедра.
Иссечение опухоли с участком стенки пищевода применяют при плотном спаянии опухоли со слизистой оболочкой, а также при большой многодольчатой опухоли. По возможности узлы опухоли выделяют из стенки пищевода. Иссечение стенки производят экономно в пределах здоровых тканей (рис. 81). Слизистую оболочку сшивают узловыми швами (рис. 82). Небольшие дефекты мышечного слоя ушивают (рис. 83), при больших — применяют пластику лоскутом диафрагмы по Б. В. Петровскому в нижнем сегменте, перикардом — в среднем сегменте и широкой фасцией бедра в верхнем сегменте и обширных дефектах.
При обширных циркулярных опухолях применяют резекцию пищевода. При расположении опухоли в нижней половине пищевода операцию заканчивают наложением эзофаго- гастроанастомоза, при высоких опухолях возможно применение сегментарной тонко- или толстокишечной пластики.
Источник: Шалимов А.А., Полупан В.Н., «Атлас операций на пищеводе, желудке и двенадцатиперстной кишке» 1975
А так же в разделе « Доброкачественные опухоли и кисты пищевода »
- Анатомический очерк пищевода
- Повреждения и разрывы пищевода
- Атрезии пищевода
- Дивертикулы пищевода
- Нервно-мышечные заболевания пищевода
- Грыжи пищеводного отверстия диафрагмы
- Короткий пищевод, рефлюкс-эзофагит и пептические стриктуры пищевода
- Операции при раке пищевода
- Инвагинационные анастомозы
- Рак средней трети пищевода