Рак средней трети пищевода
Из большого количества операций, применяемых для лечения рака среднегрудного отдела пищевода, мы в настоящее время применяем следующие операции: 1) у пожилых ослабленных больных применяем операцию Торека с последующей эзофагопластикой толстой кишкой во второй этап; 2) у относительно молодых, достаточно крепких больных выполняем резекцию грудного отдела пищевода с одномоментной пластикой желудком правосторонним доступом — операцию Льюиса в модификации А. А. Шалимова. Однако возможно применение методики внутригрудной пластики желудком по Lewis и загрудинной — по Waddell, 3) в случаях, когда особенности кровоснабжения желудка не позволяют выполнить эту операцию и имеется значительно распространенный рак пищевода, требующий удаления не только средней, но и нижней трети — применяем удаление пораженного участка пищевода с одновременной внутри- грудной пластикой пищевода правой половиной толстой кишки с сохранением илео-це- кального угла; 4) в случаях, когда имеется небольшая опухоль пищевода, не выходящая за пределы его стенки, а особенности кровоснабжения желудка не позволяют применять пластику пищевода желудком, применяем сегментарную толстокишечную пластику с участком подвздошной кишки по А. А. Шалимову.
В настоящее время все хирурги выполняют операцию Торека, однако, в отличие от оригинальной методики Торека, используют правосторонний доступ.
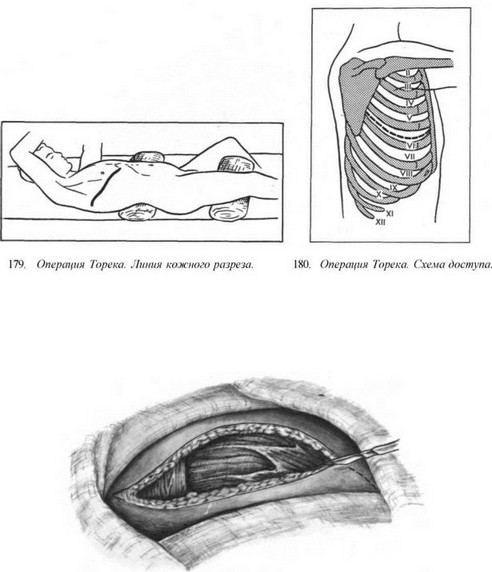
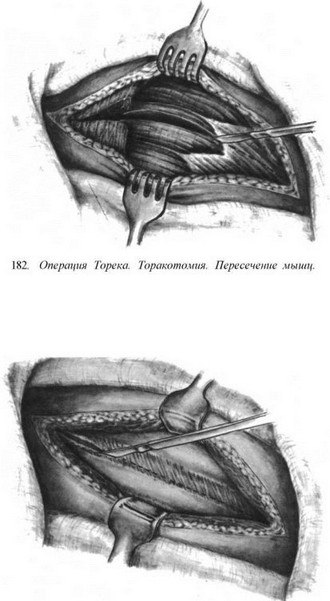
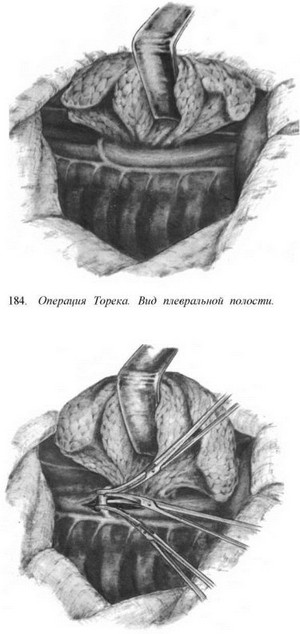
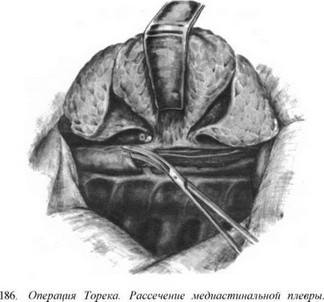
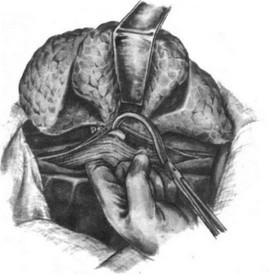
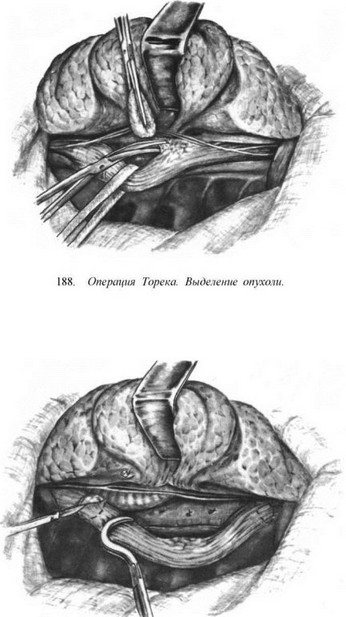
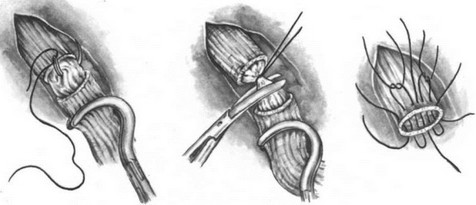
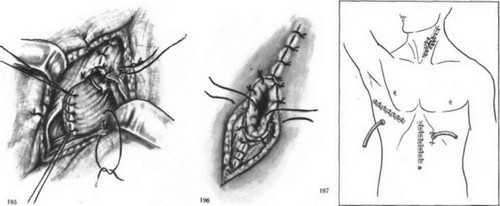
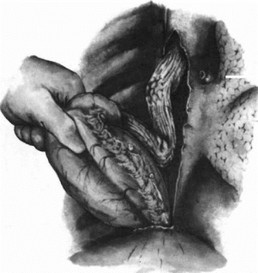
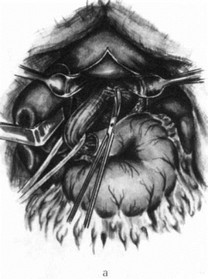
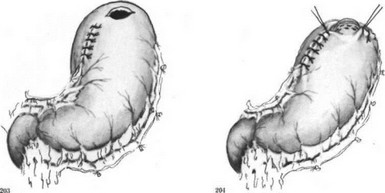
Резекция пищевода по Тореку. Правосторонняя торакотомия по пятому — шестому межре- берью (рис. 179—183). Легкое отводят кпереди (рис. 184). Рассекают медиастинальную плевру, перевязывают и пересекают непарную вену (рис. 185). Пищевод вместе с опухолью выделяют на всем протяжении с клетчаткой средостения и лимфатическими узлами (рис. 186—188). Во время выделения пищевода проводят тщательный гемостаз и максимально щадят блуждающие нервы. Под куполом плевры и над диафрагмой надсекают мышечную оболочку пищевода до слизистой оболочки (рис. 189—190), последнюю перевязывают и пищевод с опухолью отсекают (рис. 191). Дополнительно накладывают швы на мышечную оболочку, погружая культю слизистой оболочки (рис. 192, 193). Грудную клетку дренируют (рис. 194) и ушивают. Производят шейную медиастинотомию, извлекают культю (рис. 195) или весь пищевод с опухолью, если ранее не резецирован, резецируют его и формируют эзофагостому (рис. 196).
183. Операция Торека. Торакотомия. Рассечение межре- берных мышц.
В заключение производят лапаротомию, ревизию кардии, малого сальника, печени и накладывают гастростому по Кадеру (рис. 197).
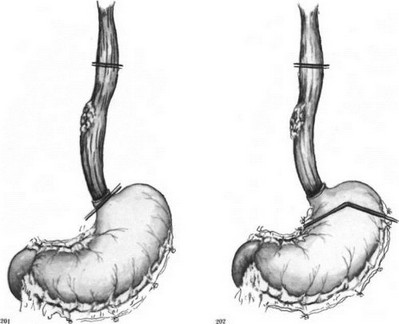
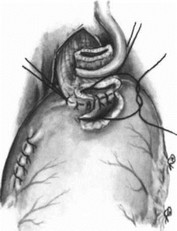
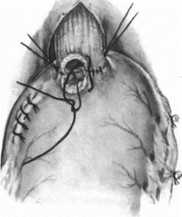
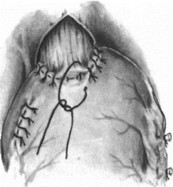
Операция по Льюису. Первый этап — лапа- ротомия. Желудок мобилизуют с сохранением правых сосудов. При поражении селезеночных и супрапанкреатических лимфатических узлов мобилизуют селезенку и хвост поджелудочной железы. Перевязывают левую желудочную артерию. Производят пальцевое расширение пищеводного отверстия диафрагмы и выполняют пилоропластику. В отличие от Lewis А. А. Шалимов выполняет пилоропластику иссечением части мышечного жома привратника и пересекает правую ножку диафрагмы (рис. 198, 199). Брюшную полость ушивают. Больного укладывают на левый бок и производят правостороннюю торакотомию по пятому межреберью. Рассекают медиастинальную плевру, перевязывают непарную вену. Выделяют пищевод с опухолью, уделяя внимание кровоснабжению сохраняемой части. Наилучшие условия для этого имеются на уровне дуги аорты. Следует стремиться сохранить ветви блуждающих нервов к воротам легкого. Мобилизованный желудок извлекают в грудную полость (рис. 200). Пищевод пересекают над кардией и инвагинируют (рис. 201—203). Резецируют пораженный участок пищевода и накладывают пищеводно-желудочный анастомоз (рис. 204—208). Для уменьшения растяжения желудка его подшивают к краям плевры. Наиболее высоко расположенную часть желудка фиксируют к куполу плевры, окутывая пищевод желудком (рис. 209).
Одной из причин неблагоприятных исходов после операции является расхождение швов пищеводно-желудочного анастомоза вследствие недостаточности кровоснабжения дна желудка. Как показывают исследования ряда авторов (А. И. Решетов, 1961; А. А. Русанов, 1962), в 25—30% случаев отмечается недостаточное кровоснабжение дна желудка. В связи с этим Б. А. Королев и А. А. Шалимов предложили следующую модификацию.
Операция Льюиса в методике Шалимова. Производят лапаротомию по средней линии. Мобилизуют желудок с сохранением крово-
снабжения его за счет правых желудочных артерий. Пересекают правую ножку диафрагмы (см. рис. 198, 199).
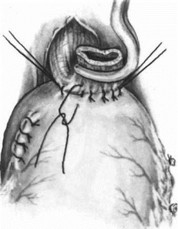
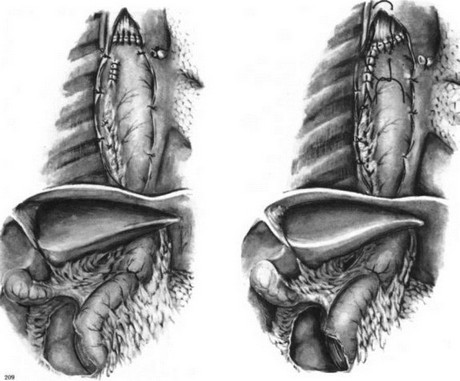
Брюшную полость ушивают. Вскрывают правую плевральную полость по пятому меж- реберью от угла лопатки до реберной дуги. Рассекают медиастинальную плевру. Перевязывают и пересекают непарную вену. Выделяют на 6—7 см выше и ниже опухоли пищевод. В грудную клетку извлекают желудок (см. рис. 200). Пищевод отсекают не над кар- дией, а с помощью УКЛ-60 резецируют часть кардии и дно желудка, выкраивая таким образом желудочную трубку из большой кривизны желудка (см. рис. 201). Танталовые швы пе- ритонизируют серо-серозными швами, в основном по малой кривизне и на 1—2 см по большой, оставляя место для наложения анастомоза с пищеводом (см. рис. 204). Располагая желудочную трубку в заднем средостении, накладывают пищеводно-желудочный анастомоз. При этом обязательно формируют инвагина- ционный анастомоз для профилактики реф- люксэзофагита. Для этого накладывают серозномышечные швы, отступя 2—2,5 см от краев разреза пищевода и желудка. Второй ряд накладывают с завязыванием узелков внутрь просвета анастомозируемых органов (рис. 210).
Большой вклад в разработку методов оперативного лечения рака грудного отдела пищевода внес Nakayama. В 1954 г. он разработал комбинированный правосторонний то- ракоабдоминальный доступ.
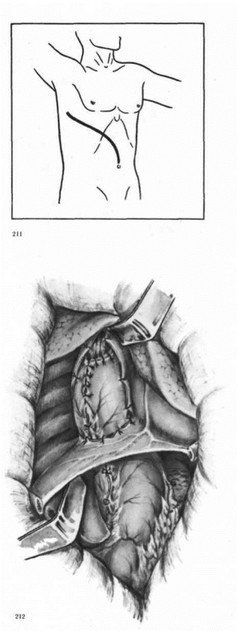 Методика Накаямы. Разрезом по пятому межреберью (рис. 211) вскрывают грудную клетку, пересекают реберную дугу и разрез продолжают по средней линии до пупка. Выделяют пищевод, пересекают выше опухоли. Часть пищевода с опухолью выводят через диафрагмальное отверстие в брюшную полость и отсекают от желудка. Мобилизованный желудок проводят через расширенное пищеводное отверстие диафрагмы в грудную полость, где и накладывают пищеводно-желудочный анастомоз (рис. 212).
Методика Накаямы. Разрезом по пятому межреберью (рис. 211) вскрывают грудную клетку, пересекают реберную дугу и разрез продолжают по средней линии до пупка. Выделяют пищевод, пересекают выше опухоли. Часть пищевода с опухолью выводят через диафрагмальное отверстие в брюшную полость и отсекают от желудка. Мобилизованный желудок проводят через расширенное пищеводное отверстие диафрагмы в грудную полость, где и накладывают пищеводно-желудочный анастомоз (рис. 212).
Методика Киршнера — Вадела. О. М. Авилова (1964) широко применяла в клинике при раках средней и верхней трети пищевода резекцию пищевода с одновременной пластикой желудком, проведя его загрудинно.
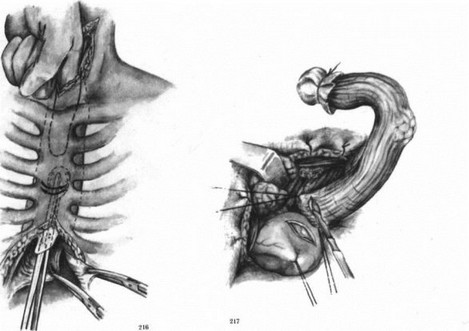
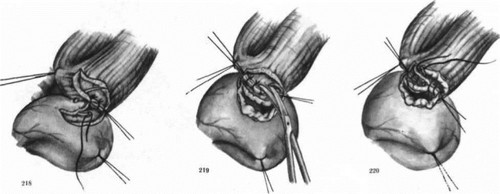
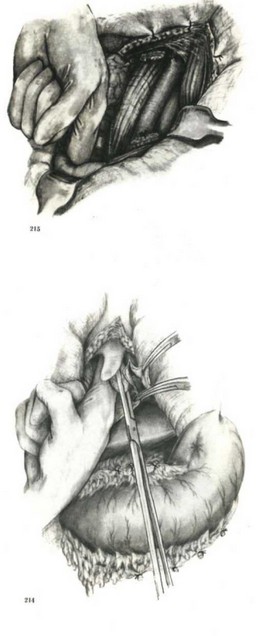
Техника операции следующая. Правосторонняя задне-боковая торакотомия. Перевязывают и пересекают непарную вену. После мобилизации пищевод прошивают УКЛ-60 у кардии и под куполом плевры, и грудной отдел его иссекают. Грудную клетку дренируют и ушивают. Производят верхнесрединную лапаро- томию (рис. 213). Мобилизуют желудок. Пластику целым желудком применяют при наличии и достаточной ширине анастомозов между левой и правой желудочно-сальниковыми артериями. Левую желудочную артерию перевязывают ниже развилки. На шее слева обнажают пищевод, конец извлекают из грудной полости. За грудиной делают канал (рис. 214—216) и в него вводят дно желудка. Накладывают анастомоз между дном желудка и пищеводом (рис. 217—224). Раны на шее и брюшной полости ушивают.
А. Г. Савиных (1943) разработал оригинальную методику удаления грудного отдела пищевода без вскрытия плевральной полости с последующей внутримедиастинальной пластикой его тонкой кишкой.

Резекция пищевода с одномоментной загрудинной пластикой желудка по Киршнеру — Авиловой. Первый ряд серозно мышечных швов. Резекция пищевода с одномоментной загрудинной пластикой желудка по Киршнеру — Авиловой. Вскрытие просвета пищевода.
Резекция пищевода с одномоментной загрудинной пластикой желудка по Киршнеру — Авиловой. Швы на заднюю губу анастомоза.
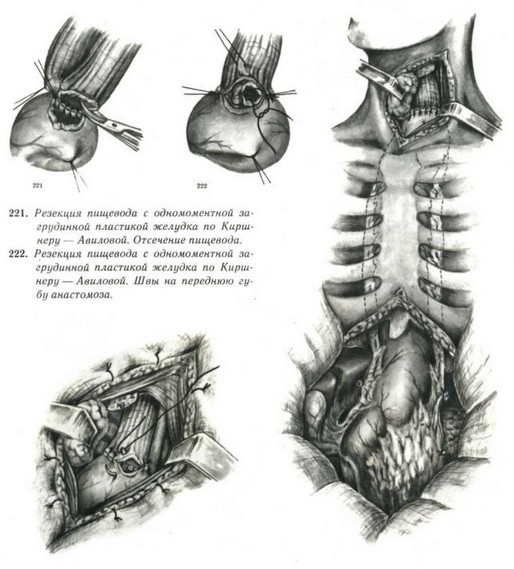
223. Резекция пищевода с одномоментной за- 224. Резекция пищевода с одномоментной за-
грудинной пластикой желудка по Киршнеру — Авиловой. Второй ряд швов на переднюю губу соустья.
грудинной пластикой желудка по Киршнеру — Авиловой. Окончательный вид операции.
 а — выделение пищевода со стороны брюшной полости; б — выделение пищевода со стороны шеи; в — проведение тонкой кишки в заднее средостение; г — окончательный вид операции.
а — выделение пищевода со стороны брюшной полости; б — выделение пищевода со стороны шеи; в — проведение тонкой кишки в заднее средостение; г — окончательный вид операции.
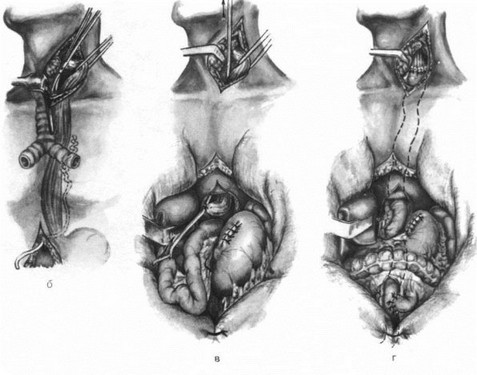
Техника операции Савиных следующая (рис. 225). После лапаротомии мобилизуют левую долю печени, производят сагиттальную диафрагмокруротомию. Для достижения этой цели вначале прошивают, перевязывают и пересекают нижнюю диафрагмальную вену. Диафрагму рассекают по средней линии на 6—
Пересекают обе ножки диафрагмы. При этом следует помнить о близком предлежании плевральных синусов и пересекать ножки диафрагмы по частям, отодвигая плевральные синусы латерально. После этого берут абдоминальный отдел пищевода на держалку и производят двустороннюю ваготомию. Затем с помощью специальных медиастинальных крючков различных размеров и пищеводных ложек выделяют пищевод с окружающей клетчаткой и лимфатическими узлами из средостения. Выделяя пищевод и постепенно вводя медиастинальные крючки больших размеров, выделяют пищевод несколько выше бифуркации трахеи. После этого мобилизуют начальный отдел тонкой кишки для тонкокишечной пластики, перевязывая 3—4 мезентериальных радиальных сосуда. Длина кишки по брыжейке достигает 30 см. Затем производят шейную медиастинотомию. Рану углубляют по направлению к пищеводу. Последний выделяют, максимально щадя возвратный нерв. Выделение пищевода производят так же, как и снизу, применяя медиастинальные крючки под контролем зрения тупым и острым путем.
Закончив выделение пищевода, операцию продолжают со стороны брюшной полости. Надсекают пищевод на месте перехода его в желудок до слизистой оболочки, прошивают, перевязывают, отсекают. Культю слизистой погружают серозно-мышечными швами. К культе пищевода фиксируют петлю тонкой кишки, предназначенную для пластики, и, потягивая за пищевод, извлекают его через шейную рану вместе с тонкой кишкой.
Накладывают на шее пищеводно-кишечный анастомоз, шейную рану зашивают с дренажем в углу раны.
В заключение операция заканчивается наложением гастроеюностомы.
В настоящее время все хирурги выполняют операцию Торека, однако, в отличие от оригинальной методики Торека, используют правосторонний доступ.
Резекция пищевода по Тореку. Правосторонняя торакотомия по пятому — шестому межре- берью (рис. 179—183). Легкое отводят кпереди (рис. 184). Рассекают медиастинальную плевру, перевязывают и пересекают непарную вену (рис. 185). Пищевод вместе с опухолью выделяют на всем протяжении с клетчаткой средостения и лимфатическими узлами (рис. 186—188). Во время выделения пищевода проводят тщательный гемостаз и максимально щадят блуждающие нервы. Под куполом плевры и над диафрагмой надсекают мышечную оболочку пищевода до слизистой оболочки (рис. 189—190), последнюю перевязывают и пищевод с опухолью отсекают (рис. 191). Дополнительно накладывают швы на мышечную оболочку, погружая культю слизистой оболочки (рис. 192, 193). Грудную клетку дренируют (рис. 194) и ушивают. Производят шейную медиастинотомию, извлекают культю (рис. 195) или весь пищевод с опухолью, если ранее не резецирован, резецируют его и формируют эзофагостому (рис. 196).


183. Операция Торека. Торакотомия. Рассечение межре- берных мышц.





- Операция Торека. Прошивание слизистой оболочки пищевода.
- Операция Торека. Перевязка слизистой оболочки пищевода.
- Операция Торека. Ушивание мышечной оболочки пищевода.
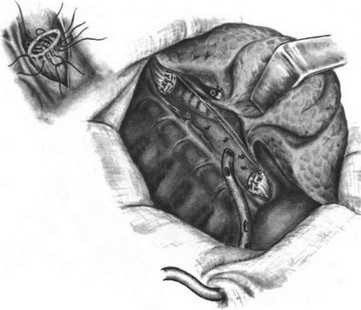
- Операция Торека. Ушивание мышечной оболочки пищевода.
- Операция Торека. Вид средостения после удаления грудного отдела пищевода.

- Операция Торека. Подшивание культи пищевода к мышцам шеи.
- Операция Торека. Формирование эзофагостомы.
- Операция Торека. Законченный вид операции.
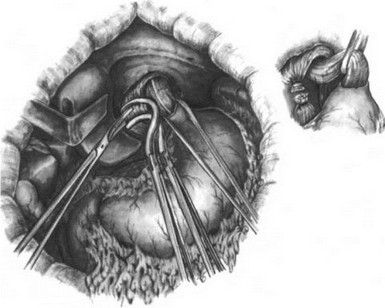
- Операция Льюиса. Пересечение правой ножки диафрагмы.
- Операция Льюиса. Мобилизация абдоминального отдела пищевода.

- Операция Льюиса. Выведение желудка в плевральную полость.
В заключение производят лапаротомию, ревизию кардии, малого сальника, печени и накладывают гастростому по Кадеру (рис. 197).
Операция по Льюису. Первый этап — лапа- ротомия. Желудок мобилизуют с сохранением правых сосудов. При поражении селезеночных и супрапанкреатических лимфатических узлов мобилизуют селезенку и хвост поджелудочной железы. Перевязывают левую желудочную артерию. Производят пальцевое расширение пищеводного отверстия диафрагмы и выполняют пилоропластику. В отличие от Lewis А. А. Шалимов выполняет пилоропластику иссечением части мышечного жома привратника и пересекает правую ножку диафрагмы (рис. 198, 199). Брюшную полость ушивают. Больного укладывают на левый бок и производят правостороннюю торакотомию по пятому межреберью. Рассекают медиастинальную плевру, перевязывают непарную вену. Выделяют пищевод с опухолью, уделяя внимание кровоснабжению сохраняемой части. Наилучшие условия для этого имеются на уровне дуги аорты. Следует стремиться сохранить ветви блуждающих нервов к воротам легкого. Мобилизованный желудок извлекают в грудную полость (рис. 200). Пищевод пересекают над кардией и инвагинируют (рис. 201—203). Резецируют пораженный участок пищевода и накладывают пищеводно-желудочный анастомоз (рис. 204—208). Для уменьшения растяжения желудка его подшивают к краям плевры. Наиболее высоко расположенную часть желудка фиксируют к куполу плевры, окутывая пищевод желудком (рис. 209).
Одной из причин неблагоприятных исходов после операции является расхождение швов пищеводно-желудочного анастомоза вследствие недостаточности кровоснабжения дна желудка. Как показывают исследования ряда авторов (А. И. Решетов, 1961; А. А. Русанов, 1962), в 25—30% случаев отмечается недостаточное кровоснабжение дна желудка. В связи с этим Б. А. Королев и А. А. Шалимов предложили следующую модификацию.
Операция Льюиса в методике Шалимова. Производят лапаротомию по средней линии. Мобилизуют желудок с сохранением крово-

- Схема операции Льюиса. Места пересечения пищевода.
- Схема операции Льюиса в модификации А. А. Шалимова. Места пересечения пищевода и желудка.
- Схема операции Льюиса. Место наложения пищеводно-желудочного анастомоза.
- Схема операции Льюиса в модификации А. А. Шалимова.


- Операция Льюиса. Пищеводно-желудочный анастомоз. Задний ряд серозномышечных швов.
- Операция Льюиса. Формирование зад ней губы анастомоза.


- Операция Льюиса. Швы на переднюю губу анастомоза.
- Операция Льюиса. Передний ряд се розно-мышечных швов.

- Операция Льюиса. Фиксация медиастинальной плевры к желудку.
- Операция Льюиса в модификации А. А. Шалимова. Фиксация медиастинальной плевры к желудку.
снабжения его за счет правых желудочных артерий. Пересекают правую ножку диафрагмы (см. рис. 198, 199).
Брюшную полость ушивают. Вскрывают правую плевральную полость по пятому меж- реберью от угла лопатки до реберной дуги. Рассекают медиастинальную плевру. Перевязывают и пересекают непарную вену. Выделяют на 6—7 см выше и ниже опухоли пищевод. В грудную клетку извлекают желудок (см. рис. 200). Пищевод отсекают не над кар- дией, а с помощью УКЛ-60 резецируют часть кардии и дно желудка, выкраивая таким образом желудочную трубку из большой кривизны желудка (см. рис. 201). Танталовые швы пе- ритонизируют серо-серозными швами, в основном по малой кривизне и на 1—2 см по большой, оставляя место для наложения анастомоза с пищеводом (см. рис. 204). Располагая желудочную трубку в заднем средостении, накладывают пищеводно-желудочный анастомоз. При этом обязательно формируют инвагина- ционный анастомоз для профилактики реф- люксэзофагита. Для этого накладывают серозномышечные швы, отступя 2—2,5 см от краев разреза пищевода и желудка. Второй ряд накладывают с завязыванием узелков внутрь просвета анастомозируемых органов (рис. 210).
Большой вклад в разработку методов оперативного лечения рака грудного отдела пищевода внес Nakayama. В 1954 г. он разработал комбинированный правосторонний то- ракоабдоминальный доступ.
 Методика Накаямы. Разрезом по пятому межреберью (рис. 211) вскрывают грудную клетку, пересекают реберную дугу и разрез продолжают по средней линии до пупка. Выделяют пищевод, пересекают выше опухоли. Часть пищевода с опухолью выводят через диафрагмальное отверстие в брюшную полость и отсекают от желудка. Мобилизованный желудок проводят через расширенное пищеводное отверстие диафрагмы в грудную полость, где и накладывают пищеводно-желудочный анастомоз (рис. 212).
Методика Накаямы. Разрезом по пятому межреберью (рис. 211) вскрывают грудную клетку, пересекают реберную дугу и разрез продолжают по средней линии до пупка. Выделяют пищевод, пересекают выше опухоли. Часть пищевода с опухолью выводят через диафрагмальное отверстие в брюшную полость и отсекают от желудка. Мобилизованный желудок проводят через расширенное пищеводное отверстие диафрагмы в грудную полость, где и накладывают пищеводно-желудочный анастомоз (рис. 212).
Методика Киршнера — Вадела. О. М. Авилова (1964) широко применяла в клинике при раках средней и верхней трети пищевода резекцию пищевода с одновременной пластикой желудком, проведя его загрудинно.
Техника операции следующая. Правосторонняя задне-боковая торакотомия. Перевязывают и пересекают непарную вену. После мобилизации пищевод прошивают УКЛ-60 у кардии и под куполом плевры, и грудной отдел его иссекают. Грудную клетку дренируют и ушивают. Производят верхнесрединную лапаро- томию (рис. 213). Мобилизуют желудок. Пластику целым желудком применяют при наличии и достаточной ширине анастомозов между левой и правой желудочно-сальниковыми артериями. Левую желудочную артерию перевязывают ниже развилки. На шее слева обнажают пищевод, конец извлекают из грудной полости. За грудиной делают канал (рис. 214—216) и в него вводят дно желудка. Накладывают анастомоз между дном желудка и пищеводом (рис. 217—224). Раны на шее и брюшной полости ушивают.
А. Г. Савиных (1943) разработал оригинальную методику удаления грудного отдела пищевода без вскрытия плевральной полости с последующей внутримедиастинальной пластикой его тонкой кишкой.

-
 Резекция средней трети пищевода комбинированным абдоминально-торакальным доступом по Накаяма. Линия разреза.
Резекция средней трети пищевода комбинированным абдоминально-торакальным доступом по Накаяма. Линия разреза. - Резекция средней трети пищевода комбинированным абдоминально-торакальным доступом по Накаяма. Законченный вид операции.
- Резекция пищевода с одномоментной загрудинной пластикой желудка по Киригнеру — Авиловой. Кожные разрезы.
- Резекция пищевода с одномоментной загрудинной пластикой желудка по Киршнеру— Авиловой. Мобилизация желудка. 'Формирование тоннеля.
- Резекция пищевода с одномоментной загрудинной пластикой желудка по Киршнеру — Авиловой. Формирование тоннеля в области шеи.



Резекция пищевода с одномоментной загрудинной пластикой желудка по Киршнеру — Авиловой. Первый ряд серозно мышечных швов. Резекция пищевода с одномоментной загрудинной пластикой желудка по Киршнеру — Авиловой. Вскрытие просвета пищевода.
Резекция пищевода с одномоментной загрудинной пластикой желудка по Киршнеру — Авиловой. Швы на заднюю губу анастомоза.

223. Резекция пищевода с одномоментной за- 224. Резекция пищевода с одномоментной за-
грудинной пластикой желудка по Киршнеру — Авиловой. Второй ряд швов на переднюю губу соустья.
грудинной пластикой желудка по Киршнеру — Авиловой. Окончательный вид операции.
- Резекция грудного отдела пищевода с одномоментной пластикой по Савиных.
 а — выделение пищевода со стороны брюшной полости; б — выделение пищевода со стороны шеи; в — проведение тонкой кишки в заднее средостение; г — окончательный вид операции.
а — выделение пищевода со стороны брюшной полости; б — выделение пищевода со стороны шеи; в — проведение тонкой кишки в заднее средостение; г — окончательный вид операции.

Техника операции Савиных следующая (рис. 225). После лапаротомии мобилизуют левую долю печени, производят сагиттальную диафрагмокруротомию. Для достижения этой цели вначале прошивают, перевязывают и пересекают нижнюю диафрагмальную вену. Диафрагму рассекают по средней линии на 6—
- см.
Пересекают обе ножки диафрагмы. При этом следует помнить о близком предлежании плевральных синусов и пересекать ножки диафрагмы по частям, отодвигая плевральные синусы латерально. После этого берут абдоминальный отдел пищевода на держалку и производят двустороннюю ваготомию. Затем с помощью специальных медиастинальных крючков различных размеров и пищеводных ложек выделяют пищевод с окружающей клетчаткой и лимфатическими узлами из средостения. Выделяя пищевод и постепенно вводя медиастинальные крючки больших размеров, выделяют пищевод несколько выше бифуркации трахеи. После этого мобилизуют начальный отдел тонкой кишки для тонкокишечной пластики, перевязывая 3—4 мезентериальных радиальных сосуда. Длина кишки по брыжейке достигает 30 см. Затем производят шейную медиастинотомию. Рану углубляют по направлению к пищеводу. Последний выделяют, максимально щадя возвратный нерв. Выделение пищевода производят так же, как и снизу, применяя медиастинальные крючки под контролем зрения тупым и острым путем.
Закончив выделение пищевода, операцию продолжают со стороны брюшной полости. Надсекают пищевод на месте перехода его в желудок до слизистой оболочки, прошивают, перевязывают, отсекают. Культю слизистой погружают серозно-мышечными швами. К культе пищевода фиксируют петлю тонкой кишки, предназначенную для пластики, и, потягивая за пищевод, извлекают его через шейную рану вместе с тонкой кишкой.
Накладывают на шее пищеводно-кишечный анастомоз, шейную рану зашивают с дренажем в углу раны.
В заключение операция заканчивается наложением гастроеюностомы.
Источник: Шалимов А.А., Полупан В.Н., «Атлас операций на пищеводе, желудке и двенадцатиперстной кишке» 1975
А так же в разделе « Рак средней трети пищевода »
- Анатомический очерк пищевода
- Повреждения и разрывы пищевода
- Атрезии пищевода
- Дивертикулы пищевода
- Нервно-мышечные заболевания пищевода
- Грыжи пищеводного отверстия диафрагмы
- Короткий пищевод, рефлюкс-эзофагит и пептические стриктуры пищевода
- Доброкачественные опухоли и кисты пищевода
- Операции при раке пищевода
- Инвагинационные анастомозы