Операции при раке пищевода
Рак кардии и нижней трети пищевода
При раке нижней трети пищевода и кардии операцию избирают в зависимости от распространения опухоли на желудок и пищевод. Мы считаем, что при чисто кардиальной опухоли показана субтотальная проксимальная резекция чрезбрюшинным доступом или тотальная гастрэктомия, если инфильтрация опухоли идет далеко по малой кривизне желудка; при раке кардии с переходом на абдоминальный отдел пищевода следует выполнить субтотальную проксимальную резекцию абдоминомедиастинальным доступом по Савиных. При раке кардии с переходом на супра- диафрагмальный отдел пищевода в случае значительного поражения кардии опухолью производят субтотальную проксимальную резекцию, которую можно выполнить комбинированным абдомино-торакальным доступом по Осава — Гарлоку, комбинированным поэтапным доступом с пересечением левой ножки диафрагмы (по Кюттнер в модификации Шалимова) или комбинированным абдомино-то- ракальным доступом с частичной срединной диафрагмотомией (по Шалимову). Мы отдаем предпочтение последнему методу как наименее травматичному и дающему хороший доступ к месту оперативного вмешательства. При гаст- роэзофагальных опухолях, когда поражен суп- радиафрагмальный отдел пищевода, кардия и дистальная часть желудка выполняют гастро- стомию и резекцию нижней трети пищевода этим же доступом. При небольших опухолях
с поражением наддиафрагмального отдела пищевода мы используем трансторакальный доступ по Зауэрбруху — Шалимову.
Комбинированные абдомино-торакальные доступы обеспечивают наиболее радикальное удаление опухоли и лимфатического аппарата, при них удобно накладывать анастомоз и внутригрудной этап менее продолжителен. Однако эти методы довольно травматичны, так как вскрывают брюшную и грудную полость с рассечением диафрагмы. Значительно менее травматичен трансторакальный доступ по Зауербруху — Шалимову, но он применим лишь при поражении наддиафрагмального отдела пищевода. В случае значительного поражения кардии выделение ее без рассечения диафрагмы затруднено. Еще менее травматичен способ Савиных, при котором плевральная полость не вскрывается, но при распространении опухоли на пищевод выше диафрагмы накладывать анастомоз тяжело. И самым легким из всех способов является абдоминальная проксимальная резекция желудка, которая возможна при поражении только кардии.
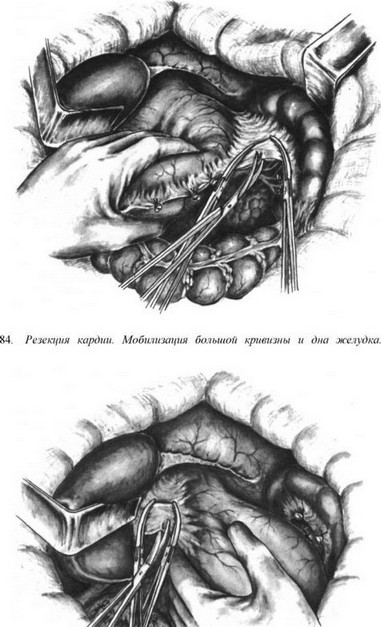
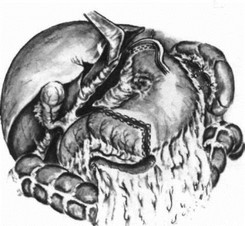
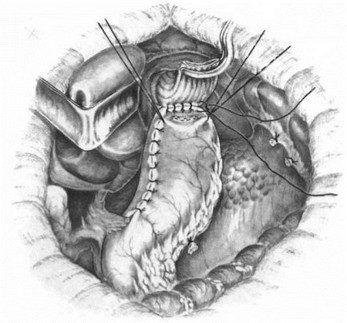
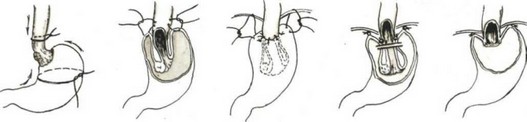
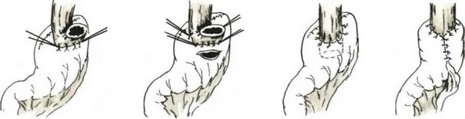
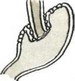
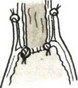
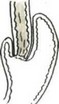
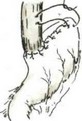
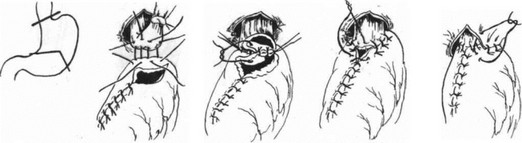
Субтотальная проксимальная резекция желудка абдоминальным доступом. Эта операция выполняется при небольших чисто кардиальных опухолях. Техника операции следующая. Верхнесрединная лапаротомия. Мобилизуют желудок с сохранением правой желудочно-сальниковой артерии. Рассекают между зажимами желудочно-селезеночную связку (рис. 84), малый сальник пересекают у печени (рис. 85). Ножницами рассекают брюшину, покрывающую пищевод у входа в диафрагму (рис. 86), тупо выделяют пищевод (рис. 87) с обнажением ножек диафрагмы. В области антрального отдела желудка намечают участок.для формирования желудочной трубки так, чтобы по малой кривизне линия шла от привратника параллельно большой кривизне на протяжении 5—8 см, вторая линия отсекает намеченный канал от удаляемой части желудка. При раке кардиального отдела желудка расстояние от опухоли до линии пересечения должно достигать 8—10 см. По намеченной линии желудок прошивают УКЛ-60 в два приема: первый — параллельно большой кривизне, второй—отделяет канал от удаляемой части желудка. Пищевод берут на зажим Федорова и желудок резецируют (рис. 88). По малой кривизне образованной трубки поверх механического шва накладывают второй ряд серо-серозных узловых швов (рис. 89). Следующим этапом операции является формирование пищеводно-желудочного соустья.
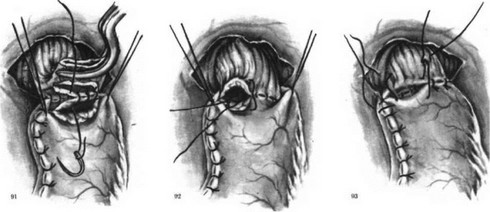
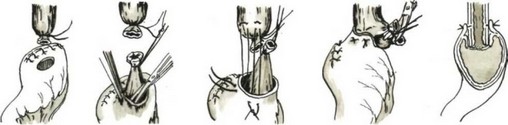
Мы применяем следующую технику наложения пищеводно-желудочного анастомоза. Культю желудочной трубки подводим к пищеводу (рис. 90). Накладываем первый ряд серозномышечных узловатых шелковых швов в средней части культи желудка, отступя 1,5—2 см от танталовых швов. Под наложенным ранее зажимом Федорова рассекаем заднюю стенку пищевода и срезаем танталовые швы на культе желудка. На заднюю губу анастомоза накладываем узловые шелковые швы через все слои стенок пищевода и желудка (рис. 91). Отсекаем переднюю стенку пищевода и сшиваем обе передние стенки через все слои узловыми швами, завязывая узелки внутрь просвета анастомоза (рис. 92). Ушиваем углы анастомоза швами, которые захватывают желудок и стенку пищевода на расстоянии 1,5—
В зависимости от особенностей техники пищеводно-желудочные и пищеводно-кишечные соустья делятся на пять групп.
Приводим технику наложения наиболее известных пищеводно-желудочных анастомозов.
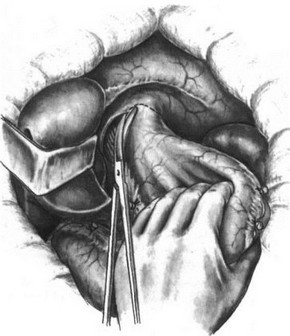
86. Резекция кардии. Рассечение брюшины над абдоминальным отделом пищевода.
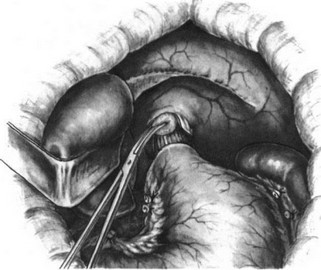
87. Резекция кардии. Выделение брюшного отдела пищевода
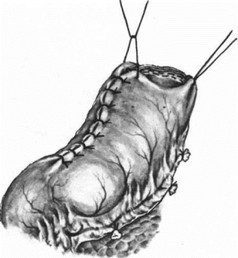
 Резекция кардии. Антральная трубка перед наложением пищеводно-желудочного анастомоза.
Резекция кардии. Антральная трубка перед наложением пищеводно-желудочного анастомоза.
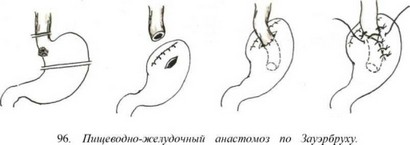
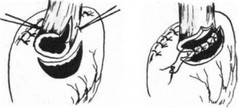
Sauerbruch предложил и второй вид анастомоза, где после резекции кардии и ушивания культи желудка ниже шва делают разрез в желудке, в него опускают пищевод и фиксируют последний по краям разреза к стенкам желудка (рис. 96).
Bircher (1925) после резекции и частичного ушивания просвета желудка проводил пищевод в просвет желудка с помощью нити, которую выводили через отдельный разрез стенки желудка, с последующими серозно-мышечными швами между пищеводом и желудком (рис. 97). Из-за частого омертвления свободного конца пищевода и образования рубцовых сужений эти методы не получили распространения и имеют лишь историческое значение.
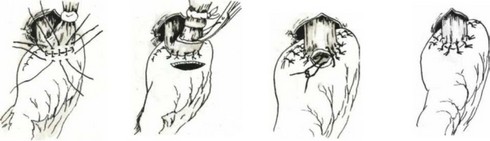
Miller и Andrus (1923) применили следующую методику эзофагогастроанастомоза. После резекции кардии культю желудка ушивают наглухо. Пищевод перевязывают без срезания нити. В месте будущего анастомоза иссекают серозно-мышечный слой желудка в виде свала. Слизистую оболочку захватывают зажимом и вытягивают в виде конуса, который перевязывают у основания и отсекают нитью. Нити, перевязывавшие пищевод и конус слизистой оболочки желудка, связывают. Серозно-мышечный слой желудка и пищевода сшивают. Перед завязыванием последнего шва нити, связывавшие пищевод и слизистую оболочку желудка, срезают (рис. 99).
Эзофагогастроанастомоз по Казанскому накладывают трехрядными швами между горизонтально расположенной культей желудка и пищеводом. При этом культю желудка укладывают под пищевод с таким расчетом, чтобы слева от пищевода имелся участок желудка, по размеру несколько больший диаметра пищевода. После формирования анастомоза этим участком желудка укрывается анастомоз (рис. 100).
Nana и Toader (1959) предложили следующий способ пластического эзофагогастроана- стомоза. С культи желудка отсепаровывают серозно-мышечную манжетку шириной 3—
Tanner накладывает соустья со средней не- ушитой частью культи желудка. Анастомоз укутывают имеющими в избытке передней и задней стенками, которые надвигают на линию швов и пришивают друг к другу и пищеводу (рис. 102).
Эзофагоанастомоз по Мортон и Фойер (1954) производится следующим образом. После ушивания культи желудка наглухо у вершины культи в верхней части надсекают серозномышечный слой. Отсепаровывают слизистую оболочку с образованием серозно-мышечной манжетки. Последнюю выворачивают, перевязывают сосуды подслизистого слоя. Иссекают полоску слизистой оболочки желудка высотой
95. Пищеводно-желудочный анастомоз по Зауэрбруху.
98. Пищеводно-желудочный анастомоз по Киршнеру.
99. Пищеводно-желудочный анастомоз по Миллеру и Эндрюсу.
100. Пищеводно-желудочный анастомоз по Казанскому.








проводят две длинные кетгутовые нити, с помощью которых после сшивания пищевода и желудка анастомоз инвагинируется в просвет желудка. Затем накладывают второй ряд швов между пищеводом и желудком.
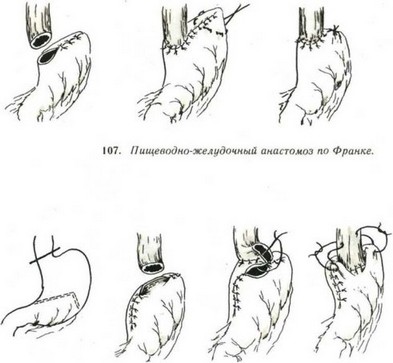
Franke (1957) после накладывания анастомоза инвагинирует острый край культи желудка, как палец перчатки. Затем накладывает фиксирующие швы между стенкой желудка и пищевода. В результате образуется клапан из стенки желудка (рис. 105).
Holle (1954) после эзофагогастроанастомоза подшивает культю желудка к боковой стенке пищевода выше анастомоза, создавая подобие клапана Губарева (рис. 106).
Watkins, Rundless, Tatom (1959) подшивают пищевод к передней стенке культи желудка, а затем формируют эзофагогастроанастомоз по типу фундопликации (рис. 107).
А. А. Шалимов создает клапанный механизм в пищеводно-желудочном анастомозе за счет частичной инвагинации линии анастомоза. Культю желудка с непогруженной частью с танталовыми швами подводят к культе пищевода и отступя на 2—3 см от танталового шва на задней поверхности желудка и пищевода вначале накладывают, а затем завязывают первый ряд серозно-мышечных швов с захватыванием в швы связочно-рубцовых тканей у пищевода. Танталовые швы на желудке срезают, рассекают заднюю стенку пищевода у зажима и накладывают на задние губы через все слои пищевода и желудка однорядный шов капроном. Срезают переднюю стенку пищевода и накладывают швы на передние губы пищевода и желудка с завязыванием узелков внутрь. Затем накладывают швы по углам анастомоза, отступя от первого ряда швов на
Эзофагогастроанастомоз по Льюису (1946) производят следующим образом. После резекции кардии культю желудка ушивают наглухо и подводят под пищевод в вертикальном положении. Накладывают первый ряд швов между задней стенкой пищевода и передней стенкой культи желудка и накладывают узловатые швы на заднюю и затем на переднюю стенку анастомоза (рис. 109). Такой же анастомоз, но с боковым рассечением пищевода предложили De Bakey, Ochsner (рис. ПО).
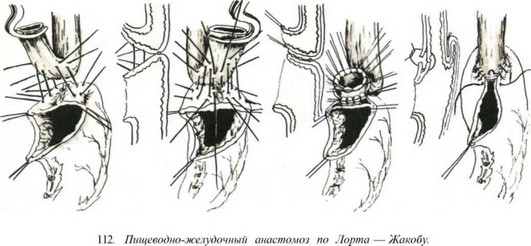
Эзофагогастроанастомоз по Эдемсу (1949). Желудок пересекают с выкраиванием культи желудка из большой кривизны. Анастомоз накладывают конец в конец между пищеводом и неушитой частью культи желудка у большой кривизны. На задние стенки пищевода и культи желудка накладывают узловатые швы, отступя от края культи на 1,5—2 см. Послойно отсекают пищевод и накладывают швы через все слои пищевода и желудка на заднюю и переднюю стенки анастомоза. Следует стремиться к более плотному соприкосновению слизистых оболочек. При сшивании передней стенки швы анастомоза нужно располагать со стороны слизистых. Для этого вкол и выкол делают со стороны слизистой оболочки. Последним накладывается П-образ- ный шов на стыке швов культи желудка и пищевода. Затем накладывают второй ряд серозно-мышечных швов на переднюю стенку (рис. 111). Модификацию этого метода выполняет Lortaf Jacob (рис. 112).
106. Пищеводно-желудочный анастомоз по Уоткинсу — Раудлесу.
109. Пищеводно-желудочный анастомоз по Льюису.
110. Пищеводно-желудочный анастомоз по Де Беки и Окснеру.
в; конец через дополнительное отверстие в стенке желудка и неушитый участок по большой кривизне в пищевод проводят шток аппарата и завязывают кисетный шов. Вводят тубус аппарата, стенки пищевода и желудка сближают до метки на аппарате и прошивают. После удаления аппарата накладывают второй ряд серозно-мышечных швов и ушивают отверстие в стенке желудка (рис. 113).
При формировании соустья конец в бок культю желудка ушивают наглухо. Через отверстие в культе желудка на 2—3 см выше привратника вводят тубус аппарата, с помощью которого растягивают стенку желудка ниже линии швов культи. Делают небольшое отверстие, через которое проводят шток аппарата. Головку штока фиксируют в пищеводе ранее наложенным кисетным швом. Производят прошивание, аппарат удаляют. Накладывают второй ряд швов и ушивают отверстие в стенке желудка.
Тотальная гастрэктомия абдоминальным доступом. Как уже указывалось выше, эта операция применяется при гастрокардиальных раках, когда инфильтративная опухоль кардии распространяется на желудок, чаще всего по малой кривизне.
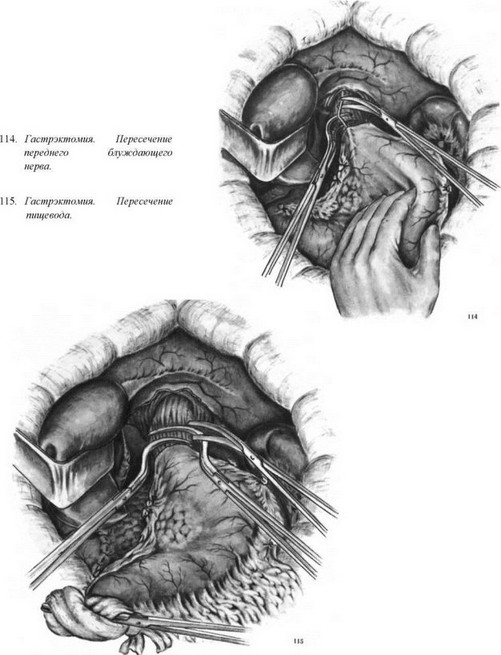
Техника абдоминальной тотальной гастрэк- томии следующая. Верхнесрединная лапарото- мия с обходом мечевидного отростка слева. При ревизии брюшной полости и установления операбельности опухоли в рану извлекают желудок, поперечную ободочную кишку и большой сальник. Большой сальник натягивают и отсекают от поперечной ободочной кишки. Справа его отсекают до входа между листками правой желудочно-сальниковой артерии и сопутствующей вены, которые у головки поджелудочной железы перевязывают и пересекают. Клетчатку между листками желудочно-ободочной связки смещают от головки поджелудочной железы к привратнику, освобождая двенадцатиперстную кишку, на протяжении 2,5—3 см. Натягивая привратник книзу, выделяют правую желудочную артерию, смещая клетчатку с лимфатическими узлами книзу, к желудку. Сосуды перевязывают и пересекают. Подтягивая большой сальник, желудок поднимают кверху. Рассекают желудочноподжелудочную связку. Клетчатку с лимфатическими узлами смещают кверху, обнажая левые желудочные сосуды. Последние перевязывают у самой поджелудочной железы и пересекают. Пересекают левую треугольную связку печени и левую долю печени отводят влево. Желудочно-селезеночную связку перевязывают по частям и пересекают. Отодвигая печень кверху, а желудок книзу отсекают малый сальник по возможности ближе к печени. Смещая кардиальный отдел желудка вперед и книзу, перевязывают и пересекают остатки желудочно-поджелудочной связки. Надсекают брюшину, покрывающую абдоминальный отдел пищевода, и обнажают последний. Пищевод тупо выделяют на протяжении 5—6 см. Пересекают блуждающие нервы (рис. 114). Пищевод берут зажимами Федорова и пересекают между ними (рис. 115). Желудок отворачивают вправо. Двенадцатиперстную кишку прошивают аппаратом УКЛ. Желудок отсекают и удаляют. Если двенадцатиперстная кишка не будет включена в пищеварение, ее культю погружают кисетным швом.
Holle (1968) выполняет гастрэктомию в кра- ниокаудальном направлении, начиная с пересечения пищевода, желудочно-селезеночной связки и перевязки коротких сосудов, затем перевязывает левую желудочную артерию. Желудок удаляют в одном блоке с сальником при постоянной тяге вправо и вниз. Автор считает, что это препятствует диссеминации опухоли из-за спадения и сдавления вен. После перевязки левой желудочной артерии весь желудок извлекают из брюшной полости, что обеспечивает удаление селезеночных, чревных, панкреатических и печеночных лимфатических узлов.
Следующим этапом тотальной гастрэктомии является пищеводно-кишечный анастомоз. Этот момент операции наиболее труден и ответствен, так как недостаточность швов пищеводно-кишечного анастомоза является наиболее тяжелым осложнением гастрэктомии, часто приводящим к неблагоприятному исходу.
Общими требованиями к пищеводно-кишечному анастомозу являются: 1) надежность,
ность. Особенности пищеводного шва зависят от: 1) отсутствия серозного покрова на пищеводе; 2) рыхлости его мышечного слоя и 3) сравнительно плохого кровоснабжения пищевода. Поэтому при мобилизации нужно максимально сохранять кровоснабжение пищевода, избегать натяжения швов анастомоза и стремиться максимально укрывать линию швов различными тканями или приводящей петлей кишки. Швы на пищевод накладывают в косом направлении, захватывая наружный продольный и внутренний циркулярный мышечные слои. Узлы завязывают не слишком туго, без прорезывания их. Важное значение имеют тщательное сшивание и адаптация слизистой оболочки.
Для укрытия анастомоза используют сальник на ножке (А. А. Вишневский). Ю. Е. Березов (1960) рекомендует укреплять анастомоз сальником, расщепленным в виде «клешни». С. В. Гейнац предложил использовать для укрытия анастомоза плевру, Allen — свободный листок фасции, Б. В. Петровский — диафрагму. В клинике, руководимой Н. Н. Еланским, применялось окутывание пищеводно-кишечного соустья муфтой из брыжейки поперечной ободочной кишки по П. Д. Колченогову (1957). Мезоколон подшивают к пищеводу перед наложением анастомоза. После наложения его брыжейку фиксируют спереди, снизу от анастомоза, который оказывается окутанным брюшиной поперечной ободочной кишки.
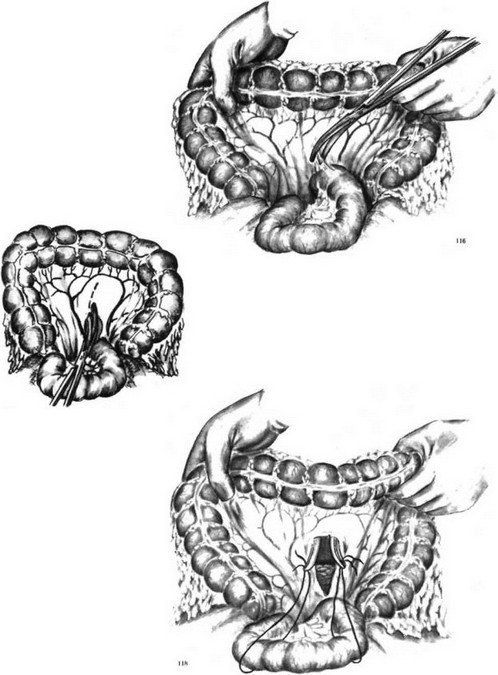
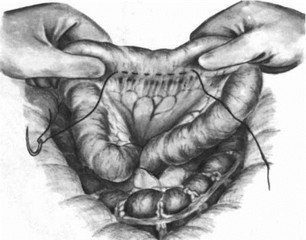
Мы применяем следующую модификацию метода пищеводно-кишечного анастомоза Ги- ляровича. Через разрез в бессосудистой части брыжейки поперечной ободочной кишки (рис. 116, 117, 118) к пищеводу подводим
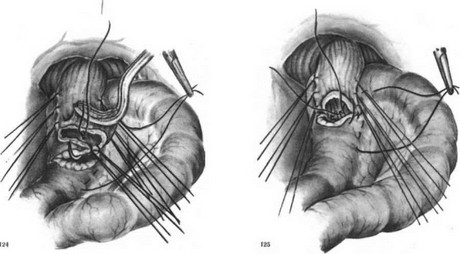
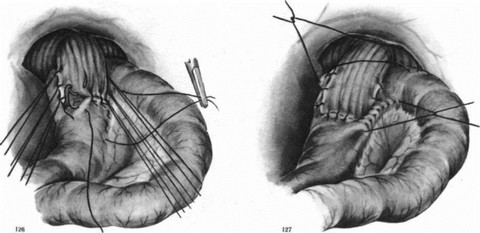
длинную петлю тощей кишки. На брыжеечный край петли на протяжении 5—6 см накладываем полукисетный серозно-мышечный шелковый шов (рис. 119). Пищевод укладываем спереди отводящей петли кишки и подвешиваем к ней тремя узловатыми серозно-мышечными швами сначала сзади (рис. 120), а затем с правой стороны (рис. 121) и двумя — тремя швами с левой стороны так, чтобы последний шов был на середине полукисетного шва (рис. 122). Конец пищевода с зажимом отворачиваем кверху, заднюю стенку пищевода подшиваем к кишке тремя П-образными серозно-мышечными шелковыми швами (рис. 123). Рассекаем заднюю стенку пищевода и переднюю стенку отводящей кишки. Заднюю губу анастомоза сшиваем узловатыми шелковыми швами через все слои стенки пищевода с обязательным захватом слизистой оболочки пищевода и стенки кишки (рис. 124). Отсекаем переднюю полуА окружность пищевода на зажиме и формируем переднюю губу анастомоза однорядными шелковыми швами с завязыванием узлов внутрь просвета анастомоза (рис. 125). В случае плохой герметичности передней губы анастомоза накладываем второй ряд серозно-мышечных швов (рис. 126). Практически мы к нему прибегаем чрезвычайно редко и то в виде двух — трех швов в слабых местах анастомоза.
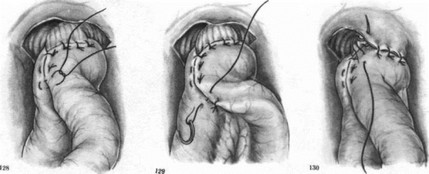
На расстоянии половины окружности кишки от левого верхнего пищеводно-кишечного шва проводим иглу с шелковой нитью через серозу и мышечную оболочку кишки, второй стежок проводим на кишке справа у верхнего пищеводно-кишечного шва (рис. 127). Затягивая этот шов, мы покрываем приводящей петлей пищеводно-кишечный анастомоз. Приводящую и отводящую петли кишки сшиваем серо-серозными узловатыми швами вокруг анастомоза сначала по правым соприкасающимся краям (рис. 128), потом затягиваем наложенный полукисетный шов (сшиваем левый край) и, наконец, снизу (рис. 129). К обнаженным краям диафрагмы у пищеводного отверстия, подхватывая и околопищеводную клетчатку, подшиваем верхний край петли тощей кишки вокруг пищеводно-кишечного соустья (рис. 130). Между приводящей и отводящей петлями кишки накладываем энтероэнтероанастомоз, который фиксируем отдельными серо-серозными швами к краям разреза брыжейки поперечноободочной кишки. Подняв поперечноободочную кишку кверху, зашиваем серо-серозными шелковыми швами входное отверстие между приводящей и отводящей петлями тощей кишки и их брыжейкой (рис. 131). При надежных анастомозах брюшную полость зашиваем наглухо.
С целью включения двенадцатиперстной кишки в пищеварение А. А. Шалимов разработал при тотальной гастрэктомии следующую

А. А. Шалимова. Боковые швы (второй вариант).
А. А. Шалимова. Задний ряд швов.
А. А. Шалимова. Формирование задней губы анастомоза.
А. А. Шалимова. Формирование передней губы анастомоза.
А. А. Шалимова. Второй ряд швов на переднюю губу анастомоза.
А. А. Шалимова. Завязывание полукисетного шва.
А. А. Шалимова. Сшивание приводящей и отводящей петель между собой.
А. А. Шалимова. Сшивание приводящей и отводящей петель между собой.
А. А. Шалимова. Подшивание кишки к диафрагме.
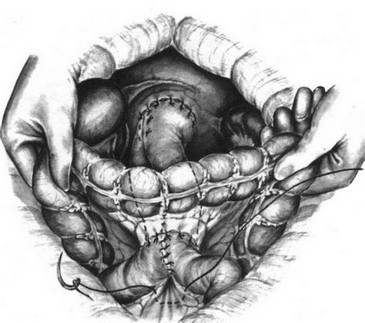
131. Гастрэктомия. Конечный вид операции.
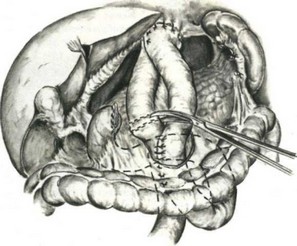
132. Гастрэктомия. Включение в пищеварение двенадиатиперстной кишки по А. А. Шалимову. Пересечение отводящей петли.
методику. Производит тотальную гастрэкто- мию, но прошитую УКЛ-60 культю двенадцатиперстной кишки не погружает в кисетный шов. Над межкишечным анастомозом отводящую от пищеводно-кишечного анастомоза петлю тонкой кишки дважды на расстоянии 0,5 см прошивает УКЛ-60 и между швами пересекает (рис. 132). Оставшуюся у межкишечного анастомоза культю кишки погружает в кисетный шов, а оральный конец петли кишки (отходящей от пищеводно-кишечного анастомоза) соединяет с культей двенадцатиперстной кишки. Накладывает первый ряд узловатых серосерозных шелковых швов, отступя 0,8 см от танталовых скобок (рис. 133). Танталовые швы срезает с обоих концов анастомозируе- мых кишок, заднюю губу анастомоза сшивает непрерывным обвивным «взахлестку» кетгуто- вым швом (рис. 134), а переднюю — погружным скорняжным или швом Коннеля (рис. 135). Заканчивается анастомоз наложением серосерозных узловатых шелковых швов на переднюю губу. Теперь пища из пищевода через отводящую петлю тощей кишки поступает в двенадцатиперстную кишку, а оттуда через межкишечное соустье в кишечник. Из двенадцатиперстной кишки по приводящей к пищеводу петле кишки в пищеводно-кишечный анастомоз пища не поступает потому, что приводящая петля, укрыв отводящую, образовала шпору (рис. 136).
Методы наложения пищеводно-кишечных анастомозов аналогичны методам наложения пищеводно-желудочных анастомозов.
Погружные анастомозы, свисающие в просвет органа. При погружных анастомозах производится внедрение пищевода в просвет кишки без шва слизистых, что часто приводит к некрозу свисающего участка пищевода и последующему рубцовому сужению анастомоза.
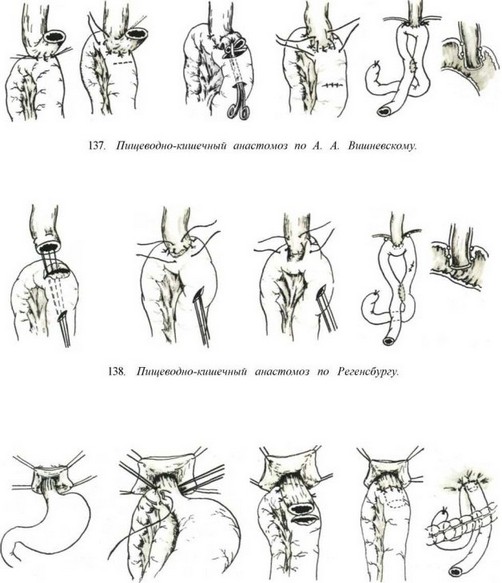
Анастомоз по А. А. Вишневскому (1942) накладывается следующим образом. После подшивания петли кишки двухрядным швом к задней поверхности пищевода ее вскрывают в поперечном направлении по диаметру пищевода. Через отдельный разрез с помощью зажима культю пищевода протягивают в просвет кишки. Накладывают двухрядный шов спереди и с боков. Добавочное отверстие в кишке зашивают. Анастомоз укутывают сальником, фиксируют к диафрагме, после чего накладывают брауновскии анастомоз (рис. 137).
Аналогичную методику применяет болгарский хирург И. Руменов (1969). Накладывает четыре провизорных шва через края пищеводного отверстия диафрагмы с обязательным захватом диафрагмальной брюшины. Желудок отворачивает влево. К пищеводному отверстию подводит петлю тонкой кишки и фиксирует к ножкам диафрагмы. Пищевод подшивает к отводящей петле. Желудок удаляет с оставлением культи пищевода длиной около 2 см. На передней стенке кишки, отступя на 5 см от линии швов, вскрывает кишку, в ее просвет проводит пищевод на 1,5 см. Накладывает швы на переднюю стенку между кишкой и пищеводом. Ранее наложенными четырьмя нитями прошивает кишку и фиксирует в пищеводном отверстии диафрагмы. Кишка таким образом со всех сторон укутывает свободно располагающийся в ее просвете пищевод. Дополнительно накладывает брауновскии анастомоз (рис. 138). На 16 подобных операций автор не наблюдал ни разу недостаточности швов соустья.
При способе Регенсбургера в отличие от вышеприведенных рассечение кишки и погружение культи пищевода производят по про- тивобрыжеечному краю кишки, которую после сформирования соустья подшивают к диафрагме (рис. 139).
Анастомоз с применением пластических приемов расслаивания сшиваемых органов. Для анастомозов этой группы характерно использование различных манжеток, серозных, мышечных, серозно-мышечных, которые применяются для укрепления линии швов. Первый такой анастомоз в эксперименте выполнил Hochmeyer (1913), накладывая фагоэзо- фагоанастомоз. Он надсекал пищевод до под- слизистого слоя, отсепаровывал и завертывал кверху мышечные манжетки пищевода, иссекал избыток слизистой. После сшивания слизистой оболочки обоих концов пищевода линии швов прикрывали мышечной манжеткой. В клинике пластический эзофагоеюноанасто- моз выполнил киевский онколог Л. Я. Лейфер
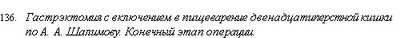 (1940). С пересеченной петли кишки отсепа- ровывают и завертывают книзу серозно-мышечный цилиндр и отсекают слизистую оболочку. Пищевод соединяют с кишкой однорядными швами. Серозно-мышечную манжетку завертывают на пищевод и фиксируют узловыми швами. Затем стенку тонкой кишки надвигают на анастомоз и фиксируют к пищеводу и диафрагме. Эзофагоеюноанастомоз конец в бок из-за своей сложности не получил в клинике распространения (рис. 140).
(1940). С пересеченной петли кишки отсепа- ровывают и завертывают книзу серозно-мышечный цилиндр и отсекают слизистую оболочку. Пищевод соединяют с кишкой однорядными швами. Серозно-мышечную манжетку завертывают на пищевод и фиксируют узловыми швами. Затем стенку тонкой кишки надвигают на анастомоз и фиксируют к пищеводу и диафрагме. Эзофагоеюноанастомоз конец в бок из-за своей сложности не получил в клинике распространения (рис. 140).
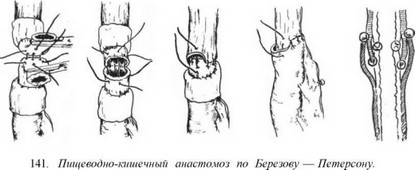
Эзофагоеюноанастомоз по Березову — Петерсону (1955). Е. Л. Березов и Б. Е. Петерсон предложили отсепаровывать манжетки как с пищевода, так и с кишки с надвиганием их друг на друга после сшивания слизистых оболочек пищевода и кишки. Б. А. Петерсон позже предложил выкраивать манжетку только из брюшины кишки, которую после соединения пищевода с кишкой двухрядными швами надвигают и фиксируют поверх анастомоза (рис. 141).
Эзофагоеюноанастомоз по Пушкариу (1957) производится так. После мобилизации желудка циркулярно пересекают брюшину, покрывающую абдоминальный отдел пищевода. Пересекают пищевод, вскрывают просвет кишки и сшивают их двухрядным швом. Отсепаро- ванной брюшиной укрывают линию швов (рис. 142).
Следующим образом накладывает эзофагоеюноанастомоз Гасински (1962). Из тонкокишечного трансплантата длиной 30 см выкраивают два трансплантата, дистальный более
140. Пищеводно-кишечный анастомоз по Леиферу.
длинный и проксимальный короткий. Дистальный — соединяют с двенадцатиперстной кишкой. Прочие концы трансплантатов ушивают. Трансплантаты анастомозируют между собой и накладывают пищеводно-кишечный анастомоз, сшивая пищевод одновременно с обоими отрезками кишки. Наложив анастомоз, производят инвагинацию его с подшиванием вокруг анастомоза (рис. 143). По мнению автора, этот способ решает три задачи: 1) наложение анастомоза, препятствующего рефлюксу; 2) замещение желудка; 3) восстановление физиологического пути для пищи.
Ю. С. Гилевич и В. И. Оноприев (1968) предложили аналогичную по решаемым задачам методику эзофагоеюноанастомоза конец в петлю. После гастрэктомии пищевод мобилизуют и низводят в брюшную полость. Вокруг пищевода создается мышечный жом путем сшивания ножек и сужения пищеводного отверстия диафрагмы или путем охватывания пищевода мобилизованной ножкой диафрагмы. Пищевод проводят через окно в брыжейке петли тонкой кишки, которую фиксируют к диафрагме и сшивают двухрядным швом с пищеводом. Обе петли кишки сшивают между собой. Затем пересекают пищевод и вскрывают петлю кишки до подслизистой оболочки, сшивают их. Вскрывают просвет пищевода и обеих петель кишки, накладывают шов на пищевод и внутреннюю губу анастомоза, а затем сшивают наружные губы тонкокишечного соустья (рис. 144). Эта методика применена у 34 больных: у 5 включена в пищеварение двенадцатиперстная кишка. Недостаточность швов наблюдалась у одного больного с благоприятным исходом.
Болгарский хирург Г. Попов предложил методику наложения эзофагоеюноанастомоза
Одним из наиболее распространенных пи
При раке нижней трети пищевода и кардии операцию избирают в зависимости от распространения опухоли на желудок и пищевод. Мы считаем, что при чисто кардиальной опухоли показана субтотальная проксимальная резекция чрезбрюшинным доступом или тотальная гастрэктомия, если инфильтрация опухоли идет далеко по малой кривизне желудка; при раке кардии с переходом на абдоминальный отдел пищевода следует выполнить субтотальную проксимальную резекцию абдоминомедиастинальным доступом по Савиных. При раке кардии с переходом на супра- диафрагмальный отдел пищевода в случае значительного поражения кардии опухолью производят субтотальную проксимальную резекцию, которую можно выполнить комбинированным абдомино-торакальным доступом по Осава — Гарлоку, комбинированным поэтапным доступом с пересечением левой ножки диафрагмы (по Кюттнер в модификации Шалимова) или комбинированным абдомино-то- ракальным доступом с частичной срединной диафрагмотомией (по Шалимову). Мы отдаем предпочтение последнему методу как наименее травматичному и дающему хороший доступ к месту оперативного вмешательства. При гаст- роэзофагальных опухолях, когда поражен суп- радиафрагмальный отдел пищевода, кардия и дистальная часть желудка выполняют гастро- стомию и резекцию нижней трети пищевода этим же доступом. При небольших опухолях

с поражением наддиафрагмального отдела пищевода мы используем трансторакальный доступ по Зауэрбруху — Шалимову.
Комбинированные абдомино-торакальные доступы обеспечивают наиболее радикальное удаление опухоли и лимфатического аппарата, при них удобно накладывать анастомоз и внутригрудной этап менее продолжителен. Однако эти методы довольно травматичны, так как вскрывают брюшную и грудную полость с рассечением диафрагмы. Значительно менее травматичен трансторакальный доступ по Зауербруху — Шалимову, но он применим лишь при поражении наддиафрагмального отдела пищевода. В случае значительного поражения кардии выделение ее без рассечения диафрагмы затруднено. Еще менее травматичен способ Савиных, при котором плевральная полость не вскрывается, но при распространении опухоли на пищевод выше диафрагмы накладывать анастомоз тяжело. И самым легким из всех способов является абдоминальная проксимальная резекция желудка, которая возможна при поражении только кардии.
Субтотальная проксимальная резекция желудка абдоминальным доступом. Эта операция выполняется при небольших чисто кардиальных опухолях. Техника операции следующая. Верхнесрединная лапаротомия. Мобилизуют желудок с сохранением правой желудочно-сальниковой артерии. Рассекают между зажимами желудочно-селезеночную связку (рис. 84), малый сальник пересекают у печени (рис. 85). Ножницами рассекают брюшину, покрывающую пищевод у входа в диафрагму (рис. 86), тупо выделяют пищевод (рис. 87) с обнажением ножек диафрагмы. В области антрального отдела желудка намечают участок.для формирования желудочной трубки так, чтобы по малой кривизне линия шла от привратника параллельно большой кривизне на протяжении 5—8 см, вторая линия отсекает намеченный канал от удаляемой части желудка. При раке кардиального отдела желудка расстояние от опухоли до линии пересечения должно достигать 8—10 см. По намеченной линии желудок прошивают УКЛ-60 в два приема: первый — параллельно большой кривизне, второй—отделяет канал от удаляемой части желудка. Пищевод берут на зажим Федорова и желудок резецируют (рис. 88). По малой кривизне образованной трубки поверх механического шва накладывают второй ряд серо-серозных узловых швов (рис. 89). Следующим этапом операции является формирование пищеводно-желудочного соустья.
Мы применяем следующую технику наложения пищеводно-желудочного анастомоза. Культю желудочной трубки подводим к пищеводу (рис. 90). Накладываем первый ряд серозномышечных узловатых шелковых швов в средней части культи желудка, отступя 1,5—2 см от танталовых швов. Под наложенным ранее зажимом Федорова рассекаем заднюю стенку пищевода и срезаем танталовые швы на культе желудка. На заднюю губу анастомоза накладываем узловые шелковые швы через все слои стенок пищевода и желудка (рис. 91). Отсекаем переднюю стенку пищевода и сшиваем обе передние стенки через все слои узловыми швами, завязывая узелки внутрь просвета анастомоза (рис. 92). Ушиваем углы анастомоза швами, которые захватывают желудок и стенку пищевода на расстоянии 1,5—
- см от линии ранее наложенных швов с таким расчетом, чтобы инвагинировать пищевод в области анастомоза (рис. 93). На переднюю губу накладываем второй ряд швов — серозно-мышечные узловатые, а в слабых местах — П-образные. Желудочную трубку у анастомоза фиксируем у пищеводного отверстия к диафрагме с захватыванием в шов околопищевод- ных тканей (рис. 94).
В зависимости от особенностей техники пищеводно-желудочные и пищеводно-кишечные соустья делятся на пять групп.
- Погружные анастомозы, свисающие в просвет органа.
- Анастомозы, выполненные с применением пластических приемов расслаивания сшиваемых органов.
- Инвагинационные анастомозы.
- Анастомозы двух-трехрядными швами: конец в конец, конец в бок, бок в бок.
- Анастомозы, выполняемые с помощью сшивающих аппаратов.
Приводим технику наложения наиболее известных пищеводно-желудочных анастомозов.

86. Резекция кардии. Рассечение брюшины над абдоминальным отделом пищевода.

87. Резекция кардии. Выделение брюшного отдела пищевода


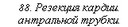
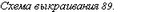 Резекция кардии. Антральная трубка перед наложением пищеводно-желудочного анастомоза.
Резекция кардии. Антральная трубка перед наложением пищеводно-желудочного анастомоза.


- Пищеводно-желудочный анастомоз. Швы на заднюю губу анастомоза."
- Пищеводно-желудочный анастомоз. Швы на переднюю губу анастомоза.
- Пищеводно-желудочный анастомоз. И нвагинирующие швы на углы анастомоза.
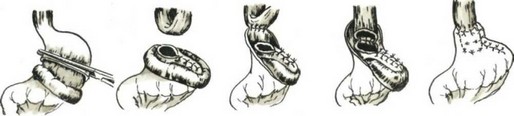
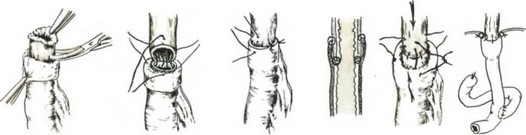
- Погруженные анастомозы, свисающие в просвет органа. Первым применил такой анастомоз Sauerbruch (1905), выполнив операцию в два этапа. Во время торако-диафрагмо- томии опухоль инвагннировали в просвет желудка и накладывали серозно-мышечные швы между пищеводом и желудком. Во второй этап производили лапаротомию, гастростомию и удаляли в пределах здоровых тканей опухоль. Шов на слизистые оболочки не накладывали (рис. 95).
Sauerbruch предложил и второй вид анастомоза, где после резекции кардии и ушивания культи желудка ниже шва делают разрез в желудке, в него опускают пищевод и фиксируют последний по краям разреза к стенкам желудка (рис. 96).
Bircher (1925) после резекции и частичного ушивания просвета желудка проводил пищевод в просвет желудка с помощью нити, которую выводили через отдельный разрез стенки желудка, с последующими серозно-мышечными швами между пищеводом и желудком (рис. 97). Из-за частого омертвления свободного конца пищевода и образования рубцовых сужений эти методы не получили распространения и имеют лишь историческое значение.
- Пластические анастомозы. Впервые этот вид пищеводно-кишечного анастомоза применил Kirschner (1920). После резекции кардии культю желудка проводили под пищевод вертикально. Затем накладывали эзофагогастро- анастомоз конец в бок. Далее отдельными швами впереди анастомоза сшивали переднюю стенку желудка, укрывая анастомоз (рис. 98).
Miller и Andrus (1923) применили следующую методику эзофагогастроанастомоза. После резекции кардии культю желудка ушивают наглухо. Пищевод перевязывают без срезания нити. В месте будущего анастомоза иссекают серозно-мышечный слой желудка в виде свала. Слизистую оболочку захватывают зажимом и вытягивают в виде конуса, который перевязывают у основания и отсекают нитью. Нити, перевязывавшие пищевод и конус слизистой оболочки желудка, связывают. Серозно-мышечный слой желудка и пищевода сшивают. Перед завязыванием последнего шва нити, связывавшие пищевод и слизистую оболочку желудка, срезают (рис. 99).
Эзофагогастроанастомоз по Казанскому накладывают трехрядными швами между горизонтально расположенной культей желудка и пищеводом. При этом культю желудка укладывают под пищевод с таким расчетом, чтобы слева от пищевода имелся участок желудка, по размеру несколько больший диаметра пищевода. После формирования анастомоза этим участком желудка укрывается анастомоз (рис. 100).
Nana и Toader (1959) предложили следующий способ пластического эзофагогастроана- стомоза. С культи желудка отсепаровывают серозно-мышечную манжетку шириной 3—
- см. Слизистую культи ушивают, оставляя место по малой кривизне для анастомоза. Пищевод сзади подшивают к серозно-мышечной манжетке и анастомозируют слизистой оболочкой желудка. Линия швов соустья сзади и боков, а также шов слизистой на культе желудка укрывают с помощью серозно-мышечной манжетки (рис. 101).
Tanner накладывает соустья со средней не- ушитой частью культи желудка. Анастомоз укутывают имеющими в избытке передней и задней стенками, которые надвигают на линию швов и пришивают друг к другу и пищеводу (рис. 102).
Эзофагоанастомоз по Мортон и Фойер (1954) производится следующим образом. После ушивания культи желудка наглухо у вершины культи в верхней части надсекают серозномышечный слой. Отсепаровывают слизистую оболочку с образованием серозно-мышечной манжетки. Последнюю выворачивают, перевязывают сосуды подслизистого слоя. Иссекают полоску слизистой оболочки желудка высотой
- 2 см. Накладывают соустья между пищеводом и слизистой оболочкой желудка. Серозно-мышечную манжетку вправляют и пришивают к пищеводу. Таким образом анастомоз укрывают высокой серозно-мышечной манжеткой (рис. 103).
- Инвагинационные анастомозы. Эзофаго- гастроанастомоз по К. Н. Цацаниди. Так же, как и при инвагинационном эзофагоеюно- анастомозе, путем прокола стенки желудка

95. Пищеводно-желудочный анастомоз по Зауэрбруху.



98. Пищеводно-желудочный анастомоз по Киршнеру.

99. Пищеводно-желудочный анастомоз по Миллеру и Эндрюсу.

100. Пищеводно-желудочный анастомоз по Казанскому.





- Пищеводно-желудочный анастомоз по Таннеру.




- Пищеводно-желудочный анастомоз по Мортону и Фойеру.




проводят две длинные кетгутовые нити, с помощью которых после сшивания пищевода и желудка анастомоз инвагинируется в просвет желудка. Затем накладывают второй ряд швов между пищеводом и желудком.
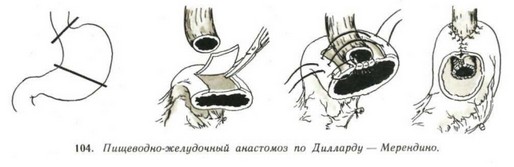
- Для предупреждения рефлюкса Dillard, Griffith, Merendino (1954) помещают абдоминальный отдел пищевода в подслизистом слое задней стенки культи желудка. Над пищеводом ушивают стенку желудка. Пищевод располагается наискось в стенке желудка. Устье вновь созданной кардии находится в просвете желудка (рис. 104).
Franke (1957) после накладывания анастомоза инвагинирует острый край культи желудка, как палец перчатки. Затем накладывает фиксирующие швы между стенкой желудка и пищевода. В результате образуется клапан из стенки желудка (рис. 105).
Holle (1954) после эзофагогастроанастомоза подшивает культю желудка к боковой стенке пищевода выше анастомоза, создавая подобие клапана Губарева (рис. 106).
Watkins, Rundless, Tatom (1959) подшивают пищевод к передней стенке культи желудка, а затем формируют эзофагогастроанастомоз по типу фундопликации (рис. 107).
А. А. Шалимов создает клапанный механизм в пищеводно-желудочном анастомозе за счет частичной инвагинации линии анастомоза. Культю желудка с непогруженной частью с танталовыми швами подводят к культе пищевода и отступя на 2—3 см от танталового шва на задней поверхности желудка и пищевода вначале накладывают, а затем завязывают первый ряд серозно-мышечных швов с захватыванием в швы связочно-рубцовых тканей у пищевода. Танталовые швы на желудке срезают, рассекают заднюю стенку пищевода у зажима и накладывают на задние губы через все слои пищевода и желудка однорядный шов капроном. Срезают переднюю стенку пищевода и накладывают швы на передние губы пищевода и желудка с завязыванием узелков внутрь. Затем накладывают швы по углам анастомоза, отступя от первого ряда швов на
- 3 см, захватывая серозную оболочку желудка задней губы пищевода с Рубцовыми тканями и связочным аппаратом и серозную оболочку передней губы желудка. При завязывании этих швов анастомоз несколько погружают в желудок. Так же накладывают и серозно-мышечные швы по передней поверхности анастомоза (рис. 108).
- Анастомозы двух- или трехрядными швами. В настоящее время применяются главным образом анастомозы конец в конец или конец в бок двух- или трехрядными швами.
Эзофагогастроанастомоз по Льюису (1946) производят следующим образом. После резекции кардии культю желудка ушивают наглухо и подводят под пищевод в вертикальном положении. Накладывают первый ряд швов между задней стенкой пищевода и передней стенкой культи желудка и накладывают узловатые швы на заднюю и затем на переднюю стенку анастомоза (рис. 109). Такой же анастомоз, но с боковым рассечением пищевода предложили De Bakey, Ochsner (рис. ПО).
Эзофагогастроанастомоз по Эдемсу (1949). Желудок пересекают с выкраиванием культи желудка из большой кривизны. Анастомоз накладывают конец в конец между пищеводом и неушитой частью культи желудка у большой кривизны. На задние стенки пищевода и культи желудка накладывают узловатые швы, отступя от края культи на 1,5—2 см. Послойно отсекают пищевод и накладывают швы через все слои пищевода и желудка на заднюю и переднюю стенки анастомоза. Следует стремиться к более плотному соприкосновению слизистых оболочек. При сшивании передней стенки швы анастомоза нужно располагать со стороны слизистых. Для этого вкол и выкол делают со стороны слизистой оболочки. Последним накладывается П-образ- ный шов на стыке швов культи желудка и пищевода. Затем накладывают второй ряд серозно-мышечных швов на переднюю стенку (рис. 111). Модификацию этого метода выполняет Lortaf Jacob (рис. 112).
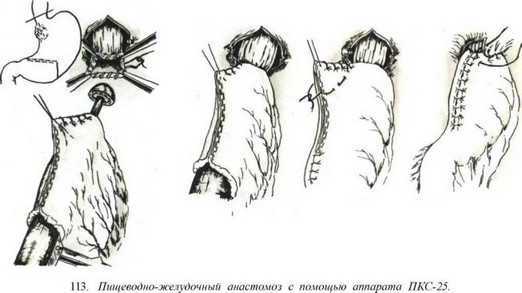
- Анастомозы с помощью сшивающих аппаратов. При большой культе желудка пищеводно-желудочный анастомоз конец в конец или конец в бок может быть наложен с помощью аппарата ПКС-25. На пищевод накладывают кисетный шов или обвивной шелковый шов. При формировании анастомоза конец
106. Пищеводно-желудочный анастомоз по Уоткинсу — Раудлесу.


109. Пищеводно-желудочный анастомоз по Льюису.

110. Пищеводно-желудочный анастомоз по Де Беки и Окснеру.



в; конец через дополнительное отверстие в стенке желудка и неушитый участок по большой кривизне в пищевод проводят шток аппарата и завязывают кисетный шов. Вводят тубус аппарата, стенки пищевода и желудка сближают до метки на аппарате и прошивают. После удаления аппарата накладывают второй ряд серозно-мышечных швов и ушивают отверстие в стенке желудка (рис. 113).
При формировании соустья конец в бок культю желудка ушивают наглухо. Через отверстие в культе желудка на 2—3 см выше привратника вводят тубус аппарата, с помощью которого растягивают стенку желудка ниже линии швов культи. Делают небольшое отверстие, через которое проводят шток аппарата. Головку штока фиксируют в пищеводе ранее наложенным кисетным швом. Производят прошивание, аппарат удаляют. Накладывают второй ряд швов и ушивают отверстие в стенке желудка.
Тотальная гастрэктомия абдоминальным доступом. Как уже указывалось выше, эта операция применяется при гастрокардиальных раках, когда инфильтративная опухоль кардии распространяется на желудок, чаще всего по малой кривизне.
Техника абдоминальной тотальной гастрэк- томии следующая. Верхнесрединная лапарото- мия с обходом мечевидного отростка слева. При ревизии брюшной полости и установления операбельности опухоли в рану извлекают желудок, поперечную ободочную кишку и большой сальник. Большой сальник натягивают и отсекают от поперечной ободочной кишки. Справа его отсекают до входа между листками правой желудочно-сальниковой артерии и сопутствующей вены, которые у головки поджелудочной железы перевязывают и пересекают. Клетчатку между листками желудочно-ободочной связки смещают от головки поджелудочной железы к привратнику, освобождая двенадцатиперстную кишку, на протяжении 2,5—3 см. Натягивая привратник книзу, выделяют правую желудочную артерию, смещая клетчатку с лимфатическими узлами книзу, к желудку. Сосуды перевязывают и пересекают. Подтягивая большой сальник, желудок поднимают кверху. Рассекают желудочноподжелудочную связку. Клетчатку с лимфатическими узлами смещают кверху, обнажая левые желудочные сосуды. Последние перевязывают у самой поджелудочной железы и пересекают. Пересекают левую треугольную связку печени и левую долю печени отводят влево. Желудочно-селезеночную связку перевязывают по частям и пересекают. Отодвигая печень кверху, а желудок книзу отсекают малый сальник по возможности ближе к печени. Смещая кардиальный отдел желудка вперед и книзу, перевязывают и пересекают остатки желудочно-поджелудочной связки. Надсекают брюшину, покрывающую абдоминальный отдел пищевода, и обнажают последний. Пищевод тупо выделяют на протяжении 5—6 см. Пересекают блуждающие нервы (рис. 114). Пищевод берут зажимами Федорова и пересекают между ними (рис. 115). Желудок отворачивают вправо. Двенадцатиперстную кишку прошивают аппаратом УКЛ. Желудок отсекают и удаляют. Если двенадцатиперстная кишка не будет включена в пищеварение, ее культю погружают кисетным швом.
Holle (1968) выполняет гастрэктомию в кра- ниокаудальном направлении, начиная с пересечения пищевода, желудочно-селезеночной связки и перевязки коротких сосудов, затем перевязывает левую желудочную артерию. Желудок удаляют в одном блоке с сальником при постоянной тяге вправо и вниз. Автор считает, что это препятствует диссеминации опухоли из-за спадения и сдавления вен. После перевязки левой желудочной артерии весь желудок извлекают из брюшной полости, что обеспечивает удаление селезеночных, чревных, панкреатических и печеночных лимфатических узлов.
Следующим этапом тотальной гастрэктомии является пищеводно-кишечный анастомоз. Этот момент операции наиболее труден и ответствен, так как недостаточность швов пищеводно-кишечного анастомоза является наиболее тяжелым осложнением гастрэктомии, часто приводящим к неблагоприятному исходу.
Общими требованиями к пищеводно-кишечному анастомозу являются: 1) надежность,
- простота выполнения и 3) физиологич-

ность. Особенности пищеводного шва зависят от: 1) отсутствия серозного покрова на пищеводе; 2) рыхлости его мышечного слоя и 3) сравнительно плохого кровоснабжения пищевода. Поэтому при мобилизации нужно максимально сохранять кровоснабжение пищевода, избегать натяжения швов анастомоза и стремиться максимально укрывать линию швов различными тканями или приводящей петлей кишки. Швы на пищевод накладывают в косом направлении, захватывая наружный продольный и внутренний циркулярный мышечные слои. Узлы завязывают не слишком туго, без прорезывания их. Важное значение имеют тщательное сшивание и адаптация слизистой оболочки.
Для укрытия анастомоза используют сальник на ножке (А. А. Вишневский). Ю. Е. Березов (1960) рекомендует укреплять анастомоз сальником, расщепленным в виде «клешни». С. В. Гейнац предложил использовать для укрытия анастомоза плевру, Allen — свободный листок фасции, Б. В. Петровский — диафрагму. В клинике, руководимой Н. Н. Еланским, применялось окутывание пищеводно-кишечного соустья муфтой из брыжейки поперечной ободочной кишки по П. Д. Колченогову (1957). Мезоколон подшивают к пищеводу перед наложением анастомоза. После наложения его брыжейку фиксируют спереди, снизу от анастомоза, который оказывается окутанным брюшиной поперечной ободочной кишки.
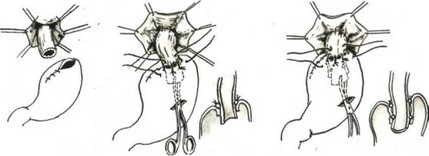
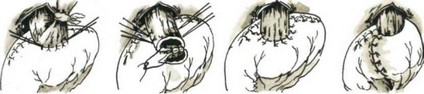
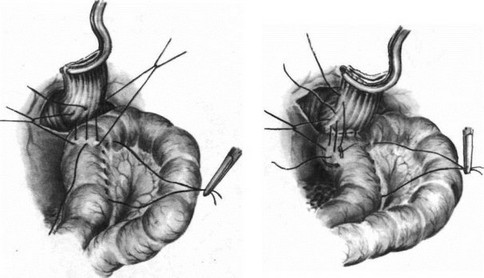
Мы применяем следующую модификацию метода пищеводно-кишечного анастомоза Ги- ляровича. Через разрез в бессосудистой части брыжейки поперечной ободочной кишки (рис. 116, 117, 118) к пищеводу подводим
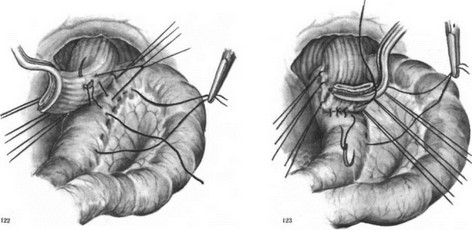
длинную петлю тощей кишки. На брыжеечный край петли на протяжении 5—6 см накладываем полукисетный серозно-мышечный шелковый шов (рис. 119). Пищевод укладываем спереди отводящей петли кишки и подвешиваем к ней тремя узловатыми серозно-мышечными швами сначала сзади (рис. 120), а затем с правой стороны (рис. 121) и двумя — тремя швами с левой стороны так, чтобы последний шов был на середине полукисетного шва (рис. 122). Конец пищевода с зажимом отворачиваем кверху, заднюю стенку пищевода подшиваем к кишке тремя П-образными серозно-мышечными шелковыми швами (рис. 123). Рассекаем заднюю стенку пищевода и переднюю стенку отводящей кишки. Заднюю губу анастомоза сшиваем узловатыми шелковыми швами через все слои стенки пищевода с обязательным захватом слизистой оболочки пищевода и стенки кишки (рис. 124). Отсекаем переднюю полуА окружность пищевода на зажиме и формируем переднюю губу анастомоза однорядными шелковыми швами с завязыванием узлов внутрь просвета анастомоза (рис. 125). В случае плохой герметичности передней губы анастомоза накладываем второй ряд серозно-мышечных швов (рис. 126). Практически мы к нему прибегаем чрезвычайно редко и то в виде двух — трех швов в слабых местах анастомоза.
На расстоянии половины окружности кишки от левого верхнего пищеводно-кишечного шва проводим иглу с шелковой нитью через серозу и мышечную оболочку кишки, второй стежок проводим на кишке справа у верхнего пищеводно-кишечного шва (рис. 127). Затягивая этот шов, мы покрываем приводящей петлей пищеводно-кишечный анастомоз. Приводящую и отводящую петли кишки сшиваем серо-серозными узловатыми швами вокруг анастомоза сначала по правым соприкасающимся краям (рис. 128), потом затягиваем наложенный полукисетный шов (сшиваем левый край) и, наконец, снизу (рис. 129). К обнаженным краям диафрагмы у пищеводного отверстия, подхватывая и околопищеводную клетчатку, подшиваем верхний край петли тощей кишки вокруг пищеводно-кишечного соустья (рис. 130). Между приводящей и отводящей петлями кишки накладываем энтероэнтероанастомоз, который фиксируем отдельными серо-серозными швами к краям разреза брыжейки поперечноободочной кишки. Подняв поперечноободочную кишку кверху, зашиваем серо-серозными шелковыми швами входное отверстие между приводящей и отводящей петлями тощей кишки и их брыжейкой (рис. 131). При надежных анастомозах брюшную полость зашиваем наглухо.
С целью включения двенадцатиперстной кишки в пищеварение А. А. Шалимов разработал при тотальной гастрэктомии следующую



- Пищеводно-кишечный анастомоз по Гиляровичу в модификации А. А. Шалимова. Полукисетный шов на кишку.
- Пищеводно-кишечный анастомоз по Гиляровичу в модификации А. А. Шалимова. Верхний ряд швов.
- Пищеводно-кишечный анастомоз по Гиляровичу в модификации А. А. Шалимова. Боковые швы (первый вариант).
- Пищеводно-кишечный анастомоз по Гиляровичу в модификации
А. А. Шалимова. Боковые швы (второй вариант).
- Пищеводно-кишечный анастомоз по Гиляровичу в модификации
А. А. Шалимова. Задний ряд швов.

- Пищеводно-кишечный анастомоз по Гиляровичу в модификации
А. А. Шалимова. Формирование задней губы анастомоза.
- Пищеводно-кишечный анастомоз по Гиляровичу в модификации
А. А. Шалимова. Формирование передней губы анастомоза.

- Пищеводно-кишечный анастомоз по Гиляровичу в модификации
А. А. Шалимова. Второй ряд швов на переднюю губу анастомоза.
- Пищеводно-кишечный анастомоз по Гиляровичу в модификации
А. А. Шалимова. Завязывание полукисетного шва.

- Пищеводно-кишечный анастомоз по Гиляровичу в модификации
А. А. Шалимова. Сшивание приводящей и отводящей петель между собой.
- Пищеводно-кишечный анастомоз по Гиляровичу в модификации
А. А. Шалимова. Сшивание приводящей и отводящей петель между собой.
- Пищеводно-кишечный анастомоз по Гиляровичу в модификации
А. А. Шалимова. Подшивание кишки к диафрагме.

131. Гастрэктомия. Конечный вид операции.

132. Гастрэктомия. Включение в пищеварение двенадиатиперстной кишки по А. А. Шалимову. Пересечение отводящей петли.
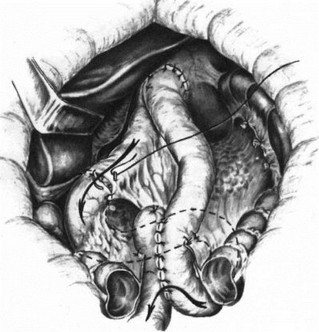
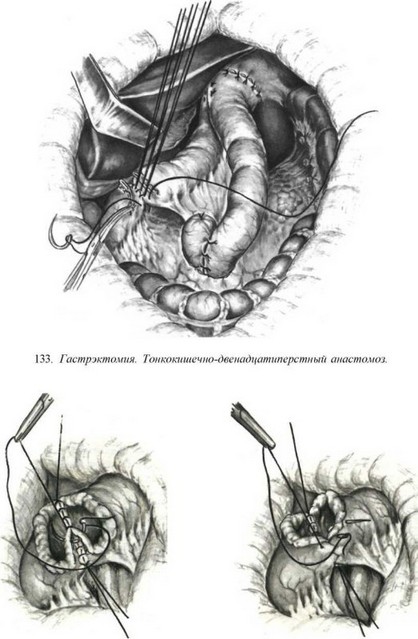
методику. Производит тотальную гастрэкто- мию, но прошитую УКЛ-60 культю двенадцатиперстной кишки не погружает в кисетный шов. Над межкишечным анастомозом отводящую от пищеводно-кишечного анастомоза петлю тонкой кишки дважды на расстоянии 0,5 см прошивает УКЛ-60 и между швами пересекает (рис. 132). Оставшуюся у межкишечного анастомоза культю кишки погружает в кисетный шов, а оральный конец петли кишки (отходящей от пищеводно-кишечного анастомоза) соединяет с культей двенадцатиперстной кишки. Накладывает первый ряд узловатых серосерозных шелковых швов, отступя 0,8 см от танталовых скобок (рис. 133). Танталовые швы срезает с обоих концов анастомозируе- мых кишок, заднюю губу анастомоза сшивает непрерывным обвивным «взахлестку» кетгуто- вым швом (рис. 134), а переднюю — погружным скорняжным или швом Коннеля (рис. 135). Заканчивается анастомоз наложением серосерозных узловатых шелковых швов на переднюю губу. Теперь пища из пищевода через отводящую петлю тощей кишки поступает в двенадцатиперстную кишку, а оттуда через межкишечное соустье в кишечник. Из двенадцатиперстной кишки по приводящей к пищеводу петле кишки в пищеводно-кишечный анастомоз пища не поступает потому, что приводящая петля, укрыв отводящую, образовала шпору (рис. 136).
Методы наложения пищеводно-кишечных анастомозов аналогичны методам наложения пищеводно-желудочных анастомозов.
Погружные анастомозы, свисающие в просвет органа. При погружных анастомозах производится внедрение пищевода в просвет кишки без шва слизистых, что часто приводит к некрозу свисающего участка пищевода и последующему рубцовому сужению анастомоза.
Анастомоз по А. А. Вишневскому (1942) накладывается следующим образом. После подшивания петли кишки двухрядным швом к задней поверхности пищевода ее вскрывают в поперечном направлении по диаметру пищевода. Через отдельный разрез с помощью зажима культю пищевода протягивают в просвет кишки. Накладывают двухрядный шов спереди и с боков. Добавочное отверстие в кишке зашивают. Анастомоз укутывают сальником, фиксируют к диафрагме, после чего накладывают брауновскии анастомоз (рис. 137).
Аналогичную методику применяет болгарский хирург И. Руменов (1969). Накладывает четыре провизорных шва через края пищеводного отверстия диафрагмы с обязательным захватом диафрагмальной брюшины. Желудок отворачивает влево. К пищеводному отверстию подводит петлю тонкой кишки и фиксирует к ножкам диафрагмы. Пищевод подшивает к отводящей петле. Желудок удаляет с оставлением культи пищевода длиной около 2 см. На передней стенке кишки, отступя на 5 см от линии швов, вскрывает кишку, в ее просвет проводит пищевод на 1,5 см. Накладывает швы на переднюю стенку между кишкой и пищеводом. Ранее наложенными четырьмя нитями прошивает кишку и фиксирует в пищеводном отверстии диафрагмы. Кишка таким образом со всех сторон укутывает свободно располагающийся в ее просвете пищевод. Дополнительно накладывает брауновскии анастомоз (рис. 138). На 16 подобных операций автор не наблюдал ни разу недостаточности швов соустья.
При способе Регенсбургера в отличие от вышеприведенных рассечение кишки и погружение культи пищевода производят по про- тивобрыжеечному краю кишки, которую после сформирования соустья подшивают к диафрагме (рис. 139).
Анастомоз с применением пластических приемов расслаивания сшиваемых органов. Для анастомозов этой группы характерно использование различных манжеток, серозных, мышечных, серозно-мышечных, которые применяются для укрепления линии швов. Первый такой анастомоз в эксперименте выполнил Hochmeyer (1913), накладывая фагоэзо- фагоанастомоз. Он надсекал пищевод до под- слизистого слоя, отсепаровывал и завертывал кверху мышечные манжетки пищевода, иссекал избыток слизистой. После сшивания слизистой оболочки обоих концов пищевода линии швов прикрывали мышечной манжеткой. В клинике пластический эзофагоеюноанасто- моз выполнил киевский онколог Л. Я. Лейфер
-
 Гастрэктомия. Тонкокишечно-двенадца- типерстный анастомоз.
Гастрэктомия. Тонкокишечно-двенадца- типерстный анастомоз. - Гастрэктомия. Тонкокишечно-двенадца- типерстный анастомоз.

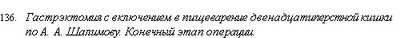 (1940). С пересеченной петли кишки отсепа- ровывают и завертывают книзу серозно-мышечный цилиндр и отсекают слизистую оболочку. Пищевод соединяют с кишкой однорядными швами. Серозно-мышечную манжетку завертывают на пищевод и фиксируют узловыми швами. Затем стенку тонкой кишки надвигают на анастомоз и фиксируют к пищеводу и диафрагме. Эзофагоеюноанастомоз конец в бок из-за своей сложности не получил в клинике распространения (рис. 140).
(1940). С пересеченной петли кишки отсепа- ровывают и завертывают книзу серозно-мышечный цилиндр и отсекают слизистую оболочку. Пищевод соединяют с кишкой однорядными швами. Серозно-мышечную манжетку завертывают на пищевод и фиксируют узловыми швами. Затем стенку тонкой кишки надвигают на анастомоз и фиксируют к пищеводу и диафрагме. Эзофагоеюноанастомоз конец в бок из-за своей сложности не получил в клинике распространения (рис. 140).
Эзофагоеюноанастомоз по Березову — Петерсону (1955). Е. Л. Березов и Б. Е. Петерсон предложили отсепаровывать манжетки как с пищевода, так и с кишки с надвиганием их друг на друга после сшивания слизистых оболочек пищевода и кишки. Б. А. Петерсон позже предложил выкраивать манжетку только из брюшины кишки, которую после соединения пищевода с кишкой двухрядными швами надвигают и фиксируют поверх анастомоза (рис. 141).
Эзофагоеюноанастомоз по Пушкариу (1957) производится так. После мобилизации желудка циркулярно пересекают брюшину, покрывающую абдоминальный отдел пищевода. Пересекают пищевод, вскрывают просвет кишки и сшивают их двухрядным швом. Отсепаро- ванной брюшиной укрывают линию швов (рис. 142).
Следующим образом накладывает эзофагоеюноанастомоз Гасински (1962). Из тонкокишечного трансплантата длиной 30 см выкраивают два трансплантата, дистальный более


140. Пищеводно-кишечный анастомоз по Леиферу.


длинный и проксимальный короткий. Дистальный — соединяют с двенадцатиперстной кишкой. Прочие концы трансплантатов ушивают. Трансплантаты анастомозируют между собой и накладывают пищеводно-кишечный анастомоз, сшивая пищевод одновременно с обоими отрезками кишки. Наложив анастомоз, производят инвагинацию его с подшиванием вокруг анастомоза (рис. 143). По мнению автора, этот способ решает три задачи: 1) наложение анастомоза, препятствующего рефлюксу; 2) замещение желудка; 3) восстановление физиологического пути для пищи.
Ю. С. Гилевич и В. И. Оноприев (1968) предложили аналогичную по решаемым задачам методику эзофагоеюноанастомоза конец в петлю. После гастрэктомии пищевод мобилизуют и низводят в брюшную полость. Вокруг пищевода создается мышечный жом путем сшивания ножек и сужения пищеводного отверстия диафрагмы или путем охватывания пищевода мобилизованной ножкой диафрагмы. Пищевод проводят через окно в брыжейке петли тонкой кишки, которую фиксируют к диафрагме и сшивают двухрядным швом с пищеводом. Обе петли кишки сшивают между собой. Затем пересекают пищевод и вскрывают петлю кишки до подслизистой оболочки, сшивают их. Вскрывают просвет пищевода и обеих петель кишки, накладывают шов на пищевод и внутреннюю губу анастомоза, а затем сшивают наружные губы тонкокишечного соустья (рис. 144). Эта методика применена у 34 больных: у 5 включена в пищеварение двенадцатиперстная кишка. Недостаточность швов наблюдалась у одного больного с благоприятным исходом.
Болгарский хирург Г. Попов предложил методику наложения эзофагоеюноанастомоза
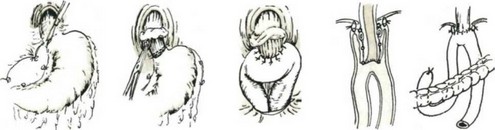
- с использованием цилиндрического протеза из плексиглаза длиной 6 см, диаметром 8—10 см. После гастрэктомии отсепаро- вывают мышечную оболочку пищевода на 3— 4 см. На слизистую оболочку пищевода накладывают два провизорных кисетных кетгутовых шва. С помощью дуоденального зонда, проведенного через рот, и нитки, привязанной к протезу, последний проводят в пищевод так, чтобы середина протеза находилась на уровне манжетки. Завязывают оба кисетных шва. С помощью 4—6 кетгутовых швов сшивают слизистую пищевода с кишкой, надвигают последнюю на протез. Эту линию швов прикрывают мышечной манжеткой пищевода, которую фиксируют к серозной оболочке кишки (рис. 145). Через 2 недели протез извлекают с помощью лигатуры, фиксированной к протезу. Автор с успехом применил этот метод у 8 больных.
Одним из наиболее распространенных пи
Источник: Шалимов А.А., Полупан В.Н., «Атлас операций на пищеводе, желудке и двенадцатиперстной кишке» 1975
А так же в разделе « Операции при раке пищевода »
- Анатомический очерк пищевода
- Повреждения и разрывы пищевода
- Атрезии пищевода
- Дивертикулы пищевода
- Нервно-мышечные заболевания пищевода
- Грыжи пищеводного отверстия диафрагмы
- Короткий пищевод, рефлюкс-эзофагит и пептические стриктуры пищевода
- Доброкачественные опухоли и кисты пищевода
- Инвагинационные анастомозы
- Рак средней трети пищевода