Глава VII ПОВРЕЖДЕНИЯ СЛЮННЫХ ЖЕЛЕЗ И ИХ ПОСЛЕДСТВИЯ
С практической точки зрения рассмотрению подлежат в основном травматические (неогнестрельные) и огнестрельные повреждения околоушной и подчелюстной слюнных желез. Ранения подъязычной железы в большинстве случаев не имеют клинического значения, так как они обычно не сопровождаются серьезными расстройствами слюноотделения.
Повреждения подчелюстной железы и ее выводного протока чаще всего сопутствуют огнестрельным переломам нижней челюсти. Заживление ран подчелюстной железы обычно протекает без осложнений, и основное внимание обращается на повреждение кости. По опыту
Великой Отечественной войны повреждения околоушной железы составили 98%, а подчелюстной только 2%. Поэтому практический интерес представляют повреждения околоушных желез и их выводных протоков. В мирное время ранения околоушной железы встречаются весьма редко.
При свежих ранениях слюнных желез в ране можно видеть ткань поврежденной слюнной железы. В раневом отделяемом определяется примесь слюны. Повязка значительно 'Промокает во время еды. Отторжение некротических тканей в ране обычно заканчивается к концу третьей недели, рана очищается, гнойные выделения прекращаются и к этому времени особенно становится заметным выделение из раны слюны.
Исходы ранения лица с повреждением слюнной железы могут быть следующими: 1) заживление раны с полным рубцеванием; 2) образование нестойкого слюнного свища, поддающегося консервативному лечению;
При обширных и глубоких ранах с дефектом кожного покрова наложение глухих швов является нецелесообразным. Лучшие результаты наблюдаются при наложении редких направляющих швов и применении пластиночных швов. При резаных ранах и ранах с небольшим дефектом тканей возможно наложение глухих швов с резиновым выпускником и может быть произведена одномоментная хирургическая обработка раны с пластикой местными тканями. По данным М. П. Жа- кова (1947), заживление ран околоушных желез без образования слюнных свищей отмечено в 54%- По данным Е. Е. Бабицкой (1951), в 57% ранений лица с повреждением околоушной железы, несмотря на применение противовоспалительной терапии, образовывались стойкие слюнные свищи, для закрытия которых необходимо было применять специальное лечение. При сквозных ранениях щеки с повреждением паренхимы железы или выводного протока железы при первичной хирургической обработке раны целесообразно наложение глухих швов на кожу с оставлением дефекта слизистой оболочки щеки, что будет способствовать формированию внутривенного свища. Ранение околоушной слюнной
железы часто сочетается с повреждением ветвей лицевого нерва, что приводит к параличу мимических мышц лица.
Принимая во внимание трудность лечения сформировавшегося слюнного свища, необходимо при ранении слюнных желез принимать профилактические; меры для предупреждения образования свища. Кроме активной противовоспалительной медикаментозной терапии, в качестве профилактики образования слюнного свища может быть использована также и рентгенотерапия в противовоспалительных дозах. Показанием для лучевой терапии является появление колющих болей и чувства распирания в ране перед приемом пищи и во время еды, образование «слюнной опухоли» («слюнного озера»). Слюнные свищи могут быть следствием как огнестрельных, так и неогнестрельных ранений железы (резаные, послеоперационные), а также могут образовываться вследствие нагноения.
Практическое значение имеют свищи околоушной железы, так как свищи подчелюстной железы, как правило, закрываются самостоятельно и обычно не требуют специального лечения..Свищи подъязычной железы, если они и возникают, то, открываясь в рот, не причиняют беспокойства больному.
Е. Е. Бабицкая (1953), по литературным данным, зарегистрировала более 50 методов лечения слюнных свищей. Большинство этих методов в настоящее время не применяется и представляет только исторический интерес. Все существующие методы оперативного лечения слюнных свищей могут быть разделены на 4 группы; методы механического закрытия отверстия свищевого хода; методы создания нового оттока слюны; методы пластического восстановления выводного протока; методы погашения функции железы.
Результат и способ лечения свищей в значительной степени зависит от локализации и характера свища. При сохранившемся оттоке слюны в рот, т. е. при неполном свище, легче добиться заживления свища, чем при непроходимости выводного протока.
Для установления характера слюнного свища большое практическое значение имеет контрастная рентгенография — фистулография и сиалография. Только после клинического и рентгенологического обследования
больного можно принять решение о способе лечения в каждом конкретном случае.
В период Великой Отечественной войны большое распространение получил метод А. А. Лимберга, предложенный им в 1943 г. В настоящее время этот метод можно считать методом выбора при слюнных свищах из паренхимы железы (рис. 23).
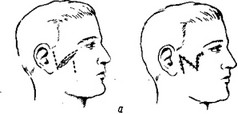
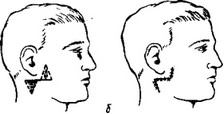
Рис. 23. Методика закрытия слюнного свища по А. А. Лимбергу с помощью встречных треугольных лоскутов.
а —при локализации свища иа щеке; б—при локализации свища под мочкой уха.
В основу этой методики впервые было положено создание таких биологических условий, которые способствовали бы лучшему заживлению послеоперационной раны.
Первым условием является сохранение в послеоперационном периоде временного оттока слюны из раны, что предохраняет от разъедания слюной раневых
поверхностей и обеспечивает гладкое заживление. Вторым условием является иссечение рубцовой ткани на всю глубину с перемещением окружающих тканей над поврежденным участком железы.
При сравнительно небольшом рубце, в который включен свищ, и умеренном количестве выделяющейся из него слюны применяется простое оперативное вмешательство, заключающееся в иссечении рубца со свищевым ходом, мобилизации краев раны, наложении пластиночного шва с добавлением на кожные покровы узловых швов с обязательным оставлением в нижнем отделе раны незашитого участка для временного оттока слюны.
При наличии значительного рубца после его иссечения производят перемещение встречных треугольных лоскутов под углом 45° (рис. 23, а). В нижнем углу раны оставляют свободный отток для слюны.
Если свищи расположены под мочкой уха, где перемещение треугольных лоскутов является затруднительным, целесообразно производить иссечение рубца со свищом и смещение окружающих здоровых тканей по Бурову (рис. 23, б).
В послеоперационом периоде применение мероприятий, направленных на уменьшение слюновыделения (препараты атропина, белладоны и др.), по мнению А. А. Лимберга, не только не полезно, но даже вредно.
При длительно существующих свищах после иссечения свищевого хода и перемещения треугольных лоскутов необходимо наложение глухих швов (погружных и на кожу), а в послеоперационном периоде назначение средств, уменьшающих выделение слюны. При подозрении на возможность рецидива целесообразно назначение рентгенотерапии в противовоспалительных дозах.
Для устранения свищей выводного протока околоушной железы наибольшее распространение получили методы пластического воссоздания периферической части выводного протока из лоскута слизистой оболочки щеки. За рубежом чаще применяется метод Nicoladoni, у нас метод Г. А. Васильева.
Методика закрытия слюнного свища по Васильеву включает в себя несколько этапов и осуществляется следующим образом (рис. 24). Отверстие свищевого хода окаймляют дугообразными разрезами в горизонтальном направлении соответственно ' ходу выводного
протока так, чтобы передний полюс операционной раны располагался на 1 см кпереди о.т переднего края жевательной мышцы. Рассечение тканей удобнее производить при введенном в свищевой ход и в проток тонких глазных зондов. Отпрепаровывают от окружающих тканей центральный участок протока, отсекают прилежащий к нему участок кожи с проходящим сквозь нее свищевым ходом. Затем дугообразным разрезом со стороны рта,
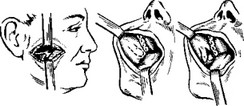
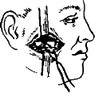
Рис. 24. Методика закрывания слюнного свища и образования слюнного протока по Г. А. Васильеву.
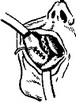 проведенным через слизистую оболочку щеки, образуют языкообразный лоскут с основанием у переднего края жевательной мышцы и несколько выше линии смыкания зубов. После образования лоскута делают небольшой вертикальный разрез у основания лоскута через мягкие ткани по направлению к отпрепарованному концу протока. Через образовавшееся отверстие лоскут выводят наружу и подшивают тонким кетгутом к стенке протока. По ходу эпителизированной поверхности лоскута слизистой оболочки в рот проводят узкую резиновую полоску, которую кетгутом подшивают к слизистой
проведенным через слизистую оболочку щеки, образуют языкообразный лоскут с основанием у переднего края жевательной мышцы и несколько выше линии смыкания зубов. После образования лоскута делают небольшой вертикальный разрез у основания лоскута через мягкие ткани по направлению к отпрепарованному концу протока. Через образовавшееся отверстие лоскут выводят наружу и подшивают тонким кетгутом к стенке протока. По ходу эпителизированной поверхности лоскута слизистой оболочки в рот проводят узкую резиновую полоску, которую кетгутом подшивают к слизистой
оболочке щеки. Дефект слизистой оболочки щеки, образовавшийся послё выкраивания лоскута, закрывают путем мобилизации и сближения краев раны и наложения кетгутовых швов, но так, чтобы участок у основания ввернутого лоскута (где лежит резиновая полоска) не был стянут. Наружную рану зашивают послойно наглухо. В послеоперационном периоде больным назначают сульфаниламиды и антибиотики. Резиновая полоска удаляется через 10—14 дней.
К группе методов пластического восстановления выводного протока следует также отнести так называемые «имплантационные», заключающиеся в выпрепаровыва- нии свищевого хода и переноса устья слюнного свища с участком кожи на слизистую оболочку щеки. Этот метод у нас в Советском Союзе разработан В. А. Оппе- лем. Однако метод В. А. Оппеля при наличии значительных рубцовых изменений технически представляет большие трудности и поэтому имеет ограниченное применение.
Способы, направленные на прекращение деятельности железы и ее атрофию, методы погашения функции железы массивными дозами рентгеновских лучей и путем денервации по Леришу, широкого применения не нашли,
Повреждения подчелюстной железы и ее выводного протока чаще всего сопутствуют огнестрельным переломам нижней челюсти. Заживление ран подчелюстной железы обычно протекает без осложнений, и основное внимание обращается на повреждение кости. По опыту
Великой Отечественной войны повреждения околоушной железы составили 98%, а подчелюстной только 2%. Поэтому практический интерес представляют повреждения околоушных желез и их выводных протоков. В мирное время ранения околоушной железы встречаются весьма редко.
При свежих ранениях слюнных желез в ране можно видеть ткань поврежденной слюнной железы. В раневом отделяемом определяется примесь слюны. Повязка значительно 'Промокает во время еды. Отторжение некротических тканей в ране обычно заканчивается к концу третьей недели, рана очищается, гнойные выделения прекращаются и к этому времени особенно становится заметным выделение из раны слюны.
Исходы ранения лица с повреждением слюнной железы могут быть следующими: 1) заживление раны с полным рубцеванием; 2) образование нестойкого слюнного свища, поддающегося консервативному лечению;
- образование стойкого слюнного свища, для ликвидации которого необходимо оперативное вмешательство.
При обширных и глубоких ранах с дефектом кожного покрова наложение глухих швов является нецелесообразным. Лучшие результаты наблюдаются при наложении редких направляющих швов и применении пластиночных швов. При резаных ранах и ранах с небольшим дефектом тканей возможно наложение глухих швов с резиновым выпускником и может быть произведена одномоментная хирургическая обработка раны с пластикой местными тканями. По данным М. П. Жа- кова (1947), заживление ран околоушных желез без образования слюнных свищей отмечено в 54%- По данным Е. Е. Бабицкой (1951), в 57% ранений лица с повреждением околоушной железы, несмотря на применение противовоспалительной терапии, образовывались стойкие слюнные свищи, для закрытия которых необходимо было применять специальное лечение. При сквозных ранениях щеки с повреждением паренхимы железы или выводного протока железы при первичной хирургической обработке раны целесообразно наложение глухих швов на кожу с оставлением дефекта слизистой оболочки щеки, что будет способствовать формированию внутривенного свища. Ранение околоушной слюнной
железы часто сочетается с повреждением ветвей лицевого нерва, что приводит к параличу мимических мышц лица.
Принимая во внимание трудность лечения сформировавшегося слюнного свища, необходимо при ранении слюнных желез принимать профилактические; меры для предупреждения образования свища. Кроме активной противовоспалительной медикаментозной терапии, в качестве профилактики образования слюнного свища может быть использована также и рентгенотерапия в противовоспалительных дозах. Показанием для лучевой терапии является появление колющих болей и чувства распирания в ране перед приемом пищи и во время еды, образование «слюнной опухоли» («слюнного озера»). Слюнные свищи могут быть следствием как огнестрельных, так и неогнестрельных ранений железы (резаные, послеоперационные), а также могут образовываться вследствие нагноения.
Практическое значение имеют свищи околоушной железы, так как свищи подчелюстной железы, как правило, закрываются самостоятельно и обычно не требуют специального лечения..Свищи подъязычной железы, если они и возникают, то, открываясь в рот, не причиняют беспокойства больному.
Е. Е. Бабицкая (1953), по литературным данным, зарегистрировала более 50 методов лечения слюнных свищей. Большинство этих методов в настоящее время не применяется и представляет только исторический интерес. Все существующие методы оперативного лечения слюнных свищей могут быть разделены на 4 группы; методы механического закрытия отверстия свищевого хода; методы создания нового оттока слюны; методы пластического восстановления выводного протока; методы погашения функции железы.
Результат и способ лечения свищей в значительной степени зависит от локализации и характера свища. При сохранившемся оттоке слюны в рот, т. е. при неполном свище, легче добиться заживления свища, чем при непроходимости выводного протока.
Для установления характера слюнного свища большое практическое значение имеет контрастная рентгенография — фистулография и сиалография. Только после клинического и рентгенологического обследования
больного можно принять решение о способе лечения в каждом конкретном случае.
В период Великой Отечественной войны большое распространение получил метод А. А. Лимберга, предложенный им в 1943 г. В настоящее время этот метод можно считать методом выбора при слюнных свищах из паренхимы железы (рис. 23).


Рис. 23. Методика закрытия слюнного свища по А. А. Лимбергу с помощью встречных треугольных лоскутов.
а —при локализации свища иа щеке; б—при локализации свища под мочкой уха.
В основу этой методики впервые было положено создание таких биологических условий, которые способствовали бы лучшему заживлению послеоперационной раны.
Первым условием является сохранение в послеоперационном периоде временного оттока слюны из раны, что предохраняет от разъедания слюной раневых
поверхностей и обеспечивает гладкое заживление. Вторым условием является иссечение рубцовой ткани на всю глубину с перемещением окружающих тканей над поврежденным участком железы.
При сравнительно небольшом рубце, в который включен свищ, и умеренном количестве выделяющейся из него слюны применяется простое оперативное вмешательство, заключающееся в иссечении рубца со свищевым ходом, мобилизации краев раны, наложении пластиночного шва с добавлением на кожные покровы узловых швов с обязательным оставлением в нижнем отделе раны незашитого участка для временного оттока слюны.
При наличии значительного рубца после его иссечения производят перемещение встречных треугольных лоскутов под углом 45° (рис. 23, а). В нижнем углу раны оставляют свободный отток для слюны.
Если свищи расположены под мочкой уха, где перемещение треугольных лоскутов является затруднительным, целесообразно производить иссечение рубца со свищом и смещение окружающих здоровых тканей по Бурову (рис. 23, б).
В послеоперационом периоде применение мероприятий, направленных на уменьшение слюновыделения (препараты атропина, белладоны и др.), по мнению А. А. Лимберга, не только не полезно, но даже вредно.
При длительно существующих свищах после иссечения свищевого хода и перемещения треугольных лоскутов необходимо наложение глухих швов (погружных и на кожу), а в послеоперационном периоде назначение средств, уменьшающих выделение слюны. При подозрении на возможность рецидива целесообразно назначение рентгенотерапии в противовоспалительных дозах.
Для устранения свищей выводного протока околоушной железы наибольшее распространение получили методы пластического воссоздания периферической части выводного протока из лоскута слизистой оболочки щеки. За рубежом чаще применяется метод Nicoladoni, у нас метод Г. А. Васильева.
Методика закрытия слюнного свища по Васильеву включает в себя несколько этапов и осуществляется следующим образом (рис. 24). Отверстие свищевого хода окаймляют дугообразными разрезами в горизонтальном направлении соответственно ' ходу выводного
протока так, чтобы передний полюс операционной раны располагался на 1 см кпереди о.т переднего края жевательной мышцы. Рассечение тканей удобнее производить при введенном в свищевой ход и в проток тонких глазных зондов. Отпрепаровывают от окружающих тканей центральный участок протока, отсекают прилежащий к нему участок кожи с проходящим сквозь нее свищевым ходом. Затем дугообразным разрезом со стороны рта,


Рис. 24. Методика закрывания слюнного свища и образования слюнного протока по Г. А. Васильеву.
 проведенным через слизистую оболочку щеки, образуют языкообразный лоскут с основанием у переднего края жевательной мышцы и несколько выше линии смыкания зубов. После образования лоскута делают небольшой вертикальный разрез у основания лоскута через мягкие ткани по направлению к отпрепарованному концу протока. Через образовавшееся отверстие лоскут выводят наружу и подшивают тонким кетгутом к стенке протока. По ходу эпителизированной поверхности лоскута слизистой оболочки в рот проводят узкую резиновую полоску, которую кетгутом подшивают к слизистой
проведенным через слизистую оболочку щеки, образуют языкообразный лоскут с основанием у переднего края жевательной мышцы и несколько выше линии смыкания зубов. После образования лоскута делают небольшой вертикальный разрез у основания лоскута через мягкие ткани по направлению к отпрепарованному концу протока. Через образовавшееся отверстие лоскут выводят наружу и подшивают тонким кетгутом к стенке протока. По ходу эпителизированной поверхности лоскута слизистой оболочки в рот проводят узкую резиновую полоску, которую кетгутом подшивают к слизистойоболочке щеки. Дефект слизистой оболочки щеки, образовавшийся послё выкраивания лоскута, закрывают путем мобилизации и сближения краев раны и наложения кетгутовых швов, но так, чтобы участок у основания ввернутого лоскута (где лежит резиновая полоска) не был стянут. Наружную рану зашивают послойно наглухо. В послеоперационном периоде больным назначают сульфаниламиды и антибиотики. Резиновая полоска удаляется через 10—14 дней.
К группе методов пластического восстановления выводного протока следует также отнести так называемые «имплантационные», заключающиеся в выпрепаровыва- нии свищевого хода и переноса устья слюнного свища с участком кожи на слизистую оболочку щеки. Этот метод у нас в Советском Союзе разработан В. А. Оппе- лем. Однако метод В. А. Оппеля при наличии значительных рубцовых изменений технически представляет большие трудности и поэтому имеет ограниченное применение.
Способы, направленные на прекращение деятельности железы и ее атрофию, методы погашения функции железы массивными дозами рентгеновских лучей и путем денервации по Леришу, широкого применения не нашли,
Источник: Клементов А. В., «Болезни слюнных желез» 1975