СТОМАТОЛОГИЧЕСКИЙ СТАТУС И ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ ДЛЯ ДЕТЕЙ II ДИСПАНСЕРНОЙ ГРУППЫ
У детей этой группы правильная форма и соотношение челюстей, здоровые зубы, но есть «факторы риска» для появления отклонений развития челюстей, формирования аномалий прикуса, пороков развития челюстно-лицевой области, твердых тканей зубов и кариеса, отклонения в общесоматическом статусе.
В настоящее время достаточно широко изучены как специфические, так и неспецифические факторы риска для возникновения стоматологических заболеваний у детей.
Так, например, установлена четкая связь хронических и острых инфекционных заболеваний матери в период беременности (начиная с 19—20 недели), токсикоз II половины беременности, анемий, угроз прерывания беременности, патологического течения родов, рождения ребенка в состоянии асфиксии, гипотрофии, гемолитической болезни новорожденных, сепсиса, гнойно-септических заболеваний, рахита, пневмонии и т. д. нарушениями обменных процессов в организме ребенка и с пороками тканей зубов, которые мы можем диагностировать почти в 100% случаев. Нерациональное пользование соской-пустышкой приводит к отклонениям в формировании челюстей ребенка и др.
Неблагоприятный фактор или фактор риска может действовать в настоящем времени, а результат проявится в будущем. Например, если ребенок часто болеет на первом году жизни, то можно опасаться системной гипоплазии постоянных зубов, которую детский стоматолог увидит в 5—6 лет (рис. 16).
Действие факторов риска может быть в прошлом, а результат этого действия проявится в настоящем или будущем времени. Например, отклонение в физиологическом течении беременности может у ребенка в период прорезывания временных зубов проявляться в виде гипоплазии тканей зубов (рис. 17).
Определение факторов риска — одна из основных
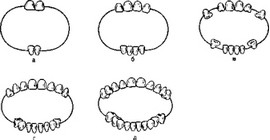
Рис. 16. Сроки и последовательность прорезывания молочных зубов, а — 7—9 мес; б — 10—12 мес; в — 12—16 мес; г — 16—20 мес; д — 24—30 мес.
задач профилактики при диспансеризации детей этой возрастной группы. Выявить факторы риска можно при сборе анамнеза, при клиническом обследовании ребенка, с помощью дополнительных методов исследования, по скрининг-программе. Использование скрининг-программ для выявления факторов риска имеет очень большое значение. По скрининг-программе обследование ребенка может быть проведено быстро любым врачом или медицинской сестрой, работающей, например, в комнате здорового ребенка детской поликлинике. Эта методика позволит быстро и достаточно эффективно выявить детей группы риска.
Очень важно из большого перечня факторов риска выделить группу управляемых факторов, т. е. таких факторов, действие которых можно устранить, ослабить или повысить устойчивость организма ребенка к их действию (табл. 2).
Наиболее часто встречающаяся у детей до 3 лет, но наиболее редко обращающая на себя внимание родителей, педиатров и даже стоматологов патология — зубочелюстные аномалии.
Наиболее частыми факторами риска, которые могут привести к зубочелюстным аномалиям являются:
люсти — чрезмерное пользование пустышкой, вредные привычки, ротовое дыхание и др.;
Таблица 2
Факторы риска для формирования зубочелюстных аномалий,
пороков развития, кариеса зубов
Большинство из этих факторов риска являются управляемыми, т. е. своевременное устранение или ослабление их действия предупреждает формирование зубочелюстных аномалий. Рекомендации стоматолога заключаются в следующем:
Дети 0—3 мес. Правильная организация естественного вскармливания (соблюдение рекомендаций педиатра по режиму кормления). При искусственном вскармливании обеспечить условия для активного сосания (употребление упругой соски, по форме напоминающей сосок молочной железы с маленьким отверстием). При любом виде кормления соблюдать фазы функции сосания (захват соска, обхватывание его губами, удержание соска, многочисленные движения мышц околорото- вой области, обеспечивающие выдавливание молока и его проглатывание). Употребление пустышки может быть определено врачом и назначается после кормления, если наступило насыщение пищей, а действие сосательного рефлекса продолжается. Для детей с повышенной возбудимостью — перед засыпанием.
Дети 3—6 мес. Организация правильного прикорма в соответствии с рекомендациями участкового педиатра. Устранение возможности формирования вредных привычек (удовлетворение естественной функции сосания, пользование пустышкой индивидуально дозировать по времени). Своевременно препятствовать попыткам к любому физиологически необоснованному сосанию пальцев, предметов. С этой целью следует отстранить руку малыша, отвлечь его различными положительными раздражителями, легко фиксировать руку в локтевом суставе, применять распашонки с зашитыми рукавами.
Дети 6—9 мес. Организация правильного питания. Включение в режим питания пюреобразной и кашицеподобной пищи (густой консистенции). Обучение приему пищи с помощью ложки, воспитание навыка снимать пищу губами. Кормление с помощью соски может быть оставлено только при вечернем кормлении или по назначению врача. Активно устранять действие вредных привычек (фиксация руки в локтевом суставе мягкими локтевыми лангетами, не употреблять пустышек во время бодрствования).
Дети 9—12 мес. Использование средств профилактики кариеса для детей с полностью сформированной эмалью зубов (консультации детского стоматолога). Питание ребенка только с ложки, пить из чашки, исключить полностью питание через соску. Обучать методике правильного пережевывания пищи (при кормлении — рот закрыт, зубы сомкнуты, пища равномерно распределена во рту и смачивается слюной). Пустышек не употреблять, препятствовать любому проявлению сосательного рефлекса. По совету детского стоматолога применять давящие повязки на выступающие участки челюстных костей. Пластику уздечки языка проводить после консультации стоматолога. Нормализовать дыхание (после консультации отоларинголога). Употребление стандартных вестибулярных пластинок по рекомендации детского стоматолога. Активное устранение вредных привычек (кроме механических приспособлений), проводить активное внушение вреда привычек. Заботиться о формировании правильной осанки. Если нижняя челюсть не переместилась вперед (зубы не контактируют), следует укладывать голову малыша во время сна на более высокую подушку. Если нижняя челюсть располагается впереди верхней, то во время сна следует укладывать голову ребенка на более низкую подушку. Устранять привычку спать, уложив голову на ручку.
В формировании гипоплазии временных зубов, которая встречается нечасто (11% случаев), но часто дает о себе знать, так как быстро осложняется кариозным процессом, развиваются пульпиты и периодонтиты, ведущая роль принадлежит неуправляемым факторам риска.
Н. А. Белова (1976) под нашим руководством обследовала 200 детей в возрасте 21 /2—3 лет, рожденных в разной степени недоношенности У 128 детей (64%) обнаружены пороки развития тканей временных зубов и кариес, в том числе пороки развития тканей временных зубов (гипоплазия) — у 20,5% детей, гипоплазия осложненная кариесом — у 32% и гипоплазия в сочетании с кариесом — у 47,5%. На формирование пороков развития тканей временных зубов существенное влияние оказывала степень недоношенности. У детей, рожденных с массой тела 2000—2500 г (I степень недоношенности), частота пороков составила 59% (62 ребенка из 105 детей), у детей со II степенью недоношенности (масса при рождении от 1500 до 2000 г) — 72,5% (58 из 80 детей).
Современная неонатология указывает на то, что дети, рожденные недоношенными, более часто, чем рожденные в срок, в первые месяцы жизни страдают различными заболеваниями. По данным Н. А. Беловой (1976), сочетание недоношенности и таких заболеваний, как сепсис,

Рис. 18. Периоды внутриутробного обызвествления временных зубов (объяснение в тексте).
острая респираторная инфекция, пневмония, пиурия, гнойничковые заболевания кожи и других, развившихся в первые месяцы жизни, увеличивает число гипоплазий тканей временных зубов до 72% (115 из 158 детей).
Важность нормального течения беременности для развития зубных тканей плода подтверждена клинико-эмбриологическими и биофизическими исследованиями [Чуч- май Г. С, 1968, 1971]. Результаты поляризацинно-опти- ческого и рентгеноструктурного исследований временных зубов показали, что при физиологическом течении беременности наблюдается хорошая минерализация антенатальной эмали (рис. 18); при токсикозах беременности (водянка, нефропатия, преэклампсия, эклампсия и др.) в эмали определялись отдельные участки с аномалийно интерферационной окраской, что означало ухудшение их обызвествления. Эта патология сохранялась в эмали и в период раннего детства и даже в эмали интактных временных зубов в виде гипоминерализованных зон. Автор рекомендует учитывать этот факт при планировании мер профилактики патологии твердых тканей зубов у детей (табл. 3).
Влияние патологического течения беременности на состояние полости рта у детей 4—7 лет изучала А. Ф. Ка-
Показатели кариеса зубов (в процентах) у детей в возрасте 3 лет, родившихся от матерей с экстрагенитальными заболеваниями
сибинова (1976). Ею установлено, что кариес в исследуемой группе распространен у 91,8±2,3% детей, а в контрольной— у 77,8 ±2,2% детей; интенсивность кариеса была также различной: у детей контрольной группы она составляла 4,5, а у детей, родившихся от матерей с патологически протекавшей беременностью — 6,1%. К. A. Ro- senzweig (1962) изучал частоту возникновения гипоплазии эмали зубов у недоношенных детей и ее влияние на развитие кариеса. Наблюдался 21 преждевременно родившийся ребенок от 4 до 5 лет, а в качестве контроля были обследованы 80 детей, родившихся в срок. Оказалось, что гипоплазия эмали зубов у недоношенных детей встречается значительно выше, чем у доношенных (соответственно у 5 из 21 и у 1 из 80). Отмечено преобладание кариеса зубов у недоношенных детей с гипоплази- рованной эмалью. G. Stein (1947), М. L. Watson (1960), R. McMyllan, R. Kashgarian (1961) также указывали на большую частоту гипоплазии эмали временных зубов у недоношенных детей, причем гипопластические дефекты располагались ближе к режущему краю резцов или на окклюзионной поверхности моляров и клыков. V. Stave (1965) наблюдал у недоношенных детей задержку в развитии зубов и костей, которая не зависела от массы ребенка при рождении.
Интересную работу в эксперименте по оценке влияния антенатальных факторов на правильное формирование зубочелюстной системы провел V. Stave (1965). Введение животным антиметаболита фолиевой кислоты, начиная с
яние оказывает вирусная инфекция, от которой плод в первые 2—3 мес развития не защищен (вирус краснухи). Доказано, что большинство детей с пренатальным синдромом краснухи имеют аномалии зубов: гипоплазию эмали, остроконечные резцы, задержку прорезывания, высокую поражаемость зубов кариесом.
По мнению V. Stave (1965), на формирование и развитие зубов и других органов полости рта могут влиять гипоксия, дефицит углеводов, белков, жиров, минеральных солей и витаминов, химические лекарства, радиация, гормональные факторы, инфекция, механические воздействия. Очевидно, эти факторы оказывают влияние путем изменения минерального обмена в организме, что выражается в нарушении минерализации и созревания твердых тканей зуба.
Степень выраженности нарушений первичной минерализации твердых тканей временных зубов зависит от времени действия неблагоприятных факторов (сроки беременности), его продолжительности и способности организма матери противостоять действию этого фактора.
Наибольший фактор риска формирования гипоплазии временных зубов будет у детей, рожденных недоношенными от матерей, страдающих хроническими экстрагенитальны- ми заболеваниями и у которых беременность протекала с выраженными явлениями токсикоза, а также у детей с осложнениями течения периода новорожденности.
Чем менее выражено действие неблагоприятных факторов внешней среды на течение беременности у женщины, чем выше уровень ее здоровья и способность противостоять этим факторам, тем больше возможность у ребенка для полноценного формирования твердых тканей зубов, либо с минимальными нарушениями минерализации, определяющими снижение резистентности твердых тканей зуба к кариесу.
Эти отклонения с минерализации твердых тканей зубов могут быть купированы своевременным и рациональным использованием средств, повышающих их резистентность к кариесу.
Таким образом, кариес временных зубов и гипоплазия твердых тканей временных зубов у детей в возрасте от рождения до 4 лет неразрывно связаны с нарушением первичной минерализации твердых тканей. С возрастом по мере прорезывания зубов могут формироваться новые управляемые факторы риска возникновения кариеса временных зубов.
В первую очередь следует обратить внимание на характер вскармливания. Смеси для искусственного вскармливания детей содержат большое количество углеводов. Характер прикорма, частота кормления (через каждые 4 ч) создают условия почти постоянного контакта зубов с углеводами, что в свою очередь способствует появлению и быстрому прогрессированию кариозного процесса. При искусственном вскармливании с рождения и при раннем искусственном вскармливании (до 3 мес) зубы у детей поражаются кариесом значительно чаще, чем у детей, находящихся на грудном вскармливании до 6 мес.
Плохое гигиеническое состояние полости рта также один из важных управляемых факторов риска возникновения кариеса зубов.
У детей раннего возраста отмечается высокяя скорость слюноотделения и низкая вязкость слюны. Это обеспечивает хорошее самоочищение полости рта, но при условии рационального в соответствии с возрастом ребенка питания. Если ребенок в достаточном количестве употребляет твердую пищу, соблюдается режим кормления и у ребенка нет ретенционных пунктов для образования зубного налета, то, как правило, обильного отложения зубного налета у детей этой возрастной группы не отмечается.
Нарушение режима кормления ребенка, несвоевременное введение в рацион твердой пищи, отклонения в правильном формировании челюстей, дефекты твердых тканей зубов различного происхождения являются факторами, предрасполагающими к отложению зубного налета, а следовательно, и к появлению кариеса.
Программа профилактики для детей II диспансерной группы содержит комплекс профилактических мероприятий, адаптированный к возрасту и региону проживания ребенка, необходимый для воспитания здорового ребенка. Кроме этого, дополнительно назначается индивидуальный комплекс профилактических мероприятий, направленный на устранение факторов риска.
Программа устранения факторов риска для детей II диспансерной группы соответствует содержанию по воспитанию правильных условий для развития зубочелюстной системы. Но следует уделять особое внимание контролю за выполнением всех рекомендаций. С этой целью назначения осуществляются еженедельно до появления навыка у мамы «делать все правильно».
Если у ребенка есть предрасположенность к неправильному развитию челюстей, прежде всего необходимо обратить внимание на позу и положение головы ребенка во время сна.
Так, если нижняя челюсть у малыша выступает вперед по сравнению с верхней, то ему необходимо низкое изголовье, или же, наоборот, она меньше верхней, то нужно положить ребенка на высокую подушку.
Важно правильно организовать вскармливание детей. Если ребенок на искусственном вскармливании и у него есть фактор риска чрезмерного развития нижней или верхней челюстей, то одетый на бутылочку кронштейн должен во время кормления упираться соответственно во фронтальный участок верхней или нижней челюсти.
Дети первого года жизни большую часть суток спят и поэтому нужно следить, чтобы губы ребенка были сомкнуты не только во время бодрствования, но и во время сна. Если рот открыт, то легким движением руки, прикоснувшись к подбородку, не нарушая сна ребенка, нужно закрыть его. При необходимости можно подвязать нижнюю челюсть косынкой. Следить за тем, чтобы голова не была запрокинута. В более старшем (2—3 года) возрасте нужно назначить гимнастику для повышения тонуса мышц приротовой области.
Для предотвращения искривления челюстей нельзя разрешать ребенку подкладывать руку или кулачок под щеку, спать на одном боку, сидеть, опираясь на руку подбородком.
У детей уже в первые месяцы жизни могут появиться вредные привычки: сосание пальцев, пустышки, губ, языка, и т. д., которые необходимо как можно быстрее, т. е. в период формирования рефлекса нефизиологического сосания, устранить. Это достигается путем пеленания ребенка с отведением рук ото рта, накладывания шин на локтевой сустав, пользования соской-пустышкой только в необходимых случаях.
В 11 /2—2 года ребенок может самостоятельно выполнять некоторые гимнастические и миогимнастические упражнения. После поступления ребенка в детское дошкольное учреждение (ДДУ) большую часть времени он проводит вне дома, и поэтому упражнения для перемещения нижней челюсти, а также по нормализации смыкания губ, жевания и др. целесообразно включать в комплекс ежедневной утренней гимнастики, в музыкальные занятия. Участковым детским стоматологам необходима систематическая работа среди воспитателей ДДУ, так как только они при постоянном наблюдении за ребенком во время
игр, занятий, приема пищи, сна могут предотвратить или устранить факторы риска формирования зубочелюстных аномалий у детей. Рекомендации как это сделать могут быть представлены в уголке стоматолога в медицинском кабинете ДДУ.
При пониженной концентрации фтора в воде или при наличии у ребенка факторов риска патологии тканей зубов из группы неуправляемых целесообразно назначить для оптимизации внутричелюстной минерализации зубов препарат «Витафтор» по 1 капле на 1 кг массы тела ребенка первого года жизни по 180 дней в году, для детей второго, третьего года по ‘/г чайной ложки курсами по 30 дней с перерывом в 2 нед. С 2-летнего возраста наряду с гигиеной полости рта целесообразно покрывать зубы фторсодержащим лаком.
Для устранения факторов риска возникновения стоматологических заболеваний, выявленных при обследовании ребенка, а также для контроля за выполнением назначений врача после установления контакта с другими специалистами педиатрического профиля необходимо назначить ребенка на повторные осмотры через 10 дней и 3— 4 мес.
В дальнейшем осмотры проводят по показаниям в зависимости от возраста ребенка, но не менее 2 раз в год.
В настоящее время достаточно широко изучены как специфические, так и неспецифические факторы риска для возникновения стоматологических заболеваний у детей.
Так, например, установлена четкая связь хронических и острых инфекционных заболеваний матери в период беременности (начиная с 19—20 недели), токсикоз II половины беременности, анемий, угроз прерывания беременности, патологического течения родов, рождения ребенка в состоянии асфиксии, гипотрофии, гемолитической болезни новорожденных, сепсиса, гнойно-септических заболеваний, рахита, пневмонии и т. д. нарушениями обменных процессов в организме ребенка и с пороками тканей зубов, которые мы можем диагностировать почти в 100% случаев. Нерациональное пользование соской-пустышкой приводит к отклонениям в формировании челюстей ребенка и др.
Неблагоприятный фактор или фактор риска может действовать в настоящем времени, а результат проявится в будущем. Например, если ребенок часто болеет на первом году жизни, то можно опасаться системной гипоплазии постоянных зубов, которую детский стоматолог увидит в 5—6 лет (рис. 16).
Действие факторов риска может быть в прошлом, а результат этого действия проявится в настоящем или будущем времени. Например, отклонение в физиологическом течении беременности может у ребенка в период прорезывания временных зубов проявляться в виде гипоплазии тканей зубов (рис. 17).
Определение факторов риска — одна из основных

Рис. 16. Сроки и последовательность прорезывания молочных зубов, а — 7—9 мес; б — 10—12 мес; в — 12—16 мес; г — 16—20 мес; д — 24—30 мес.
задач профилактики при диспансеризации детей этой возрастной группы. Выявить факторы риска можно при сборе анамнеза, при клиническом обследовании ребенка, с помощью дополнительных методов исследования, по скрининг-программе. Использование скрининг-программ для выявления факторов риска имеет очень большое значение. По скрининг-программе обследование ребенка может быть проведено быстро любым врачом или медицинской сестрой, работающей, например, в комнате здорового ребенка детской поликлинике. Эта методика позволит быстро и достаточно эффективно выявить детей группы риска.
Очень важно из большого перечня факторов риска выделить группу управляемых факторов, т. е. таких факторов, действие которых можно устранить, ослабить или повысить устойчивость организма ребенка к их действию (табл. 2).
Наиболее часто встречающаяся у детей до 3 лет, но наиболее редко обращающая на себя внимание родителей, педиатров и даже стоматологов патология — зубочелюстные аномалии.
Наиболее частыми факторами риска, которые могут привести к зубочелюстным аномалиям являются:
- для дистального положения нижней челюсти — нарушения в методике кормления грудью или из бутылочки, неправильная поза во время сна и бодрствования и др,;
- при протрузии фронтального участка верхней че-
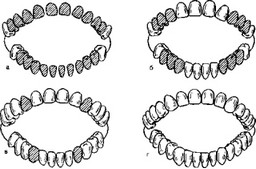
Рис. 17. Сроки и последовательность прорезывания постоянных зубов, а—5—7 лет; б—7—9 лет; в—9—11 лет; г— 1 —13 лет; сформированный постоянный прикус.
люсти — чрезмерное пользование пустышкой, вредные привычки, ротовое дыхание и др.;
- для антериального соотношения челюстей — неправильная поза во время сна и бодрствования, привычка смещать челюсть вперед и др.
Таблица 2
Факторы риска для формирования зубочелюстных аномалий,
пороков развития, кариеса зубов
|
Управляемые |
Неуправляемые |
|
|
Большинство из этих факторов риска являются управляемыми, т. е. своевременное устранение или ослабление их действия предупреждает формирование зубочелюстных аномалий. Рекомендации стоматолога заключаются в следующем:
Дети 0—3 мес. Правильная организация естественного вскармливания (соблюдение рекомендаций педиатра по режиму кормления). При искусственном вскармливании обеспечить условия для активного сосания (употребление упругой соски, по форме напоминающей сосок молочной железы с маленьким отверстием). При любом виде кормления соблюдать фазы функции сосания (захват соска, обхватывание его губами, удержание соска, многочисленные движения мышц околорото- вой области, обеспечивающие выдавливание молока и его проглатывание). Употребление пустышки может быть определено врачом и назначается после кормления, если наступило насыщение пищей, а действие сосательного рефлекса продолжается. Для детей с повышенной возбудимостью — перед засыпанием.
Дети 3—6 мес. Организация правильного прикорма в соответствии с рекомендациями участкового педиатра. Устранение возможности формирования вредных привычек (удовлетворение естественной функции сосания, пользование пустышкой индивидуально дозировать по времени). Своевременно препятствовать попыткам к любому физиологически необоснованному сосанию пальцев, предметов. С этой целью следует отстранить руку малыша, отвлечь его различными положительными раздражителями, легко фиксировать руку в локтевом суставе, применять распашонки с зашитыми рукавами.
Дети 6—9 мес. Организация правильного питания. Включение в режим питания пюреобразной и кашицеподобной пищи (густой консистенции). Обучение приему пищи с помощью ложки, воспитание навыка снимать пищу губами. Кормление с помощью соски может быть оставлено только при вечернем кормлении или по назначению врача. Активно устранять действие вредных привычек (фиксация руки в локтевом суставе мягкими локтевыми лангетами, не употреблять пустышек во время бодрствования).
Дети 9—12 мес. Использование средств профилактики кариеса для детей с полностью сформированной эмалью зубов (консультации детского стоматолога). Питание ребенка только с ложки, пить из чашки, исключить полностью питание через соску. Обучать методике правильного пережевывания пищи (при кормлении — рот закрыт, зубы сомкнуты, пища равномерно распределена во рту и смачивается слюной). Пустышек не употреблять, препятствовать любому проявлению сосательного рефлекса. По совету детского стоматолога применять давящие повязки на выступающие участки челюстных костей. Пластику уздечки языка проводить после консультации стоматолога. Нормализовать дыхание (после консультации отоларинголога). Употребление стандартных вестибулярных пластинок по рекомендации детского стоматолога. Активное устранение вредных привычек (кроме механических приспособлений), проводить активное внушение вреда привычек. Заботиться о формировании правильной осанки. Если нижняя челюсть не переместилась вперед (зубы не контактируют), следует укладывать голову малыша во время сна на более высокую подушку. Если нижняя челюсть располагается впереди верхней, то во время сна следует укладывать голову ребенка на более низкую подушку. Устранять привычку спать, уложив голову на ручку.
В формировании гипоплазии временных зубов, которая встречается нечасто (11% случаев), но часто дает о себе знать, так как быстро осложняется кариозным процессом, развиваются пульпиты и периодонтиты, ведущая роль принадлежит неуправляемым факторам риска.
Н. А. Белова (1976) под нашим руководством обследовала 200 детей в возрасте 21 /2—3 лет, рожденных в разной степени недоношенности У 128 детей (64%) обнаружены пороки развития тканей временных зубов и кариес, в том числе пороки развития тканей временных зубов (гипоплазия) — у 20,5% детей, гипоплазия осложненная кариесом — у 32% и гипоплазия в сочетании с кариесом — у 47,5%. На формирование пороков развития тканей временных зубов существенное влияние оказывала степень недоношенности. У детей, рожденных с массой тела 2000—2500 г (I степень недоношенности), частота пороков составила 59% (62 ребенка из 105 детей), у детей со II степенью недоношенности (масса при рождении от 1500 до 2000 г) — 72,5% (58 из 80 детей).
Современная неонатология указывает на то, что дети, рожденные недоношенными, более часто, чем рожденные в срок, в первые месяцы жизни страдают различными заболеваниями. По данным Н. А. Беловой (1976), сочетание недоношенности и таких заболеваний, как сепсис,

Рис. 18. Периоды внутриутробного обызвествления временных зубов (объяснение в тексте).
острая респираторная инфекция, пневмония, пиурия, гнойничковые заболевания кожи и других, развившихся в первые месяцы жизни, увеличивает число гипоплазий тканей временных зубов до 72% (115 из 158 детей).
Важность нормального течения беременности для развития зубных тканей плода подтверждена клинико-эмбриологическими и биофизическими исследованиями [Чуч- май Г. С, 1968, 1971]. Результаты поляризацинно-опти- ческого и рентгеноструктурного исследований временных зубов показали, что при физиологическом течении беременности наблюдается хорошая минерализация антенатальной эмали (рис. 18); при токсикозах беременности (водянка, нефропатия, преэклампсия, эклампсия и др.) в эмали определялись отдельные участки с аномалийно интерферационной окраской, что означало ухудшение их обызвествления. Эта патология сохранялась в эмали и в период раннего детства и даже в эмали интактных временных зубов в виде гипоминерализованных зон. Автор рекомендует учитывать этот факт при планировании мер профилактики патологии твердых тканей зубов у детей (табл. 3).
Влияние патологического течения беременности на состояние полости рта у детей 4—7 лет изучала А. Ф. Ка-
Показатели кариеса зубов (в процентах) у детей в возрасте 3 лет, родившихся от матерей с экстрагенитальными заболеваниями
|
Показатели кариеса |
Токсикоз беремен ности |
Гипер тония |
Нефро патия |
Ревма тизм |
Здоро вые |
|
Распространенность Интенсивность по индексу КПУ |
52 5,07 |
47 5,91 |
42 5,61 |
53 4,39 |
14 2,36 |
сибинова (1976). Ею установлено, что кариес в исследуемой группе распространен у 91,8±2,3% детей, а в контрольной— у 77,8 ±2,2% детей; интенсивность кариеса была также различной: у детей контрольной группы она составляла 4,5, а у детей, родившихся от матерей с патологически протекавшей беременностью — 6,1%. К. A. Ro- senzweig (1962) изучал частоту возникновения гипоплазии эмали зубов у недоношенных детей и ее влияние на развитие кариеса. Наблюдался 21 преждевременно родившийся ребенок от 4 до 5 лет, а в качестве контроля были обследованы 80 детей, родившихся в срок. Оказалось, что гипоплазия эмали зубов у недоношенных детей встречается значительно выше, чем у доношенных (соответственно у 5 из 21 и у 1 из 80). Отмечено преобладание кариеса зубов у недоношенных детей с гипоплази- рованной эмалью. G. Stein (1947), М. L. Watson (1960), R. McMyllan, R. Kashgarian (1961) также указывали на большую частоту гипоплазии эмали временных зубов у недоношенных детей, причем гипопластические дефекты располагались ближе к режущему краю резцов или на окклюзионной поверхности моляров и клыков. V. Stave (1965) наблюдал у недоношенных детей задержку в развитии зубов и костей, которая не зависела от массы ребенка при рождении.
Интересную работу в эксперименте по оценке влияния антенатальных факторов на правильное формирование зубочелюстной системы провел V. Stave (1965). Введение животным антиметаболита фолиевой кислоты, начиная с
- го дня беременности, вызывало в 100% наблюдений возникновение расщелины неба. Подобные результаты получены различными авторами при дефиците рибофлавина, пантотеновой кислоты, витаминов A, D, Е. Особое вли-
яние оказывает вирусная инфекция, от которой плод в первые 2—3 мес развития не защищен (вирус краснухи). Доказано, что большинство детей с пренатальным синдромом краснухи имеют аномалии зубов: гипоплазию эмали, остроконечные резцы, задержку прорезывания, высокую поражаемость зубов кариесом.
По мнению V. Stave (1965), на формирование и развитие зубов и других органов полости рта могут влиять гипоксия, дефицит углеводов, белков, жиров, минеральных солей и витаминов, химические лекарства, радиация, гормональные факторы, инфекция, механические воздействия. Очевидно, эти факторы оказывают влияние путем изменения минерального обмена в организме, что выражается в нарушении минерализации и созревания твердых тканей зуба.
Степень выраженности нарушений первичной минерализации твердых тканей временных зубов зависит от времени действия неблагоприятных факторов (сроки беременности), его продолжительности и способности организма матери противостоять действию этого фактора.
Наибольший фактор риска формирования гипоплазии временных зубов будет у детей, рожденных недоношенными от матерей, страдающих хроническими экстрагенитальны- ми заболеваниями и у которых беременность протекала с выраженными явлениями токсикоза, а также у детей с осложнениями течения периода новорожденности.
Чем менее выражено действие неблагоприятных факторов внешней среды на течение беременности у женщины, чем выше уровень ее здоровья и способность противостоять этим факторам, тем больше возможность у ребенка для полноценного формирования твердых тканей зубов, либо с минимальными нарушениями минерализации, определяющими снижение резистентности твердых тканей зуба к кариесу.
Эти отклонения с минерализации твердых тканей зубов могут быть купированы своевременным и рациональным использованием средств, повышающих их резистентность к кариесу.
Таким образом, кариес временных зубов и гипоплазия твердых тканей временных зубов у детей в возрасте от рождения до 4 лет неразрывно связаны с нарушением первичной минерализации твердых тканей. С возрастом по мере прорезывания зубов могут формироваться новые управляемые факторы риска возникновения кариеса временных зубов.
В первую очередь следует обратить внимание на характер вскармливания. Смеси для искусственного вскармливания детей содержат большое количество углеводов. Характер прикорма, частота кормления (через каждые 4 ч) создают условия почти постоянного контакта зубов с углеводами, что в свою очередь способствует появлению и быстрому прогрессированию кариозного процесса. При искусственном вскармливании с рождения и при раннем искусственном вскармливании (до 3 мес) зубы у детей поражаются кариесом значительно чаще, чем у детей, находящихся на грудном вскармливании до 6 мес.
Плохое гигиеническое состояние полости рта также один из важных управляемых факторов риска возникновения кариеса зубов.
У детей раннего возраста отмечается высокяя скорость слюноотделения и низкая вязкость слюны. Это обеспечивает хорошее самоочищение полости рта, но при условии рационального в соответствии с возрастом ребенка питания. Если ребенок в достаточном количестве употребляет твердую пищу, соблюдается режим кормления и у ребенка нет ретенционных пунктов для образования зубного налета, то, как правило, обильного отложения зубного налета у детей этой возрастной группы не отмечается.
Нарушение режима кормления ребенка, несвоевременное введение в рацион твердой пищи, отклонения в правильном формировании челюстей, дефекты твердых тканей зубов различного происхождения являются факторами, предрасполагающими к отложению зубного налета, а следовательно, и к появлению кариеса.
Программа профилактики для детей II диспансерной группы содержит комплекс профилактических мероприятий, адаптированный к возрасту и региону проживания ребенка, необходимый для воспитания здорового ребенка. Кроме этого, дополнительно назначается индивидуальный комплекс профилактических мероприятий, направленный на устранение факторов риска.
Программа устранения факторов риска для детей II диспансерной группы соответствует содержанию по воспитанию правильных условий для развития зубочелюстной системы. Но следует уделять особое внимание контролю за выполнением всех рекомендаций. С этой целью назначения осуществляются еженедельно до появления навыка у мамы «делать все правильно».
Если у ребенка есть предрасположенность к неправильному развитию челюстей, прежде всего необходимо обратить внимание на позу и положение головы ребенка во время сна.
Так, если нижняя челюсть у малыша выступает вперед по сравнению с верхней, то ему необходимо низкое изголовье, или же, наоборот, она меньше верхней, то нужно положить ребенка на высокую подушку.
Важно правильно организовать вскармливание детей. Если ребенок на искусственном вскармливании и у него есть фактор риска чрезмерного развития нижней или верхней челюстей, то одетый на бутылочку кронштейн должен во время кормления упираться соответственно во фронтальный участок верхней или нижней челюсти.
Дети первого года жизни большую часть суток спят и поэтому нужно следить, чтобы губы ребенка были сомкнуты не только во время бодрствования, но и во время сна. Если рот открыт, то легким движением руки, прикоснувшись к подбородку, не нарушая сна ребенка, нужно закрыть его. При необходимости можно подвязать нижнюю челюсть косынкой. Следить за тем, чтобы голова не была запрокинута. В более старшем (2—3 года) возрасте нужно назначить гимнастику для повышения тонуса мышц приротовой области.
Для предотвращения искривления челюстей нельзя разрешать ребенку подкладывать руку или кулачок под щеку, спать на одном боку, сидеть, опираясь на руку подбородком.
У детей уже в первые месяцы жизни могут появиться вредные привычки: сосание пальцев, пустышки, губ, языка, и т. д., которые необходимо как можно быстрее, т. е. в период формирования рефлекса нефизиологического сосания, устранить. Это достигается путем пеленания ребенка с отведением рук ото рта, накладывания шин на локтевой сустав, пользования соской-пустышкой только в необходимых случаях.
В 11 /2—2 года ребенок может самостоятельно выполнять некоторые гимнастические и миогимнастические упражнения. После поступления ребенка в детское дошкольное учреждение (ДДУ) большую часть времени он проводит вне дома, и поэтому упражнения для перемещения нижней челюсти, а также по нормализации смыкания губ, жевания и др. целесообразно включать в комплекс ежедневной утренней гимнастики, в музыкальные занятия. Участковым детским стоматологам необходима систематическая работа среди воспитателей ДДУ, так как только они при постоянном наблюдении за ребенком во время
игр, занятий, приема пищи, сна могут предотвратить или устранить факторы риска формирования зубочелюстных аномалий у детей. Рекомендации как это сделать могут быть представлены в уголке стоматолога в медицинском кабинете ДДУ.
При пониженной концентрации фтора в воде или при наличии у ребенка факторов риска патологии тканей зубов из группы неуправляемых целесообразно назначить для оптимизации внутричелюстной минерализации зубов препарат «Витафтор» по 1 капле на 1 кг массы тела ребенка первого года жизни по 180 дней в году, для детей второго, третьего года по ‘/г чайной ложки курсами по 30 дней с перерывом в 2 нед. С 2-летнего возраста наряду с гигиеной полости рта целесообразно покрывать зубы фторсодержащим лаком.
Для устранения факторов риска возникновения стоматологических заболеваний, выявленных при обследовании ребенка, а также для контроля за выполнением назначений врача после установления контакта с другими специалистами педиатрического профиля необходимо назначить ребенка на повторные осмотры через 10 дней и 3— 4 мес.
В дальнейшем осмотры проводят по показаниям в зависимости от возраста ребенка, но не менее 2 раз в год.
Источник: Виноградова Т. Ф., «Диспансеризация детей у стоматолога. /2-е изд., перераб. и доп» 1988
А так же в разделе « СТОМАТОЛОГИЧЕСКИЙ СТАТУС И ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ ДЛЯ ДЕТЕЙ II ДИСПАНСЕРНОЙ ГРУППЫ »
- ДИСПАНСЕРИЗАЦИЯ — МЕТОД ПРОФИЛАКТИЧЕСКОЙ МЕДИЦИНЫ В СССР
- ОСНОВНЫЕ ПРИНЦИПЫ ДИСПАНСЕРИЗАЦИИ ДЕТЕЙ
- ПРИНЦИПЫ ДИСПАНСЕРИЗАЦИИ ДЕТЕЙ У СТОМАТОЛОГА
- Этапы диспансеризации в детских стоматологических учреждениях
- ДИСПАНСЕРИЗАЦИЯ ДЕТЕЙ РАННЕГО ВОЗРАСТА
- МЕТОДЫ КЛИНИЧЕСКОГО ОБСЛЕДОВАНИЯ ДЕТЕЙ РАННЕГО ВОЗРАСТА И ПРИНЦИПЫ ГРУППИРОВКИ ДЛЯ ДИСПАНСЕРНОГО НАБЛЮДЕНИЯ
- стоматологический статус и профилактические МЕРОПРИЯТИЯ ДЛЯ ДЕТЕЙ I диспансерной группы
- СТОМАТОЛОГИЧЕСКИЙ СТАТУС И ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ ДЛЯ ДЕТЕЙ III ДИСПАНСЕРНОЙ ГРУППЫ
- Диспансеризация детей с заболеваниями слизистой оболочки полости рта
- Диспансеризация детей с пороками развития тканей временных зубов и кариесом
- Диспансеризация детей с аномалиями прикуса